0708. tbl. 109. árg. 2023
Fræðigrein
Prótónpumpuhemlar: Hvenær á að takmarka, hætta eða hefja ekki meðferð?
Current use of proton pump inhibitors and when to limit, stop or not start treatment
doi 10.17992/lbl.2023.0708.752
Ágrip
Prótónpumpuhemlar eru öflug sýruhemjandi lyf og tilkoma þeirra hefur gjörbylt meðferð sýrutengdra sjúkdóma. Helstu og almennt viðurkenndu ábendingar fyrir notkun þeirra er meðferð við bakflæði og sárasjúkdómi í meltingarvegi, uppræting Helicobacter pylori-sýkingar ásamt sýklalyfjum og fyrirbyggjandi meðferð samhliða bólgueyðandi gigtarlyfjum eða blóðflöguhemjandi lyfjum. Með klínískum árangri fylgdi víðtæk notkun PPI-lyfja sem hefur stöðugt aukist frá tilkomu þeirra án breytingar í tíðni sýrutengdra sjúkdóma. PPI-lyf eru meðal mest ávísuðu lyfja á heimsvísu og ætla má að fleiri en tíundi hver Íslendingur noti nú PPI-lyf. Þessi stöðuga aukning er talin tengjast ofnotkun, ýmist af völdum ávísana án ábendinga eða vegna áframhaldandi meðferðar með eða án ábendingar í upphafi.
Í seinni tíð hafa fleiri beint sjónum sínum að því hvaða vandamál kunni að fylgja ofnotkun PPI-lyfja, ekki einungis hvað varðar aukinn kostnað heldur einnig hugsanlega hættu á ávanabindingu og aukaverkunum við langtímanotkun.
Þessari yfirlitsgrein er ætlað að gefa hagnýt ráð um notkun PPI-lyfja með sérstaka áherslu á hvenær skuli takmarka, hætta eða hefja ekki meðferð. Greinin er byggð á leit í PubMed, eigin klínískri reynslu og okkar rannsóknum með það að markmiði að leiðbeina læknum við að taka upplýstar og meðvitaðar ákvarðanir um notkun PPI-lyfja í klínísku starfi.
Greinin barst til blaðsins 1. maí 2023, samþykkt til birtingar 9. júní 2023.
Inngangur
Prótónpumpuhemlar (proton pump inhibitors, PPI) komu á markaðinn fyrir rúmum 30 árum og hafa gjörbylt meðferð sýrutengdra sjúkdóma í meltingarvegi. Um það bil áratug áður komu til skjalanna histamín-2-hemlar (cimetidín og ranitidín) sem gátu grætt magasár en voru ekki eins öflugir við að minnka sýruframleiðslu eins og PPI-lyf.1 Einnig gat myndast þol gegn virkni histamín-2-hemla og við erfiðari bakflæðissjúkdómi var verkun þeirra ekki nægileg.2 PPI-lyf reyndust mun öflugri sýruhemjandi lyf í samanburði við fyrri lyf.1,3 Skurðaðgerðir við magasárum lögðust nær af með tilkomu histamín-2-hemla og PPI-lyfja.3 PPI-lyf eru í dag meðal mest notuðu lyfja í heiminum og hefur notkunin aukist jafnt og þétt undanfarin ár án þess að sambærilega aukningu sé að finna í algengi sýrutengdra sjúkdóma.4
 Helstu og almennt viðurkenndu ábendingar fyrir notkun þeirra er meðferð við vélindabakflæði, maga- og skeifugarnarsárum, uppræting Helicobacter pylori-sýkingar ásamt sýklalyfjum og fyrirbyggjandi meðferð samhliða bólgueyðandi gigtarlyfjum eða blóðflöguhemjandi lyfjum.
Helstu og almennt viðurkenndu ábendingar fyrir notkun þeirra er meðferð við vélindabakflæði, maga- og skeifugarnarsárum, uppræting Helicobacter pylori-sýkingar ásamt sýklalyfjum og fyrirbyggjandi meðferð samhliða bólgueyðandi gigtarlyfjum eða blóðflöguhemjandi lyfjum.
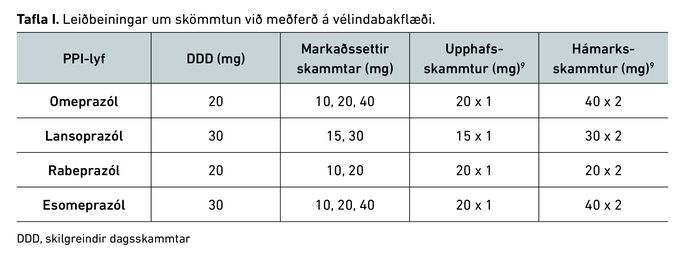
Í töflu I má sjá lista yfir helstu og almennt viðurkenndu ábendingar fyrir notkun þeirra og ráðlagða meðferðarlengd.5-7 Hins vegar er mismunandi meðferðarlengd við ólíkum tegundum sýrutengdra sjúkdóma ekki vel rannsökuð. Einkum er þörf á að rannsaka meðferðarlengd hjá yngri sjúklingum (<50 ára) með meltingarónot sem leita á bráðamóttöku. Samkvæmt klínískum leiðbeiningum er ekki ábending fyrir magaspeglun ef þeir ekki hafa merki um blæðingu frá meltingarvegi eða önnur rauð flögg, svo sem kyngingarerfiðleika, megrun eða afbrigðilegar rútínublóðprufur.8,9 Í þeim tilfellum á að reyna tímabundna PPI-meðferð. Það er sem sagt ekki vel rannsakað hversu löng sú meðferð á að vera.
Virkni PPI-lyfja
PPI-lyf hindra nánast algjörlega framleiðslu magasýru með því að bindast óafturkræft prótónpumpum (H+/K+ ATPasi) í saltsýrufrumum í maga (mynd 1).
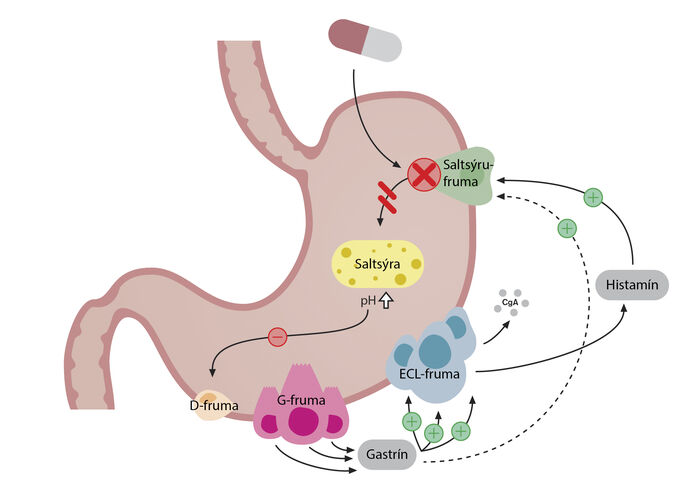 Mynd 1. Stjórnun á magasýruseytingu
og virkni PPI-lyfja: Gastrín, sem seytt er frá G-frumum, er helsti
hvatinn á magasýruseytingu. Gastrínseytingu er stjórnað til dæmis af
hækkuðu pH-gildi, próteinum eða þenslu á maga. PPI-lyf hemja virkni
prótónpumpa (H+/K+ ATPasi) sem er lokaskrefið í
sýruseytingu, sem lækkar sýrustig magans/hækkar pH-gildi með þeim
afleiðingum að G-frumur seyta gastríni óhindrað. Mynd/Klara Arnalds
Mynd 1. Stjórnun á magasýruseytingu
og virkni PPI-lyfja: Gastrín, sem seytt er frá G-frumum, er helsti
hvatinn á magasýruseytingu. Gastrínseytingu er stjórnað til dæmis af
hækkuðu pH-gildi, próteinum eða þenslu á maga. PPI-lyf hemja virkni
prótónpumpa (H+/K+ ATPasi) sem er lokaskrefið í
sýruseytingu, sem lækkar sýrustig magans/hækkar pH-gildi með þeim
afleiðingum að G-frumur seyta gastríni óhindrað. Mynd/Klara Arnalds
Lyfin geta aðeins bundist og -hamið virkni prótónpumpa sem eru virkar að seyta sýru í maga. Þessi óafturkræfa binding felur í sér sértæka hömlun á saltsýruseytingu sem varir í tvo til þrjá daga og það getur tekið fjóra til fimm daga að fá fulla virkni.10 Þar sem máltíðir örva virkni prótónpumpa, virka PPI-lyf best ef þau eru tekin fyrir máltíð, til dæmis 30-60 mínútum fyrir morgunmat. Ef skammtað er tvisvar á dag á seinni skammtur að vera fyrir kvöldmat. Það næst sjaldan árangur af því að auka dagsskammtinn umfram hámarksskammt sem er tvisvar sinnum staðalskammtur.10
Á Íslandi eru omeprazól, lansoprazól, rabeprazól og esomeprazól markaðssett í tveimur til þremur styrkleikum.11 Lyfin eru ekki jafngild mg fyrir mg og tafla I sýnir skilgreinda skammta.9 Minni skammta en þessa má reyna við viðhaldsmeðferð, til dæmis annan hvern dag.6 Þegar notaður er hámarksskammtur má ætla að flestar prótónpumpur séu óvirkar eftir samfellda meðferð í viku og er þá enginn ávinningur af því að auka skammtinn frekar.10 Tökum dæmi um sjúkling sem hefur truflandi einkenni af bakflæði að næturlagi þrátt fyrir hámarksskammt af PPI-lyfi. Í slíkum tilfellum er betra að bæta við histamín-2-hemli fyrir svefn heldur en að hækka PPI-skammtinn.12
Er þörf á langtímameðferð?
Í ákveðnum tilvikum geta PPI-lyf verið lífsnauðsynleg, til dæmis við meðferð blæðandi magasára, blæðandi vélindabólgu af völdum bakflæðis og Barrett‘s-breytinga í vélinda. Fyrirbyggjandi PPI-meðferð samhliða notkun á hjartamagnýli og bólgueyðandi gigtarlyfjum (NSAIDs) hefur reynst hafa klínískan ávinning.7 Hins vegar eru PPI-lyf notuð í auknum mæli við ábendingum með óvissari ávinning, til dæmis við óskilgreindum meltingarónotum, í tengslum við aðgerðir eða innlögn á gjörgæsludeild.13,14 Tafla II sýnir dæmi um meðferðarlengd eftir mismunandi ábendingum.
 Íslensk áhorfsrannsókn sem lýsti notkun PPI-lyfja meðal fullorðinna á árunum 2003-2015 sýndi að árlegt nýgengi notenda er stöðugt en algengi notenda jókst frá ári til árs.15 Samkvæmt tölfræðigagnagrunni Sjúkratrygginga Íslands fyrir árið 2022 fengu 15% íslensku þjóðarinnar uppáskrifuð PPI-lyf (eingöngu talin PPI-lyf sem er ávísað, ekki þau sem eru keypt í lausasölu).16 Mynd 2 sýnir einnig hvernig heildarnotkun PPI-lyfja á Íslandi hefur aukist stöðugt frá árinu 2007.17 Sam-bærilegar niðurstöður hafa fengist í öðrum löndum og talið er að þessi aukning sé að miklu leyti af völdum áframhaldandi notkunar í marga mánuði eða ár.18
Íslensk áhorfsrannsókn sem lýsti notkun PPI-lyfja meðal fullorðinna á árunum 2003-2015 sýndi að árlegt nýgengi notenda er stöðugt en algengi notenda jókst frá ári til árs.15 Samkvæmt tölfræðigagnagrunni Sjúkratrygginga Íslands fyrir árið 2022 fengu 15% íslensku þjóðarinnar uppáskrifuð PPI-lyf (eingöngu talin PPI-lyf sem er ávísað, ekki þau sem eru keypt í lausasölu).16 Mynd 2 sýnir einnig hvernig heildarnotkun PPI-lyfja á Íslandi hefur aukist stöðugt frá árinu 2007.17 Sam-bærilegar niðurstöður hafa fengist í öðrum löndum og talið er að þessi aukning sé að miklu leyti af völdum áframhaldandi notkunar í marga mánuði eða ár.18
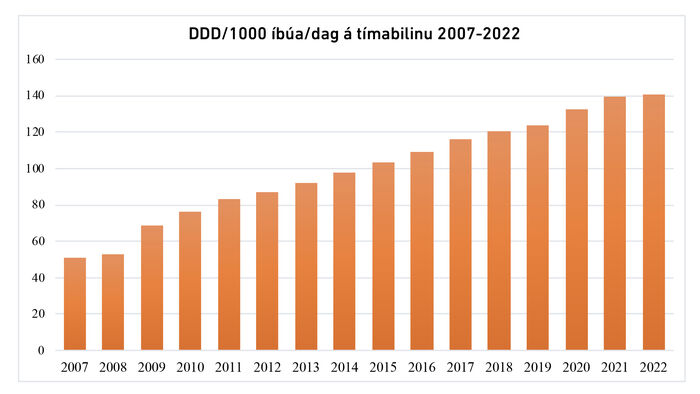
Mynd 2. Graf sem sýnir vaxandi heildarnotkun PPI-lyfja á Íslandi á árunum 2007-2022. Skilgreindur dagsskammtur (DDD) á hverja 1000 íbúa á dag samkvæmt tölfræðiupplýsingum frá Lyfjastofnun.
Þessi vöxtur í notkun PPI-lyfja hefur vakið upp spurningar um hvort langtíma PPI-meðferðar sé í raun þörf hjá mörgum sjúklingum og áhyggjur hafa verið um hugsanlegar aukaverkanir tengdar langtímanotkun. Það er engin viðurkennd skilgreining sem greinir á milli skammtíma- og langtímameðferðar og getur því reynst krefjandi að skilgreina hvenær sjúklingur er talinn langtímanotandi.19 Flestar ábendingar fyrir PPI-lyfjum hafa meðferðarlengd skemmri en 12 vikur og rannsóknir hafa sýnt að um 40% notenda hafa ekki viðurkennda ábendingu fyrir langtíma PPI-meðferð, einkum eldri sjúklingar.20-22 Á meðal fullorðinna sem notuðu PPI-lyf lengur en eitt ár á Íslandi var meirihlutinn yfir áttræðu (36%) og fæstir yngri en 40 ára (13%).15 Þó svo að vaxandi notkun sé mest meðal aldraðra er notkun PPI-lyfja víðtæk og þeim er til dæmis oft ávísað á börn og barnshafandi konur.
Af þeim sem fengu PPI-lyfseðla í íslensku áhorfsrannsókninni 2003-2015 voru flestar ávísanir frá heilsugæslulæknum, eða 60%, meltingarlæknar ávísuðu 11% og aðrir sérgreinalæknar 29%.15 Nýleg rannsókn sem byggir á gögnum úr Íslenska aðgerðagrunninum sýndi að 24% þeirra sem gengust undir skurðaðgerð á Landspítala á árunum 2006-2018 voru notendur PPI-lyfja.14 Af þeim sem höfðu ekki notað PPI-lyf árið fyrir skurðaðgerð fengu 7% PPI-lyf innan þriggja mánaða eftir aðgerð og meira en helmingur þeirra (53%) leysti út annan lyfseðil og voru í framhaldi taldir nýir langtímanotendur. Konur á aldrinum 56-65 ára sem gengust undir kviðarholsaðgerð voru í meirihluta þeirra og flestar voru á fjöllyfjameðferð (5-9 lyf) fyrir aðgerð.14 Þó rannsóknin hafi ekki upplýsingar um ábendingar ítreka höfundar þörfina á eftirfylgni með PPI-ávísunum og reglulegri endurskoðun á langtíma PPI-meðferð með tilliti til ábendinga.14
Eru PPI-lyf ávanabindandi?
Ekki hefur verið sýnt fram á aukna tíðni sýrutengdra sjúkdóma í þjóðfélaginu samhliða aukinni notkun PPI-lyfja og langtímanotkun virðist vera ein helsta skýringin á vaxandi algengi þessara lyfja.4,15 Bent hefur verið á að aukin langtímanotkun gæti verið vegna erfiðleika við að hætta meðferð.23
Hormónið gastrín sem er framleitt í maga er einn helsti hvati sýruframleiðslu magans og það er vel þekkt að við PPI-meðferð veldur hækkað pH-gildi magans örvun á gastríni.24 Þetta leiðir af sér aukna hæfni til framleiðslu á magasýru eftir aðeins nokkurra vikna meðferð. Gastrínörvunin sem er afleiðing af eða aukaverkun af PPI-lyfjum veldur engum einkennum meðan á meðferð stendur en þegar meðferð er skyndilega hætt getur hún valdið ofseytingu sýru til að vega upp á móti háu pH-gildi í maganum.25 Slík ofseyting á sýru (rebound acid hypersecretion) getur leitt til tímabundinna sýrutengdra einkenna (brjóstsviða, bakflæðis, meltingarónota) og sumir telja að þetta geti leitt til ávanabindingar.25 Meðal heilbrigðra sjálfboðaliða án fyrri sögu um meltingartruflanir, sem tóku þátt í lyfjarannsókn, fengu um það bil 44% einkenni að lokinni 4-8 vikna PPI-meðferð, sem ekki gerðist hjá þeim sem fengu lyfleysu.26,27 Því miður skortir rannsóknir meðal sjúklinga sem styðja að einkenni endurtaki sig að lokinni ávísaðri meðferð en þörf er á vel gerðum rannsóknum á samanburði á endurkomu einkenna eftir PPI-meðferð eða lyfleysu hjá sjúklingum með sýrutengda sjúkdóma.
Endurkoma einkenna getur auðveldlega verið rangtúlkuð, bæði af sjúklingi og lækni, sem þörf á áframhaldandi meðferð og stöðvun meðferðar þar af leiðandi árangurslaus. Fleiri rannsóknir hafa reynt að finna bestu leiðina til að hætta langtímanotkun PPI-lyfja.28,29 Rannsóknir hafa sýnt að 30% sjúklinga á langtímameðferð geta hætt meðferð28,30 og að allt að 80% þeirra geta lækkað skammtinn.31,32 Talið er að hugsanlega geti aðferðir til að minnka PPI-skammtinn smám saman áður en meðferð er hætt dregið úr endurkomu einkenna. Hins vegar hafa rannsóknir ekki sýnt fram á það og í einni rannsókn var ekki munur á því hversu vel gekk að hætta meðferð hvort sem sjúklingarnir minnkuðu PPI-skammtinn smám saman eða hættu skyndilega.28 Hins vegar var niðurtröppunin fremur stutt, eða aðeins þrjár vikur.28 Það er mikilvægt að upplýsa sjúklinga um að einkenni geti gert vart við sig í allt að tvær vikur eftir að þeir hætta meðferð, ráðleggja viðeigandi lífsstílsbreytingar og leyfa notkun PPI-lyfja eða annarra lyfja eftir þörfum til stuðnings meðan á þessum tíma stendur. Erfiðleikar við að hætta með PPI-meðferð skyndilega geta stuðlað að fjöllyfjanotkun, eykur hættu á milliverkunum lyfja og langtímanotkun leiðir af sér hugsanlegar aukaverkanir.33
Nú stendur yfir slembiröðuð rannsókn í Japan til að kanna hvort fleiri einkennalausum bakflæðisjúklingum takist að hætta langtíma PPI-meðferð (>6 mánuði) eftir tveggja vikna niðurtröppun fremur en að hætta skyndilega en þeirri rannsókn lýkur í ágúst 2023 (Japan Registry of Clinical Trials 1031180383). Höfundar telja þó að þýðingarmikill liður í rannsókn þeirra sé að gefa góðar upplýsingar til þátttakenda um mikilvægi þess að minnka notkun og að leyfa notkun áfram þegar þörf er á.34 Í Belgíu er einnig verið að bera saman þrjár mismunandi leiðir til að hætta langtímameðferð (>3 mánuði) meðal einstaklinga sem ekki hafa ábendingu fyrir PPI: (a) draga hægt úr PPI-skammti, (b) nota PPI-lyf eftir þörfum eða (c) skipta út PPI-lyfi fyrir alginat (eins og gaviscon) daglega í fjórar vikur áður en allir hópar hætta svo allri meðferð. Þessari rannsókn lýkur þó ekki fyrr en í september 2025 (ClinicalTrials.gov, NCT05629143). Báðar þessar rannsóknir fylgja sjúklingum sínum eftir í eitt ár og vonandi geta niðurstöður þeirra einnig stuðlað að meiri þekkingu um aðra einstaklingsbundna þætti sem styðja árangur, til dæmis aldur, kyn, líkamsþyngdarstuðul, reykingar og neyslu áfengis eða koffíns.
Kynbundinn munur á virkni PPI-lyfja
Sem fyrr segir er gastrín-hækkun þekkt afleiðing notkunar PPI-lyfja. Þessi hækkun er að jafnaði tvö- til ferföld og verður marktæk eftir einungis nokkurra daga meðferð.35 Rannsóknir hafa sýnt verulegan breytileika milli sjúklinga þar sem einungis hluti þeirra þróar með sér offramleiðslu gastríns (yfir efri mörkum viðmiðunargilda).36 Rannsókn okkar á sjúklingum á langtíma PPI-meðferð (>2 ár) við vélindabólgu sýndi að gastríngildi kvenna voru marktækt hærri en karla eftir máltíð en kynjamun var ekki að sjá í heilbrigðum samanburðarhópi.37
Þessi rannsókn var hluti af doktorsritgerð sem var varin við Háskóla Íslands árið 2019.38 Við leituðum eftir þáttum sem spá fyrir um gastrínhækkun hjá 157 sjúklingum á langtíma PPI-lyfjameðferð og sýndum fram á að PPI-styrkleiki og kvenkyn virðast gegna lykilhlutverki í offramleiðslu gastríns í kjölfar PPI-lyfjameðferðar.24 Þessar niðurstöður bentu til þess að gastrínhækkun væri skammtaháð og að konur gætu haft aukið næmi fyrir PPI-lyfjum. Við létum reyna á þá tilgátu með tvíblindaðri slembirannsókn hjá 100 sjúklingum þar sem annar hópurinn minnkaði skammtinn sinn um helming en hinn hélt áfram með óbreyttan skammt. Á meðal þeirra sem helminguðu skammtinn sinn héldu 38 af 50 (76%) út á lægri skammti í 8 vikur.32 Færri konur fengu endurkomu einkenna og þær voru þrisvar sinnum líklegri til þess þola helming fyrri skammtsins en karlar. Þó að munurinn hafi ekki verið marktækur (12% á móti 36%, p=0,09) var kyn eini einstaklingsbundni þátturinn sem studdi vel heppnaða skammtalækkun.32 Þessar niðurstöður benda til þess að konur með vélindabakflæði gætu þurft lægri PPI-skammta en karlar. Ástæðan fyrir kynjamun í gastrínsvörun PPI-lyfja er óþekkt. Aftur á móti er þekktur kynjamunur í virkni CYP-ensíma sem taka þátt í umbroti PPI-lyfja og vert er að nefna að kvenkyn er einnig áhættuþáttur fyrir klínískar aukaverkanir lyfja.39
Aukaverkanir
PPI-lyf þolast yfirleitt vel og almennt hafa læknar ekki áhyggjur af alvarlegum aukaverkunum við notkun á ráðlögðum skömmtum í skamman tíma. Minniháttar aukaverkunum hefur verið lýst, svo sem höfuðverk, kviðverk, ógleði, uppköstum, niðurgangi, hægðatregðu, vindgangi og útbrotum en þar sem þetta eru bæði algeng og óljós einkenni getur verið erfitt fyrir lækninn að vita hvort um sé að ræða orsakatengsl milli þessara einkenna og PPI-notkunarinnar.33 Ef um truflandi einkenni er að ræða má reyna að hætta og kanna hvort einkenni hverfa og hvort einkennin birtast aftur þegar meðferðin er hafin á ný. Ef um mikilvæga og viðeigandi ábendingu er að ræða er í langflestum tilfellum hægt að skipta um tegund PPI-lyfs ef ein tegund þolist ekki vel.
Fjölmargar rannsóknir hafa staðfest að PPI-lyf eru ofnotuð, sem má líklega rekja til lágrar tíðni aukaverkana og þess að læknar hafa almennt lágan þröskuld fyrir að hefja meðferð.5 Að auki hefur framboð á PPI-lyfjum á Íslandi án lyfseðils frá 2009 aukið notkun og stuðlað að enn meiri neyslu þessara lyfja. En samhliða aukningu á langtímanotkun hefur tilkynningum um hugsanlegar aukaverkanir tengdar langtímanotkun fjölgað og vakið efasemdir um öryggi PPI-lyfja til lengri tíma.33
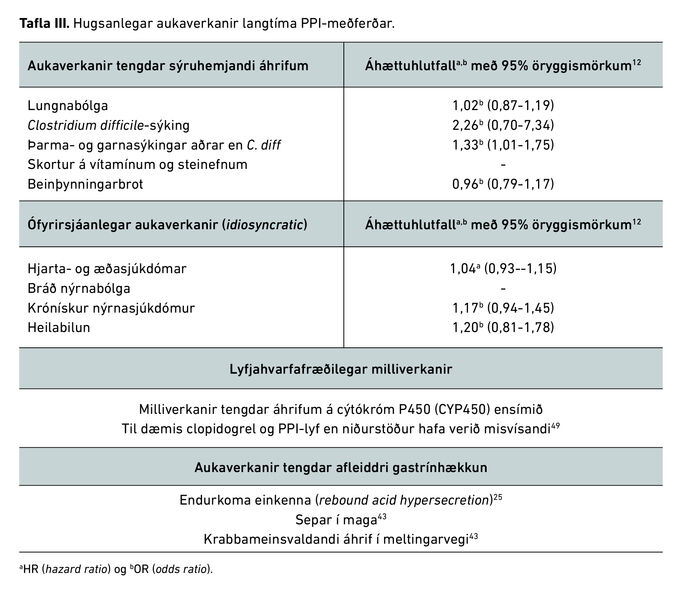 Tafla III sýnir helstu meintu aukaverkanir langvarandi PPI-meðferðar.12 Sumar aukaverkanir eru tengdar sýruhemjandi áhrifum PPI-lyfja. Til dæmis hjálpar magasýra til að verjast sýkingum og þar af leiðandi hefur PPI-meðferð í för með sér minni vörn gegn sýkingum. Ber þar helst að nefna niðurgang af völdum bakteríunnar Clostridium difficile40,41 og lungnabólgu sem stafar af ásvelgingu á magainnihaldi.12,42 Hærra pH-gildi í maga getur einnig skert upptöku ákveðinna vítamína (B12) og steinefna (kalsíum og magnesíum) og leiðir af sér afleidda gastrínhækkun. Gastrín er einnig vaxtarhormón og gegnir hlutverki í endurnýjun á magaslímhúðinni. Gastrínhækkun hefur verið tengd aukinni frumufjölgun í magaslímhúð og magasepum43 og talið er hugsanlegt að þessi vaxtarörvandi áhrif gastrínhækkunar í meltingarvegi auki líkur á krabbameini.12 Fræðilega séð getur breytt sýrustig í maga einnig haft áhrif á aðgengi tiltekinna annarra lyfja. Fjöldi annarra aukaverkana hefur verið tengdur PPI-meðferð en ekki sem afleiðing af sýruhemjandi áhrifum, til dæmis nýrna-, hjarta- og æðasjúkdómar.33
Tafla III sýnir helstu meintu aukaverkanir langvarandi PPI-meðferðar.12 Sumar aukaverkanir eru tengdar sýruhemjandi áhrifum PPI-lyfja. Til dæmis hjálpar magasýra til að verjast sýkingum og þar af leiðandi hefur PPI-meðferð í för með sér minni vörn gegn sýkingum. Ber þar helst að nefna niðurgang af völdum bakteríunnar Clostridium difficile40,41 og lungnabólgu sem stafar af ásvelgingu á magainnihaldi.12,42 Hærra pH-gildi í maga getur einnig skert upptöku ákveðinna vítamína (B12) og steinefna (kalsíum og magnesíum) og leiðir af sér afleidda gastrínhækkun. Gastrín er einnig vaxtarhormón og gegnir hlutverki í endurnýjun á magaslímhúðinni. Gastrínhækkun hefur verið tengd aukinni frumufjölgun í magaslímhúð og magasepum43 og talið er hugsanlegt að þessi vaxtarörvandi áhrif gastrínhækkunar í meltingarvegi auki líkur á krabbameini.12 Fræðilega séð getur breytt sýrustig í maga einnig haft áhrif á aðgengi tiltekinna annarra lyfja. Fjöldi annarra aukaverkana hefur verið tengdur PPI-meðferð en ekki sem afleiðing af sýruhemjandi áhrifum, til dæmis nýrna-, hjarta- og æðasjúkdómar.33
Flestar þessara meintu aukaverkana eru byggðar á veikum tengslum sem finnast í athugunarrannsóknum. Veik tengsl (áhættuhlutfall <2) sem finnast í athugunarrannsóknum eru oft líkleg til að stafa af kerfisbundinni skekkju. Því er mikilvægt að hafa í huga að þessi tengsl sem lýst hefur verið gætu verið valbjögun, það er að einstaklingar sem fá ávísun á PPI-lyf séu veikari en þeir sem ekki fá þeim ávísað og gætu þessi tengsl stafað af öðrum orsökum en aukaverkun lyfjanna.33 Það að bera kennsl á tengsl milli langtíma PPI-meðferðar og hugsanlegra alvarlegra aukaverkana í athugunarrannsóknum getur ekki staðfest orsök og/eða afleiðingartengsl: hvort tengist aukaverkunin undirliggjandi sjúkdómi, fylgisjúkdómum eða áhrifum PPI? Til dæmis eykur vélindabakflæði einnig hættuna á lungnabólgu og því er erfitt að staðfesta ákveðið orsakasamband milli PPI-lyfja og lungnabólgu.42 Aðrir sjúkdómar og lyfja-notkun í sjúklingahópum sem nota PPI-lyf gera það einnig að verkum að erfitt er að meta raunverulegt samband lyfsins og meintra aukaverkana. Skortur er á slembiröðuðum samanburðarrannsóknum til að staðfesta eða hrekja þessar ályktanir.
Þegar PPI-lyfjum er ávísað án ábendingar eða meðferð haldið áfram umfram ráðlagða meðferðarlengd er mjög ólíklegt að sú meðferð skili einhverjum ávinningi. Nauðsynlegt er að hafa hugsanleg skaðleg áhrif í huga þegar PPI-lyfjum er ávísað og vega og meta hvort ávinningur af PPI-meðferð vegi upp á móti þeim. Þrátt fyrir að áhættan fyrir einstakan sjúkling sé lítil, leiðir vaxandi algengi langtíma PPI-meðferðar til þess að fleiri gætu verið í hættu.
Mikilvægt er að takmarka óþarfa langtímameðferð, ekki bara vegna hugsanlegra aukaverkana heldur einnig til að takmarka fjöllyfjanotkun og draga úr kostnaði. Hins vegar má benda á það að ef ábendingin er viðeigandi er ekki ástæða til að hafa miklar áhyggjur af aukaverkunum sem oftast eru ekki veigamiklar og yfirleitt er ávinningurinn meiri en áhættan við meðferðina. Ef ábendingin er hins vegar vafasöm, er full ástæða til að hafa áhyggjur af neikvæðum áhrifum lyfjanna.
Leiðir til að takmarka óviðeigandi notkun
Það eru engar staðlaðar leiðbeiningar um hvernig er best að takmarka eða hætta PPI-lyfjameðferð. Einfaldasta og sennilega mikilvægasta ráðið er að hefja ekki meðferð án ábendingar eða forðast að prófa PPI-lyf við meltingarvandamálum sem tengjast smágirni eða ristli, sérstaklega einkenni iðraólgu (irritable bowel syndrome). Ef nota á svörun við PPI-meðferð til greiningar á sýrutengdum vandamálum, ætti alltaf að meta áhrifin og fylgja þeim eftir.7,9 Almennt þarf yngra fólk (<50 ára) með meltingarónot sem staðsett eru í efri hluta kviðarhols eða einkenni bakflæðis í styttri tíma án viðvörunareinkenna (blæðingar, blóðleysis, kyngingartruflana, þyngdartaps, fyrri sögu um magasár eða notkunar bólgueyðandi gigtarlyfja) ekki magaspeglun.8,9 En mikilvægt er að skilgreina fyrirhugaða meðferðarlengd (til dæmis eina til tvær vikur) og upplýsa um hættu á endurkomu einkenna þegar meðferð lýkur. Jákvæð svörun við PPI-meðferð er ekki fullnægjandi ábending fyrir langtímanotkun en án upplýsinga og eftirfylgni halda margir sjúklingar óbreyttri meðferð áfram. Ef meðferðin gagnast ekki eða ef endurkoma einkenna er viðvarandi, gæti verið gagnlegt að senda tilvísun til magaspeglunar og hætta PPI-meðferð tveimur vikum fyrir speglun.12 Einnig er hægt að draga úr einkennum og þörf á lyfjum með lífsstílsráðleggingum: að draga úr ofþyngd, forðast ákveðnar fæðutegundir og breyta tímasetningu máltíða, það er að segja ekki borða skömmu fyrir háttatíma.12
Þegar ábending er til staðar skal ávallt skilgreina fyrirhugaða meðferðarlengd og mikilvægt er að taka það fram, til dæmis í útskriftarnótu frá sjúkrahúsi. Í mörgum tilfellum mun vera hægt að minnka eða hætta PPI-meðferð í áföngum. Stuðningur, hvatning og eftirfylgni frá heilbrigðisstarfsmanni er mikilvæg og margir sérfræðingar mæla nú með því að minnka skammt og svo hætta meðferð og/eða nota lægsta skammt eftir þörfum.7,44 Lyfjaafvísun (deprescribing) er ómissandi hluti af góðri ávísun og felur í sér að draga úr óviðeigandi lyfjagjöf.45 Það ferli felur í sér að meta ávinning á móti hugsanlegum skaða með því markmiði að draga úr eða hætta meðferð sem ekki lengur gagnast og takmarka þannig óþarfa lyfjanotkun.46 Í þessu sem öðru í heilbrigðiskerfinu er mikilvægt að nýta sér þverfræðilega nálgun, svo sem á milli heimilislækna, lyfjafræðinga og sérfræðinga.
Ef PPI-lyf hafa verið notuð lengur en fjórar vikur er hægt að mæla með því að helminga skammtinn vikulega þar til lægsta mögulega skammti er náð (til dæmis annan hvern dag) áður en meðferð er hætt eða í sumum tilfellum að nota lyfin áfram eftir þörfum. Einnig er hægt að nota histamín-2-hemla eða alginat (gavisvon) eftir þörfum á meðan verið er að minnka PPI-skammt. Mynd 3 sýnir í flæðiskema leiðir til að takmarka óviðeigandi notkun.
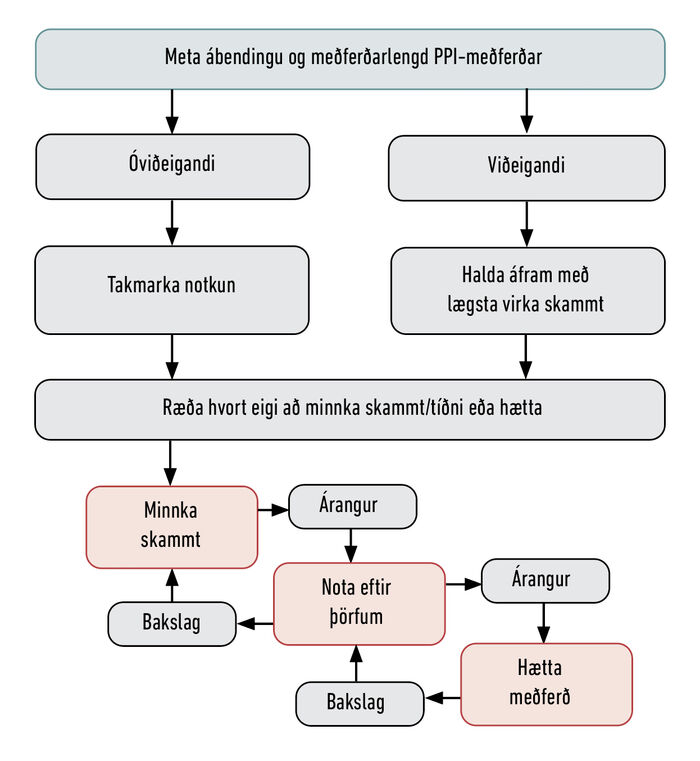
Mynd 3. Flæðiskema sem sýnir mismunandi leiðir til að takmarka PPI-lyfjanotkun.
Því má þó ekki gleyma að PPI-lyf reynast frábær þar sem þörf er á og í sumum tilfellum getur langtíma PPI-meðferð verið nauðsynleg, til dæmis við aðstæður eins og alvarlegt vélindabakflæði, þar sem sjúklingar finna fyrir einkennum á borð við brjóstsviða og nábít ef þeir taka ekki PPI-lyf á hverjum degi. Markmið meðferðarinnar er að losa sjúklinga undan fyrrnefndum sýrutengdum einkennum og einnig að vélindabólga sem orsakast af sýruárás sé gróin. Loks er ábending fyrir PPI-meðferð við fylgikvilla bakflæðis, svo sem þrengslum í vélinda eða Barret‘s-breytingum í vélinda, eða samhliða samfelldri notkun bólgueyðandi gigtarlyfja hjá sjúklingum með áhættuþætti. Engu að síður ætti hver sjúklingur ávallt að fá lægsta virka skammtinn sem þarf til að halda einkennum í skefjum og draga úr hættu á hugsanlegum aukaverkunum.
Lokaorð
PPI-lyf eru fyrsta meðferð við bakflæði og öðrum sýrutengdum sjúkdómum og hafa bætt lífsgæði stórra sjúklingahópa. Undanfarin ár hafa áhyggjur vaknað um aukið algengi sjúklinga á langtíma PPI-meðferð og óviðeigandi notkun PPI-lyfja. Samhliða hefur tilkynningum um hugsanlegar aukaverkanir tengdar langtímameðferð fjölgað verulega. Sem stendur eru þessar aukaverkanir byggðar á veikum tengslum en það er óumdeilt að ofnotkun sem getur verið byggð á rangri ábendingu, of háum skammti eða óþarfa langtímameðferð fylgir efnahagslegur kostnaður og óþarfa notkun á heilbrigðiskerfinu. Langtímameðferð virðist einnig vera algengust í elstu aldurshópunum, nánar tiltekið hjá þeim einstaklingum sem eru útsettastir fyrir fjöllyfjanotkun, hugsanlegri hættu á milliverkunum við önnur lyf og aukaverkunum. Þó svo að meintar aukaverkanir séu sjaldgæfar, er vert að hafa í huga að notendur PPI-lyfja eru stór hópur og fer stækkandi. Þetta er fjölbreyttur hópur af einstaklingum sem leitar þjónustu á nánast öllum sérsviðum læknisfræðinnar og einnig er stækkandi hluti sem læknar ná ekki til: þeir sem meðhöndla sig sjálfir með PPI-lyfjum án lyfseðils.
Langtíma PPI-lyfjameðferð er ekki áhyggjuefni ef til staðar er ábending fyrir langtímameðferð. Ofnotkun PPI-lyfja er hins vegar alþjóðlegt vandamál og brýn þörf á fyrirbyggjandi aðgerðum í daglegu starfi lækna. Við vonum að meiri vitund um rétta notkun PPI-lyfja muni gera upphaf og lok meðferðar að vel upplýstri og gagnreyndri ákvörðun milli sjúklings og læknis. Að sjálfsögðu er alltaf rétt að endurmeta ábendingu og ávinning af áframhaldandi meðferð.
Heimildir
| 1. Salas M, Ward A, Caro J. Are proton pump inhibitors the first choice for acute treatment of gastric ulcers? A meta analysis of randomized clinical trials. BMC Gastroenterol 2002; 2: 17. https://doi.org/10.1186/1471-230X-2-17 PMid:12119060 PMCid:PMC117603 |
||||
| 2. Komazawa Y, Adachi K, Mihara T, et al. Tolerance to famotidine and ranitidine treatment after 14 days of administration in healthy subjects without Helicobacter pylori infection. J Gastroenterol Hepatol 2003; 18: 678-82. https://doi.org/10.1046/j.1440-1746.2003.03041.x PMid:12753150 |
||||
| 3. Scally B, Emberson JR, Spata E, et al. Effects of gastroprotectant drugs for the prevention and treatment of peptic ulcer disease and its complications: a meta-analysis of randomised trials. Lancet Gastroenterol Hepatol 2018; 3: 231-41. https://doi.org/10.1016/S2468-1253(18)30037-2 PMid:29475806 |
||||
| 4. Collaborators GBDG-oRD. The global, regional, and national burden of gastro-oesophageal reflux disease in 195 countries and territories, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet Gastroenterol Hepatol 2020; 5: 561-81. https://doi.org/10.1016/S2468-1253(19)30408-X PMid:32178772 |
||||
| 5. Savarino V, Marabotto E, Zentilin P, et al. Proton pump inhibitors: use and misuse in the clinical setting. Expert Rev Clin Pharmacol 2018; 11: 1123-34. https://doi.org/10.1080/17512433.2018.1531703 PMid:30295105 |
||||
| 6. Gastro-oesophageal reflux disease and dyspepsia in adults: investigation and management. National Institute for Health and Care Excellence: Guidelines. London 2019. | ||||
| 7. Targownik LE, Fisher DA, Saini SD. AGA Clinical Practice Update on De-Prescribing of Proton Pump Inhibitors: Expert Review. Gastroenterology 2022; 162: 1334-42. https://doi.org/10.1053/j.gastro.2021.12.247 PMid:35183361 |
||||
| 8. Shaheen NJ, Weinberg DS, Denberg TD, et al. Upper endoscopy for gastroesophageal reflux disease: best practice advice from the clinical guidelines committee of the American College of Physicians. Ann Intern Med 2012; 157: 808-16. https://doi.org/10.7326/0003-4819-157-11-201212040-00008 PMid:23208168 |
||||
| 9. Yadlapati R, Gyawali CP, Pandolfino JE, et al. AGA Clinical Practice Update on the Personalized Approach to the Evaluation and Management of GERD: Expert Review. Clin Gastroenterol Hepatol 2022; 20: 984-94 e1. https://doi.org/10.1016/j.cgh.2022.01.025 PMid:35123084 PMCid:PMC9838103 |
||||
| 10. Shin JM, Kim N. Pharmacokinetics and pharmacodynamics of the proton pump inhibitors. J Neurogastroenterol Motil 2013; 19: 25-35. https://doi.org/10.5056/jnm.2013.19.1.25 PMid:23350044 PMCid:PMC3548122 |
||||
| 11. Sérlyfjaskrá. serlyfjaskra.is - júní 2023. | ||||
| 12. Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG Clinical Guideline for the Diagnosis and Management of Gastroesophageal Reflux Disease. Am J Gastroenterol 2022; 117: 27-56. https://doi.org/10.14309/ajg.0000000000001538 PMid:34807007 PMCid:PMC8754510 |
||||
| 13. Heidelbaugh JJ, Kim AH, Chang R, et al. Overutilization of proton-pump inhibitors: what the clinician needs to know. Therap Adv Gastroenterol 2012; 5:2 19-32. https://doi.org/10.1177/1756283X12437358 PMid:22778788 PMCid:PMC3388523 |
||||
| 14. Kristjánsdóttir TR, Sigurðsson MI, Jónsdóttir F. Nýgengi og langvarandi notkun prótónpumpuhemla í kjölfar skurðaðgerða. Læknablaðið 2023; 109: 243-9. https://doi.org/10.17992/lbl.2023.05.744 |
||||
| 15. Hálfdánarson OO, Pottegård A, Björnsson ES, et al. Proton-pump inhibitors among adults: a nationwide drug-utilization study. Therap Adv Gastroenterol 2018; 11: 1756284818777943. https://doi.org/10.1177/1756284818777943 PMid:29872455 PMCid:PMC5977421 |
||||
| 16. Sjúkratryggingar Íslands. Tölfræðigagnagrunnur Sjúkratrygginga Íslands - febrúar 2023. | ||||
| 17. Lyfjastofnun. Tölfræðigagnagrunnur Lyfjastofnunar - febrúar 2023. | ||||
| 18. Savarino V, Dulbecco P, de Bortoli N, et al. The appropriate use of proton pump inhibitors (PPIs): Need for a reappraisal. Eur J Intern Med 2017; 37: 19-24. https://doi.org/10.1016/j.ejim.2016.10.007 PMid:27784575 |
||||
| 19. Haastrup PF, Jarbol DE, Thompson W, et al. When does proton pump inhibitor treatment become long term? A scoping review. BMJ Open Gastroenterol 2021; 8: e000563. https://doi.org/10.1136/bmjgast-2020-000563 PMid:33589415 PMCid:PMC7887363 |
||||
| 20. Wallerstedt SM, Fastbom J, Linke J, et al. Long-term use of proton pump inhibitors and prevalence of disease- and drug-related reasons for gastroprotection-a cross-sectional population-based study. Pharmacoepidemiol Drug Saf 2017; 26: 9-16. https://doi.org/10.1002/pds.4135 PMid:27859947 PMCid:PMC5248645 |
||||
| 21. Liu Y, Zhu X, Li R, et al. Proton pump inhibitor utilisation and potentially inappropriate prescribing analysis: insights from a single-centred retrospective study. BMJ Open 2020; 10: e040473. https://doi.org/10.1136/bmjopen-2020-040473 PMid:33243802 PMCid:PMC7692833 |
||||
| 22. Giannini EG, Crespi M, Djahandideh A, et al. Appropriateness of proton pump inhibitors treatment in clinical practice: Prospective evaluation in outpatients and perspective assessment of drug optimisation. Dig Liver Dis 2020; 52: 862-8. https://doi.org/10.1016/j.dld.2020.05.005 PMid:32505566 |
||||
| 23. Lodrup AB, Reimer C, Bytzer P. Systematic review: symptoms of rebound acid hypersecretion following proton pump inhibitor treatment. Scand J Gastroenterol 2013;48:515-22. https://doi.org/10.3109/00365521.2012.746395 PMid:23311977 |
||||
| 24. Helgadottir H, Lund SH, Gizurarson S, et al. Predictors of Gastrin Elevation Following Proton Pump Inhibitor Therapy. J Clin Gastroenterol 2020; 54: 227-34. https://doi.org/10.1097/MCG.0000000000001200 PMid:30994520 PMCid:PMC6800823 |
||||
| 25. Waldum HL, Qvigstad G, Fossmark R, et al. Rebound acid hypersecretion from a physiological, pathophysiological and clinical viewpoint. Scand J Gastroenterol 2010; 45: 389-94. https://doi.org/10.3109/00365520903477348 PMid:20001749 |
||||
| 26. Reimer C, Sondergaard B, Hilsted L, et al. Proton-pump inhibitor therapy induces acid-related symptoms in healthy volunteers after withdrawal of therapy. Gastroenterology 2009; 137: 80-7, 7 e1. https://doi.org/10.1053/j.gastro.2009.03.058 PMid:19362552 |
||||
| 27. Niklasson A, Lindstrom L, Simren M, et al. Dyspeptic symptom development after discontinuation of a proton pump inhibitor: a double-blind placebo-controlled trial. Am J Gastroenterol 2010; 105: 1531-7. https://doi.org/10.1038/ajg.2010.81 PMid:20332770 |
||||
| 28. Bjornsson E, Abrahamsson H, Simren M, et al. Discontinuation of proton pump inhibitors in patients on long-term therapy: a double-blind, placebo-controlled trial. Aliment Pharmacol Ther 2006; 24: 945-54. https://doi.org/10.1111/j.1365-2036.2006.03084.x PMid:16948806 |
||||
| 29. Hendricks E, Ajmeri AN, Singh MM, et al. A Randomized Open-Label Study of Two Methods of Proton Pump Inhibitors Discontinuation. Cureus 2021; 13: e15022. https://doi.org/10.7759/cureus.15022 |
||||
| 30. Zwisler JE, Jarbol DE, Lassen AT, et al. Placebo-Controlled Discontinuation of Long-Term Acid-Suppressant Therapy: A Randomised Trial in General Practice. Int J Family Med 2015; 2015: 175436. https://doi.org/10.1155/2015/175436 PMid:26246908 PMCid:PMC4515283 |
||||
| 31. Inadomi JM, McIntyre L, Bernard L, et al. Step-down from multiple- to single-dose proton pump inhibitors (PPIs): a prospective study of patients with heartburn or acid regurgitation completely relieved with PPIs. Am J Gastroenterol 2003; 98: 1940-4. https://doi.org/10.1111/j.1572-0241.2003.07665.x PMid:14499769 |
||||
| 32. Helgadottir H, Metz DC, Lund SH, et al. Study of Gender Differences in Proton Pump Inhibitor Dose Requirements for GERD: A Double-Blind Randomized Trial. J Clin Gastroenterol 2017; 51: 486-93. https://doi.org/10.1097/MCG.0000000000000542 PMid:27159420 |
||||
| 33. Islam MM, Poly TN, Walther BA, et al. Adverse outcomes of long-term use of proton pump inhibitors: a systematic review and meta-analysis. Eur J Gastroenterol Hepatol 2018; 30: 1395-405. https://doi.org/10.1097/MEG.0000000000001198 PMid:30028775 |
||||
| 34. Hojo M, Asaoka D, Shimada Y, et al. Strategies for discontinuation of proton pump inhibitors (PPIs) in patients with long-term PPI administration: a randomized controlled trial. BMC Gastroenterol 2022; 22: 21. https://doi.org/10.1186/s12876-021-02086-9 PMid:35033011 PMCid:PMC8760744 |
||||
| 35. Helgadottir H, Lund SH, Gizurarson S, et al. Pharmacokinetics of single and repeated oral doses of esomeprazole and gastrin elevation in healthy males and females. Scand J Gastroenterol 2021; 56: 128-36. https://doi.org/10.1080/00365521.2020.1859610 PMid:33327801 |
||||
| 36. Lundell L, Vieth M, Gibson F, et al. Systematic review: the effects of long-term proton pump inhibitor use on serum gastrin levels and gastric histology. Aliment Pharmacol Ther 2015; 42: 649-63. https://doi.org/10.1111/apt.13324 PMid:26177572 |
||||
| 37. Helgadottir H, Metz DC, Yang YX, et al. The effects of long-term therapy with proton pump inhibitors on meal stimulated gastrin. Dig Liver Dis 2014; 46: 125-30. https://doi.org/10.1016/j.dld.2013.09.021 PMid:24210828 |
||||
| 38. Helgadottir H. Proton pump inhibitors. Acid rebound, development and predictors of gastrin elevation and dosage based in gender. Thesis 2019; University of Iceland. | ||||
| 39. Anderson GD. Sex and racial differences in pharmacological response: where is the evidence? Pharmacogenetics, pharmacokinetics, and pharmacodynamics. J Womens Health (Larchmt) 2005; 14: 19-29. https://doi.org/10.1089/jwh.2005.14.19 PMid:15692274 |
||||
| 40. Janarthanan S, Ditah I, Adler DG, et al. Clostridium difficile-associated diarrhea and proton pump inhibitor therapy: a meta-analysis. Am J Gastroenterol 2012; 107: 1001-10. https://doi.org/10.1038/ajg.2012.179 PMid:22710578 |
||||
| 41. Cao F, Chen CX, Wang M, et al. Updated meta-analysis of controlled observational studies: proton-pump inhibitors and risk of Clostridium difficile infection. J Hosp Infect 2018; 98: 4-13. https://doi.org/10.1016/j.jhin.2017.08.017 PMid:28842261 |
||||
| 42. Wang CH, Li CH, Hsieh R, et al. Proton pump inhibitors therapy and the risk of pneumonia: a systematic review and meta-analysis of randomized controlled trials and observational studies. Expert Opin Drug Saf 2019; 18: 163-72. https://doi.org/10.1080/14740338.2019.1577820 PMid:30704306 |
||||
| 43. Tran-Duy A, Spaetgens B, Hoes AW, el al. Use of Proton Pump Inhibitors and Risks of Fundic Gland Polyps and Gastric Cancer: Systematic Review and Meta-analysis. Clin Gastroenterol Hepatol 2016; 14: 1706-19 e5. https://doi.org/10.1016/j.cgh.2016.05.018 PMid:27211501 |
||||
| 44. Farrell B, Pottie K, Thompson W, et al. Deprescribing proton pump inhibitors: Evidence-based clinical practice guideline. Can Fam Physician 2017; 63: 354-64. | ||||
| 45. Thompson W, Farrell B. Deprescribing: what is it and what does the evidence tell us? Can J Hosp Pharm 2013; 66: 201-2. https://doi.org/10.4212/cjhp.v66i3.1261 |
||||
| 46. Helgadottir H, Bjornsson ES. Problems Associated with Deprescribing of Proton Pump Inhibitors. Int J Mol Sci 2019; 20: 5469. https://doi.org/10.3390/ijms20215469 PMid:31684070 PMCid:PMC6862638 |
||||
| 47. Labenz J, Malfertheiner P. Treatment of uncomplicated reflux disease. World J Gastroenterol 2005; 11: 4291-9. https://doi.org/10.3748/wjg.v11.i28.4291 PMid:16038023 PMCid:PMC4434651 |
||||
| 48. Durazzo M, Lupi G, Cicerchia F, et al. Extra-Esophageal Presentation of Gastroesophageal Reflux Disease: 2020 Update. J Clin Med 2020; 9: 2559. https://doi.org/10.3390/jcm9082559 PMid:32784573 PMCid:PMC7465150 |
||||
| 49. Bundhun PK, Teeluck AR, Bhurtu A, et al. Is the concomitant use of clopidogrel and Proton Pump Inhibitors still associated with increased adverse cardiovascular outcomes following coronary angioplasty?: a systematic review and meta-analysis of recently published studies (2012 - 2016). BMC Cardiovasc Disord 2017; 17: 3. https://doi.org/10.1186/s12872-016-0453-6 PMid:28056809 PMCid:PMC5221663 |
||||