05. tbl. 109. árg. 2023
Fræðigrein
Nýgengi og langvarandi notkun prótónpumpuhemla í kjölfar skurðaðgerða
The incidence of postoperative and persistent usage of proton pump inhibitors following surgery
Ágrip
INNGANGUR
Notkun prótónpumpuhemla (PPH) hefur aukist á undanförnum áratugum. Hluti sjúklinga er á lyfjunum án ábendingar. Mögulegt er að ný notkun hefjist í kjölfar skurðaðgerða. Markmið rannsóknarinnar var að skoða nýgengi notkunar PPH í kjölfar skurðaðgerða og hlutfall nýrra sjúklinga með langvarandi notkun lengur en í þrjá mánuði eftir aðgerð auk sjúklinga- og aðgerðatengdra þátta sem tengdust nýrri notkun og nýrri langvarandi notkun.
EFNIVIÐUR OG AÐFERÐIR
Upplýsingar um skurðaðgerðir fullorðinna sem framkvæmdar voru á Landspítala á árunum 2006-2018 voru fengnar úr Íslenska aðgerðagrunninum. Hann inniheldur upplýsingar úr lyfjagagnagrunni Embættis landlæknis um útleyst lyf sjúklinga fyrir og eftir skurðaðgerðir. Metið var hlutfall þeirra sem hófu notkun PPH innan þriggja mánaða frá aðgerð, sem og hlutfall sjúklinga sem urðu að nýjum langvinnum notendum.
NIÐURSTÖÐUR
Alls leystu 2886 sjúklingar af 42.530 út PPH innan þriggja mánaða frá fyrstu skurðaðgerð. Árlegt nýgengi var 67 af 1000 skurðaðgerðum og hlutfall nýrra langvinnra notenda var 54% en hvort tveggja var breytilegt milli ára. Meirihluti þeirra sem hófu notkun voru konur og flestar voru í aldurshópi 56-65 ára, voru á fjöllyfjameðferð (5-9 lyf) og höfðu gengist undir kviðarholsskurðaðgerð.
ÁLYKTANIR
Ný notkun PPH eftir skurðaðgerð er algeng og rúmur helmingur einstaklinga sem hefja notkun PPH verða langvinnir notendur. Aukning varð í notkun í samræmi við auknar lyfjaávísanir og sölu PPH á tímabilinu. Niðurstöðurnar sýna fram á mikilvægi aukinnar eftirfylgni með lyfjaávísunum PPH í kjölfar skurðaðgerða hér á landi.
Greinin barst til blaðsins 14. desember 2022, samþykkt til birtingar 30. mars 2023.
Inngangur
Á undanförnum árum hefur notkun prótónpumpuhemla (PPH) farið vaxandi bæði hérlendis og erlendis.1,2 PPH er árangursríkur og mikilvægur lyfjaflokkur í sýrubælandi meðferð í meltingarvegi en þó er þeim oft ávísað án ábendingar.3 Fjöldi rannsókna hefur sýnt fram á að PPH eru notaðir í miklum mæli bæði erlendis4-7 og hérlendis en um þriðjungur Íslendinga fékk ávísað PPH á tímabilinu 2003-2015 og í lok tímabilsins var talið að um 11% Íslendinga hafi fengið að minnsta kosti tvær PPH-ávísanir árlega.8 Ástæður mikillar notkunar þeirra má meðal annars rekja til algengi sýrutengdra sjúkdóma9 og greiðs aðgangs í lausasölu.10 Kostnaður vegna PPH hefur lækkað eftir tilkomu samheitalyfja11 og auk þess er takmörkuð áhætta á aukaverkunum við skammtímanotkun en þar má helst nefna höfuðverk, svima og einkenni frá meltingarvegi.12
Á árunum 2006-2018 jókst notkun PPH hér á landi úr 283 ávísunum/1000 íbúa árið 2006 í 539 ávísanir/1000 íbúa árið 2018.1 Íslensk rannsókn sýndi fram á að fjöldi PPH-notenda rúmlega tvöfaldaðist á tímabilinu 2003-2015 og voru 22% notenda enn á PPH einu ári eftir að meðferð hófst.8
Klínískar leiðbeiningar ráðleggja notkun PPH í allt að 8 vikur nema einkenni séu viðvarandi.13 Rannsóknir hafa sýnt að um 30% langtímanotenda PPH geta hætt notkun og allt að 80% notenda geta minnkað skammta sína.3 Talið er að tíðni langvarandi notkunar fari vaxandi og ábending er ekki talin vera til staðar fyrir yfir 30% ávísana PPH.14,15
PPH eru meðal annars notaðir í kjölfar aðgerða og samhliða lyfjum sem auka á blæðingu16 en einnig til að fyrirbyggja blæðingar í meltingarvegi,17 til dæmis fyrir magahjáveituaðgerðir.18 Ein ástæða aukinnar notkunar PPH er þegar ávísun þeirra er ekki stöðvuð við útskrift af sjúkrahúsum eða eftir að ábending er ekki lengur fyrir hendi.19,20 Talið er að 70-80% sjúklinga sem halda áfram notkun PPH eftir útskrift hafi ekki ábendingu fyrir áframhaldandi notkun.21,22 Hluti þessara sjúklinga heldur svo áfram notkun þeirra lengur en í þrjá mánuði, sem eykur líkur á aukaverkunum.3 Brýnt er að reyna að koma í veg fyrir óþarfa notkun PPH eftir útskrift af sjúkrahúsum með því að yfirfara lyf fyrir útskrift og auka eftirfylgni.23
Markmið þessarar rannsóknar var að meta nýgengi notkunar PPH meðal sjúklinga í kjölfar skurðaðgerða á Landspítala og hlutfall nýrra langvinnra PPH-notenda sem notuðu lyfið lengur en í þrjá mánuði eftir skurðaðgerðir. Tilgáta höfunda var sú að nýgengi notkunar PPH í kjölfar skurðaðgerða hefði vaxið með árunum og að hátt hlutfall sjúklinga héldi áfram notkun lengur en í þrjá mánuði.
Efniviður og aðferðir
Rannsóknin var afturskyggn, lýsandi gagnarannsókn sem var unnin á Landspítala. Þátttakendur í rannsókninni voru sjúklingar, 18 ára og eldri, sem höfðu gengist undir skurðaðgerð á Landspítala á tímabilinu 1. janúar 2006 til og með 31. desember 2018. Eingöngu fyrsta aðgerð hvers sjúklings á rannsóknartímabilinu var notuð. Mynd 1 sýnir að sjúklingar voru flokkaðir í þá sem höfðu notað PPH innan árs fyrir skurðaðgerð, nýja notendur, nýja langvinna notendur og að lokum þá sem nota PPH hvorki fyrir né eftir skurðaðgerð.
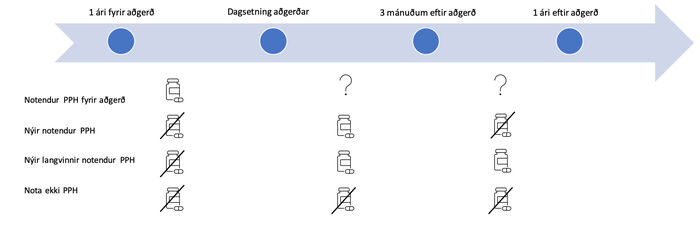 Mynd 1. Skilgreiningar á þátttakendum í rannsókninni.
Mynd 1. Skilgreiningar á þátttakendum í rannsókninni.
Nýir notendur voru sjúklingar sem leystu út PPH innan þriggja mánaða frá skurðaðgerð en höfðu ekki leyst út slík lyf innan eins árs fyrir skurðaðgerð. Nýir langvinnir notendur voru nýir notendur sem héldu áfram notkun lengur en í þrjá mánuði eftir skurðaðgerð og leystu út að lágmarki einn lyfseðil á tímabilinu þremur mánuðum eftir aðgerð til árs eftir aðgerð. Dreifing hópanna var borin saman sem fjöldi og prósentur. Hlutfall sjúklinga sem leystu út lyfseðil fyrir PPH á hverju 90 daga tímabili miðað við aðgerðardag var teiknað fyrir fjóra hópa (fyrri PPH-notendur, nýir notendur, nýir langvinnir notendur og þeir sem notuðu PPH hvorki fyrir né eftir aðgerð).
Upplýsingar voru fengnar úr Íslenska aðgerðagrunninum, en hann inniheldur upplýsingar um skurðaðgerðir sem framkvæmdar hafa verið á Landspítala á árunum 2006-2018. Hann inniheldur upplýsingar úr lyfjagagnagrunni Embættis landlæknis um útleyst lyf sjúklinga í eitt ár fyrir og í tvö ár eftir skurðaðgerðir. Einnig inniheldur hann upplýsingar úr aðgerðaskráningarkerfi Landspítala, þar á meðal dagsetningar skurðaðgerða og aðgerðarkóða en auk þess upplýsingar um dánardag sjúklinga. Samsetningu Íslenska aðgerðagagnagrunnsins hefur áður verið lýst ítarlega.24 Sjúklingahópar voru bornir saman með tilliti til kyns, aldurs, Elixhauser-sjúkdómsþyngdarskala, tegundar skurðaðgerðar og hversu mörg lyf sjúklingar notuðu árið fyrir skurðaðgerð. Lyfjanotkun sjúklinga fyrir aðgerð var flokkuð niður í þrjá flokka. Þeir sjúklingar sem notuðu fjögur lyf eða færri voru skilgreindir svo að þeir væru ekki á fjöllyfjameðferð, þeir sem notuðu 5-9 lyf voru á fjöllyfjameðferð og þeir sem notuðu 10 lyf eða fleiri voru á ofur-fjöllyfjameðferð.
Gögn úr Íslenska aðgerðagrunninum voru skráð í Microsoft Excel (2017) án persónuauðkenna. Til að lýsa þýðinu var notuð lýsandi tölfræði þar sem meðaltal, staðalfrávik og hlutfall var notað. Samfelldar breytur og flokkabreytur voru gefnar upp sem fjöldi og prósent. Samanburður á flokkabreytum var metinn með kí-kvaðrat-prófi, gagnlíkindahlutfall var metið með 95% öryggisbili. Reiknað var nýgengi og langvarandi notkun PPH fyrir rannsóknartímabilið. Enginn sjúklingur var útilokaður frá rannsókninni. Tölfræðiforritið R, útgáfa 4.0.4, með Rstudio, útgáfu 1.4.1103, var notað við tölfræðilega úrvinnslu samhliða Excel.
Leyfi fyrir rannsókninni voru fengin frá vísindasiðanefnd árið 2014 (leyfisnúmer VSN-14-139) og viðbótarleyfi árið 2018 og 2021. Persónuvernd var tilkynnt um rannsóknina og leyfi fengið frá lækningaforstjóra Landspítala.
Niðurstöður
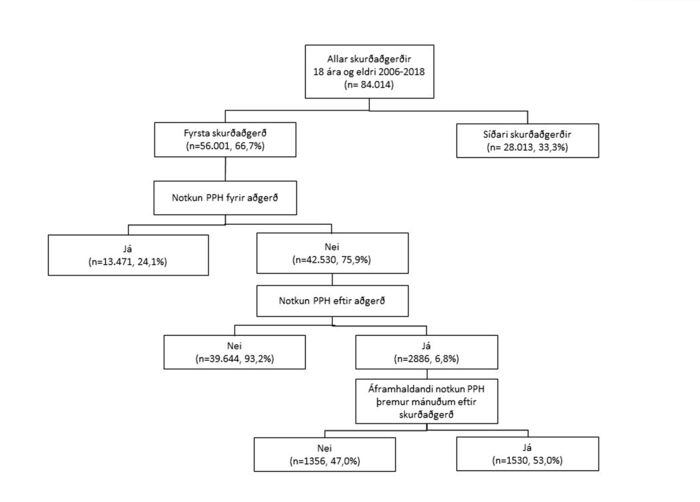
Alls var framkvæmd 56.001 aðgerð hjá jafnmörgum sjúklingum á Landspítala á tímabilinu 1. janúar 2006 – 31. desember 2018. Mynd 2 sýnir að 13.471 (24,1%, 95% ÖB 23,7-24,4%) sjúklingar voru fyrri PPH-notendur og höfðu leyst út lyfseðil fyrir PPH innan eins árs fyrir skurðaðgerð og voru þeir útilokaðir frá rannsókn á nýgengi PPH-notkunar.
Mynd 2. Flæðirit yfir þátttakendur í rannsókninni.
Þeir sjúklingar sem ekki höfðu leyst út PPH á fyrrnefndu tímabili (n=42.530) voru flokkaðir niður í annars vegar þá sem ekki höfðu leyst út PPH innan þriggja mánaða eftir skurðaðgerð (n= 39.644) og hins vegar þá 2886 (6,8%, 95% ÖB 6,5-7,0%) sjúklinga sem höfðu gert það og hófu þar með notkun. Af þeim sjúklingum sem höfðu leyst út PPH innan þriggja mánaða eftir skurðaðgerð hafði rúmur helmingur leyst út annan lyfseðil á tímabilinu frá því þremur mánuðum eftir aðgerð þar til ár var liðið frá aðgerð. Þeir sjúklingar voru skilgreindir sem nýir langvinnir notendur (n=1530) (53%, 95% ÖB 51-55%).
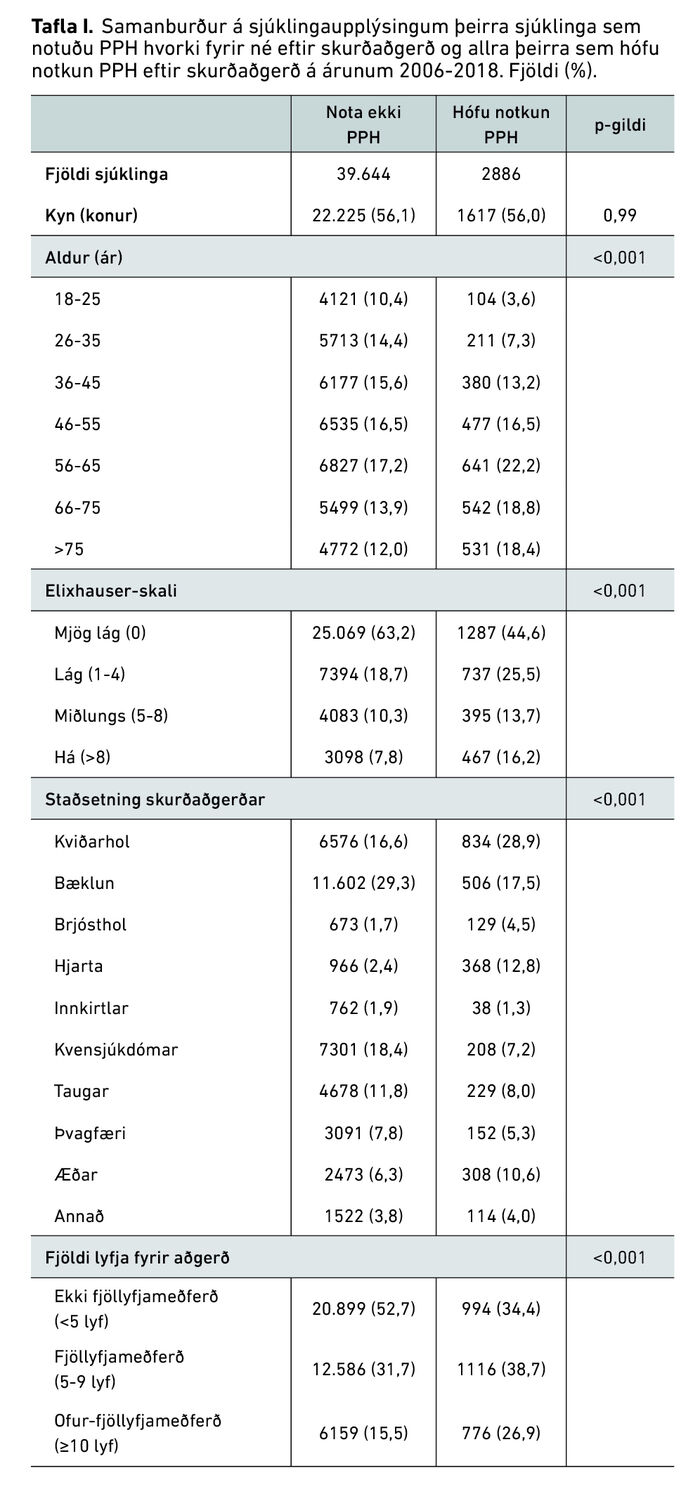
Tafla I sýnir yfirlit yfir þá 39.644 sjúklinga sem höfðu ekki notað PPH árið fyrir skurðaðgerð og hófu ekki notkun innan þriggja mánaða frá skurðaðgerð samanborið við þá 2886 sjúklinga sem hófu notkun PPH eftir skurðaðgerð.
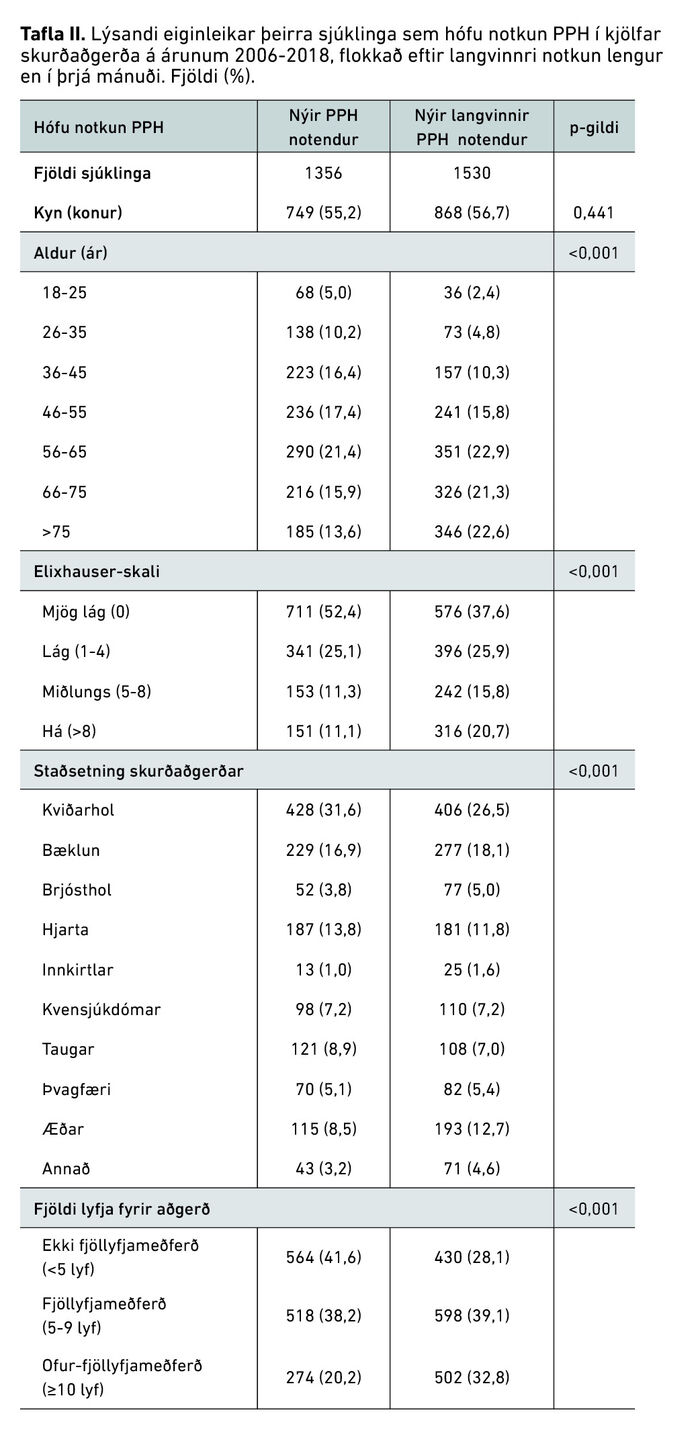 Tafla II sýnir yfirlit yfir þá sem hófu notkun flokkað eftir því hvort þeir urðu nýir langvinnir notendur eða ekki. Meirihluti nýrra notenda og nýrra langvinnra notenda PPH hafði gengist undir kviðarholsskurðaðgerð. Konur voru í meirihluta þeirra sem hófu notkun og voru flestir sjúklingar á aldrinum 56-65 ára en fæstir í yngsta aldurshópnum, 18-25 ára. Flestir þeirra sem hófu notkun höfðu lága sjúkdómsbyrði samkvæmt Elixhauser-skalanum og hafði meirihluti notenda gengist undir kviðarholsskurðaðgerð.
Tafla II sýnir yfirlit yfir þá sem hófu notkun flokkað eftir því hvort þeir urðu nýir langvinnir notendur eða ekki. Meirihluti nýrra notenda og nýrra langvinnra notenda PPH hafði gengist undir kviðarholsskurðaðgerð. Konur voru í meirihluta þeirra sem hófu notkun og voru flestir sjúklingar á aldrinum 56-65 ára en fæstir í yngsta aldurshópnum, 18-25 ára. Flestir þeirra sem hófu notkun höfðu lága sjúkdómsbyrði samkvæmt Elixhauser-skalanum og hafði meirihluti notenda gengist undir kviðarholsskurðaðgerð.
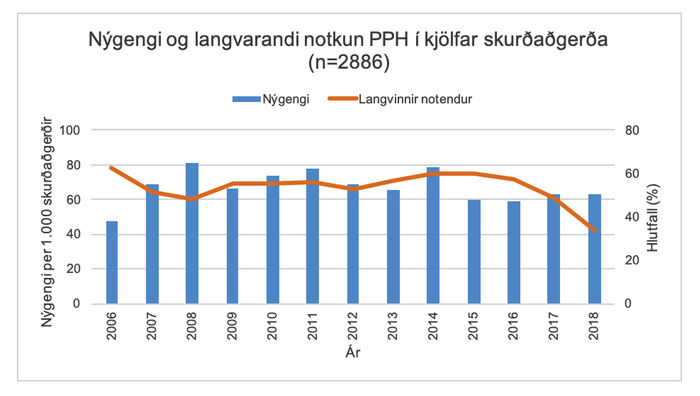
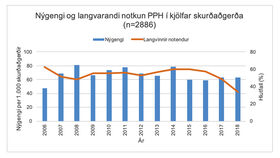
Mynd 3. Árlegt nýgengi prótónpumpuhemla (PPH) notkunar í kjölfar skurðaðgerða og hlutfall nýrra langvinnra notenda frá 2006-2018.
Mynd 3 sýnir árlegt nýgengi nýrrar notkunar PPH á tímabilinu 2006-2018, en meðaltal þess var 67 af 1000 skurðaðgerðum og ekki sáust breytingar á nýgengi með tíma. Nýgengið var hæst árið 2008 þegar það var 81 af 1000 skurðaðgerðum og urðu 48% (168/347) sjúklinga nýir langvinnir notendur. Hlutfall nýrra langvinnra notenda var breytilegt á milli ára. Það var hæst árið 2006 þegar 63% (54/86) sjúklinga héldu áfram notkun en nýgengi var jafnframt lægst það ár. Hlutfallið var á bilinu 48-63% á árunum 2006-2017 en árið 2018 hafði það lækkað niður í 34%.
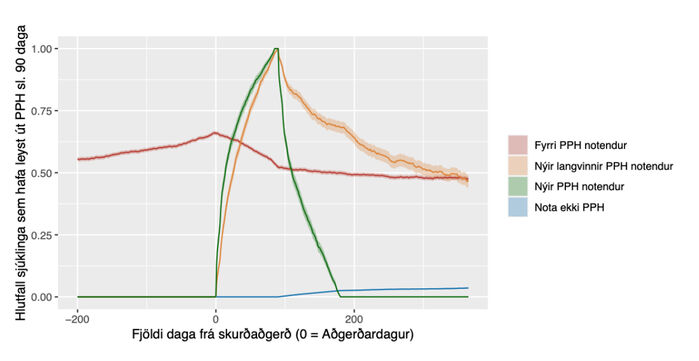
Mynd 4. Samanburður á útleysingarmynstri milli sjúklinga sem notuðu PPH fyrir aðgerð (fyrri PPH notendur, rauður), þeirra sem hófu notkun PPH og héldu áfram notkun lengur en í þrjá mánuði eftir skurðaðgerð (nýir langvinnir PPH notendur, gulur), þeirra sem hófu notkun PPH í tengslum við skurðaðgerð (nýir PPH notendur, grænn) og þeirra sem notuðu PPH hvorki fyrir né eftir aðgerð (nota ekki PPH, blár).
Mynd 4 sýnir útleysingarmynstur PPH-lyfja hjá fjórum sjúklingahópum, það er þeim sem notuðu PPH fyrir skurðaðgerð, þeim sem ekki notuðu PPH fyrir aðgerð og hófu ekki notkun innan 30 daga frá aðgerðardegi, þeirra sem hófu notkun PPH innan 30 daga frá skurðaðgerð og þeirra sem leystu út lyfseðil á tímabilinu frá því þremur mánuðum eftir aðgerð en innan árs og flokkuðust þá sem nýir langvinnir notendur PPH. Þar sést að um það bil helmingur nýrra langvinnra notenda héldu áfram að leysa út PPH eftir skurðaðgerð á hverju 90 daga eftirfylgdartímabili.
Umræða
Í þessari rannsókn sást að í almennu þýði skurðsjúklinga hófu 6,8% sjúklinga notkun PPH innan þriggja mánaða frá aðgerð og um helmingur þeirra varð nýir langvinnir notendur. Það er sambærilegt við erlendar rannsóknir þar sem áætlað er að um 46-80% sjúklinga verði langvinnir notendur þegar PPH er ávísað þar sem þeirra er ekki þörf.25,26 Nýgengi PPH-notkunar í kjölfar skurðaðgerða fór hækkandi á tímabilinu, sem er í samræmi við fjölgun ávísana um 47% á tímabilinu og aukningu í sölu lausasölulyfja á sama tímabili en einnig niðurstöður íslenskrar rannsóknar sem sýndi hækkun í nýgengi notkunar PPH á tímabilinu 2003-2015.1,13,27
Notkun PPH fór ekki stigvaxandi með hækkandi aldri sjúklinga í þessari rannsókn, en fyrri rannsóknir hafa sýnt fram á aukna notkun PPH með hækkandi aldri Íslendinga og Dana.8,28 Flestir nýrra notenda voru á aldrinum 56-65 ára en fæstir voru í yngsta aldurshópnum, 18-25 ára, og um 23% nýrra langvinnra notenda voru í aldurshópi 56-65 ára, en erlendar rannsóknir hafa sýnt fram á auknar líkur á langvarandi notkun PPH við hækkandi aldur.28-30 Ástæða þess að ný notkun fór ekki stigvaxandi með hækkuðum aldri gæti verið sú að hærra hlutfall aldraðra er nú þegar á PPH-lyfjum og uppfyllir því ekki inngönguskilyrði rannsóknarinnar. Þá voru færri aðgerðir framkvæmdar á elstu aldurshópunum og þar með færri sjúklingar sem hófu notkun í kjölfar skurðaðgerðar. Konur voru í meirihluta þeirra sem hófu notkun og einnig meðal nýrra langvinnra notenda. Rannsóknir hér á landi hafa sýnt fram á að algengi PPH-notkunar sé hærri meðal kvenna, ásamt því að konur teljist líklegri en karlar til að minnka skammta sína.8,31 Flestir þeirra sem hófu notkun uppfylltu skilmerki sem fjöllyfjanotendur innan eins árs fyrir skurðaðgerð, eða 38,7%. Algengi fjöllyfjameðferðar hefur aukist samhliða hækkandi aldri með tilheyrandi fjölveikindum þjóða.32 Mikilvægt er að hafa skýra meðferðaráætlun við útskrift sjúklinga af sjúkrahúsum til að koma í veg fyrir óþarfa fjöllyfjameðferð og þar með minnka kostnað og hættu á aukaverkunum.33 Rannsókn sem framkvæmd var í Portúgal sýndi að yfir 70% inniliggjandi sjúklinga á lyflækningadeild notaði 5 eða fleiri lyf og var PPH sá lyfjaflokkur sem oftast var talinn óviðeigandi.34 Notkun lyfja þar sem þeirra er ekki þörf getur einnig valdið aukaverkunum og stuðlað að enn meiri lyfjanotkun.33 Vandamálið felst ekki í fjöllyfjameðferð heldur í eftirfylgni lyfjanotkunar en skortur á henni getur leitt til auka- og milliverkana lyfja.35,36
Flestir þeirra sem hófu notkun höfðu gengist undir kviðarholsskurðaðgerð. Klínískar leiðbeiningar ráðleggja í sumum tilfellum notkun PPH við innlögn á sjúkrahús en áframhaldandi notkun þeirra í kjölfar skurðaðgerða má oft rekja til ófullnægjandi eftirfylgni við útskrift.16 Rannsóknir hafa sýnt fram á tengsl PPH-ávísana við ákveðnar deildir, til dæmis lungna-, gigtar-, meltingar- og krabbameinsdeildir, auk tengsla við taugaskurðaðgerðir.4 Niðurstöður okkar benda til þess að frekari eftirfylgni með þeim sjúklingahóp sem undirgengst kviðarholsskurðaðgerðir sé nauðsynleg til að endurmeta ábendingu PPH.
Meðal styrkleika rannsóknarinnar er lýðgrundaður lyfja-gagnagrunnur sem hefur verið réttmætiskannaður og er nákvæmni hans talin meiri en 95%. Þá var einnig notað allt þýðið úr Íslenska aðgerðagrunninum. Íslenski aðgerðagagnagrunnurinn inniheldur gögn fyrir alla sjúklinga sem gengust undir skurðaðgerð á Landspítala á árunum 2006-2018, en spítal-inn framkvæmir aðgerðir fyrir meirihluta landsmanna og er auk þess tilvísunarsjúkrahús fyrir landið allt. Með þessu er tryggt samræmi á milli einsleits sjúklingahóps auk framkvæmdar skurðaðgerðar og góðrar eftirfylgni þar sem brottfall er ekkert.
Veikleiki rannsóknarinnar er meðal annars að hún er afturskyggn og byggir á skráðum klínískum gögnum þar sem höfundar þurfa að reiða sig á að upplýsingar séu rétt skráðar. Þá höfum við hvorki upplýsingar um ábendingar upphaflegrar né áframhaldandi notkunar. Ekki voru skoðaðar skurðaðgerðir á öðrum sjúkrastofnunum á Íslandi, en aðrar heilbrigðisstofnanir hér á landi sinna einnig skurðaðgerðum og líklegt er að hluti sjúklinga hefji notkun PPH í kjölfar þeirra. Lyfjagagnagrunnur landlæknis byggir á útleystum lyfjum sjúklinga en ekki voru til staðar upplýsingar um notkun lausasölulyfja hjá sjúklingum sem gengust undir skurðaðgerðir. Þó má segja að langvinnir notendur séu jafnan líklegri til að fá lyfin gegn lyfseðli, svo líklegt er að rannsóknarsniðið grípi þá sjúklinga sem nota lyfin lengi eða endurtekið. Ekki voru til staðar leiðbeiningar um notkun PPH inni á Landspítala né öðrum heilbrigðisstofnunum á rannsóknartímabilinu. Þá er ekki víst að það að sjúklingur leysi út lyfseðil þýði að sjúklingur noti lyfið en endurútleysing styður líkast til notkun lyfsins.
Aukning hefur orðið í notkun PPH-lyfja á undanförnum árum í samræmi við auknar ávísanir og sölu þeirra á tímabilinu. Mikilvægt er að stuðla að aukinni eftirfylgni með ávísunum PPH í kjölfar skurðaðgerða hér á landi til að koma í veg fyrir notkun PPH án ábendinga. Huga þarf að reglulegri endurskoðun með tilliti til ábendinga og mögulegri lyfjaafvísun (deprescribing) PPH hjá öllum sjúklingum á langvinnri PPH-lyfjameðferð.
Heimildir
| 1. Embætti landlæknis. Lyfjatölfræði - gagnvirk birting. landlaeknir.is/tolfraedi-og-rannsoknir/tolfraedi/lyfjanotkun/lyfjatolfraedi/- apríl 2021. | ||||
| 2. Jaynes M, Kumar AB. The risks of long-term use of proton pump inhibitors: a critical review. Ther Adv Drug Saf 2019; 10: 2042098618809927. https://doi.org/10.1177/2042098618809927 PMid:31019676 PMCid:PMC6463334 |
||||
| 3. Helgadottir H, Bjornsson ES. Problems Associated with Deprescribing of Proton Pump Inhibitors. Int J Mol Sci 2019; 20: 5469. https://doi.org/10.3390/ijms20215469 PMid:31684070 PMCid:PMC6862638 |
||||
| 4. Ramirez E, Lei SH, Borobia AM, et al. Overuse of PPIs in patients at admission, during treatment, and at discharge in a tertiary Spanish hospital. Curr Clin Pharmacol 2010; 5: 288-97. https://doi.org/10.2174/157488410793352067 PMid:20925644 |
||||
| 5. Rotman SR, Bishop TF. Proton pump inhibitor use in the U.S. ambulatory setting, 2002-2009. PLoS One 2013; 8: e56060. https://doi.org/10.1371/journal.pone.0056060 PMid:23418510 PMCid:PMC3572154 |
||||
| 6. Luo H, Fan Q, Xiao S, et al. Changes in proton pump inhibitor prescribing trend over the past decade and pharmacists' effect on prescribing practice at a tertiary hospital. BMC Health Serv Res 2018; 18: 537. https://doi.org/10.1186/s12913-018-3358-5 PMid:29996830 PMCid:PMC6042351 |
||||
| 7. Bez C, Perrottet N, Zingg T, et al. Stress ulcer prophylaxis in non-critically ill patients: a prospective evaluation of current practice in a general surgery department. J Eval Clin Pract 2013; 19: 374-8. https://doi.org/10.1111/j.1365-2753.2012.01838.x PMid:22420909 |
||||
| 8. Hálfdánarson Ó, Pottegård A, Björnsson ES, et al. Proton-pump inhibitors among adults: a nationwide drug-utilization study. Therap Adv Gastroenterol 2018; 11: 1756284818777943. https://doi.org/10.1177/1756284818777943 PMid:29872455 PMCid:PMC5977421 |
||||
| 9. El-Serag HB, Sweet S, Winchester CC, et al. Update on the epidemiology of gastro-oesophageal reflux disease: a systematic review. Gut 2014; 63: 871-80. https://doi.org/10.1136/gutjnl-2012-304269 PMid:23853213 PMCid:PMC4046948 |
||||
| 10. Johnson DA, Katz PO, Armstrong D, et al. The Safety of Appropriate Use of Over-the-Counter Proton Pump Inhibitors: An Evidence-Based Review and Delphi Consensus. Drugs 2017; 77: 547-61. https://doi.org/10.1007/s40265-017-0712-6 PMid:28233274 PMCid:PMC5357248 |
||||
| 11. Gylfadóttir GI, Haraldsson HG. Frá Sjúkratryggingum Íslands. Breytingar á greiðsluþátttöku lyfja - hvað hefur áunnist? Læknablaðið 2010; 96: 500. | ||||
| 12. Yibirin M, De Oliveira D, Valera R, et al. Adverse Effects Associated with Proton Pump Inhibitor Use. Cureus 2021; 13: e12759. https://doi.org/10.7759/cureus.12759 |
||||
| 13. NICE guidelines on gastro-oesophageal reflux disease and dyspepsia in adults (CG184): investigation and management, October 2019. | ||||
| 14. Reimer C. Safety of long-term PPI therapy. Best Pract Res Clin Gastroenterol 2013; 27: 443-54. https://doi.org/10.1016/j.bpg.2013.06.001 PMid:23998981 |
||||
| 15. Lanas A. We Are Using Too Many PPIs, and We Need to Stop: A European Perspective. Am J Gastroenterol 2016; 111: 1085-6. https://doi.org/10.1038/ajg.2016.166 PMid:27166129 |
||||
| 16. Villamañán E, Ruano M, Lara C, et al. Reasons for initiation of proton pump inhibitor therapy for hospitalised patients and its impact on outpatient prescription in primary care. Rev Esp Enferm Dig 2015; 107: 652-8. https://doi.org/10.17235/reed.2015.3882/2015 PMid:26541654 |
||||
| 17. Melloni C, Washam JB, Jones WS, et al. Conflicting results between randomized trials and observational studies on the impact of proton pump inhibitors on cardiovascular events when coadministered with dual antiplatelet therapy: systematic review. Circ Cardiovasc Qual Outcomes 2015; 8: 47-55. https://doi.org/10.1161/CIRCOUTCOMES.114.001177 PMid:25587094 PMCid:PMC6143138 |
||||
| 18. Ying VW, Kim SH, Khan KJ, et al. Prophylactic PPI help reduce marginal ulcers after gastric bypass surgery: a systematic review and meta-analysis of cohort studies. Surg Endosc 2015; 29: 1018-1023. https://doi.org/10.1007/s00464-014-3794-1 PMid:25159641 |
||||
| 19. Durand C, Willett KC, Desilets AR. Proton Pump Inhibitor use in Hospitalized Patients: Is Overutilization Becoming a Problem? Clin Med Insights Gastroenterol 2012; 5: 65-76. https://doi.org/10.4137/CGast.S9588 PMid:24833936 PMCid:PMC3987764 |
||||
| 20. Sattayalertyanyong O, Thitilertdecha P, Auesomwang C. The inappropriate use of proton pump inhibitors during admission and after discharge: a prospective cross-sectional study. Int J Clin Pharm 2020; 42: 174-83. https://doi.org/10.1007/s11096-019-00955-8 PMid:31865594 |
||||
| 21. Laine L, Nagar A. Long-Term PPI Use: Balancing Potential Harms and Documented Benefits. Am J Gastroenterol 2016; 111: 913-5. https://doi.org/10.1038/ajg.2016.156 PMid:27113114 |
||||
| 22. Wahking RA, Steele RL, Hanners RE, et al. Outcomes From a Pharmacist - led Proton Pump Inhibitor Stewardship Program at a Single Institution. Hosp Pharm 2018; 53: 59-67. https://doi.org/10.1177/0018578717747192 PMid:29434389 PMCid:PMC5805020 |
||||
| 23. Savarino V, Dulbecco P, de Bortoli N, et al. The appropriate use of proton pump inhibitors (PPIs): Need for a reappraisal. Eur J Intern Med 2017; 37: 19-24. https://doi.org/10.1016/j.ejim.2016.10.007 PMid:27784575 |
||||
| 24. Sigurdsson MI, Helgadottir S, Long TE, et al. Association Between Preoperative Opioid and Benzodiazepine Prescription Patterns and Mortality After Noncardiac Surgery. JAMA Surg 2019; 154: e191652. https://doi.org/10.1001/jamasurg.2019.1652 PMid:31215988 PMCid:PMC6584895 |
||||
| 25. Zink DA, Pohlman M, Barnes M, et al. Long-term use of acid suppression started inappropriately during hospitalization. Aliment Pharmacol Ther 2005; 21: 1203-9. https://doi.org/10.1111/j.1365-2036.2005.02454.x PMid:15882240 |
||||
| 26. Parente F, Cucino C, Gallus S, et al. Hospital use of acid-suppressive medications and its fall-out on prescribing in general practice: a 1-month survey. Aliment Pharmacol Ther 2003; 17: 1503-6. https://doi.org/10.1046/j.1365-2036.2003.01600.x PMid:12823152 |
||||
| 27. MED01 ATC-Code A02 and A02B, Sales of drugs for acid related disorders and for treatment of peptic ulcer and gastro-oesophageal reflux disease, 2004-2017. Nordic Medico-Statistical Committee (NOMESCO) 2019. http://pxweb.fujitsu.dk/pxweb/en/Nowbase/Nowbase__NOMESCO 04 medicine/MED01 A02 and A02B -Acid related disorders.px/table/tableViewLayout2/?rxid=c7e95ba0-c0e2-40d3-a2f7-1a49496b9748 - febrúar 2021. | ||||
| 28. Pottegård A, Broe A, Hallas J, et al. Use of proton-pump inhibitors among adults: a Danish nationwide drug utilization study. Therap Adv Gastroenterol 2016; 9: 671-8. https://doi.org/10.1177/1756283X16650156 PMid:27582879 PMCid:PMC4984329 |
||||
| 29. Lassen A, Hallas J, Schaffalitzky De Muckadell OB. Use of anti-secretory medication: a population-based cohort study. Aliment Pharmacol Ther 2004; 20: 577-83. https://doi.org/10.1111/j.1365-2036.2004.02120.x PMid:15339329 |
||||
| 30. Van Soest EM, Siersema PD, Dieleman JP, et al. Persistence and adherence to proton pump inhibitors in daily clinical practice. Aliment Pharmacol Ther 2006; 24: 377-85. https://doi.org/10.1111/j.1365-2036.2006.02982.x PMid:16842465 |
||||
| 31. Helgadóttir H, Metz DC, Lund SH, et al. Study of Gender Differences in Proton Pump Inhibitor Dose Requirements for GERD: A Double-Blind Randomized Trial. J Clin Gastroenterol 2017; 51: 486-93. https://doi.org/10.1097/MCG.0000000000000542 PMid:27159420 |
||||
| 32. Payne RA. The epidemiology of polypharmacy. Clin Med (Lond) 2016; 16: 465-9. https://doi.org/10.7861/clinmedicine.16-5-465 PMid:27697812 PMCid:PMC6297306 |
||||
| 33. Ahrens D, Chenot JF, Behrens G, et al. Appropriateness of treatment recommendations for PPI in hospital discharge letters. Eur J Clin Pharmacol 2010; 66: 1265-71. https://doi.org/10.1007/s00228-010-0871-9 PMid:20694459 PMCid:PMC2982961 |
||||
| 34. Urzal J, Pedro AB, Oliveira IF, et al. Inappropriate Prescribing to Elderly Patients in an Internal Medicine Ward. Acta Med Port 2019; 32: 141-8. https://doi.org/10.20344/amp.10683 PMid:30896395 |
||||
| 35. Boghossian TA, Rashid FJ, Thompson W, et al. Deprescribing versus continuation of chronic proton pump inhibitor use in adults. Cochrane Database Syst Rev 2017; 3: Cd011969. https://doi.org/10.1002/14651858.CD011969.pub2 PMid:28301676 PMCid:PMC6464703 |
||||
| 36. Li W, Zeng S, Yu LS, et al. Pharmacokinetic drug interaction profile of omeprazole with adverse consequences and clinical risk management. Ther Clin Risk Manag 2013; 9: 259-71. https://doi.org/10.2147/TCRM.S43151 PMid:23745048 PMCid:PMC3671798 |
||||