10. tbl. 107. árg. 2021
Fræðigrein
Gagnsemi serum-tryptasamælinga hjá sjúklingum með möguleg einkenni bráðaofnæmiskasts á bráðamóttöku 2011–2018
Utility of serum tryptase in Emergency Department-patients with possible anaphylaxis
Ágrip
INNGANGUR
Tiltölulega einfalt er að greina bráðaofnæmiskast í dæmigerðum tilfellum en birtingarmyndin getur þó verið fjölbreytt. Sýnt hefur verið fram á að hjá einstaklingum með ódæmigerð einkenni getur mæling á s-tryptasa verið gagnleg til viðbótar við klíníska greiningu læknis. Einnig nýtist mæling á s-tryptasa til að greina sjúkdóminn mastfrumnager. Byrjað var að nota s-tryptasamælingar á bráðamóttöku Landspítala árið 2011. Markmið rannsóknarinnar var að meta tíðni og gagnsemi s-tryptasamælinga hjá sjúklingum á bráðamóttöku.
EFNIVIÐUR OG AÐFERÐIR
Með leyfi siðanefndar heilbrigðisrannsókna á Landspítala voru skoðuð öll þau tilvik þar sem blóðsýni var sent frá bráðamóttöku til mælingar á s-tryptasa á ónæmisfræðideild á árunum 2011-2018. Upplýsingum var safnað úr sjúkraskrám um uppvinnslu og meðferð sjúklinga á bráðamóttöku og hjá ofnæmislækni.
NIÐURSTÖÐUR
Alls voru 214 sýni send til s-tryptasamælingar. Tryptasi var hækkaður (>12 µg/L) í 36 tilvikum. Konur voru 131 (61,2%) og meðalaldur var 40,6 ár. Algengi einkenna voru: húð- og slímhúðareinkenni 86,4%, blóðrásareinkenni 48,1%, öndunarfæraeinkenni 49,5% og meltingarfæraeinkenni 36,0%. Af 126 endurkomusjúklingum mat ofnæmislæknir 65 tilfelli sem bráðaofnæmiskast. Af þeim uppfylltu fjórir einstaklingar ekki klínísk greiningarskilmerki bráðaofnæmiskasts en voru með hækkuð tryptasagildi. Næmi s-tryptasamælingar var 40,9% og sértæki 97,1%. Ekkert tilfelli leiddi til greiningar mastfrumnagers.
ÁLYKTANIR
Mælingar á s-tryptasa hjá sjúklingum á bráðamóttöku með möguleg einkenni bráðaofnæmiskasts virðast veita gagnlegar upplýsingar til greiningar sjúkdómsins til viðbótar við klínískt mat. Mælingin er sértæk en með lágt næmi. Mælingarnar hafa ekki leitt til fjölgunar greininga á mastfrumnageri.
Greinin barst til blaðsins 3. maí 2021, samþykkt til birtingar 5. ágúst 2021.
Inngangur
Bráðaofnæmiskast (BOK) er algengt vandamál sem flestir læknar verða vitni að á einhverjum tímapunkti. Tíðni BOK á Íslandi hefur ekki verið tekin saman en almennt hefur verið áætlað að líkur Vesturlandabúa á að fá BOK einhvern tíma á ævinni séu í kringum 1%. Sumar rannsóknir benda þó til enn hærri tíðni, allt að 5,1%.1 Margt bendir til vaxandi tíðni BOK eða að fleiri leiti til heilbrigðis-kerfisins vegna einkenna þar sem tilfellin eru metin sem BOK og þá sérstaklega þegar fæða er orsakavaldur.2 Tíðni dauðsfalla út frá BOK hefur þó staðið í stað og er enn mjög lág. Talið er að um 0,3-2% tilfella leiði til dauða.3-6
Helstu orsakavaldar bráðaofnæmiskasta eru fæða, eitur frá stungum æðvængja (hymenoptera) og lyf.2 Í allt að þriðjungi BOK finnst enginn útleysandi þáttur.7 Í þeim tilfellum getur ýmist verið um áður óþekkta ofnæmisvalda að ræða, óþekktar leiðir mastfrumuræsingar eða undirliggjandi sjúkdóma eins og mastfrumnager (mastocytosis).4,7-9 Rannsóknir hafa sýnt fram á að í tilfellum þar sem BOK orsakast af lyfjum eða æðvængjastungum er tryptasi frekar hækkaður og eru hækkuð tryptasagildi tengd alvarlegri BOK.8,10
Yfirleitt er bráðaofnæmiskast auðþekkjanlegt út frá einkennum og byggir greiningin á klínískri skoðun og ítarlegri sögutöku. Alþjóðlegu ofnæmissamtökin gáfu út klínískar leiðbeiningar um greiningu og meðferð BOK árið 2011.9 Leiðbeiningarnar voru þýddar, staðfærðar og gefnar út á vegum Embættis landlæknis á Íslandi árið 2018.11 Eru þar þrjár skilgreiningar á BOK en almennt gildir að einkenni þurfi að vera frá tveimur eða fleiri líffærakerfum til að geta talist BOK þegar ofnæmisvaldur er óþekktur. Bráðaofnæmisköst geta þó verið lúmsk og komið fram með óhefðbundnum einkennum eða einkennum sem eru ekki endilega tengd við ofnæmi, eins og skyndilegt blóðþrýstingsfall. Einkum er BOK erfitt í greiningu þegar engin einkenni eru frá húð og/eða slímhúð eða enginn grunaður ofnæmisvaldur er til staðar. Vandasamt er þá að greina tilfellið sem BOK og því hefur verið reynt að nýta mælanlega þætti í blóði, eins og tryptasa, sem geta gefið til kynna hvort líklegt sé að um BOK hafi verið að ræða.
Tryptasi er serín próteasi sem er myndaður að mestu leyti í mastfrumna, þó einnig í basófílum í mun minna magni. Mestu íferð mastfruma má finna í vefjunum sem mynda varnir líkamans gegn umhverfinu svo sem húð, slímhúðum öndunarfæra og slímhúðum meltingarvegs.12 Í bráðaofnæmiskasti verður mastfrumuræsing sem leiðir til losunar boðefna á borð við histamín, tryptasa og fleiri. Þessi efni hafa svo mismikil áhrif á mismunandi líffærakerfi sem leiða til einkenna bráðaofnæmiskasts.13
Tryptasi einn og sér spilar ekki meginhlutverk í einkennum bráðaofnæmiskasts og er ekki alltaf yfir viðmiðunarmörkum hjá einstaklingum með BOK. Tryptasi er þó nýttur til greininga þar sem losun hans er mjög sértæk fyrir mastfrumuræsingu. Einnig er helmingunartími tryptasa lengri (í kringum 2 klukkustundir) en ýmissa annarra efna sem losna við mastfrumuræsingu, eins og til dæmis histamíns .12,14 Af þessum ástæðum er ráðlagt að draga blóðsýni til mælinga á s-tryptasa 15 til 180 mínútum eftir upphaf einkenna.9 Ráðlagt er að mæla grunngildi tryptasa þegar meira en sólarhringur er liðinn frá einkennum og bera það saman við bráðagildi tryptasa. Hækkun um 20% + 2 µg/L frá grunngildi getur bent til BOK þrátt fyrir að bráðagildi sé ekki yfir viðmiðunarmörkum.1
Svar úr tryptasamælingu fæst ekki samstundis og nýtist því ekki við fyrsta mat á sjúklingi og ákvarðar ekki bráðameðferð. Niðurstöður úr tryptasamælingum geta hins vegar gagnast ofnæmislækni við ítarlegri uppvinnslu sjúklings, sérstaklega þar sem alvarlegustu bráðaofnæmisköstin geta komið fram án dæmigerðra einkenna.15,16
Mastfrumnager er sjaldgæfur sjúkdómur sem einkennist af offjölgun mastfruma og eru einstaklingar með sjúkdóminn í mjög aukinni áhættu á að fá BOK. Þessir sjúklingar eru oft með margslungin einkenni frá húð og meltingarfærum og greiningartöf er algeng.17 Eitt af skilmerkjum fyrir greiningu sjúkdómsins er að grunngildi tryptasa mælist yfir 20 µg/L.18 Tíðni mastfrumnagers á Íslandi hefur ekki verið rannsökuð og er ekki þekkt.
Rannsóknir hafa sýnt fram á að tryptasamælingar, og þá sérstaklega mælingar framkvæmdar á bráðamóttökum, eru almennt ekki næmar en eru sértækar.16,19-21 Á bráðamóttöku Landspítala var byrjað að nota s-tryptasamælingar upp úr 2011 og ráðlagt að draga blóðsýni til mælinga þegar vafi er á hvort um BOK sé að ræða.
Markmið rannsóknarinnar var að meta fjölda og gagnsemi s-tryptasamælinga með tilliti til greiningar á bráðaofnæmiskasti og mastfrumnageri hjá sjúklingum sem komu á bráðamóttöku Landspítalans á tímabilinu 2011–2018.
Efniviður og aðferðir
Leitað var að öllum þeim sjúklingum sem komu á bráðamóttöku Landspítala í Fossvogi á tímabilinu 2011–2018 þar sem s-tryptasi hafði verið mældur. Gerð var afturskyggn rýning á sjúkraskrám og upplýsingar skráðar í gagnagrunn í Microsoft Excel.
Safnað var upplýsingum um fyrri ofnæmissögu, lífsmörk, einkenni og klínísk teikn á bráðamóttöku með sérstakri áherslu á hvort skráð hafi verið einkenni og teikn frá þeim fjórum líffærakerfum sem notuð eru til skilgreiningar á BOK: húð og/eða slímhúð, öndunarfærum, hjarta- og æðakerfi og meltingarfærum. Þá var álit læknis á bráðamóttöku á einkennum metið og hvort sjúklingur fékk adrenalín. Ef adrenalín var gefið, var skráð hvort það var á bráðamóttöku, í sjúkraflutningi, á heilsugæslu eða sjálfgjöf með adrenalínpenna. Einnig var skráð hvort einstaklingar fengu andhistamín og/eða stera.
Skráður var tími sýnatöku frá upphafi einkenna, gildi s-tryptasa, hvort einkenni hefðu endurtekið sig fyrir útskrift, hvort sjúklingur leitaði aftur á bráðamóttöku innan þriggja sólarhringa vegna svipaðra eða sömu einkenna og loks hvort sjúklingi var ávísaður adrenalínpenni við útskrift og verið ráðlögð endurkoma til ofnæmislæknis til að fylgja mælingu eftir. Í þeim tilfellum sem sjúklingur mætti í endurmat hjá ofnæmislækni var mat hans á tilfellinu skráð. Einnig grunngildi s-tryptasa við endurkomu, þegar það var mælt.
Tími frá upphafi einkenna að sýnatöku varð ekki fastur hluti af beiðni mælingarinnar fyrr en á árunum 2014–2015. Ef tími frá upphafi einkenna að sýnatöku var ekki skráður á beiðnina eða í nótum lækna var metið út frá skráðri sögu hvort sýnataka hefði farið fram innan viðurkennds tímaramma.
Ítarlega var farið yfir allar nótur af bráðamóttöku og hjá ofnæmislækni þegar við átti og metið hvort sjúklingar uppfylltu klínísk greiningarskilmerki bráðaofnæmiskasts. Þá var sérstaklega horft á niðurstöður tryptasamælinga og hvort mælingin hafi haft áhrif á endanlega sjúkdómsgreiningu. Næmi og sértæki mælingarinnar voru metin út frá því hvort s-tryptasi var hækkaður eður ei og tekinn innan viðurkennds tímaramma og út frá mati ofnæmislæknis á tilfellinu. Á Landspítala er s-tryptasagildi upp á 12 µg/L eða hærra talið yfir viðmiðunarmörkum og var því einnig miðað við það gildi í þessari rannsókn. Tímaramminn sem miðað var við voru 15-180 mínútur frá upphafi einkenna, samkvæmt leiðbeiningum WAO.
Ef tilfellið var metið sem bráðaofnæmiskast af ofnæmislækni við endurmat var orsakavaldurinn skráður í þeim tilfellum þar sem komist var að því.
Við tölfræðilega framsetningu og úrvinnslu var notað Microsoft Excel (útgáfa 16.20) og Rstudio (útgáfa 1.1.463). Notað var kí-kvaðratpróf til að kanna mun á tvíkostabreytum milli hópa en talnabreytur voru bornar saman með t-prófi. Tölfræðileg marktæknimörk voru sett við p-gildi <0,05.
Við upphaf rannsóknar lá fyrir leyfi frá siðanefnd heilbrigðisrannsókna á Landspítala, leyfisnúmer 53/2018.
Niðurstöður
Fjöldi mælinga, sjúklingahópurinn á bráðamóttöku og nákvæmni skráningar
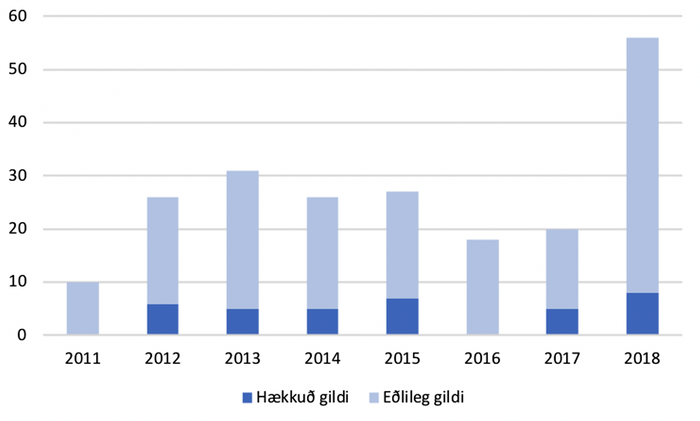
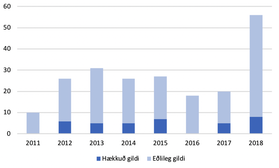
Mynd 1 Tíðni tryptasamælinga á bráðamóttöku 2011 - 2018. Hækkuð gildi og gildi innan viðmiðunarmarka.
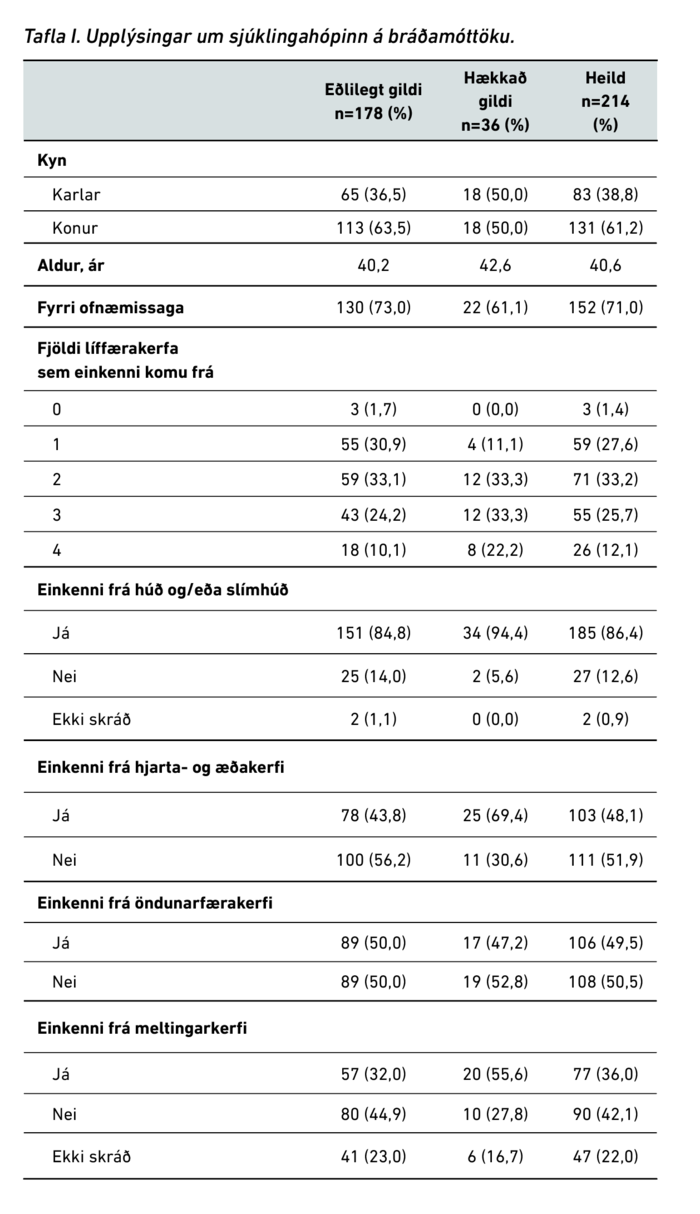
Tilfelli þar sem sýni höfðu verið send til tryptasamælinga á vegum bráðadeildar voru 214, þar af voru 36 sýni hækkuð (>12 µg/L). Engin sýni voru hækkuð árin 2011 og 2016 (mynd 1). Sýni tekin innan viðurkennds tímaramma voru 133 (62,1%). Konur voru í meirihluta, 61,2%, og var meðalaldur tæp 41 ár (tafla I). Meðalfjöldi sýna árin 2011-2018 var 27 +/- 13. Meðaltal tryptasagilda var 8,7 µg/L.
Á bráðamóttöku voru 65 tilfelli (30,4%) talin líkleg til að vera BOK, 83 tilfelli (38,8%) voru ekki talin líkleg til að vera BOK. Skráningu vantaði eða var óljós í 66 tilfellum (30,8%).
Í 27,6% tilfella voru einstaklingar með einkenni frá einu líffærakerfi, 33,2% frá tveimur, 25,7% frá þremur og 12,1% með einkenni frá fjórum kerfum. Þrír sjúklingar voru ekki með nein einkenni frá þeim líffærakerfum sem til skoðunar voru. Algengi einkenna eftir flokkum var eftirfarandi: húð- og slímhúðareinkenni 86,4%, blóðrásareinkenni 48,1%, öndunarfæraeinkenni 49,5% og meltingarfæraeinkenni 36,0%. Húð- og slímhúðareinkenni (já/nei) voru ekki skráð í tveimur tilfellum (0,9%) og vantaði skráningu allra einkenna frá meltingarfærum (já/nei) í 47 tilfellum (22,0%) (tafla I). Í hinum einkennaflokkunum var ávallt skráð fyrir einhverjum einkennum. Skráningu vantaði í yfir 30% tilfella á eftirfarandi sértækari einkennum eða teiknum innan hvers einkennaflokks: kláði (30,4%), roði (36,9%), hósti (78,0%), ofnæmiskvef (rhinitis) (81,8%), yfirliðskennd (70,6%), brjóstverkur (71,5%), ógleði (57,5%), uppköst (67,8%) og niðurgangur (69,6%).
Meðhöndlun sjúklinga á bráðamóttöku
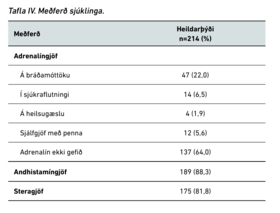
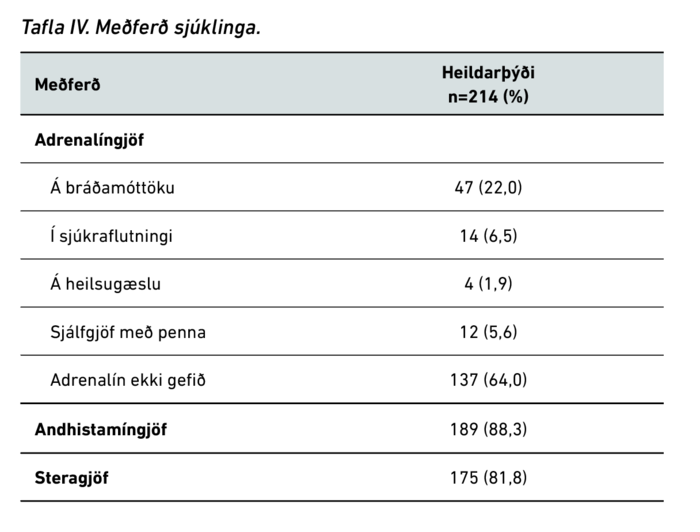
Adrenalín var notað í 77 tilfellum (36%) af heildarþýðinu sem leitaði á bráðamóttöku. Flestir sjúklingar fengu andhistamín og stera. Tafla IV sýnir niðurskiptingu adrenalíngjafa og algengi notkunar andhistamína og stera. Ekki var marktækur munur á adrenalíngjöf milli ára.
Endurkomuhópur og gagnsemi mælingarinnar
Af 214 tilfellum mættu 126 í nánara mat hjá ofnæmislækni. Hjá endurkomusjúklingum höfðu 78 sýni til tryptasamælingar verið tekin innan viðurkennds tímaramma á bráðamóttöku og voru 26 sýni (20,6%) yfir viðmiðunarmörkum.
Ofnæmislæknir mat 65 tilfelli (61,6%) endurkoma sem BOK. Þar af 24 tilfelli þar sem tryptasi var yfir viðmiðunarmörkum. Í fjórum tilfellum uppfylltu einstaklingar ekki klínísk greiningarskilmerki BOK en reyndust með tryptasagildi yfir viðmiðunarmörkum. Tilfellin voru metin sem BOK af ofnæmislækni. Útreikningar frá sýnum teknum innan viðurkennds tímaramma gáfu næmi upp á 40,9% (95% CI 26,34%-56,75%) og sértæki 97,1% (95% CI 84,67%- 99,93%). Flatarmálið undir aðgreiningarferli (Receiver Operating Characteristic) var 0,67 (95% CI 0,60-0,73).
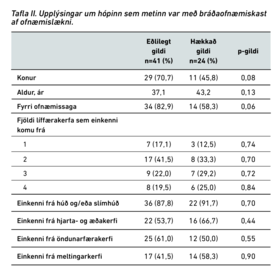
Tafla II sýnir upplýsingar um hópinn sem ofnæmislæknir mat með BOK. Fyrri ofnæmissaga var ekki eins algeng hjá sjúklingum með tryptasagildi utan viðmiðunarmarka. Þeir voru oftar með einkenni frá meltingarkerfi og hjarta- og æðakerfi en sá munur var ekki marktækur. Marktækur munur var á einstaklingum með BOK með tryptasagildi innan og utan viðmiðunarmarka þegar kom að yfirliði (p = 0,03), lágþrýstingi (p = 0,01) og niðurgangi (p = 0,02) þegar einkenni innan kerfanna voru skoðuð nánar. Ekki var marktækur munur á öðrum stökum einkennum.
Orsakavaldar
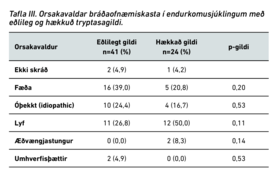
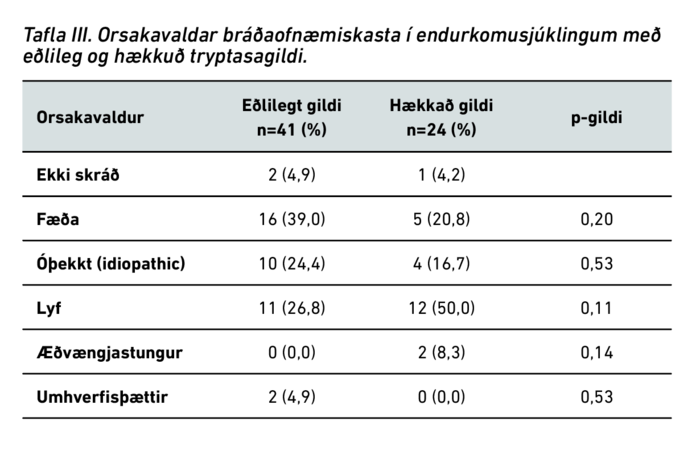
Tafla III sýnir orsakavalda BOK hjá hópunum.
Mastfrumnager
Engin tilfelli leiddu til greiningar mastfrumnagers í uppvinnslu hjá ofnæmislækni.
Umræða
Í þessari fyrstu rannsókn á gagnsemi s-tryptasamælinga á bráðamóttöku á Íslandi er ljóst að bráðalæknar panta rannsóknina tvisvar til þrisvar sinnum á mánuði. Notkun mælinganna fer vaxandi.
Heildarfjöldi sýna var 214 en þar af voru 36 (16,8%) utan viðmiðunarmarka (>12 µg/L). Meðalfjöldi sýna á árunum 2011-2017 var 23 +/- 7 en heildarfjöldi sýna árið 2018 var 56. Það er 143% aukning á fjölda mælinga miðað við meðalfjölda mælinga árin 2011-2017.
Þessa miklu aukningu má líklega rekja til þess að í byrjun árs 2018 voru klínískar leiðbeiningar WAO, sem hafa verið þýddar og staðfærðar, kynntar á Landspítala. Læknar virðast meðvitaðri um hversu fjölbreytilega sjúkdómsmynd BOK getur tekið á sig og virðist innleiðsla klínískra leiðbeininga hafa mælanleg áhrif á störf lækna á bráðamóttöku Landspítala.
Engin sýni reyndust hækkuð árin 2011 og 2016. Ekki var marktæk aukning á hækkuðum sýnum árið 2018 þrátt fyrir aukinn fjölda mælinga.
Ekki er þörf á s-tryptasamælingu hjá sjúklingum með dæmi-gerð einkenni BOK. Í þónokkrum tilfellum voru tryptasamælingar ekki nauðsynlegar. Dæmi voru um að einstaklingar með þekkt bráðaofnæmi komust í snertingu við þekktan ofnæmisvald og fengu dæmigerð einkenni bráðaofnæmiskasts. Í slíkum tilfellum ætti að meðhöndla sjúkling með adrenalíni en tryptasamæling er óþörf. Því virðist sem læknar á bráðamóttöku noti mælinguna í einhverjum tilvikum þegar slík mæling mun ekki gagnast til greiningar á BOK. Mælingin virðist þó í ákveðnum tilvikum gagnleg til greiningar á BOK. Á það bæði við um þá 62 einstaklinga sem voru með einkenni frá einu eða engu líffærakerfi, auk þess sem í einhverjum tilvikum hafi einkenni frá ákveðnum líffærakerfum verið væg og klínískt mat því óáreiðanlegt.
Tryptasamælingar á bráðamóttöku hér á landi eru þó nýlegt fyrirbæri og því líklegt að einhvern tíma taki að innleiða rétta notkun. Því var við því að búast að rannsóknin væri í einhverjum tilvikum pöntuð án viðeigandi ábendinga. Einnig er hugsanlegt að í einhverjum tilvikum hafi bráðalækni grunað undirliggjandi mastfrumnager eða aðra mastfrumukvilla hjá einstaklingi með dæmigerð einkenni BOK og því pantað mælingu á tryptasa til að greiða fyrir frekari uppvinnslu.
Alls 133 (62,1%) sýni voru tekin innan viðurkennds tímaramma. Þar af voru 108 sýni innan viðmiðunarmarka og 25 sýni hækkuð. Það að sýni séu ekki tekin innan viðurkennds tímaramma er galli sem áður hefur verið bent á þegar kemur að tryptasammælingum innan bráðadeilda.20 Þó má benda á það að þegar mikil hækkun verður á tryptasa, eins og í mjög alvarlegum BOK, getur tryptasi mælst hækkaður mun lengur en ráðlagður viðmiðunartími gefur til kynna. Í þessari rannsókn reyndust 10 sýni sem tekin voru utan viðurkennds tímaramma hækkuð í heildarþýðinu. Þar af voru flest tekin um það bil 4-6 klukkustundum eftir upphaf einkenna. Í einu tilviki voru liðnir meira en 3 sólarhringar frá því að einkenni gerðu fyrst vart við sig. Niðurstaðan styður að gagnlegt getur verið að mæla s-tryptasa þó það sé gert utan ráðlagðs tímaramma.
Adrenalín var gefið í 36% tilfella. Í meirihluta tilfellanna var lyfið gefið af þjálfuðu heilbrigðisstarfsfólki (tafla IV). Þetta er sambærilegt við aðrar rannsóknir22 en þó í lægri kantinum. Þó ber að hafa í huga að ekki voru öll tilfellin BOK eða að klínískur læknir taldi óljóst hvort um BOK hafi verið að ræða. Andhistamín og steragjafir voru mjög algengar en áður hefur verið sýnt fram á það að andhistamíngjafir og steragjafir eru töluvert algengari í BOK.23 Þetta er áhugavert í ljósi þess að rannsóknir hafa ekki sýnt fram á gagnsemi stera- eða andhistamíngjafar við hættulegustu einkennum BOK eins og lokun loftvegar eða blóðþrýstingsfalli.24,25
Eins og kom fram í niðurstöðum er næmi mælingarinnar lágt en sértæki hátt. Það er sambærilegt niðurstöðum annarra rannsókna á þessu sviði.19-21 Niðurstaðan styður við þá ráðleggingu að framkvæma ekki mælingar á s-tryptasa hjá sjúklingum með dæmigerð einkenni, þar sem rannsóknin mun engu breyta um endanlega greiningu á BOK hjá þeim hópi.
Skráning var óljós í tveimur tilfellum þar sem tryptasagildi var hækkað og þeir ekki skráðir með BOK þar sem þeir voru enn í uppvinnslu þegar rannsóknin var framkvæmd.
Konur voru í meirihluta (61,5%) í þýðinu sem mætti til frekari uppvinnslu hjá ofnæmislækni og voru talin hafa fengið BOK. Karlar voru þó oftar með hækkuð tryptasagildi (54,2%) (tafla II). Að minnsta kosti ein rannsókn hefur sýnt fram á að karlkyn spái fyrir um hækkað tryptasagildi í BOK.20 Aðrar rannsóknir hafa sýnt fram á að karlar eru með hærra grunngildi tryptasa.26-28
Nákvæmni skráningar einkenna í sjúkraskrám bráðamóttöku var ásættanleg en með stöðluðu viðmóti hefði líklega verið unnt að fá nákvæmari upplýsingar um hvort möguleg einkenni væru til staðar eða ekki frá ólíkum líffærakerfum.
Samkvæmt skráningu voru flestir BOK-sjúklinganna með einkenni frá tveimur líffærakerfum, bæði þeir sem voru með tryptasagildi innan eðlilegra marka (41,5%) og þeir sem voru með hækkuð gildi (33,3%). Þá voru flestir sjúklinganna með einkenni frá húð og/eða slímhúðum, eða 89,2% sem er sambærilegt tölum sem gefnar voru út af WAO. Hins vegar voru einkenni frá hjarta- og æðakerfi algengari í þessu þýði (58,5%) og þá sérstaklega í einstaklingum með hækkuð tryptasagildi (66,7%) en samkvæmt WAO koma einkenni frá hjarta- og æðakerfi fram í allt að 45% tilfella. Einnig voru áberandi margir með tryptasagildi utan viðmiðunarmarka með einkenni frá meltingarfærum (58,3%). Sjá mátti marktækan mun á milli einstaklinga með tryptasagildi innan og utan viðmiðunarmarka þegar kom að yfirliði, lágþrýstingi og niðurgangi þegar einkennin innan líffærakerfanna voru skoðuð hvert fyrir sig. Áður hefur verið sýnt fram á sterk tengsl yfirliðs og lágþrýstings við hækkuð tryptasagildi20,21,29 sem er í samræmi við að hærri tryptasagildi eru tengd alvarlegri BOK.8,10
Hafa þarf í huga við túlkun þessara einkenna að læknum bráðamóttöku hafði verið ráðlagt að gera ekki s-tryptasamælingu hjá einstaklingum með dæmigerð einkenni heldur draga blóð til mælingar hjá sjúklingum með ódæmigerð einkenni, ef vafi var á klínískri greiningu.
Í fjórum tilfellum voru sjúklingar með hækkað tryptasagildi en uppfylltu ekki klínísk greiningarskilmerki BOK. Ofnæmislæknir taldi þá hafa fengið BOK og virðist tryptasamælingin hafa haft bein áhrif á greininguna í þeim 4 tilfellum af 65 með BOK (6,2%).
Fæða var algengasti orsakavaldur BOK hjá einstaklingum með eðlileg tryptasagildi en lyf voru algengasta orsök BOK hjá einstaklingum með hækkaðan tryptasa. Þetta er í samræmi við aðrar rannsóknir sem sýna að hækkuð tryptasagildi eru frekar tengd við BOK þar sem lyf eða æðvængjastungur eru orsakavaldar.10,19
Ekkert tilfelli leiddi til greiningar mastfrumnagers. Það er vísbending um að sjúkdómurinn sé ekki algeng ástæða komu á bráða-móttöku hérlendis. Hins vegar hefur ráðlagt verklag á bráðamóttöku verið að mæla eingöngu s-tryptasa hjá sjúklingum með óljós einkenni en sjúklingar með mastfrumnager fá oft dæmigerð einkenni BOK. Því er hugsanlegt að einstaklingar með mast-frumnager hafi ekki greinst á grundvelli mælingar á s-tryptasa frá bráðamóttöku. Slíkum sjúklingum hefur þó í flestum tilfellum líklega verið vísað áfram til nánara mats hjá ofnæmislækni þar sem líklegt má teljast að greining á mastfrumnageri hafi fengist fram.
Ófullkomin skráning á einkennum og teiknum sjúklinga í sjúkraskrá takmarkaði vinnslu rannsóknarinnar. Endurspeglar þetta vanda víða í íslensku heilbrigðiskerfi þar sem skráning mætti vera nákvæmari og skilvirkari. Sömuleiðis var skráning frá upphafi einkenna að komu og/eða sýnatöku mjög dræm, sérstaklega áður en það varð almennur hluti af beiðni. Óþarfa tryptasa-mælingar hafa mögulega bjagað rannsóknina. Einnig rýrir það gildi niðurstaðna rannsóknarinnar að ekki nema tæp 60% sjúklinganna komu til endurmats hjá ofnæmislækni. Mikilvægt er að vísa öllum sem grunaðir eru um BOK, sérstaklega án þekktra orsaka, til frekari uppvinnslu hjá ofnæmislækni.
Ályktanir
Bráðalæknar þekkja og nota mælingar á s-tryptasa í völdum tilvikum til að meta sjúklinga með mögulegt BOK. Innleiðsla nýrra leiðbeininga um greiningu og meðferð bráðaofnæmiskasta í byrjun árs 2018 virðist hafa leitt til fjölgunar á mælingum s-tryptasa.
Mælingar á s-tryptasa hjá sjúklingum á bráðamóttöku með möguleg einkenni bráðaofnæmiskasts virðast veita gagnlegar upplýsingar til greiningar sjúkdómsins þegar sjúklingur uppfyllir ekki greiningarskilmerki BOK. Einnig þegar einkenni eru óhefðbundin eða óljós. Mælingar á s-tryptasa á bráðamóttöku hafa ekki fjölgað greiningum á mastfrumnageri.
Þakkir
Þakkir fá Björn Rúnar Lúðvíksson yfirlæknir og starfsfólk ónæmisfræðideildar Landspítala fyrir veitta aðstoð.
Heimildir
| 1. Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis-a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol 2020; 145: 1082-123. https://doi.org/10.1016/j.jaci.2020.01.017 PMid:32001253 |
||||
| 2. Simons FE, Ebisawa M, Sanchez-Borges M, et al. 2015 update of the evidence base: World Allergy Organization anaphylaxis guidelines. World Allergy Organ J 2015; 8: 32. https://doi.org/10.1186/s40413-015-0080-1 PMid:26525001 PMCid:PMC4625730 |
||||
| 3. Tejedor-Alonso MA, Martínez-Fernandez P, Vallejo-de-Torres G, et al. Clinical and demographic characteristics of fatal anaphylaxis in Spain (1998-2011): A comparison between a series from the hospital system and a national forensic series. Clin Exp Allergy 2019. 49: 82-91. https://doi.org/10.1111/cea.13272 PMid:30204277 |
||||
| 4. Yu JE, Lin RY. The Epidemiology of Anaphylaxis. Clin Rev Allergy Immunol 2018; 54: 366-74. https://doi.org/10.1007/s12016-015-8503-x PMid:26357949 |
||||
| 5. Ma L, Danoff TM, Borish L. Case fatality and population mortality associated with anaphylaxis in the United States. J Allergy Clin Immunol 2014; 133: 1075-83. https://doi.org/10.1016/j.jaci.2013.10.029 PMid:24332862 PMCid:PMC3972293 |
||||
| 6. Turner PJ, Gowland MH, Sharma V, et al. Increase in anaphylaxis-related hospitalizations but no increase in fatalities: an analysis of United Kingdom national anaphylaxis data, 1992-2012. J Allergy Clin Immunol 2015; 135: 956-63 e1. https://doi.org/10.1016/j.jaci.2014.10.021 PMid:25468198 PMCid:PMC4382330 |
||||
| 7. Greenberger PA. Idiopathic anaphylaxis. Immunol Allergy Clin North Am 2007; 27: 273-93, vii-viii. https://doi.org/10.1016/j.iac.2007.03.009 PMid:17493503 |
||||
| 8. Björnsdóttir US, Sigurðardóttir SÞ, Lúðvíksson BR, Ofnæmislost - meingerð, algengi og meðferð. Læknablaðið 2002; 88: 551-9. | ||||
| 9. Simons FER, Ardusso LRF, Bilò MB, et al. World Allergy Organization Guidelines for the Assessment and Management of Anaphylaxis. 2011; 4: 13-37. https://doi.org/10.1097/WOX.0b013e318211496c PMid:23268454 PMCid:PMC3500036 |
||||
| 10. Brown SG, Stone SF, Fatovich DM, et al. Anaphylaxis: clinical patterns, mediator release, and severity. J Allergy Clin Immunol 2013; 132: 1141-9 e5. https://doi.org/10.1016/j.jaci.2013.06.015 PMid:23915715 |
||||
| 11. Embætti Landlæknis. Bráðaofnæmi - 2. nóvember. | ||||
| 12. Vitte J. Human mast cell tryptase in biology and medicine. Mol Immunol 2015; 63: 18-24. https://doi.org/10.1016/j.molimm.2014.04.001 PMid:24793463 |
||||
| 13. Theoharides TC, Valent P, Akin C, Mast Cells, Mastocytosis, and Related Disorders. 2015; 373: 163-72. https://doi.org/10.1056/NEJMra1409760 PMid:26154789 |
||||
| 14. Vadas P, Perelman B, Liss G. Platelet-activating factor, histamine, and tryptase levels in human anaphylaxis. J Allergy Clin Immunol 2013; 131: 144-9. https://doi.org/10.1016/j.jaci.2012.08.016 PMid:23040367 |
||||
| 15. Greenberger PA, Rotskoff BD, Lifschultz B. Fatal anaphylaxis: postmortem findings and associated comorbid diseases. Ann Allergy Asthma Immunol 2007; 98: 252-7. https://doi.org/10.1016/S1081-1206(10)60714-4 |
||||
| 16. Campbell RL, Li JTC, Nicklas RA, et al. Emergency department diagnosis and treatment of anaphylaxis: a practice parameter. Ann Allergy Asthma Immunol 2014; 113: 599-608. https://doi.org/10.1016/j.anai.2014.10.007 PMid:25466802 |
||||
| 17. Hermans MAW, Rietveld MJA, van Laar JAM, et al. Systemic mastocytosis: A cohort study on clinical characteristics of 136 patients in a large tertiary centre. Eur J Intern Med 2016; 30: 25-30. https://doi.org/10.1016/j.ejim.2016.01.005 PMid:26809706 |
||||
| 18. Valent P, Akin C, Metcalfe DD. Mastocytosis: 2016 updated WHO classification and novel emerging treatment concepts. Blood 2017; 129: 1420-7. https://doi.org/10.1182/blood-2016-09-731893 PMid:28031180 PMCid:PMC5356454 |
||||
| 19. Brown SG, Blackman KE, Heddle RJ. Can serum mast cell tryptase help diagnose anaphylaxis? Emerg Med Australas 2004; 16: 120-4. https://doi.org/10.1111/j.1742-6723.2004.00562.x PMid:15239726 |
||||
| 20. Buka RJ, Knibb RC, Crossman RJ, et al. Anaphylaxis and Clinical Utility of Real-World Measurement of Acute Serum Tryptase in UK Emergency Departments. J Allergy Clin Immunol Pract, 2017; 5: 1280-7 e2. https://doi.org/10.1016/j.jaip.2017.06.021 PMid:28888252 |
||||
| 21. Dua S, Dowey J, Foley L, et al. Diagnostic Value of Tryptase in Food Allergic Reactions: A Prospective Study of 160 Adult Peanut Challenges. J Allergy Clin Immunol Pract 2018; 6: 1692-8 e1. https://doi.org/10.1016/j.jaip.2018.01.006 PMid:29500041 |
||||
| 22. Kawano T, Scheuermeyer FX, Stenstrom R, et al. Epinephrine use in older patients with anaphylaxis: Clinical outcomes and cardiovascular complications. Resuscitation 2017; 112: 53-58. https://doi.org/10.1016/j.resuscitation.2016.12.020 PMid:28069483 |
||||
| 23. Hitti, E.A., Zaitoun F, Harmouche E, et al. Acute allergic reactions in the emergency department: characteristics and management practices. Eur J Emerg Med 2015; 22: 253-9. https://doi.org/10.1097/MEJ.0000000000000155 PMid:24841773 |
||||
| 24. Choo KJ, Simons FE, Sheikh A. Glucocorticoids for the treatment of anaphylaxis. Cochrane Database Syst Rev 2012; Cd007596. https://doi.org/10.1002/14651858.CD007596.pub3 PMid:22513951 PMCid:PMC6517117 |
||||
| 25. Sheikh A, Broek VT, Brown SGA, et al. H1-antihistamines for the treatment of anaphylaxis: Cochrane systematic review. Allergy 2007; 62: 830-7. https://doi.org/10.1111/j.1398-9995.2007.01435.x PMid:17620060 |
||||
| 26. Komarow HD, Hu Z, Brittain E, et al. Serum tryptase levels in atopic and nonatopic children. J Allergy Clin Immunol 2009; 124: 845-8. https://doi.org/10.1016/j.jaci.2009.06.040 PMid:19665778 PMCid:PMC3401932 |
||||
| 27. Sirvent AE, González C, Enríquez R, et al. Serum tryptase levels and markers of renal dysfunction in a population with chronic kidney disease. J Nephrol 2010; 23: 282-90. | ||||
| 28. Carballada F, Alonso M, Vizcaino L, et al. Serum tryptase concentrations in beekeepers with and without Hymenoptera venom allergy. J Investig Allergol Clin Immunol 2013; 23: 30-6. | ||||
| 29. Stone SF, Cotterell C, Isbister GK, et al. Elevated serum cytokines during human anaphylaxis: Identification of potential mediators of acute allergic reactions. J Allergy Clin Immunol 2009; 124: 786-92.e4. https://doi.org/10.1016/j.jaci.2009.07.055 PMid:19767073 |
||||