10. tbl. 109. árg. 2023
Fræðigrein
Rannsókn. Þróun fjöllyfjameðferðar í heilsugæslu á höfuðborgarsvæðinu á árunum 2010-2019
Epidemiology of polypharmacy in primary healthcare in the Reykjavik metropolitan area 2010-2019
ÁGRIP
INNGANGUR
Inntöku lyfja getur fylgt áhætta og neikvæð heilsufarsleg áhrif. Áhættan eykst eftir því sem einstaklingar taka fleiri lyf. Margar faraldsfræðirannsóknir hafa verið gerðar á fjöllyfjameðferð erlendis en skortur hefur verið á þeim hérlendis. Markmið þessarar rannsóknar var að kanna fjöllyfjameðferð í heilsugæslu á höfuðborgarsvæðinu.
EFNIVIÐUR OG AÐFERÐIR
Þeir sem mynduðu rannsóknarhópinn voru fundnir í Sögu-gagnagrunni heilsugæslunnar sem náði yfir ávísanir allra heilsugæslustöðva á höfuðborgarsvæðinu frá 1. janúar 2010 til 31. desember 2019. Rannsóknarþýðið samanstóð af þeim sem höfðu fengið ávísað fimm eða fleiri mismunandi lyfjum á tilteknu ári. Heildaríbúafjöldi höfuðborgarsvæðisins var fundinn á heimasíðu Hagstofunnar og var 200.907 árið 2010 og 228.222 árið 2019.
NIÐURSTÖÐUR
Algengi fjöllyfjameðferðar jókst jafnt og þétt frá árinu 2010 til 2019, eða um 37,9%. Einstaklingar í fjöllyfjameðferð voru 19.778 (9,8%) talsins við upphafsár rannsóknarinnar árið 2010 og fjölgaði í 30.970 (13,6%) af íbúum höfuðborgarsvæðisins árið 2019. Sterk fylgni var á milli aldurs og fjöllyfjameðferðar og voru konur mun líklegri til að fá fjöllyfjameðferð. Hlutfallslega mesta aukning fjöllyfjameðferðar (≥5 lyf) og mikillar fjöllyfjameðferðar (≥10 lyf) var meðal ungs fólks á aldrinum 20-49 ára. Greining á ATC-flokkum (Anatomical Therapeautic Chemical Code) leiddi í ljós að mikil aukning var á flestum ATC-flokkum á fyrsta stigi (líffærakerfi) og þriðja stigi (lyfjafræðilegir undirflokkar).
ÁLYKTANIR
Niðurstöðurnar benda til þess að fjöllyfjameðferð sé algeng á Íslandi. Að sama skapi virðist sífellt algengara að ungt fólk fái fjöllyfjameðferð. Mikilvægt er að reyna að skilja orsök þeirrar þróunar sem hefur orðið og leggja mat á vaxandi lyfjavæðingu samfélagsins. Ástæðurnar sem geta legið þar að baki geta bæði verið jákvæðar og neikvæðar rétt eins og þau áhrif sem af fjöllyfjameðferð hljótast.
Greinin barst til blaðsins 2. maí 2023, samþykkt til birtingar 28. ágúst 2023.
INNGANGUR
Fjöllyfjanotkun er allajafna fylgifiskur fjölveikinda og eykst því algengið jafnan með hækkandi aldri.1 Rannsóknir benda til þess að þeim sem teljast fjölveikir hafi fjölgað.2,3 Talið er að fjölveikum muni fjölga með hækkandi lífaldri, svo og vegna hækkandi meðalaldurs á Vesturlöndum og víðar.4-6 Ekki er til einhlít skilgreining á fjöllyfjameðferð þó algengasta viðmiðið í rannsóknum sé meðferð með fimm eða fleiri lyfjum daglega. Álitamál er hvort telja eigi með lyf sem eru tekin eftir þörfum, í stuttan tíma eða náttúrulyf. Erlendar rannsóknir sýna að með hækkandi aldri8-10 fjölgar þeim sem fá meðferð með mörgum lyfjum. Flestar klínískar leiðbeiningar byggja á rannsóknum þar sem fjölveikir og aldraðir voru útilokaðir frá þátttöku. Það verður því oft álitamál hvort hægt sé að styðjast við slíkar leiðbeiningar í klínísku starfi með aldraða og/eða fjölveika. Tengsl fjöllyfjameðferðar við nokkra mikilvæga heilsufarsþætti eru þó vel þekkt, sérstaklega hjá öldruðum.10 Hætta á milliverkunum og aukaverkunum lyfja eykst með fjölda lyfja sem eru gefin sama einstaklingi. Byltur og beinbrot eru algengari samfara fjöllyfjameðferð, svo og lakari líkamleg færni, aukinn hrumleiki, beingisnun, minni lífsgæði og minnistruflanir.11-13 Einnig tengist fjöllyfjameðferð aukinni tíðni sjúkrahúsinnlagna og meiri líkum á dauðsföllum.10 Alþjóðaheilbrigðisstofnunin hefur lagt áherslu á lyfjaöryggi tengt fjöllyfjameðferð.14 Stofnunin bendir á að þótt lyfjameðferð skjólstæðinga sé ætlað að bæta hag þeirra geti hún einnig valdið þeim skaða.
Markmið þessarar rannsóknar var að varpa ljósi á fjöllyfjameðferð og þróun hennar hjá skjólstæðingum heilsugæslunnar á höfuðborgarsvæðinu.
Efniviður og aðferðir
Snið rannsóknar og þátttakendur
Rannsóknin er lýsandi afturskyggn gagnarannsókn. Í rannsóknarþýðinu voru þeir sem sóttu þjónustu heilsugæslustöðvanna á höfuðborgarsvæðinu og fengu ávísað fimm eða fleiri lyfjum á tilteknu ári. Lyfjunum ávísuðu læknar á heilsugæslustöðvunum á höfuðborgarsvæðinu á 10 ára tímabili, frá 1. janúar 2010 til 31. desember 2019. Rannsóknin tók til ávísana lækna frá öllum 19 heilsugæslustöðvunum. Sótt voru gögn í Sögu-gagnagrunn heilsugæslunnar á þessu tiltekna tímabili. Þær breytur sem voru skoðaðar við úrvinnslu rannsóknar voru: ártal, aldur, kyn, lyfjaheiti, fjöldi lyfjaávísana í hverjum lyfjaflokki og ATC-flokkur lyfs (Anatomical Therapeautic Chemical Code) frá A til V – niður á fimmta þrep, en flokkunin greinist frá líffærakerfi (fyrsta stig), þá í læknisfræðilegan undirflokk (annað stig), næst í lyfjafræðilegan undirflokk (þriðja stig), svo efnafræðilegan undirflokk (fjórða stig), og loks niður í lyfjaefni (fimmta stig).15 Dæmi um þetta má sjá í töflu 1.
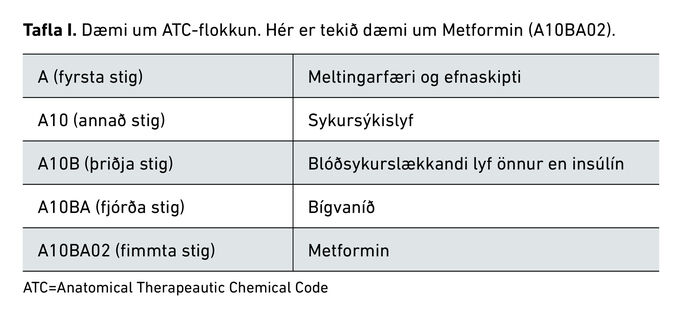
Einungis var unnið með fyrirliggjandi ópersónugreinanleg gögn um þátttakendur. Heildarbúsetufjöldi höfuðborgarsvæðisins var fundinn á heimasíðu Hagstofunnar og var 200.907 árið 2010 og 228.222 árið 2019. Eftirfarandi sveitarfélög tilheyra höfuðborgarsvæðinu: Reykjavíkurborg, Kópavogsbær, Garðabær, Hafnarfjarðarbær, Mosfellsbær, Seltjarnarnesbær og Kjósarhreppur.
Einstaklingur var skilgreindur í fjöllyfjameðferð ef við-komandi fékk fimm eða fleiri mismunandi lyf (í mismunandi ATC-flokkum) ávísað á árinu og á mikilli fjöllyfjameðferð6 ef ávísað var 10 eða fleiri mismunandi lyfjum á árinu. Þessi flokkun gerði greiningu fjöllyfjameðferðar mögulega út frá gögnunum sem unnið var með (skilgreining fjöllyfjameðferðar miðuð við fimm lyf eða fleiri).
Úrvinnsla gagna
Tölfræðileg úrvinnsla gagna var framkvæmd í tölfræðiforritinu R. Við úrvinnslu gagna voru einstaklingar sem höfðu fengið sama lyfið (ATC-kóðann) oftar en einu sinni flokkaðir þannig að þeir voru aðeins taldir einu sinni fyrir sérhvern ATC-kóða.
Notuð var línuleg aðhvarfsgreining til að rannsaka hvort línulegt samband væri á milli algengis fjöllyfjameðferðar og fjölda ára sem liðu frá upphafi rannsóknar. Fyrsta og síðasta ár rannsóknartímabilsins voru borin saman og breytingar sem urðu á tímabilinu skoðaðar, bæði hvað heildaralgengi varðar en einnig voru skoðaðar breytingar með tilliti til aldursflokka og kyns.
Til að kanna algengi þriðja stigs ATC-lyfjaflokkanna og hversu mikil aukning var á algengustu þriðja stigs ATC-flokkunum á tímabilinu í hverjum aldursflokki var notaður hlutfallslegur áhættumunur á því að fá ávísað tilteknum lyfjaflokki meðal 10 algengustu þriðja stigs ATC-lyfjaflokkanna árið 2019 borið saman við sömu þriðja stigs ATC-lyfjaflokkana árið 2010.
Leyfi
Rannsóknin var gerð að fengnu leyfi vísindasiðanefndar (VSN-20-202) ásamt leyfi vísindanefndar Heilsugæslu höfuðborgarsvæðisins og Háskóla Íslands.
Persónuvernd gerði ekki athugasemdir við rannsóknina.
Niðurstöður
Þróun fjöllyfjameðferðar
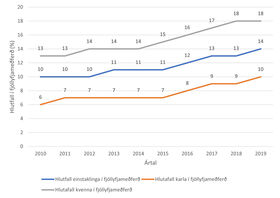
Heildarfjöldi einstaklinga á fjöllyfjameðferð og mikilli fjöllyfjameðferð jókst jafnt og þétt yfir tímabilið. Fjöldi einstaklinga sem á hverju ári fékk ávísað fimm eða fleiri lyfjum úr mismunandi lyfjaflokkum jókst á rannsóknartímabilinu úr 19.778 (9,8%) árið 2010 í 30.970 (13,6%) árið 2019. Hlutfallslega fjölgaði þeim um 37,9% á tímabilinu. Konur fengu mun oftar fjöllyfjameðferð en karlar á rannsóknartímabilinu, 13,2% í upphafi og 17,9% í lok tímabilsins. Hlutfall karla var 6,4% í byrjun en 9,0% í lok tímabils. Hlutfallsleg aukning var því 35,4% hjá konum og 39,7 hjá körlum (mynd 1).
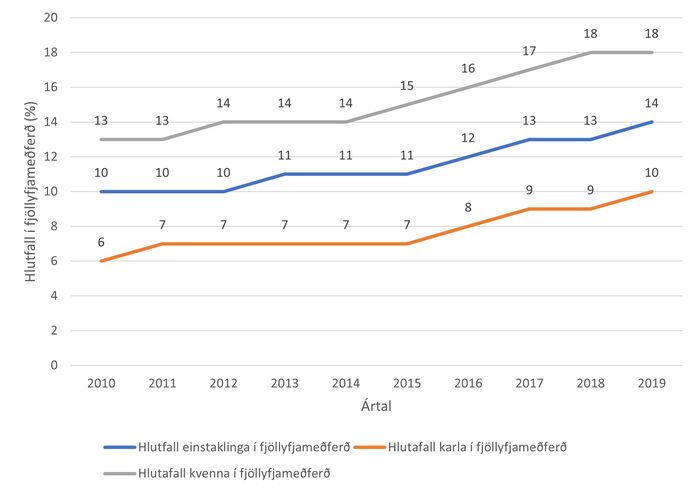 Mynd 1. Algengi fjöllyfjameðferðar eftir ári og kyni óháð aldri.
Mynd 1. Algengi fjöllyfjameðferðar eftir ári og kyni óháð aldri.
Hlutfallsleg fjölgun þeirra sem fengu ávísað 10 lyfjum eða fleiri árlega varð enn meiri, eða 73,1%, yfir allt rannsóknartímabilið. Verulegur munur var einnig milli kynja hjá þeim sem fengu ávísað 10 lyfjum eða fleiri á ári. Í upphafi fengu 2,6% kvenna slíka meðferð og í lok tímabils 4,3% en 0,9% karla í upphafi og 1,8% í lokin.
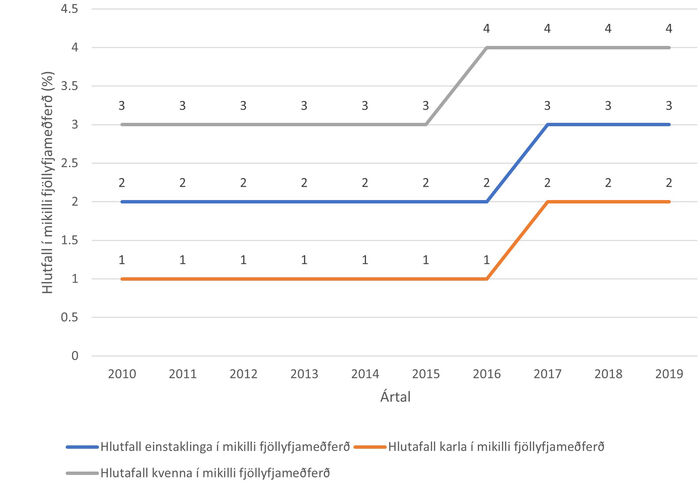 Mynd 2. Algengi mikillar fjöllyfjameðferðar eftir ári og kyni óháð aldri.
Mynd 2. Algengi mikillar fjöllyfjameðferðar eftir ári og kyni óháð aldri.
Aldursdreifing fjöllyfjameðferðar
Meðalaldur þeirra sem voru í fjöllyfjameðferð hélst óbreyttur, var 58,5 ár (CI: 58,3 – 58,8) árið 2010 og 58,6 ár (CI: 58,4 – 58,8) árið 2019. Meðalaldur einstaklinga í mikilli fjöllyfjameðferð lækkaði úr 66,9 árum (CI: 66,4 – 67,4) árið 2010 niður í 65,6 ár (CI: 65,2-65,9) árið 2019.
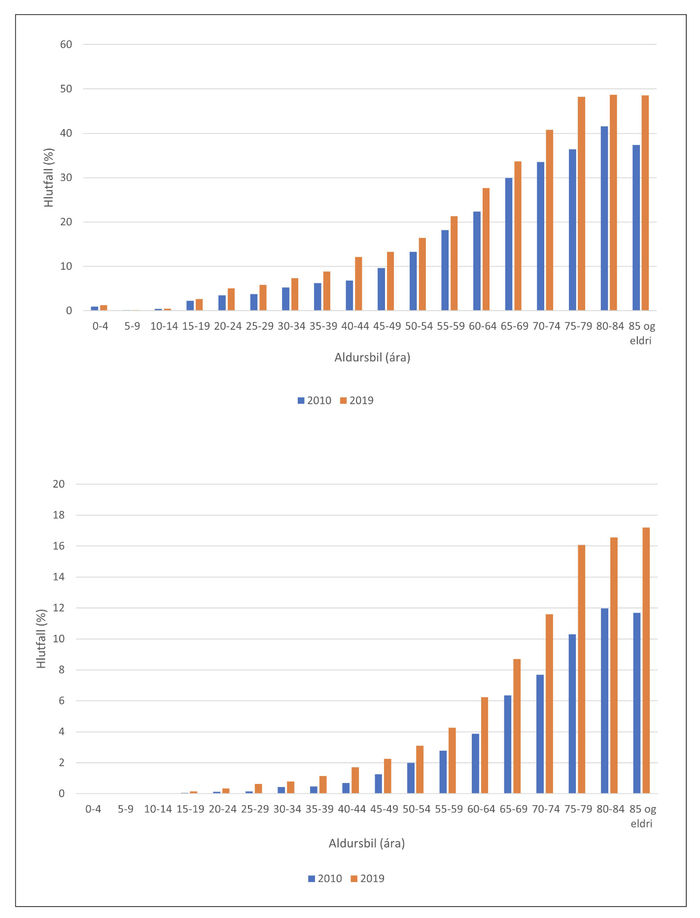
Fjöllyfjameðferð og mikil fjöllyfjameðferð jókst með hækkandi aldri en hlutfallsleg aukning var mest í aldurshópnum 40-44 ára á rannsóknartímabilinu, eða 78%, úr 924 (6,80%) árið 2010 í 1868 (12,15%) árið 2019, og hlutfallsleg aukning mikillar fjöllyfjameðferðar var mest í aldurshópnum 25-29 ára, um 300% úr 24 (0,15%) árið 2010 í 122 (0,63%) árið 2019 (mynd 3 og 4).
Mynd 3. Algengi fjöllyfjameðferðar (efri) og mikillar fjöllyfjameðferðar (neðri) eftir aldri, við upphaf og lok rannsóknartímabils.
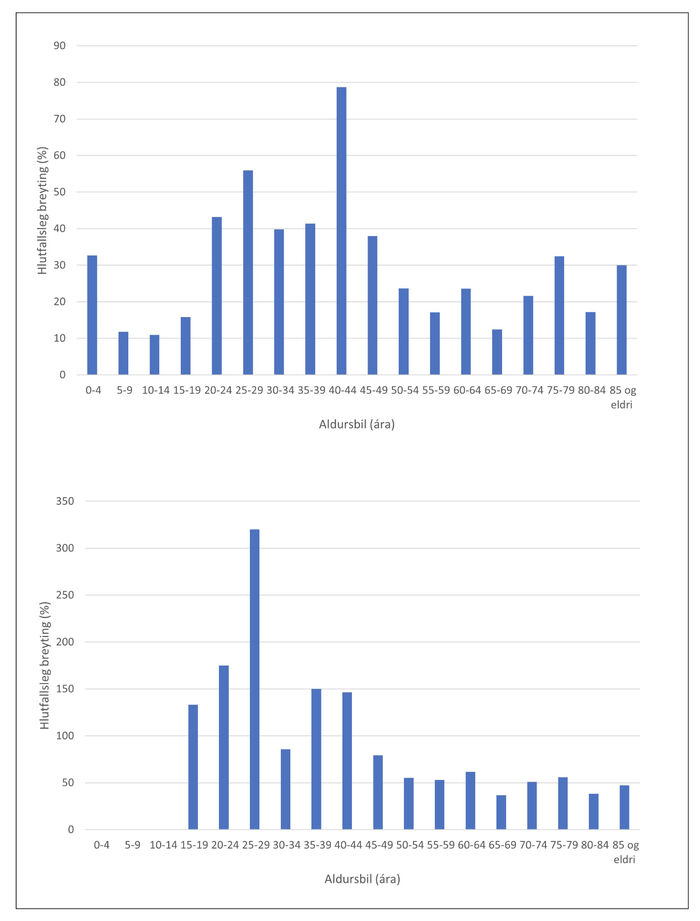 Mynd 4. Hlutfallsleg aukning á fjöllyfjameðferð (efri) og mikilli fjöllyfjameðferð (neðri) eftir aldurshópum milli áranna 2010 og 2019.
Mynd 4. Hlutfallsleg aukning á fjöllyfjameðferð (efri) og mikilli fjöllyfjameðferð (neðri) eftir aldurshópum milli áranna 2010 og 2019.
Lyfjaflokkar í fjöllyfjameðferð
Lyf í flokki taugalyfja (N) voru algengust yfir allt tímabilið sem hluti af fjöllyfjameðferð. Hlutfallslega voru algengustu ATC-flokkarnir notaðir í sambærilegum mæli árin 2010 og 2019 og virðist aukning fjöllyfjameðferðar ekki vera til komin vegna hækkunar á einum tilteknum ATC-flokki heldur frekar sökum aukinna lyfjaávísana hvað flesta ATC-flokkana varðar (mynd 5). Þó má greina mismikla hlutfallslega hækkun á milli fyrsta stigs ATC-flokka. Ávísanir fyrir þrjá flokka meira en tvöfaldast þegar árin eru borin saman. Það eru lyf í flokki B (Blóð og blóðmyndandi líffæri) úr 4435 ávísunum í 9366 ávísanir, lyf í flokki H (Hormónalyf til altækrar notkunar, önnur en kynhormónar og insúlín) úr 4944 í 10.507 og lyf í flokki L (Æxlishemjandi lyf og lyf til ónæmistemprunar) úr 155 í 699. Vert er að hafa í huga að hér er ekki leiðrétt fyrir fólksfjölda.
Algengustu þriðja stigs ATC-lyfjaflokkarnir
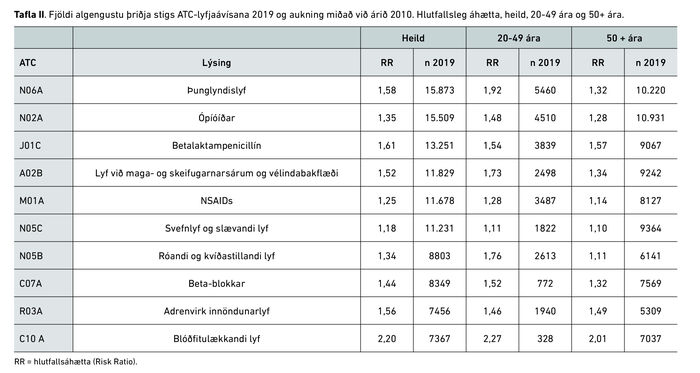
Tíu algengustu þriðja stigs ATC-flokkarnir árið 2019 eru nánast þeir sömu og árið 2010 í hverjum aldursflokki. Ávísunum fjölgaði fyrir 20 ára og eldri hvað 10 algengustu þriðja stigs lyfjaflokkana varðar þegar árin eru borin saman.
Töluverður munur var á hlutfallslegri áhættu þegar kom að öllum tíu algengustu þriðja stigs lyfjaflokkunum og sérstaklega fyrir einstaklinga á aldrinum 20-49 ára. Mesta aukningin í öllum hópum var fyrir blóðfitulækkandi lyf sem rúmlega tvöfaldaðist yfir heildina. Notkun þunglyndislyfja í hópi 20-49 ára jókst einnig áberandi mikið. Hlutfallslega voru tæplega tvisvar sinnum fleiri ávísanir á þunglyndislyf í þeim aldursflokki.
Umræða
Niðurstöður rannsóknarinnar sýna að skjólstæðingum heilsugæslunnar á höfuðborgarsvæðinu sem fengu ávísað fimm lyfjum eða fleiri á ári fjölgaði umtalsvert á 10 ára tímabili, 2010-2019. Algengi jókst úr 9,8% í 13,6%, en hlutfallsleg fjölgun nam 38%. Einnig fjölgaði þeim sem fengu ávísað 10 eða fleiri lyfjum úr 1,8% í 3%. Þegar við skoðum aldursflokkinn 65 ára og eldri var algengi fjöllyfjameðferðar 34,8% árið 2010 og hækkaði í 41,7% árið 2019. Algengi mikillar fjöllyfjameðferðar í sama aldursflokki fór úr tæpum 9% árið 2010 upp í 12,7% árið 2019.
Þessar niðurstöður eru í nokkru samræmi við niðurstöður Guthrie og félaga frá Skotlandi.9 Til samanburðar má einnig skoða niðurstöður stórrar rannsóknar sem gerð var á fjöllyfjameðferð eldra fólks í Svíþjóð þar sem fram kom að algengi fjöllyfjameðferðar hjá 65 ára og eldri hafi verið 44% árið 2010 og algengi mikillar fjöllyfjameðferðar 11,7%. Þó kann mismunur milli rannsókna sem bornar eru saman að skýrast að einhverju leyti af mismunandi aðferðum, til dæmis að í þessari rannsókn eru engar ávísanir frá sérfræðilæknum eða sjúkrahúsum.16
Aldursdreifing fjöllyfjameðferðar og mikillar fjöllyfjameðferðar
Fjöllyfjameðferð eykst með aldri og eru niðurstöður okkar í samræmi við erlendar rannsóknir.8
Með hækkandi aldri fjölgar sjúkdómum sem jafnframt eykur líkurnar á fjöllyfjameðferð frekar en einungis aldurinn sem slíkur. Líffræðilegar breytingar sem verða með vaxandi aldri og skortur á rannsóknum á fjöllyfjameðferð hjá öldruðum ættu að leiða til sérstakrar aðgæslu við slíka meðferð. Sú spurning hlýtur að vakna hvort sú þróun sem varpað er ljósi á í þessari rannsókn með hlutfallslegri aukningu frá 10% upp í 30% í aldursflokkunum 65 ára og eldri, endurspegli slíka aðgæslu. Athyglisvert er að fjöllyfjameðferð og mikil fjöllyfjameðferð virðist vera að aukast meðal ungs fólks en hlutfallslega aukningin var mest í aldursflokkunum frá 20-49 ára. Til dæmis var hlutfallsleg hækkun fjöllyfjameðferðar í 40-44 ára hópnum tæplega 80% og hlutfallsleg hækkun á algengi mikillar fjöllyfja-meðferðar í 25-29 ára hópnum yfir 300%. Mikil aukning var einnig á algengustu þriðja stigs ATC-flokkum í aldursflokknum 20-49 ára.
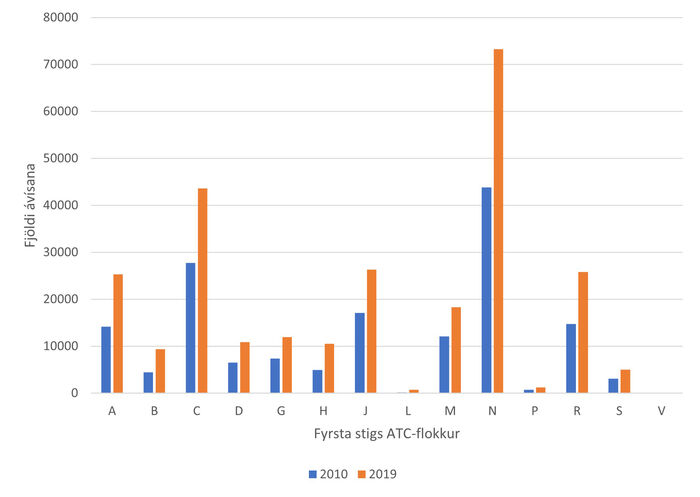
Mynd 5. Fjöldi ávísana eftir ATC-flokki hjá einstaklingum sem fengu ávísað 5 lyfjum eða fleiri á ári.
Styrkleikar og veikleikar
Engin algild skilgreining fjöllyfjameðferðar er við lýði þó að oftast sé miðað við að fimm eða fleiri lyf séu notuð samtímis. Hjá WHO kemur fram að ósamræmi sé milli rannsókna varðandi það hvort telja skuli með lyf sem eru tekin í kúrum og eftir þörfum sem hluta af fjöllyfjameðferð. Hjá þeim hefur sú afstaða verið tekin að viðurkenna öll lyf sem viðkomandi tekur, þar með talin lyf sem gefin eru í kúrum og eftir þörfum með það að leiðarljósi að lágmarka lyfjatengdan skaða. Slík lyf geta haft áhrif á framvindu heilsu fólks og verið bæði viðeigandi eða óviðeigandi miðað við ástand og núverandi lyfjameðferð skjólstæðings.14 Lyf gefin í kúrum, svo sem sýklalyf, og lyf gefin eftir þörfum, svo sem verkjalyf, róandi lyf og svefnlyf, töldum við mikilvægt að útiloka ekki í rannsókn sem hefur það markmið að varpa ljósi á þróun fjöllyfjameðferðar í heilsugæslu. Skilgreiningar sem taka inn mikilvæga þætti eins og viðeigandi eða nauðsynlega fjöllyfjameðferð veita einnig mikilvægar upplýsingar.20
Helstu styrkleikar rannsóknarinnar voru stærð þýðisins sem nær yfir ¾ hluta skjólstæðinga heilsugæslu á Íslandi. Helstu veikleikar voru þeir að ekki teljast með lyf sem eingöngu var ávísað utan heilsugæslu, til dæmis af sérgreinalæknum eða á sjúkrahúsum. Upplýsingar um lyf keypt í lausasölu og náttúrulyf er heldur ekki að finna í gögnum þessarar rannsóknar, sem getur valdið vanmati á algengi fjöllyfjameðferðar. Rannsóknin náði eingöngu til þeirra lyfja sem ávísað var. Engar upplýsingar er að finna í Sögu-gagnagrunninum um hvort lyfin hafi verið sótt í apótek, og ekki er heldur vitað hvort skjólstæðingarnir hafa tekið inn útleyst lyf. Þannig gefa niðurstöðurnar eingöngu mynd af þróun ávísana lyfja og ofmetur því að einhverju leyti fjölda þeirra sem leystu lyfin út, sem og þeirra sem notuðu þau lyf sem þeim var ávísað.
Fjöllyfjameðferð án skaða
Í þessari rannsókn var ekki reynt að varpa ljósi á það hvort fjöllyfjameðferð væri viðeigandi eða óviðeigandi og því ekki lagt mat á það hvort aukin fjöllyfjameðferð í heilsugæslunni á rannsóknartímabilinu hafi verið viðeigandi eða hugsanlega skaðleg. Alþjóðaheilbrigðisstofnunin, WHO, leggur áherslu á að sett séu markmið um að draga úr óviðeigandi fjöllyfjameðferð og áhersla sé lögð á að fjöllyfjameðferð sé skynsamleg, einstaklingsmiðuð og taki mið af bestu þekkingu á hverjum tíma.14 Til að ná þeim markmiðum er nauðsynlegt að hafa aðgang að milliverkanaforriti sem tengist ávísunarkerfinu, auka þverfaglega samvinnu og fræðslu um mikilvægi lyfjarýni og hvernig hún er framkvæmd.17 Rannsóknir hafa sýnt fram á mikinn ávinning þess að takast á við þau flóknu vandamál sem geta skapast af fjöllyfjameðferð.18,19 Jafnframt gæti ein af lausnunum verið að efla enn frekar þjónustu lyfjafræðinga innan heilsugæslunnar í framtíðinni til að tryggja viðeigandi fjöllyfjameðferð.
Ályktun
Rannsóknin varpar ljósi á stöðu og þróun fjöllyfjameðferðar í heilsugæslu á höfuðborgarsvæðinu sem hefur aukist umtalsvert á 10 ára tímabili og er algengust hjá eldra fólki. Niðurstöður rannsóknarinnar sýna þó áberandi aukningu hjá aldurshópum sem minni athygli hefur beinst að varðandi fjöllyfjameðferð, það er undir 50 ára. Þó hér verði ekki ályktað um forsendur fjöllyfjameðferðar er það verðugt rannsóknarefni, sérstaklega í ljósi áherslu WHO á mikilvægi viðeigandi fjöllyfjameðferðar. Niðurstöðurnar ættu þó að vera öllum hvatning til að leggja áherslu á gæðaþróun á þessu sviði, svo sem með vandaðri lyfjarýni og mati á áhættu af samsettri lyfjameðferð, sérstaklega fyrir aldraða.
Þakkir
Sérstakar þakkir fá Brynjar Bjarkason aðferðafræðingur hjá Þróunarmiðstöð íslenskrar heilsugæslu og Tölfræðiráðgjöf heilbrigðisvísindastofnunar fyrir góð ráð.
Heimildir
| 1. Duerden M, Avery T, Payne. Polypharmacy and medicines optimasation: Making it safe and sound. London, The King's Fund 2013. | ||||
| 2. Linnet K, Gudmundsson LS, Birgisdottir FG, et al. Multimorbidity and use of hypnotic and anxiolytic drugs: cross-sectional and follow-up study in primary healthcare in Iceland. BMC Fam Pract 2016; 17: 69. https://doi.org/10.1186/s12875-016-0469-0 PMid:27267943 PMCid:PMC4896036 |
||||
| 3. Tomasdottir MO, Getz L, Sigurdsson JA, et al. Co- and multimorbidity patterns in an unselected Norwegian population: cross-sectional analysis based on the HUNT study and theoretical reflections concerning basic medical models. Eur J Person Centered Healthcare 2014; 2: 335-45. https://doi.org/10.5750/ejpch.v2i3.734 |
||||
| 4. Kim HA, Shin JY, Kim MH, et al. Prevalence and predictors of polypharmacy among Korean elderly. PLoS One 2014; 9: e98043. https://doi.org/10.1371/journal.pone.0098043 PMid:24915073 PMCid:PMC4051604 |
||||
| 5. Castioni J, Marques-Vidal P, Abolhassani N, et al. Prevalence and determinants of polypharmacy in Switzerland: data from the CoLaus study. BMC Health Serv Res 2017; 17: 840. https://doi.org/10.1186/s12913-017-2793-z PMid:29268737 PMCid:PMC5740765 |
||||
| 6. Hovstadius B, Hovstadius K, Åstrand B, et al. Increasing polypharmacy - an individual-based study of the Swedish population 2005-2008. BMC Clin Pharmacol 2010; 10: 16. https://doi.org/10.1186/1472-6904-10-16 PMid:21122160 PMCid:PMC3014875 |
||||
| 7. Masnoon N, Shakib S, Kalisch-Ellett L, et al. What is polypharmacy? A systematic review of definitions. BMC Geriatrics 2017; 17: 1-10. https://doi.org/10.1186/s12877-017-0621-2 PMid:29017448 PMCid:PMC5635569 |
||||
| 8. Payne RA. The epidemiology of polypharmacy. Clin Med 2016; 16: 465-9. https://doi.org/10.7861/clinmedicine.16-5-465 PMid:27697812 PMCid:PMC6297306 |
||||
| 9. Guthrie B, Makubate B, Hernandez-Santiago V, et al. The rising tide of polypharmacy and drug-drug interactions: population database analysis 1995-2010. BMC Medicine 2015; 13: 1-10. https://doi.org/10.1186/s12916-015-0322-7 PMid:25889849 PMCid:PMC4417329 |
||||
| 10. Wastesson JW, Morin Ld, Tan ECK, et al. An update on the clinical consequences of polypharmacy in older adults: a narrative review. Exp Opin Drug Saf 2018; 17: 1186-96. https://doi.org/10.1080/14740338.2018.1546841 PMid:30540223 |
||||
| 11. Rawle MJ, Cooper R, Kuh D, et al. Associations Between Polypharmacy and Cognitive and Physical Capability: A British Birth Cohort Study. J Am Geriatr Soc 2018; 66: 916-23. https://doi.org/10.1111/jgs.15317 PMid:29574684 PMCid:PMC6001617 |
||||
| 12. Saum KU, Schöttker B, Meid AD, et al. Is Polypharmacy Associated with Frailty in Older People? Results From the ESTHER Cohort Study. J Am Geriatr Soc 2017; 65: e27-e32. https://doi.org/10.1111/jgs.14718 PMid:28024089 |
||||
| 13. Veronese, N, Stubbs B, Noale M, et al. Polypharmacy Is Associated With Higher Frailty Risk in Older People: An 8-Year Longitudinal Cohort Study. J Am Med Dir Assoc 2017; 18: 624-8. https://doi.org/10.1016/j.jamda.2017.02.009 PMid:28396180 PMCid:PMC5484754 |
||||
| 14. Medication Safety in Polypharmacy. Technical Report. World Health Organizations 2019. | ||||
| 15. WHO Collaborating Centre for Drug Statistics Methodology. | ||||
| 16. Morin L, Johnell K, Laroche ML, et al.The epidemiology of polypharmacy in older adults: register-based prospective cohort study. Clin Epidemiol 2018; 10: 289-98. https://doi.org/10.2147/CLEP.S153458 PMid:29559811 PMCid:PMC5856059 |
||||
| 17. Sigurðardóttir A, Ólafsdóttir EF, Hauksdóttir HL, et al, Lyfjasaga og lyfjarýni. Læknablaðið 2021; 107: 364-5. | ||||
| 18. Khezrian M, McNeil CJ, Murray AD, et al. An overview of prevalence, determinants and health outcomes of polypharmacy. Ther Adv Drug Saf 2020; 11: 2042098620933741. https://doi.org/10.1177/2042098620933741 PMid:32587680 PMCid:PMC7294476 |
||||
| 19. Stewart D, Mair A, Wilson M, et al. Guidance to manage inappropriate polypharmacy in older people: systematic review and future developments. Expert Opin Drug Saf 2017; 16: 203-13. https://doi.org/10.1080/14740338.2017.1265503 PMid:27885844 |
||||
| 20. Pazan F, Wehling M. Polypharmacy in older adults: a narrative review of definitions, epidemiology and consequences. Eur Geriatr Med 2021; 12: 443-52. https://doi.org/10.1007/s41999-021-00479-3 PMid:33694123 PMCid:PMC8149355 |
||||