6. tbl. 107. árg. 2021
Fræðigrein
Langtímaárangur viðgerða vegna hrörnunartengds míturlokuleka á Íslandi
Long term outcome of valve repair for degenerative mitral valve disease in Iceland
Ágrip
INNGANGUR
Hrörnunartengdur míturlokuleki er helsta ábendingin fyrir míturlokuviðgerð á Vesturlöndum. Tilgangur rannsóknarinnar var að kanna langtímalifun og fylgikvilla míturlokuviðgerða vegna hrörnunartengds leka á Íslandi.
EFNI OG AÐFERÐIR
Rannsóknin var afturskyggn og náði til 101 sjúklings (meðalaldur 57,7 ár, 80,2% karlar) sem gengust undir míturlokuviðgerð vegna hrörnunartengds leka á Landspítala 2004-2018. Skráðar voru ábendingar fyrir aðgerð, niðurstöður hjartaómunar fyrir aðgerð og aðgerðartengdir þættir. Snemmkomnir (<30 daga) og síðkomnir fylgikvillar voru skráðir og reiknuð 30 daga dánartíðni. Langtímalifun og MACCE (major adverse cardiac and cerebrovascular event) frí lifun var áætluð með aðferð Kaplan-Meier og borin saman við almennt þýði af sama kyni og aldri. Miðgildi eftirfylgdartíma var 83 mánuðir.
NIÐURSTÖÐUR
Að meðaltali voru gerðar 6,7 (bil 1-14) míturlokuviðgerðir árlega og fengu 99% sjúklinga gervihring. Brottnám á aftara blaði var framkvæmt í 82,2% tilfella og Gore-Tex® gervistög notuð hjá 64,4% sjúklinga. Alvarlegir fylgikvillar greindust hjá 28,7% sjúklinga, algengastir voru hjartadrep tengt aðgerð (11,9%) og enduraðgerð vegna blæðingar (8,9%). Þrjátíu daga dánarhlutfall var 2%, miðgildi dvalar á gjörgæslu einn dagur og heildarlegutími 8 dagar. Einn sjúklingur þurfti enduraðgerð síðar vegna endurtekins míturlokuleka. Fimm ára lifun eftir aðgerð var 93,5% (95%-ÖB: 88,6-98,7) og 10 ára lifun 85,3% (95%-ÖB: 76,6-94,9). Fimm ára MACCE-frí lifun var 91,1% (95%-ÖB: 85,3-97,2) og eftir 10 ár 81,0% (95%-ÖB: 71,6-91,6). Ekki reyndist marktækur munur á heildarlifun rannsóknarhópsins samanborið við samanburðarþýðið (p=0,135, log-rank próf).
ÁLYKTUN
Árangur míturlokuviðgerða vegna hrörnunartengds leka er sambærilegur við árangur á stærri hjartaskurðdeildum erlendis. Almennt farnast þessum sjúklingum ágætlega til lengri tíma þrátt fyrir að snemmkomnir fylgikvillar séu tíðir.
Greinin barst til blaðsins 7. febrúar 2021, samþykkt til birtingar 20. apríl 2021.
Inngangur
Míturlokuviðgerð er þriðja algengasta opna hjartaaðgerðin hérlendis á eftir kransæðahjáveitu og ósæðarlokuskiptum.1 Engu að síður eru þær aðeins 5% allra opinna hjartaaðgerða á Íslandi,1 sem er tæplega helmingi lægra hlutfall en í Svíþjóð (9%).2 Helsta ábending aðgerðarinnar er mikill eða meðalmikill míturlokuleki sem jafnan er skipt í hrörnunartengdan (degenerative) og starfrænan (functional) leka.3,4
Hrörnunarbreytingar geta lagst á lokublöð, stög og hring míturlokunnar sem veldur framfalli á öðru eða báðum blöðum lokunnar með tilheyrandi míturlokuleka.4-6 Barlow-sjúkdómur og trefjabandvefssjúkdómur (fibroelastic deficiency) eru algengustu hrörnunarsjúkdómar í míturlokunni. Barlow-sjúkdómur veldur þykknun á lokublöðum og lokustögum en við það breytist afstaða lokublaðanna og eru þessar breytingar oftast bundnar við míturlokuna.4 Við trefjabandvefssjúkdóm eru lokublöð og stög hins vegar þunn og eftirgefanleg sem getur jafnvel valdið rofi á lokustögum.5,7,8
Starfrænn leki í míturloku er töluvert frábrugðinn leka vegna hrörnunar. Algengasta orsök hans er blóðþurrðarsjúkdómur í hjarta sem veldur skertum samdrætti í vöðvanum og truflar þar með starfsemi totuvöðva. Skert totuvöðvastarfsemi getur einnig sést við langvinnt gáttatif en auk þess getur stækkun á vinstri slegli, til dæmis vegna blóðþurrðar eða hjartavöðvakvilla (cardiomyopathy), valdið stækkun á míturlokuopi, teygt á lokublöðum og lokustögum og þannig orsakað miðlægan leka í lokunni. Loks getur brátt hjartadrep valdið lífshættulegum míturlokuleka ef totuvöðvi rofnar.3,4 Sjaldgæfari orsakir míturlokuleka eru hjartaþelsbólga (endocarditis), kölkun á míturlokuhring og gigtsótt (rheumatic heart disease)4 en lekinn getur einnig tengst bandvefssjúkdómum eins og heilkenni Marfans eða Ehlers-Danlos.
Í eldri rannsókn á sjúklingum sem gengust undir míturlokuviðgerð á Landspítala 2001-2012 höfðu 56% sjúklinganna hrörnunartengdan leka og 44% starfrænan leka.9 Sjúklingar í fyrrnefnda hópnum voru umtalsvert yngri og oftast með einangraðan lokuleka. Það skýrði bætta langtímalifun þeirra borið saman við sjúklinga með starfrænan leka og sem oftast höfðu blóðþurrð í hjarta.9 Míturlokuviðgerðum vegna starfræns leka hefur fækkað erlendis því slík aðgerð samhliða kransæðahjáveituaðgerð virðist lítið bæta horfur miðað við hjáveituaðgerð eingöngu.10
Mælt er með því að sjúklingar með einkenni hjartabilunar sem rekja má til hrörnunartengds míturlokuleka gangist undir skurðaðgerð.11 Sama á við um einkennalausa sjúklinga þar sem starfsemi vinstri slegils er skert (útfallsbrot ≤60% eða þvermál vinstri slegils í lok slagbils ≥45 mm).11 Aðgerðin felst oftast í brottnámi á þeim hluta lokunnar sem framkallar lekann eða ísetningu poly-tetrafluoroethylene (Gore-Tex®) staga til að vinna á móti framfalli lokublaðanna. Til að styrkja lokuopið og auka líkur á að viðgerðin haldi til lengri tíma er saumaður hringur eða band úr gerviefni umhverfis lokuna.12
Á sérhæfðum sjúkrahúsum erlendis er unnt að gera við lokuleka tengdan hrörnun í yfir 85-90% tilfella.12 Að öðrum kosti er skipt um lokuna, annaðhvort með lífrænni gerviloku eða ólífrænni úr hertu kolefni.13 Árangur míturlokuviðgerða vegna hrörnunarleka er mjög góður og í erlendum rannsóknum lifa 98% sjúklinga aðgerðina af og rúmlega 80% eru á lífi 5 árum eftir aðgerð.12,14 Auk þess er tíðni enduraðgerða mjög lág 5 árum eftir aðgerð, eða 4%.8,15 Víða erlendis eru míturlokuviðgerðir gerðar í auknum mæli með speglunartækni (endoscopic mitral valve repair) eða með hjálp aðgerðarþjarka (robotic mitral valve repair) með sambærilegum árangri og eftir hefðbundna viðgerð.16
Í fyrrnefndri rannsókn á árangri míturlokuviðgerða var einblínt á snemmkomna fylgikvilla af öllum ábendingum fram til ársloka 2018.9 Markmið þessarar rannsóknar var því að kanna langtímalifun og fylgikvilla míturlokuviðgerða vegna hrörnunartengds míturlokuleka á Íslandi.
Efniviður og aðferðir
Rannsóknin var afturskyggn og náði til 101 sjúklings sem gekkst undir míturlokuviðgerð vegna hrörnunartengds míturlokuleka á Landspítala frá 1. janúar 2004 til 31. desember 2018. Leitað var að sjúklingum í tveimur aðskildum skrám, annars vegar í aðgerðaskrá hjarta- og lungnaskurðdeildar Landspítala en einnig í sjúklingabókhaldi Landspítala þar sem leitað var að aðgerðanúmerum fyrir míturlokuviðgerðir (FKSA00, FKSA10, FKSA20, FKSA96, FKSB00, FKSB10, FKSB96, FKSC00, FKSC10, FKSC20, FKSC30, FKSC40, FKSC50, FKSC60, FKSC96, FKW96). Hvorki voru teknir með sjúklingar sem gengust undir enduraðgerð á míturloku, né heldur aðgerðir þar sem ljóst var frá upphafi að lokan væri ekki viðgerðarhæf og því ákveðið að gera beint lokuskipti. Í fjórum tilvikum var reynd viðgerð en aðgerðinni var breytt í lokuskipti og er sérstaklega gerð grein fyrir afdrifum þeirra í niðurstöðum.
Klínískar upplýsingar fengust úr sjúkraskrám, aðgerðarlýsingum og svæfingarskýrslum. Í rafrænan gagnagrunn voru færðar yfir 150 breytur, meðal annars upplýsingar um aldur, kyn, hæð og þyngd ásamt líkamsþyngdarstuðli (Body Mass Index). Einnig var skráð hvort saga væri um kransæðasjúkdóm og helstu áhættuþætti kransæðasjúkdóms, langvinna lungnateppu, nýrnabilun, hjartsláttaróreglu, útæðasjúkdóm og heilablóðfall. Hjartaöng fyrir aðgerð var metin með CCS-flokkun (Canadian Cardiovascular Society) og NYHA-flokkun (New York Heart Association) fyrir einkenni hjartabilunar.17,18
Farið var nákvæmlega yfir niðurstöður hjartaómunar fyrir aðgerð, meðal annars stærð og þykkt vinstri slegils, stærð vinstri gáttar, útfallsbrot (ejection fraction) vinstri slegils, slagæðaþrýsting í lungnablóðrás og hvort leki eða þrengsli sáust í ósæðarloku. Einnig var skráð hvort rof sást á lokustögum og leki í míturlokunni metinn á skala frá einum (vægur leki) upp í þrjá (mikill leki) sem er viðurkenndur mælikvarði á míturlokuleka og víða notaður í sambærilegum rannsóknum erlendis.19 EuroSCORE II20 var reiknað út frá upplýsingum í sjúkraskrá þar sem einnig var farið yfir niðurstöður ómskoðana. Útfallsbrot vinstra slegils undir 60% var metið sem skert og meðallungnaháþrýstingur ≥31 mmHg metinn sem hækkaður og sem alvarlegur þegar hann mældist yfir 55 mmHg.20 ASA-flokkun (American Association of Anesthesiology) sem metur áhættu við svæfingu fékkst úr svæfingarskýrslum.21
Skráð var hvort aðgerðirnar hefðu verið gerðar sem valaðgerðir, í flýtingu eða sem bráðaaðgerðir en einnig hvort önnur hjartaaðgerð hefði verið framkvæmd samtímis lokuviðgerðinni, til dæmis kransæðahjáveituaðgerð og/eða ósæðarlokuskipti. Einnig var aðgerðartími, vélartími (tími á hjarta og lungnavél) og tangartími skráður í mínútum, tegund og stærð gervihrings, hvort brottnám var gert á hluta lokublaðs, eða notast við gervistög úr GoreTex® eða Alfieri-saum.
Legutími var skráður í dögum, bæði á gjörgæslu og á legudeild. Þá var magn blæðingar fyrstu tvo sólarhringana eftir aðgerð skráð líkt og gildi kreatíníns í sermi og hjartavísanna CK-MB og TnT. Metið var hvort sjúklingar fengu bráðan nýrnaskaða (acute kidney injury) innan tveggja sólarhringa eftir aðgerð samkvæmt alþjóðlegum RIFLE-skilmerkjum.22 Hjartadrep tengt aðgerð var skilgreint sem hækkun á hjartavísinum CK-MB yfir 70 µg/L eftir aðgerð en miðað var við hækkun yfir 100 µg/L hjá þeim sem samtímis gengust undir Maze-brennsluaðgerð vegna gáttatifs. Auk þess þurftu að vera til staðar nýjar breytingar á hjartalínuriti eins og óeðlilegar Q-bylgjur og/eða vinstra greinrof eða merki um nýlegt hjartadrep á hjartaómun eftir aðgerð.23
Snemmkomnir fylgikvillar voru skilgreindir sem fylgikvillar sem greindust allt að 30 dögum eftir aðgerð og þeir flokkaðir í alvarlega og minniháttar. Til alvarlegra fylgikvilla töldust enduraðgerð vegna blæð-ingar, hjartadrep sem tengdist aðgerð (perioperative myocardial infarction), hjarta-þröng (tamponade), bráður nýrnaskaði og sýklasótt (sepsis). Heilablóðfall taldist einnig til alvarlegra fylgikvilla, sem og hjartabilun þar sem þörf var á ósæðar- (intraaortic balloon pump, IABP) eða ECMO-dælu (extracorporeal membrane oxygenation) eftir aðgerðina. Loks var ísetning gangráðs eða bjargráðs vegna gátta-sleglarofs og hæga-hraðatakts (sick sinus syndrome) flokkuð sem alvarlegur fylgikvilli. Til minniháttar fylgikvilla töldust nýtilkomnar hjartsláttartruflanir (gáttatif/-flökt), hjartabilun (þörf á samdráttarhvetjandi lyfjum í meira en sólarhring eftir aðgerð) og yfirborðssýking í skurðsári, þvagfærasýking, lungnabólga og þörf fyrir aftöppun fleiðru- eða gollurshúsvökva. Loks var skráð dánartíðni í legu (hospital mortality) og innan 30 daga (operative mortality).
Upplýsingar um heildarlifun (all cause mortality) voru fengnar frá miðlægri dánarmeinaskrá Embættis landlæknis en eftirfylgdartími miðaðist við 31. desember 2019 og var meðaleftirfylgdartími 83 mánuðir (miðgildi 80 mánuðir, bil 0-191). Langtímafylgikvillar og endurinnlagnir sem tengdust hjarta- og æðakerfi voru skráð með leit í rafrænni sjúkraskrá. Til þeirra töldust kransæðastífla, kransæðavíkkun, heilablóðfall, endurtekin míturlokuviðgerð og dauði, sem áttu sér stað meira en 30 dögum eftir aðgerð. Þessar breytur voru teknar saman í einn sameiginlegan endapunkt sem kallast MACCE.
Tölfræðiúrvinnsla
Upplýsingar voru skráðar í Microsoft Excel, útgáfu 16.35. Lýsandi tölfræði var unnin í tölfræðiforritinu R, útgáfu 3.6.2 (R Foundation for Statistical Computing, 2016) með Rstudio, útgáfu 1.2.5033, fyrir Mac. Flokkabreytum er lýst með fjölda (%) og normaldreifðum talnabreytum með meðaltölum og staðalfráviki en gefin upp miðgildi og bil fyrir talnabreytur sem ekki töldust normaldreifðar við skoðun á QQ-mynd. Poisson-aðhvarfsgreining var notuð til að meta þróun á fjölda aðgerða á rannsóknartímabilinu og var leiðrétt fyrir mannfjölda samkvæmt upplýsingum frá Hagstofu.24 Aðferð Kaplan-Meiers var notuð til að reikna bæði heildarlifun og MACCE-fría lifun. Lifun íslensks viðmiðunarhóps af sama kyni og aldri var metin með upplýsingum frá The Human Mortality Database.25 Samanburður á lifunarkúrfum var gerð með log-rank prófi. Tölfræðileg marktækni miðaðist við p-gildi <0,05.
Áður en rannsóknin hófst lágu fyrir öll tilskilin leyfi frá Vísindasiðanefnd (VSN 10-009-V7), Persónuvernd og framkvæmdastjóra lækninga á Landspítala.
Niðurstöður
Á þeim 15 árum sem rannsóknin náði til var framkvæmd 101 míturlokuviðgerð vegna hrörnunartengds míturlokuleka á Landspítala.
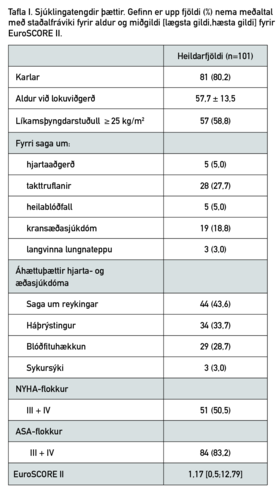
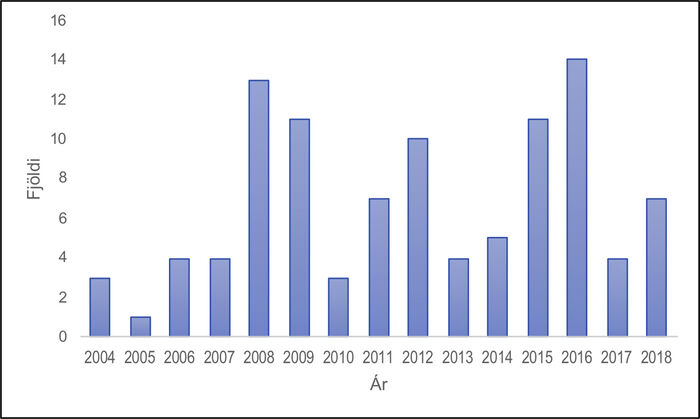 Mynd 1. Fjöldi míturlokuviðgerða vegna hrörnunartengds leka á Landspítala 2004-2018.
Mynd 1. Fjöldi míturlokuviðgerða vegna hrörnunartengds leka á Landspítala 2004-2018.
Að meðaltali voru þetta 6,7 aðgerðir á ári (mynd 1) eða allt frá einni aðgerð árið 2005 upp í 14 aðgerðir árið 2016. Þegar leiðrétt var fyrir mannfjölda á Íslandi varð ekki marktæk fjölgun aðgerða á rannsóknartímabilinu (p=0,07). Í fjórum tilfellum til viðbótar var lagt upp með viðgerð en breyta varð í míturlokuskipti af ástæðum sem iðulega voru tæknilegar. Viðgerðarhlutfallið var því 101/105 eða 96,2% (95% - ÖB: 92,5-99,8).
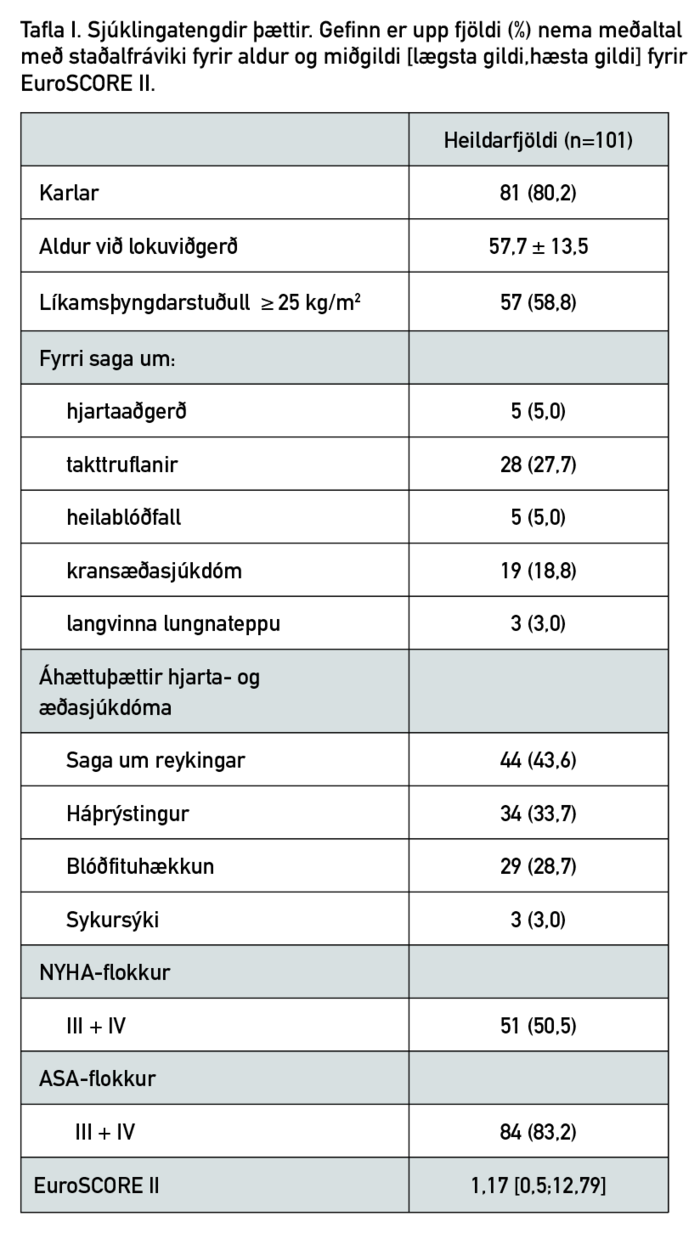 Í töflu I er yfirlit yfir sjúklingatengda þætti. Meðalaldur sjúklinga var tæp 58 ár og var meirihlutinn karlar (80,2%). Þriðjungur sjúklinga var með sögu um takttruflanir (27,7%) og tæplega fimmtungur með undirliggjandi kransæðasjúkdóm (18,8%). Af áhættuþáttum hjarta- og æðasjúkdóma voru reykingar algengastar (43,6%) en þar á eftir komu háþrýstingur (33,7%) og hækkun á blóðfitum (28,7%). Fyrir aðgerð voru 90% sjúklinga komnir með einkenni hjartabilunar, þar af helmingur (50,5%) alvarlega hjartabilun (NYHA-flokkar III-IV) en einnig voru 83,2% sjúklinga í ASA-flokki III eða IV. Miðgildi EuroSCORE II fyrir hópinn var 1,17 (bil 0,5-12,79).
Í töflu I er yfirlit yfir sjúklingatengda þætti. Meðalaldur sjúklinga var tæp 58 ár og var meirihlutinn karlar (80,2%). Þriðjungur sjúklinga var með sögu um takttruflanir (27,7%) og tæplega fimmtungur með undirliggjandi kransæðasjúkdóm (18,8%). Af áhættuþáttum hjarta- og æðasjúkdóma voru reykingar algengastar (43,6%) en þar á eftir komu háþrýstingur (33,7%) og hækkun á blóðfitum (28,7%). Fyrir aðgerð voru 90% sjúklinga komnir með einkenni hjartabilunar, þar af helmingur (50,5%) alvarlega hjartabilun (NYHA-flokkar III-IV) en einnig voru 83,2% sjúklinga í ASA-flokki III eða IV. Miðgildi EuroSCORE II fyrir hópinn var 1,17 (bil 0,5-12,79).
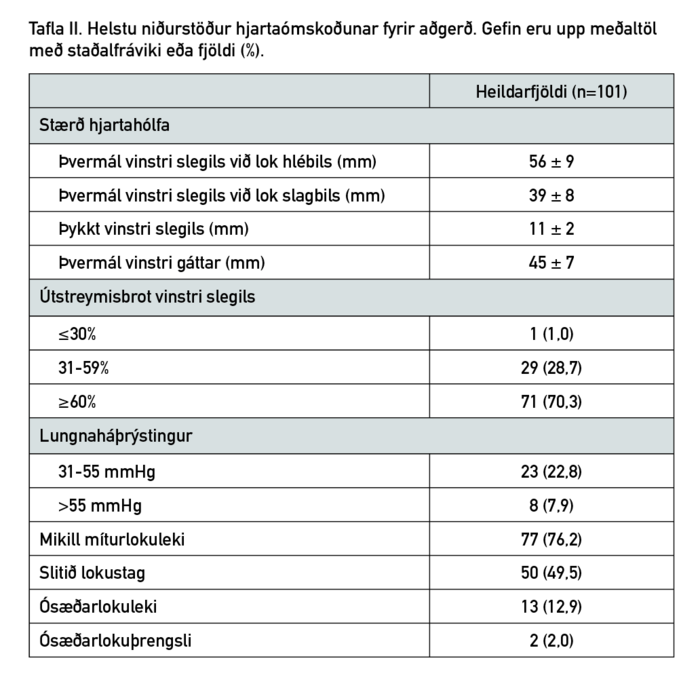 Niðurstöður hjartaómunar fyrir aðgerð má sjá í töflu II. Þvermál vinstri slegils var að meðaltali 56 ± 9 mm í lok hlébils og 39 ± 8 mm í lok slagbils. Þvermál vinstri gáttar var að meðaltali 45 ± 7 mm og þykkt vinstri slegils 11 ± 2 mm. Tæplega þriðjungur sjúklinga (28,7%) var með skert útfallsbrot (<60%) og um þriðjungur (30,7%) með lungnaháþrýsting (>30 mmHg í slagbilsþrýstingi). Meirihluti sjúklinga var með mikinn míturlokuleka (76,2%) og helmingur hafði slitið lokustag (49,5%) á hjartaómun fyrir aðgerð.
Niðurstöður hjartaómunar fyrir aðgerð má sjá í töflu II. Þvermál vinstri slegils var að meðaltali 56 ± 9 mm í lok hlébils og 39 ± 8 mm í lok slagbils. Þvermál vinstri gáttar var að meðaltali 45 ± 7 mm og þykkt vinstri slegils 11 ± 2 mm. Tæplega þriðjungur sjúklinga (28,7%) var með skert útfallsbrot (<60%) og um þriðjungur (30,7%) með lungnaháþrýsting (>30 mmHg í slagbilsþrýstingi). Meirihluti sjúklinga var með mikinn míturlokuleka (76,2%) og helmingur hafði slitið lokustag (49,5%) á hjartaómun fyrir aðgerð.
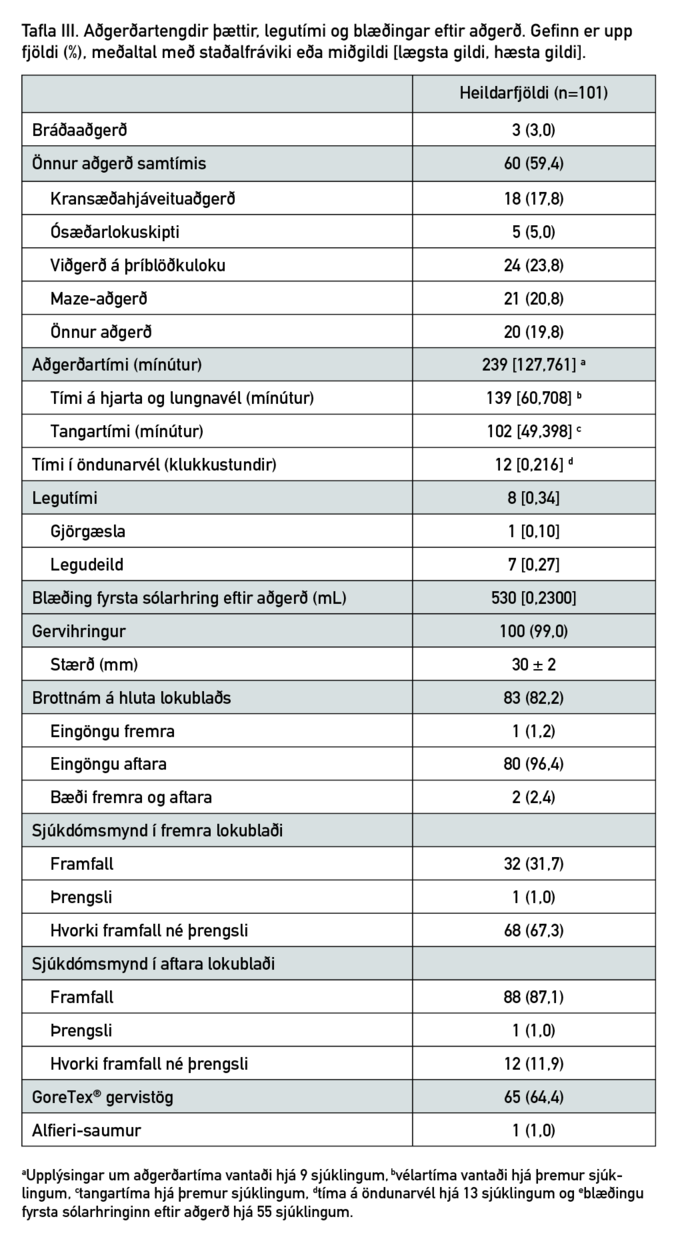 Aðgerðartengdir þættir eru sýndir í töflu III. Miðgildi aðgerðartíma var 239 mínútur (bil 127-761) en þar af var vélartími 139 mínútur (bil 60-708) og tangartími 102 mínútur (bil 49-398).
Aðgerðartengdir þættir eru sýndir í töflu III. Miðgildi aðgerðartíma var 239 mínútur (bil 127-761) en þar af var vélartími 139 mínútur (bil 60-708) og tangartími 102 mínútur (bil 49-398).
Bæði vélar- (167 mínútur) og tangartími (118 mínútur) voru lengri ef sjúklingar gengust undir aðra hjartaaðgerð samhliða (p=0,02). Rúmlega helmingur sjúklinga (59,4%) gekkst undir aðra aðgerð samhliða míturlokuviðgerð en þar voru algengastar viðgerðir á þríblöðkuloku (23,8%), Maze-aðgerð (20,8%) og kransæðahjáveita (17,8%). Í aðgerðinni fengu allir sjúklingar nema einn gervihring og brottnám á hluta lokublaðs var framkvæmt hjá 82,2% sjúklinga, oftast á aftara lokublaði (96,4%). Í aðgerð reyndist framfall á aftara (87,1%) blaði mun algengara en á því fremra (31,7%) en 21,8% voru bæði með framfall á fremra og aftara blaði. Gore-Tex® gervistög voru sett hjá 64,4% sjúklinga, annaðhvort til að bæta slitin lokustög eða til að styðja við lokustög sem höfðu lengst eða voru að öðru leyti skemmd.
Miðgildi legutíma eftir aðgerð var 8 dagar (bil 0-34), þar af einn dagur á gjörgæslu (bil 0-10). Legutími var lengri hjá þeim sem gengust undir Maze-brennsluaðgerð samhliða mítur-lokuviðgerðinni (9,7 dagar) samanborið við þá sem fóru ekki í Maze (7,1 dagur) (p=0,02). Fyrstu 30 dagana eftir aðgerð greindust alvarlegir fylgikvillar hjá 29 sjúklingum (28,7%) og minniháttar fylgikvillar hjá 60 sjúklingum (59,4%) (tafla IV). Algengasti alvarlegi fylgikvillinn var hjartadrep sem tengdist aðgerð (11,9%) en næst á eftir komu enduraðgerðir vegna blæðingar (8,9%). Aðrir alvarlegir fylgikvillar voru sjaldgæfari en enginn sjúklingur fékk djúpa bringubeinssýkingu, bráðan lungnaskaða eða nýrnaskaða sem krafðist blóðskilunar. Algengustu minniháttar fylgikvillarnir voru nýtilkomið gáttatif/-flökt (43,8%) og væg hjartabilun (20,8%). Þá voru 11 sjúklingar sem þurftu aftöppun á annaðhvort fleiðruvökva (7,9%) eða gollurshúsvökva (3,0%). Tveir sjúklingar (2%) létust innan 30 daga frá aðgerð.
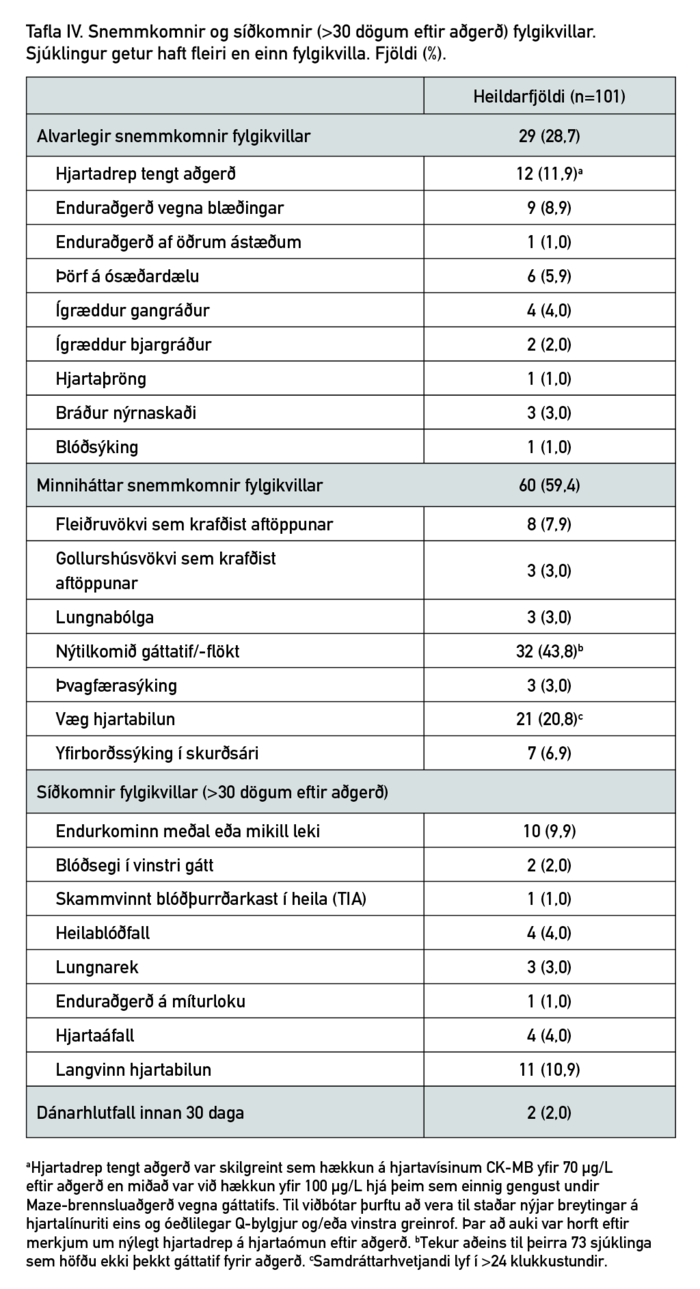 Í töflu IV má sjá síðkomna fylgikvilla (> 30 dögum eftir aðgerð). Tíu sjúklingar (9,9%) fengu meðal eða mikinn endurkominn míturlokuleka á eftirfylgdartímabilinu og svipaður fjöldi þurfti innlögn vegna langvinnrar hjartabilunar (10,9%). Fjórir sjúklingar fengu hjartaáfall og aðrir fjórir heilablóðfall sem síðkominn fylgikvilla. Einn sjúklingur gekkst undir enduraðgerð á míturloku á eftirfylgdartímabilinu vegna míturlokuþrengsla 11 árum eftir upphaflegu viðgerðina og tókst að víkka hana í þræðingu.
Í töflu IV má sjá síðkomna fylgikvilla (> 30 dögum eftir aðgerð). Tíu sjúklingar (9,9%) fengu meðal eða mikinn endurkominn míturlokuleka á eftirfylgdartímabilinu og svipaður fjöldi þurfti innlögn vegna langvinnrar hjartabilunar (10,9%). Fjórir sjúklingar fengu hjartaáfall og aðrir fjórir heilablóðfall sem síðkominn fylgikvilla. Einn sjúklingur gekkst undir enduraðgerð á míturloku á eftirfylgdartímabilinu vegna míturlokuþrengsla 11 árum eftir upphaflegu viðgerðina og tókst að víkka hana í þræðingu.
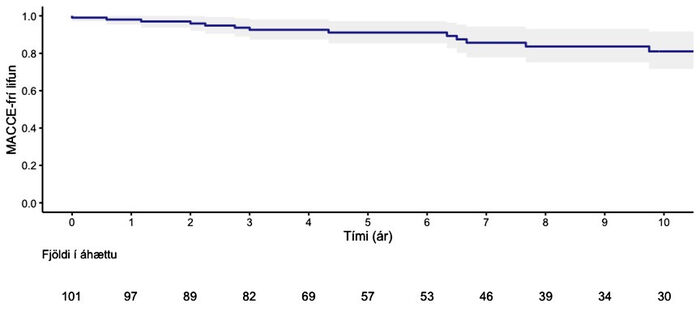 Einu ári eftir aðgerð mældist MACCE-frí lifun (mynd 2a) 98,0% (95% - ÖB: 95,3-100), 5 árum eftir aðgerð var hún 91,1% (95% - ÖB: 85,3-97,2) og eftir 10 ár 81,0% (95% - ÖB: 71,6-91,6). Tíu sjúklingar létust á eftirfylgdartímanum og var heildarlifun (mynd 2b) einu ári eftir aðgerð 97,0% (95% - ÖB: 93,8-100), 5 árum eftir aðgerð 93,5% (95% - ÖB: 88,6-98,7) og 85,3% eftir 10 ár (95% - ÖB: 76,6-94,9). Ekki reyndist marktækur munur á heildarlifun rannsóknarhópsins borið saman við almennt þýði af sama kyni og aldri (log-rank próf, p=0,135) (mynd 2a).
Einu ári eftir aðgerð mældist MACCE-frí lifun (mynd 2a) 98,0% (95% - ÖB: 95,3-100), 5 árum eftir aðgerð var hún 91,1% (95% - ÖB: 85,3-97,2) og eftir 10 ár 81,0% (95% - ÖB: 71,6-91,6). Tíu sjúklingar létust á eftirfylgdartímanum og var heildarlifun (mynd 2b) einu ári eftir aðgerð 97,0% (95% - ÖB: 93,8-100), 5 árum eftir aðgerð 93,5% (95% - ÖB: 88,6-98,7) og 85,3% eftir 10 ár (95% - ÖB: 76,6-94,9). Ekki reyndist marktækur munur á heildarlifun rannsóknarhópsins borið saman við almennt þýði af sama kyni og aldri (log-rank próf, p=0,135) (mynd 2a).
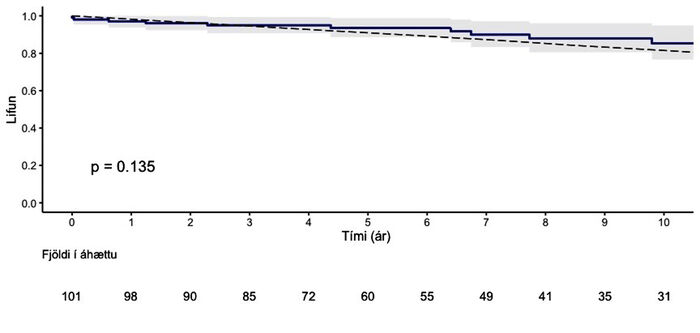 Mynd 2. (a) MACCE-frí lifun eftir aðgerð. Heildarlifun (b) (Kaplan-Meier) sjúklinga
Mynd 2. (a) MACCE-frí lifun eftir aðgerð. Heildarlifun (b) (Kaplan-Meier) sjúklinga
eftir aðgerð (blá lína) borið saman við almennt þýði af sama kyni og aldri (brotalína).
95% vikmörk eru sýnd með gráum skugga.
Allir sjúklingarnir fjórir þar sem reynd var viðgerð en henni breytt í opin míturlokuskipti lifðu fyrstu 30 dagana eftir aðgerð. Meðalaldur þeirra var 59 ár og var tangar- (148 mínútur) og vélartími (206 mínútur) þeirra lengri.
Umræða
Í þessari afturskyggnu rannsókn var lagt mat á árangur míturlokuviðgerða á Íslandi vegna hrörnunartengds leka með áherslu á langtímalifun og fylgikvilla. Samtals var gerð 101 míturlokuviðgerð á þeim 15 árum sem rannsóknin tók til og hélst tíðni aðgerða nokkuð stöðug. Jafnframt reyndist viðgerðarhlutfall mjög hátt, eða rúmlega 96%. Þrátt fyrir að fylgikvillar innan 30 daga hafi verið tíðir reyndust þeir oftast minniháttar og 98% sjúklinga lifðu fyrstu 30 dagana. Langtímalifun var sömuleiðis góð, eða 93,5% 5 árum eftir aðgerð, sem reyndist sambærileg lifun hjá almennu þýði af sama kyni og aldri.
Áhættuþættir hjarta- og æðasjúkdóma voru til staðar hjá tæplega 80% sjúklinga en þar af voru reykingar (43%) og háþrýstingur (32%) algengastir. Líkt og fyrir flestar opnar hjartaaðgerðir hérlendis voru karlar í miklum meirihluta, eða 80% sjúklinga. Meðalaldur í rannsókninni var hins vegar aðeins 58 ár sem er 5 árum lægri aldur en í flestum erlendum rannsóknum.9,13,26,27 Þetta gæti verið vísbending um að hér mætti bjóða fleiri eldri sjúklingum upp á míturlokuviðgerð.
Þrír af hverjum fjórum sjúklingum (76,2%) höfðu mikinn míturlokuleka, sem er svipað hlutfall og í erlendum rannsóknum.27 Sama á við um hlutfall sjúklinga með stækkaðan vinstri slegil og víkkaða vinstri gátt. Þriðjungur sjúklinga hafði skert útfallsbrot (< 60%), sem var viðbúið enda eru skert útfallsbrot með stækkun á vinstri slegli og vinstri gátt helstu ábendingar fyrir míturlokuviðgerð.26 Auk þess hafði fjórðungur sjúklinga sögu um gáttatif eða -flökt en erlendis er hlutfallið oftast á bilinu 25-28 %.26 Þessir sjúklingar hafa oftast hærri tíðni fylgikvilla sem tengjast gáttatifinu og má rekja til stórrar vinstri gáttar vegna lekans.28
Flestir sjúklinganna höfðu mikil einkenni þegar kom að aðgerð. Þannig voru einkenni hjartabilunar komin fram í næstum 90% tilfella og rúmlega helmingur sjúklinga var í NYHA-flokki III-IV þar sem ábending fyrir aðgerð er óumdeild.29 Hjá sjúklingum með einkennalausan eða einkennalítinn míturlokuleka eru hins vegar skiptar skoðanir um hvort aðgerð eigi við.8 Sífellt fleiri rannsóknir virðast þó sýna ávinning af míturlokuviðgerð hjá þessum sjúklingum en um leið og einkenni hjartabilunar koma fram eykst tíðni fylgikvilla eftir aðgerð.8
Viðgerðarhlutfall reyndist 96,2% en í aðeins fjórum tilfellum var lagt upp með viðgerð en af ýmsum ástæðum reyndist ekki unnt að gera viðgerðina eða hún reyndist við vélindaómun í aðgerð ekki nægilega þétt þannig að breytt var yfir í míturlokuskipti. Þetta er mjög hátt viðgerðarhlutfall og á pari við stærstu og sérhæfðustu hjartaskurðdeildir erlendis þar sem hlutfallið er oftast í kringum 90% en sums staðar 95%.8,30,31
Lokuhring var komið fyrir hjá öllum sjúklingunum nema einum og brottnám á hluta lokublaðs gert hjá rúmlega 80% sjúklinga, nánast alltaf (98,8%) aftara lokublaði. Þetta er viðurkennd tækni við þessar aðgerðir í dag og mikilvægt því hjá þeim sjúklingum þar sem brottnám á hluta lokublaðs eða ísetningu gervihrings er sleppt, er aukin hætta á endurkomu míturlokuleka.26 Önnur samhliða hjartaaðgerð var framkvæmd í tæplega 60% tilfella og voru viðgerðir á þríblöðkuloku (23,8%) og Maze-aðgerð (20,8%) algengastar. Þríblöðkulokuleki fyrir aðgerð tengist skemmri langtímalifun og virðist vera ávinningur af slíkri viðgerð samtímis míturlokuviðgerð.32 Hjá sjúklingum með gáttatif er víða gerð Maze-brennsluaðgerð til að draga úr hættu á myndun blóðsega í hjartanu og bæta þannig langtímahorfur.33 Hins vegar þurfa sjúklingar sem fara í Maze-brennsluaðgerð samhliða lokuviðgerð að jafnaði lengri gjörgæslulegu og heildarlegutími þeirra er lengri og sást það einnig í okkar rannsókn.33 Hlutfall sjúklinga sem fóru í aðra aðgerð samtímis virðist hærra hér á landi samanborið við erlendar rannsóknir.32 Skýrist það sennilega af því að erlendu rannsóknirnar ná oft til sjúklinga með míturlokuleka eingöngu, auk þess sem sumar þeirra ná ekki til sjúklinga sem gangast undir aðrar hjartaaðgerðir samhliða.
Tíðni alvarlegra fylgikvilla (28,7%) reyndist umtalsvert hærri en eftir kransæðahjáveituaðgerðir hér á landi (9%)34 en lægri samanborið við ósæðarlokuskipti (33%).35 Algengi flestra alvarlegra fylgikvilla er svipað í erlendum rannsóknum.36 Þó getur verið erfitt að bera niðurstöður okkar saman við erlendar rannsóknir þar sem skilgreiningin á alvarlegum fylgikvillum getur verið breytileg milli rannsókna og á það til dæmis við um hjartadrep tengt aðgerð. Tíðni enduraðgerðar vegna blæðinga hefur farið lækkandi í samanburði við eldri íslenskar rannsóknir á míturlokuviðgerðum og míturlokuskiptum sem hefur lækkað heildartíðni alvarlegra fylgikvilla.9,13 Einnig þurftu færri sjúklingar ósæðardælu (intra aortic balloon pump, IABP) vegna hjartabilunar eftir aðgerðina. Hlutfall þeirra sem fengu hjartadrep í tengslum við aðgerð (11,9%) var svipað og í fyrri rannsókn á míturlokuviðgerðum (13%). Ljóst er að í sumum tilvikum getur þurft að endurgera viðgerðina sem lengir tangartíma og eykur áhættu á hjartadrepi í aðgerð. Auk þess skiptir máli að í 60% tilfella gengust sjúklingar í okkar rannsókn undir aðra hjartaaðgerð samhliða. Tími á hjarta- og lungnavél, og sérstaklega tangartími, voru því lengri en það veldur hærri tíðni fylgikvilla og lengir gjörgæslu- og sjúkrahúsdvöl. Minniháttar fylgikvillar greindust hjá tæplega 60% sjúklinga, sem er svipað og í fyrri rannsókn hérlendis á míturlokuviðgerðum (63%).9 Oftast er um væga hjartabilun eftir aðgerð að ræða en nýtilkomið gáttatif greindist hjá 43,8% sjúklinga og eru þá ekki taldir með þeir sem höfðu langvinnt gáttatif fyrir aðgerð (27,7% hópsins).
Hlutfall sjúklinga sem létust innan 30 daga eftir aðgerð (2%) er lægra en í fyrri rannsóknum á bæði míturlokuviðgerðum (6%) og míturlokuskiptum (9%) hér á landi,9,13 en er í samræmi við fjölda erlendra rannsókna.27 Hafa verður í huga að meðalaldur sjúklinga er innan við sextugt og miðgildi EuroSCORE II var 1,17 sem fellur vel saman við 2% 30-daga dánartíðni í rannsókninni.37
Langtímalifun sjúklinga eftir aðgerð reyndist mjög góð en 5 ára lifun var 93,5% og 10 ára lifun 85,3% sem er í takt við erlendar rannsóknir.27,38,39 MACCE-frí lifun var einnig mjög góð, eða 91,1% og 81,1% fyrir sömu tímabil, sem er mun hærra en sést hefur eftir kransæðahjáveituaðgerðir hér á landi (80,3% og 60,1%).40 Þá var athyglisvert að lífslíkur sjúklinga voru sambærilegar almennu íslensku þýði af sama kyni og aldri en svipuðum niðurstöðum hefur verið lýst í erlendum rannsóknum.41
Einn sjúklingur þurfti enduraðgerð vegna endurtekins míturlokuleka á eftirfylgdartímabilinu (11 árum eftir aðgerð) en erlendis er tíðni enduraðgerða oft 5-10% innan 10 ára.8 Í þessum samanburði verður að hafa í huga að eftirfylgdartími í rannsókninni var aðeins tæplega 7 ár og tíðni enduraðgerða gæti því verið vanmetin. Engu að síður er ljóst að árangur á fyrstu árunum eftir aðgerð hérlendis er góður og sambærilegur við stærri og sérhæfðari sjúkrahús erlendis.8
Ótvíræður styrkleiki rannsóknarinnar er að hún nær til heillar þjóðar þar sem allar aðgerðirnar voru gerðar á sömu stofnun og af tiltölulega fáum skurðlæknum. Þá fengust upplýsingar um lifun allra sjúklinga úr miðlægri dánarmeinaskrá Embættis landlæknis. Einblínt var á hrörnunartengdan leka en ekki starfrænan, sem gerir þýðið einsleitara og auðveldar þar með samanburð við erlendar rannsóknir. Það er veikleiki að rannsóknin var afturskyggn og skráning klínískra upplýsinga ekki eins nákvæm fyrir vikið og í framskyggnri rannsókn. Þetta á við um einkenni og áhættuþætti en ekki síst fylgikvilla eftir aðgerðina. Þar sem oft vantaði upplýsingar úr eftirfylgdarómskoðunum er hugsanlegt að tíðni langtímafylgikvilla og endurtekins leka sé vanmetin. Þetta á þó ekki við um alvarlegan leka því sjúklingar sem leggjast inn vegna hjartabilunar eru lagðir inn á Landspítala sem gerir eftirlit með endurinnlögnum auðvelt. Þá veikir það rannsóknina að sjúklingaþýðið var frekar lítið og tölfræðilegur styrkur rannsóknarinnar því takmarkaður.
Míturlokuviðgerðir vegna hrörnunartengds leka eru tiltölulega sjaldgæfar á Íslandi en í kringum 7 slíkar aðgerðir eru gerðar árlega á Landspítala samanborið við 100-150 kransæðahjáveituaðgerðir og hátt í 80 ósæðarlokuskipti.1 Engu að síður er árangur þessara tæknilega flóknu aðgerða góður hér á landi, ekki síst þegar litið er á 30 daga dánarhlutfall, 5 ára lifun og MACCE-fría lifun. Einnig er jákvætt hversu hátt viðgerðarhlutfallið er og lág tíðni endurviðgerða, en lengri eftirfylgd þarf til þess að fullyrða um langtímaárangur.
Þakkir
Þakkir fá sérfræðingar á hjarta- og lungnaskurðdeild Landspítala og á gjörgæsludeild og hjartadeild Landspítala. Rannsóknin var styrkt af Vísindasjóði Landspítala, Rannsóknarsjóði Háskóla Íslands og Minningarsjóði Helgu Jónsdóttur og Sigurliða Kristjáns-sonar.
Heimildir
| 1. Arnórsson Þ, Torfason B, Ólafsson G, et al. Hjartaskurðlækningar á Íslandi í 20 ár. Ágrip erinda og veggspjalda á Vísindaþinginu. Læknablaðið 2007; 93: 320. | ||||
| 2. SWEDEHEART. Annual Report 2019: Jernberg T, Danderyd Hospital, Stockholm 2019. ucr.uu.se/swedeheart/dokument-sh/arsrapporter-sh/1-swedeheart-annual-report-2019/viewdocument/2948 - apríl 2021. | ||||
| 3. Harb SC, Griffin BP. Mitral Valve Disease: a Comprehensive Review. Curr Cardiol Rep 2017; 19: 73. https://doi.org/10.1007/s11886-017-0883-5 PMid:28688022 |
||||
| 4. Fishbein GA, Fishbein MC. Mitral Valve Pathology. Curr Cardiol Rep 2019; 21: 61. https://doi.org/10.1007/s11886-019-1145-5 PMid:31123911 |
||||
| 5. Anyanwu AC, Adams DH. Etiologic classification of degenerative mitral valve disease: Barlow's disease and fibroelastic deficiency. Semin Thorac Cardiovasc Surg 2007; 19: 90-6. https://doi.org/10.1053/j.semtcvs.2007.04.002 PMid:17870001 |
||||
| 6. Gupta V, Barzilla JE, Mendez JS, et al. Abundance and location of proteoglycans and hyaluronan within normal and myxomatous mitral valves. Cardiovasc Pathol 2009; 18: 191-7. https://doi.org/10.1016/j.carpath.2008.05.001 PMid:18621549 PMCid:PMC2706283 |
||||
| 7. Hjortnaes J, Keegan J, Bruneval P, et al. Comparative Histopathological Analysis of Mitral Valves in Barlow Disease and Fibroelastic Deficiency. Semin Thorac Cardiovasc Surg 2016; 28: 757-67. https://doi.org/10.1053/j.semtcvs.2016.08.015 PMid:28417861 |
||||
| 8. Coutinho GF, Antunes MJ. Mitral valve repair for degenerative mitral valve disease: surgical approach, patient selection and long-term outcomes. Heart 2017; 103: 1663-9. https://doi.org/10.1136/heartjnl-2016-311031 PMid:28566474 |
||||
| 9. Gudmundsdóttir JF, Ragnarsson S, Geirsson A, et al. Árangur míturlokuviðgerða á Íslandi 2001-2012. Læknablaðið 2014; 100: 579-84. https://doi.org/10.17992/lbl.2014.11.565 PMid:25413887 |
||||
| 10. Michler RE, Smith PK, Parides MK, et al. Two-Year Outcomes of Surgical Treatment of Moderate Ischemic Mitral Regurgitation. N Engl J Med 2016; 374: 1932-41. https://doi.org/10.1056/NEJMoa1602003 PMid:27040451 PMCid:PMC4908820 |
||||
| 11. Baumgartner H, Falk V, Bax JJ, et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J 2017; 38: 2739-91. https://doi.org/10.1093/eurheartj/ehx391 PMid:28886619 |
||||
| 12. De Bonis M, Alfieri O, Dalrymple-Hay M, et al. Mitral Valve Repair in Degenerative Mitral Regurgitation: State of the Art. Prog Cardiovasc Dis 2017; 60: 386-93. https://doi.org/10.1016/j.pcad.2017.10.006 PMid:29117502 |
||||
| 13. Ragnarsson S, Sigurðsson MI, Danielsen R, et al. Árangur míturlokuskipta á Íslandi. | ||||
| Læknablaðið 2012; 98: 203-9. https://doi.org/10.17992/lbl.2012.04.425 PMid:22460433 |
||||
| 14. Kaneko T, Cohn LH. Mitral valve repair. Circ J 2014; 78: 560-6. https://doi.org/10.1253/circj.CJ-14-0069 PMid:24492161 |
||||
| 15. David TE, Armstrong S, McCrindle BW, et al. Late outcomes of mitral valve repair for mitral regurgitation due to degenerative disease. Circulation 2013; 127: 1485-92. https://doi.org/10.1161/CIRCULATIONAHA.112.000699 PMid:23459614 |
||||
| 16. Cuartas MM, Davierwala PM. Minimally invasive mitral valve repair. Indian J Thorac Cardiovasc Surg 2020; 36 (Suppl 1): 44-52. https://doi.org/10.1007/s12055-019-00843-w PMid:33061184 PMCid:PMC7525482 |
||||
| 17. Guðbjartsson T, Andersen K, Danielsen R, et al. Yfirlitsgrein um kransæðasjúkdóm: Faraldsfræði, meingerð, einkenni og rannsóknir til greiningar. Læknablaðið 2014; 100: 667-676. https://doi.org/10.17992/lbl.2014.12.572 PMid:25519463 |
||||
| 18. Campeau L. Letter: Grading of angina pectoris. Circulation 1976; 54: 522-3. https://doi.org/10.1161/circ.54.3.947585 PMid:947585 |
||||
| 19. Joint Task Force on the Management of Valvular Heart Disease of the European Society of Cardiology, European Association for Cardio-Thoracic Surgery, Vahanian A, et al. Guidelines on the management of valvular heart disease (version 2012). Eur Heart J 2012; 33: 2451-96. | ||||
| 20. EuroSCORE II 2020. euroscore.org/calc.html - apríl 2021. | ||||
| 21. Doyle DJ, Garmon EH. American Society of Anesthesiologists Classification (ASA Class). StatPearls. Flórída 2020. | ||||
| 22. Lopes JA, Jorge S. The RIFLE and AKIN classifications for acute kidney injury: a critical and comprehensive review. Clin Kidney J 2013; 6: 8-14. https://doi.org/10.1093/ckj/sfs160 PMid:27818745 PMCid:PMC5094385 |
||||
| 23. Thygesen K, Alpert JS, Jaffe AS, et al. Fourth Universal Definition of Myocardial Infarction (2018). J Am Coll Cardiol 2018; 72: 2231-64. https://doi.org/10.1016/j.jacc.2018.08.1038 PMid:30153967 |
||||
| 24. Hagstofa Íslands . Lykiltölur mannfjöldans 1703-2020. px.hagstofa.is/pxis/pxweb/is/Ibuar/Ibuar__mannfjoldi__1_yfirlit__Yfirlit_mannfjolda/MAN00000.px - apríl 2020. | ||||
| 25. The Human Mortality Database 2020. mortality.org/ - apríl 2020. | ||||
| 26. Suri RM, Clavel M-A, Schaff HV, et al. Effect of Recurrent Mitral Regurgitation Following Degenerative Mitral Valve Repair: Long-Term Analysis of Competing Outcomes. J Am Coll Cardiol 2016; 67: 488-98. https://doi.org/10.1016/j.jacc.2015.10.098 PMid:26846946 |
||||
| 27. Sideris K, Boehm J, Voss B, et al. Functional and Degenerative Mitral Regurgitation: One Ring Fits All? Thorac Cardiovasc Surg 2019; 68: 470-7. https://doi.org/10.1055/s-0039-1696989 PMid:31546265 |
||||
| 28. Poçi D. Mitral Regurgitation, Atrial Fibrillation, and Transcatheter Mitral Valve Repair. JACC Cardiovasc Interv 2019; 12: 579-81. https://doi.org/10.1016/j.jcin.2019.01.216 PMid:30898256 |
||||
| 29. Nishimura RA, Otto CM, Bonow RO, et al. 2014 AHA/ACC guideline for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Thorac Cardiovasc Surg 2014; 148: e1-e132. https://doi.org/10.1161/CIR.0000000000000031 |
||||
| 30. Hamandi M, Ryan WH, Grayburn PA, et al. Misclassification of Mitral Valve Disease and Rate of Surgical Repair in The Society of Thoracic Surgeons Database. Ann Thorac Surg 2020; 110: 517-22. https://doi.org/10.1016/j.athoracsur.2019.11.047 PMid:31962113 |
||||
| 31. Jimenez E, Wu D, Omer S, et al. Mitral Valve Repair Rate at a Veterans Affairs Hospital Utilizing a Multidisciplinary Heart Team. Semin Thorac Cardiovasc Surg 2019; 31: 434-41. https://doi.org/10.1053/j.semtcvs.2019.02.028 PMid:30849464 |
||||
| 32. David TE, David CM, Fan CS, et al. Tricuspid regurgitation is uncommon after mitral valve repair for degenerative diseases. J Thorac Cardiovasc Surg 2017; 154: 110-22. https://doi.org/10.1016/j.jtcvs.2016.12.046 PMid:28262288 |
||||
| 33. Ad N, Holmes SD, Massimiano PS, et al. The effect of the Cox-maze procedure for atrial fibrillation concomitant to mitral and tricuspid valve surgery. J Thorac Cardiovasc Surg 2013; 146: 1426-34; discussion 34-5. https://doi.org/10.1016/j.jtcvs.2013.08.013 PMid:24075462 |
||||
| 34. Oddsson SJ, Sigurjónsson H, Helgadottir S, et al. Tengsl offitu við árangur kransæðahjáveituaðgerða. Læknablaðið 2011; 97: 223-8. https://doi.org/10.17992/lbl.2011.04.362 PMid:21451201 |
||||
| 35. Ingvarsdottir IL. Viktorsson SA, Hreinsson K, et al. Lokuskipti vegna ósæðarlokuþrengsla á Íslandi 2002-2006: Ábendingar og snemmkomnir fylgikvillar. Læknablaðið 2011; 97: 523-7. https://doi.org/10.17992/lbl.2011.10.390 |
||||
| 36. Ram E, Schwammenthal E, Cohen H, et al. Outcomes of Degenerative Mitral Valve Repair Surgery for Anterior, Posterior, and Bileaflet Pathology. Ann Thorac Surg 2020; 110: 934-42. https://doi.org/10.1016/j.athoracsur.2019.12.025 PMid:31991131 |
||||
| 37. Borde D, Gandhe U, Hargave N, et al. The application of European system for cardiac operative risk evaluation II (EuroSCORE II) and Society of Thoracic Surgeons (STS) risk-score for risk stratification in Indian patients undergoing cardiac surgery. Ann Card Anaesth 2013; 16: 163-6. https://doi.org/10.4103/0971-9784.114234 PMid:23816669 |
||||
| 38. Gardner MA, Hossack KF, Smith IR. Long-Term Results Following Repair for Degenerative Mitral Regurgitation - Analysis of Factors Influencing Durability. Heart Lung Circ 2019; 28: 1852-65. https://doi.org/10.1016/j.hlc.2018.10.011 PMid:30377076 |
||||
| 39. Costa F, Colatusso DFF, Martin G, et al. Long-Term Results of Mitral Valve Repair. Braz J Cardiovasc Surg 2018; 33: 23-31. https://doi.org/10.21470/1678-9741-2017-0145 PMid:29617498 PMCid:PMC5873787 |
||||
| 40. Johannesdottir H, Arnadottir LO, Adalsteinsson JA, et al. Favourable long-term outcome after coronary artery bypass grafting in a nationwide cohort. Scand Cardiovasc J 2017; 51: 327-33. https://doi.org/10.1080/14017431.2017.1364418 PMid:28805102 |
||||
| 41. Watt TMF, Brescia AA, Murray SL, et al. Degenerative Mitral Valve Repair Restores Life Expectancy. Ann Thorac Surg 2020; 109: 794-801. https://doi.org/10.1016/j.athoracsur.2019.07.014 PMid:31472142 PMCid:PMC7377922 |
||||