1. tbl. 107. árg. 2021
Fræðigrein
Algengi og þróun geðraskana og geðlyfjanotkunar meðal íbúa íslenskra hjúkrunarheimila frá 2003 til 2018
Ágrip
INNGANGUR
Faraldsfræðilegar rannsóknir sýna mikla útbreiðslu geðræns vanda og geðlyfjanotkunar meðal aldraðra í þróuðum löndum, ekki síst meðal þeirra sem búa á hjúkrunarheimilum. Þekkingu á geðrænum vanda og geðlyfjanotkun íbúa íslenskra hjúkrunarheimila er ábótavant, en mikilvæg fyrir stefnumótun í geðheilbrigðisþjónustu á heimilunum. Því var tilgangur rannsóknarinnar að kanna algengi geðsjúkdómsgreininga og geðlyfjanotkunar meðal íbúa íslenskra hjúkrunarheimila, samspil þessara þátta og hvernig þeir hafa þróast frá 2003 til 2018.
EFNIVIÐUR OG AÐFERÐIR
Rannsóknargögnin voru fengin úr niðurstöðum matsgerða með annarri útgáfu interRAI mælitækisins á tímabilinu frá 2003 til 2018. Í rannsókninni var stuðst við síðasta mat hvers árs (N=47,526).
NIÐURSTÖÐUR
Á tímabilinu hafði um það bil helmingur íbúanna kvíða- og/eða þunglyndisgreiningu; 49,4% árið 2003, en 54,5% 2018. Þessi tíðni jókst til ársins 2010 er hún var 60,9%. Hún hefur síðan farið hægt minnkandi. Neysla geðlyfja jókst úr 66,3% í 72,5%, þunglyndislyf eru algengust og jókst neysla þeirra úr 47,5% í 56,2. Neysla geðrofslyfja hefur haldist nær óbreytt, eða í kringum 26%. Nokkurt ósamræmi var á milli geðsjúkdómagreininga og geðlyfjanotkunar. Þannig fengu að meðaltali 18,2% geðlyf að staðaldri án þess að hafa greiningu og 22,3% tóku geðrofslyf í öðrum tilfellum en mælt er með.
ÁLYKTANIR
Aldursbreytingar hafa áhrif á verkun geðlyfja og rannsóknir hafa ekki staðfest jákvæða langtímaverkun þeirra fyrir aldraða. Þeir eru einnig viðkvæmir fyrir skaðlegum aukaverkunum lyfjanna sem aukast enn með fjöllyfjanotkun. Því er mikilvægt að geðlyfjanotkun aldraðra sé byggð á nákvæmri geðskoðun. Eins er mikilvægt að þróa önnur úrræði til að efla geðheilsu íbúa íslenskra hjúkrunarheimila.
Greinin barst til blaðsins 9. september 2020, samþykkt til birtingar 23. nóvember 2020.
Inngangur
Þegar fleiri ár bætast við lífshlaupið eykst ástvinamissir, félagsleg hlutverk breytast og geta til athafna daglegs lífs minnkar. Þetta eru taldar meginástæður þess að með hækkandi lífaldri versnar geðheilsa eldra fólks. Rannsókn í sex Evrópulöndum leiddi í ljós að 15,2% aldraðra (65+) glímdu við vægt þunglyndi og að 12,6% þjást af miðlungs eða alvarlegu þunglyndi.1 Kvíðaeinkenni eru jafnvel enn algengari en einkenni þunglyndis, en slík einkenni fara oft saman meðal aldraðra.1 Íslensk rannsókn frá 2009 fann að versnandi líkamleg heilsa sem fylgir efri árum eykur geðrænan vanda og vísbendingar eru um að tengslin séu sterkari við skerta færni til athafna daglegs lífs en sjúkdómana sem því valda.2 Flestar faraldsfræðilegar rannsóknir á geðheilsu aldraðra hafa verið gerðar á almennu þýði en þunglyndi og kvíði eru mun algengari meðal íbúa hjúkrunarheimila. Þannig leiddi samantekt á rannsóknarniðurstöðum í ljós að 29% íbúa á öldrunar- og hjúkrunarheimilum í þróuðum ríkjum höfðu einkenni þunglyndis og að 10% þjáðust af alvarlegu þunglyndi.3
Geðlyf eru algengasta meðferðarúrræðið við geðrænum vanda aldraðra; neysla þeirra er útbreidd og fer vaxandi.4 Geðlyfjanotkun er ekki síst mikil á öldrunarstofnunum. Þannig sýndu niðurstöður 37 rannsókna í 12 Evrópulöndum að 12-59% íbúa á hjúkrunarheimilum tóku geðrofslyf og 19-68% þunglyndislyf.5 Þar að auki eru aldraðir viðkvæmir fyrir skaðlegum aukaverkunum geðlyfja, en hættan á þeim eykst með annarri lyfjanotkun sem oft fylgir efri árum.6 Því er fjöllyfjanotkun (polypharmacy) áhyggjuefni, ekki síst á hjúkrunarheimilum.7
Geðlyfjanotkun hér á landi, og þá líklega einnig geðsjúkdómagreiningar, er með því mesta sem þekkist8 svo reikna má með að sú þróun sem lýst er hér að framan hafi líka orðið á íslenskum hjúkrunarheimilum. Ekki hefur enn verið gerð heildræn rannsókn á geðsjúkdómagreiningum og geðlyfjanotkun íbúa á íslenskum öldrunarstofnunum, né hefur þróun þessara þátta verið lýst. Mikilvægt skref í stefnumótun geðheilbrigðisþjónustu á íslenskum hjúkrunarheimilum er að varpa ljósi á þessa þætti. Því er tilgangur þessarar rannsóknar að kanna algengi geðsjúkdómagreininga og geðlyfjanotkun íbúa á íslenskum hjúkrunarheimilum og hvernig hún hefur þróaðst síðustu árin. Í þeim tilgangi verður eftirfarandi rannsóknarspurningum svarað:
1. Hver er tíðni geðgreininga á meðal íbúa á íslenskum hjúkrunarheimilum og hvernig hefur hún þróast frá 2003 til 2018?
2. Hver er tíðni geðlyfjanotkunar í þessum hópi og hvernig hefur hún þróast frá 2003 til 2018?
3. Hver eru tengslin á milli geðlyfjanotkunar og geðgreininga á íslenskum hjúkrunarheimilum?
Efniviður og aðferð
Rannsóknin er afturskyggn þversniðsrannsókn. Rannsóknargögnin eru fengin úr niðurstöðum matsgerða með annarri útgáfu mælitækisins „Gagnasafn um heilsufar og hjúkrunarþörf íbúa á öldrunarstofnunum“ (Minimum Data Set 2.0), sem er gagnasöfnunarhluti matstækisins: „Raunverulegur aðbúnaður íbúa“ (Resident Assessment Instrument; interRAI).9 Hér eftir kallað „RAI- mælitækið“. Mælitækið er notað til samræmdrar skráningar og mats á heilsufari, færni og þörfum íbúa á hjúkrunarheimilum. Það hefur verið notað á Íslandi síðan 1996 og frá árinu 2003 hefur það verið lagt fyrir að minnsta kosti þrisvar á ári. Matið byggir á upplýsingum úr viðtölum við og athugunum á íbúunum, viðtölum við ættingja og gögnum úr sjúkraskrám. Sýnt hefur verið fram á réttmæti og áreiðanleika þess.10 Í þessari rannsókn voru notaðar eftirfarandi breytur og kvarðar úr RAI-mælitækinu:
Geðsjúkdómagreiningar í RAI-mælitækinu eru fjórar: kvíði, þunglyndi, geðklofi og oflæti/þunglyndi. Síðasttalda greiningin er nú oftast kölluð geðhvörf og verður það heiti notað hér. Þessar greiningar eru tvíkostabreytur og segja til um hvort einstaklingur hafi tiltekna greiningu í sjúkraskrá. Greiningarnar eru því gerðar af viðkomandi lækni, en rannsóknargögnin veita engar upplýsingar um hvaða greiningarskilmerki liggja að baki þeim. Greiningarnar segja því hvorki til um alvarleika né birtingarmyndir þess geðræna vanda sem liggur að baki þeim; til dæmis hvers konar kvíðaröskun liggur að baki kvíðagreiningunni.
Í RAI-mælitækinu er geðlyfjanotkun skráð samkvæmt lyfja-flokkunarkerfinu ATC (Anatomical Therapeutic Chemical classi-fication): sterk geðlyf (N05A, Antipsychotics), kvíðastillandi lyf (N05B, Anxiolytics) og geðdeyfðarlyf (N06A, Antidepressants). Nöfnum lyfjaflokkanna hefur verið breytt í Sérlyfjaskrá og heita nú geðrofslyf, róandi lyf, kvíðalyf og þunglyndislyf. Í þessari grein eru nýju nafngiftirnar notaðar. Ekki verður fjallað um svefnlyfjanotkun (N05C) því reikna má með að slíkum lyfjum sé ekki ávísað sem meðferð við þeim geðræna vanda sem geðsjúkdómagreiningarnar lýsa. Í RAI-mælitækið er skráð hversu marga daga á síðastliðnum 7 dögum íbúi fékk geðlyf. Til að gæta varúðar nær rannsóknin aðeins til þeirra sem fengu geðlyf alla síðustu 7 dagana þegar mæling var gerð. Þessi breyta segir ekki til um hvaða undirflokki þessara megin geðlyfjaflokka lyfin sem notuð voru tilheyrðu.
Algengi notkunar sterkra geðlyfja (geðrofslyfja) í öðrum tilfellum en mælt er með. Þessi gæðavísir RAI-mælitækisins mælir þann fjölda íbúa sem hafa fengið geðrofslyf án þess að vera með alvarlegan geðsjúkdóm eða tengd vandamál; nánar tiltekið geðklofa eða ofskynjanir.
Úrtak
Rannsóknargögnin voru fengin úr miðlægum gagnagrunni Embættis landlæknis sem nær yfir RAI-matsgerðir á íslenskum hjúkrunarheimilum frá 2003 til 2018. Þar sem tilgangur rannsóknarinnar var að skoða þróun yfir tímabilið og breytingar milli ára, var stuðst við síðustu árlegu mælingu hvers einstaklings (N=47.526). Þannig voru borin saman gögn úr 16 þversniðsrannsóknum þar sem fjöldi þátttakenda var frá 2706 (árið 2005) til 3324 (árið 2007), eða að meðaltali 2970. Vísindasiðanefnd og Embætti landlæknis veittu leyfi fyrir rannsókninni (tilvísunarnúmer: VSNb2013030008/03.11 og EL1303070).
Tölfræðileg úrvinnsla
Lýsandi tölfræði var beitt til að draga upp mynd af tíðni og þróun geðsjúkdómagreininga og geðlyfjanotkunar á tímabilinu. Kí--kvaðrat próf fyrir leitni (Chi-Square test for trend) var notað til að skoða hvort þróunin væri tölfræðilega marktæk.
Niðurstöður
Meðalaldur þátttakenda var 84,2 ár (sd=8,4; N=47.526); konur voru 63,5% og karlar 36,5%.
Geðsjúkdómagreiningar
Á tímabilinu höfðu að meðaltali 60,0% íbúanna einhverja geðsjúkdómagreiningu. Þetta hlutfall tók ekki tölfræðilega marktækum breytingum; var 53,6% árið 2003 en 58,5% 2018. Það fór hægt vaxandi til 2010 er það náði hámarki, 63,4%. Þunglyndi var algengasta geðgreiningin; að meðaltali 42,5%. Hlutfallið var 37,7% árið 2003 og fór hækkandi til áranna 2007 til 2010 er það var að meðaltali 47,8%. Síðan hefur það lækkað og var 36,8% árið 2018 (χ2 = 259,8; p<0,001). Kvíði var næstalgengasta greiningin; að meðaltali 35,6%. Hlutfallið var 29,1% árið 2003, en 37,9% 2018. Kvíðagreiningar náðu hámarki árið 2011 er þær voru 39,4% (χ2 = 207,5; p<0,001). Að meðal-tali höfðu 56,5% íbúanna kvíða- og/eða þunglyndisgreiningu. Þetta hlutfall var 49,4% árið 2003 en 54,5% 2018 (χ2 = 164,5; p<0,05) (mynd 1).
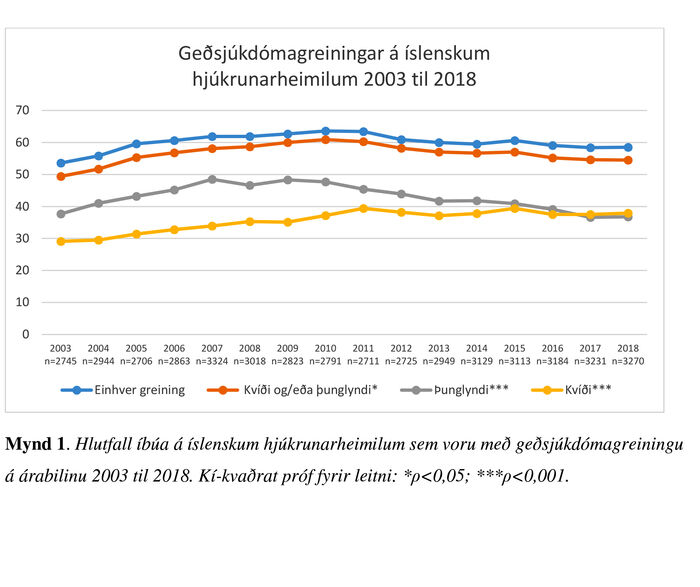
Mynd 1. Hlutfall íbúa á íslenskum hjúkrunarheimilum sem voru með geðsjúkdómagreiningu á árabilinu 2003 til 2018. Kí-kvaðrat próf fyrir leitni: *p<0,05; ***p<0,001.
Árið 2018 voru 4,2% íbúanna greindir með geðhvörf og hefur tíðnin haldist nær óbreytt; var að meðaltali 4,4%. Hún var hæst árið 2005, 5,2% en lægst árið 2003, 3,7%. Tíðni geðklofagreininga hefur tekið meiri og tölfræðilega marktækum breytingum, en hún var að meðaltali 2,7%. Á árunum 2003 til 2007 var hún á bilinu 2,3% til 2,9% en tók þá að minnka og náði lágmarki, 1,8%, árið 2012. Síðan hefur hún hækkað jafnt og þétt og var 4,1% árið 2018 (χ2 = 68,5; p<0,001).
Geðlyfjanotkun
Á tímabilinu tóku að meðaltali 69,6% íbúanna einhvers konar geðlyf að staðaldri. Árið 2003 var hlutfallið 66,3% en fór hægt vaxandi til áranna 2008 og 2009 er það var 70,2%. Þá dró aðeins úr til ársins 2012, er það varð 67,2%. Síðan hefur neyslan aukist og var 72,5% árið 2018 (χ2 = 71,3; p<0,001). Þunglyndislyf voru mest notuð; að meðaltali 52,3%. Árið 2003 var hlutfallið 47,5% og jókst í 52,1% til ársins 2009. Það hélst að mestu óbreytt til 2012, en hefur aukist síðan og var 56,2% árið 2018 (χ2 = 112,7; p<0,001). Aftur á móti dró aðeins úr neyslu róandi lyfja og kvíðalyfja, sem var að meðaltali 28,0%. Árið 2003 tóku 30,0% íbúanna róandi lyf og kvíðalyf, en 26,6% árið 2018 (χ2 = 128,3; p<0,001). Neysla geðrofslyfja hefur haldist nær óbreytt; var að meðaltali 26,0%. Á tímabilinu tóku að meðaltali 30,6% íbúanna lyf úr tveimur eða þremur geðlyfjaflokkum. Þetta hlutfall hefur tekið óverulegum breytingum þó þær séu tölfræðilega marktækar (χ2 = 136,2; p<0,05); var hæst árið 2008, 32,7%, en lægst árin 2014 og 2015, 29,1% (mynd 2). Að meðaltali tóku 6,1% íbúanna lyf úr öllum þremur geðlyfjaflokkunum. Þetta hlutfall tók ekki tölfræðilega marktækum breytingum.
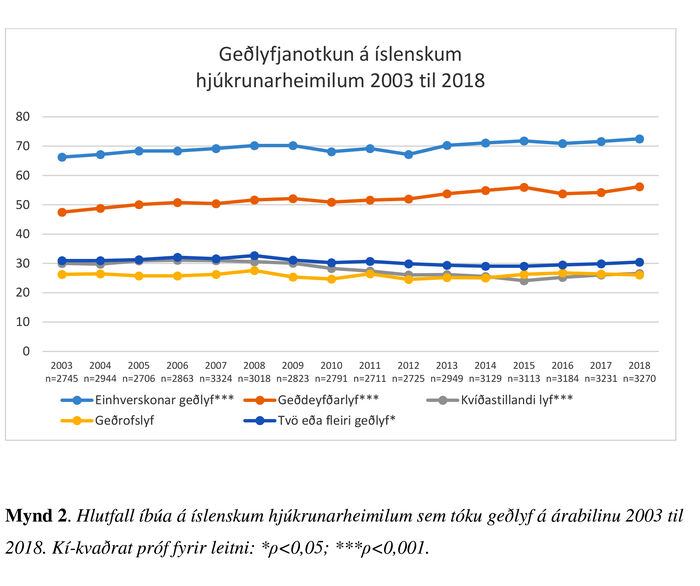
Mynd 2. Hlutfall íbúa á íslenskum hjúkrunarheimilum sem tóku geðlyf á árabilinu 2003 til 2018. Kí-kvaðrat próf fyrir leitni: *p<0,05; ***p<0,001.
Samband geðlyfanotkunar og geðgreininga
Á tímabilinu tók að meðaltali tæpur fimmtungur (18,2%) íbúanna einhvers konar geðlyf að staðaldri án þess að fyrir lægi geðsjúkdómagreining. Þetta hlutfall var 21,3% árið 2003, en fór lækkandi til 2010, þegar það var 14,4%. Síðan hefur það hækkað jafnt og þétt og var orðið 22,1% árið 2018 (χ2 = 253,9; p<0,05). Að meðaltali fengu 8,6% ekki geðlyf að staðaldri þrátt fyrir að hafa geðsjúkdómagreiningu. Þetta hlutfall breyttist óverulega á tímabilinu. Að meðaltali fengu 17,3% íbúanna þunglyndis- og/eða róandi lyf og kvíðalyf án þess að hafa kvíða- eða þunglyndisgreiningu. Þetta hlutfall var 19,9% árið 2003 og fór lækkandi til ársins 2010 er það var 13,3%. Síðan hefur það aukist jafnt og þétt og var 21,7% árið 2018 (χ2 = 307,6; p<0,01). Að meðaltali fengu 11,0% þeirra sem höfðu kvíða- og eða þunglyndisgreiningu hvorki þunglyndislyf né róandi lyf og kvíðalyf. Þetta hlutfall hefur tekið litlum og óreglulegum breytingum. Hlutfall þeirra sem fengu geðrofslyf að staðaldri án þess að hafa geðklofagreiningu eða ofskynjanir var að meðaltali 22,3% á tímabilinu. Þetta hlutfall tók óverulegum og ómarktækum breytingum og var 21,7% árið 2018.
Umræða
Að meðaltali á tímabilinu voru 60% íbúa íslenskra hjúkrunarheimila með einhverja geðsjúkdómagreiningu og þetta hlutfall tók ekki tölfræðilega marktækum breytingum. Þunglyndi var algengasta greiningin; að meðaltali 42,5% og kvíðagreiningar voru 35,6%. Tíðni þessara greininga hefur tekið tölfræðilega marktækum breytingum á tímabilinu. Kvíða- og þunglyndisgreiningarnar fara oft saman og ef samanlögð tíðni þeirra er skoðuð (mynd 1) er breytingin óverulegri, þó hún sé tölfræðilega marktæk. Ekki fundust faraldsfræðilegar rannsóknir á tíðni kvíða- og þunglyndisgreininga á hjúkrunarheimilum, en fjölþjóðleg evrópsk rannsókn bendir til þess að rúmur fjórðungur (27,8%) aldraðra (+65) mæti greiningarviðmiðunum þunglyndis.1 Búast má við að geðheilsa eldri Íslendinga sé ekki stórlega verri en í öðrum Evrópulöndum. Því má draga þá ályktun að há tíðni geðraskana á íslenskum hjúkrunarheimilum stafi annaðhvort af versnandi geðheilsu við flutning á öldrunarheimili og þeirri skerðingu lífsgæða sem er aðdragandi þess, eða af ofgreiningu geðraskana, eða hvoru tveggja.
Fáar faraldsfræðilegar rannsóknir hafa verið gerðar á geðklofa meðal aldraðra, en nokkrar á tíðni geðrofseinkenna. Samkvæmt safngreiningu frá 201311 var tíðni geðrofseinkenna meðal aldraðra (+50) utan stofnana 1,7%, en allt að 4,6% á hjúkrunarheimilum vegna geðrofseinkenna sem fylgja heilabilun. Ef geðrofseinkenni fólks með heilabilun eru greind sem geðklofi af lækni íbúans, sem er umdeilanlegt, er tíðni geðklofagreininga á íslenskum hjúkrunarheimilum í samræmi við þessar niðurstöður, en hún sveiflaðist á milli 1,8% og 4,1% – náði hámarki 2018. Tíðni geðhvarfa var að meðaltali 4,4% á tímabilinu og tók ekki tölfræðilega marktækum breytingum, en samkvæmt nýlegri safngreiningu, sem náði til Evrópubúa á aldrinum 65 til 84 utan stofnana, var hún 2,5%.12
Á tímabilinu fékk tæpur fimmtungur íbúanna geðlyf að staðaldri án þess að fyrir lægi geðsjúkdómagreining og 8,6% var ekki ávísað geðlyfjum þrátt fyrir að hafa greiningu. Jafnframt fengu að meðaltali 17,3% kvíða- og/eða geðdeyfðarlyf án þess að fyrir lægi kvíða- eða þunglyndisgreining. Þessi hlutföll tóku tölfræðilega marktækum breytingum á tímabilinu, en voru nær þau sömu í upphafi og við lok þess. Þetta bendir til að greiningar geðraskana séu ónákvæmar, hvort sem þær eru ofgreindar eða ekki. Í þessu samhengi ber einnig að hafa í huga að rannsóknargögnin veita ekki upplýsingar um greiningarskilmerkin að baki geðsjúkdómagreiningunum. Fræðafólk á sviði öldrunargeðlækninga hefur bent á að vegna hugrænna breytinga sem fylgja öldrun dugi hin hefðbundnu greiningarkerfi, svo sem Greiningarhandbók bandarísku geðlæknasamtakanna (DSM) og stöðluð greiningarviðtöl Alþjóðaheilbrigðisstofnunarinnar (CIDI), ekki til að greina af nákvæmni geðraskanir á meðal aldraðra og hafa aðlagað CIDI að þörfum þeirra.13
Ónákvæmar greiningar hafa ekki einar og sér bein áhrif á heilsufar, en geta komið í veg fyrir viðeigandi meðferð. Öðru gegnir um geðlyf og áhyggjur fara vaxandi af óþarfri og skaðlegri notkun þeirra meðal aldraðra.6 Að meðaltali á tímabilinu tóku 69,6% íbúanna einhvers konar geðlyf og neyslan jókst úr 66,3% í 72,5%. Þá eru hvorki meðtalin svefnlyf né heldur þegar geðlyfjum var ávísað sjaldnar en alla daga vikunnar. Heldur dró úr neyslu róandi lyfja og kvíðalyfja en notkun þunglyndislyfja jókst töluvert. Hlutfall þeirra sem tóku lyf úr tveimur geðlyfjaflokkum breyttist nær ekkert og það sama á við um notkun geðrofslyfja.
Samkvæmt kerfisbundinni samantekt á geðlyfjanotkun á hjúkrunarheimilum í 12 Evrópulöndum,5 er notkun geðrofslyfja á íslenskum hjúkrunar-heimilum svipuð og annars staðar í Evrópu. Aftur á móti er notkun þunglyndislyfja töluvert meiri á Íslandi, eða 52,3% samanborið við 40% í Evrópulöndunum 12.5 Geðlyfja-notkunin var mismikil eftir löndum. Notkun geðrofslyfja er minnst á norskum og frönskum hjúkrunarheimilum (25%), en mest á austurrískum heimilum (45%). Notkun þunglyndislyfja var minnst á Ítalíu og í Þýskalandi (21%) en mest í Belgíu (48%), sem er minna en hér á landi (52,3%). Munurinn á geðlyfjanotkuninni var enn meiri á milli einstakra hjúkrunarheimila en á milli landanna. Þannig var lægst tíðni notkunar geðrofslyfja 12%, en sú hæsta 59% og tíðni notkunar þunglyndislyfja var frá 19% til 68%. Höfundar telja að hugsanlegra skýringa á þessum mun sé ekki að leita í mismunandi samsetningu heimilisfólks heldur mismunandi nálgun við umönnun, fjárhagslegum þáttum og mismunandi afstöðu til ávísunar geðlyfja. Samkvæmt gögnum sem aflað var með RAI--mælitækinu notuðu 14,4% íbúa bandarískra hjúkrunarheimila geðrofslyf og 19,9% róandi lyf og kvíðalyf.14 Þetta er mun minna en á íslenskum hjúkrunarheimilum.
Notkun geðlyfja á íslenskum hjúkrunarheimilum er í hærri kantinum á heimsvísu og jókst á tímabilinu sem rannsóknin náði til. Þetta þarf að laga því óvíst er um árangur af geðlyfjanotkun aldraðra og aukaverkanir geta verið þeim skaðlegar. Eins eru sterkar vísbendingar um að þunglyndislyf vinni ekki gegn þunglyndiseinkennum fólks með heilabilun,15 en 70% íbúa íslenskra hjúkrunarheimila hafa heilabilun á einhverju stigi.10 Framangreindar rannsóknir náðu til almenns þýðis, en fáar áreiðanlegar rannsóknir hafa verið gerðar á árangri þunglyndislyfja meðal íbúa á hjúkrunarheimilum. Helstu skaðlegu áhrif þunglyndislyfja á aldraða eru föll, beinbrot og dauðsföll, en SNRI-lyf eru líklegri til að valda slíkum áhrifum en SSRI-lyf.16 Gögnin sem unnið var með í þessari rannsókn veita ekki upplýsingar um hverrar tegundar þunglyndislyfin voru sem ávísað var til íbúa íslensku hjúkrunarheimilanna. Erfitt er að greina orsakasamband á milli þunglyndislyfja og minnkandi hugrænnar færni og þróunar heilabilunar því þunglyndið sem lyfjunum er ætlað að vinna gegn getur einnig verið orsakaþáttur. Þó eru vísbendingar um að þunglyndislyf auki þá hættu í stað þess að draga úr henni.17
Mismunandi lyfjaflokkar tilheyra yfirflokknum róandi lyf og kvíðalyf, en rannsóknargögnin veita ekki upplýsingar um hvaða róandi lyf og kvíðalyf eru mest notuð á íslenskum hjúkrunarheimilum. Ef marka má evrópskar rannsóknir18 má búast við að töluvert sé notað af Benzodiazepine-lyfjum. Slíkum lyfjum er oftast ávísað við kvíða og svefnleysi og rannsóknir sýna jákvæða virkni,19 en flestar rannsóknir hafa verið gerðar á fólki yngra en 65 ára. Einnig skortir rannsóknir á langtímaáhrifum Benzodiazepine-lyfja, en vegna þolmyndunar, hættu á ávanabindingu og alvarlegum aukaverkunum er sterklega mælt gegn langtímanotkun aldraðra á þessum lyfjum.20 Bæði Benzodiazepine-lyf og róandi lyf sem ekki innihalda Benzodiazepine (Z-lyf) auka hættu á föllum og beinbrotum meðal aldraðra og draga úr vitrænni færni6 og vísbendingar er um að neysla þeirra geti verið einn af áhættuþáttum heilabilunar.20
Að meðaltali tóku 26,0% íbúa hjúkrunarheimilanna geðrofslyf, en hlutfall þeirra sem tók slík lyf án þess að mæta skilyrðunum sem sett eru í gæðavísinum Algengi notkunar sterkra geðrofslyfja í öðrum tilfellum en mælt er með var að meðaltali 22,3%. Þetta þýðir að eingöngu 14,2% þeirra sem tóku geðrofslyf mættu skilyrðunum, sem eru að hafa geðklofagreiningu eða ofskynjanir. Samkvæmt evrópskum rannsóknum gæti skýringanna verið að leita í þeirri tilhneigingu að ávísa geðrofslyfjum á íbúa hjúkrunarheimila sem sýna óróleika og hegðunarvanda af völdum heilabilunar.21 Íslensk rannsókn frá 199922 bendir til að það sama eigi sér stað á íslenskum hjúkrunarheimilum, en hún sýndi að 62% íbúa á heilabilunardeildum fengu geðrofslyf, samanborið við 15% íbúa í þjónusturými. Vísbendingar eru um að sumar gerðir geðrofslyfja geti dregið úr óróleika og hegðunarvanda heilabilaðra, sérstaklega ef þau eru alvarleg, en árangur er of lítill til að mæla með þeim, ekki síst vegna hættunnar á skaðlegum áhrifum.23 Rannsóknir benda til að geðrofslyf auki hættu á dauðsföllum, sykursýki, sljóleika, föllum og mjaðmagrindarbrotum og hafi skaðleg áhrif á hjarta- og æðakerfi, þar með talið blóðtappamyndun.24 Einnig eru vísbendingar um að hefðbundin geðrofslyf valdi frekar skaðlegum áhrifum en óhefðbundin. Þetta á sérstaklega við um áhrif á hjarta og æðakerfi, sykursýki, sljóleika24 og hættu á dauðsföllum.25 Þær rannsóknir sem hér er vísað til náðu til almenns þýðis, en nýleg safngreining26 bendir til að óhefðbundin geðrofslyf auki hættu á dauðsföllum þegar þau eru gefin vegna hegðunar og sálfélagslegs vanda eldra fólks með heilabilun. Rannsóknargögnin veita ekki upplýsingar um hlutfallslega tíðni á milli notkunar hefðbundinna og óhefðbundinna geðrofslyfja á íslenskum hjúkrunarheimilum.
Ályktanir
Gæta þarf meiri nákvæmni í greiningum á geðrænum vanda íbúa íslenskra hjúkrunarheimila með því að aðlaga greiningaraðferðir að þörfum þeirra. Sérstaklega þarf að hafa í huga að þunglyndiseinkenni, óróleiki og hegðunarvandi fólks með heilabilun getur stafað af líkamlegum óþægindum og sársauka.27 Árangur af geðlyfjanotkun aldraðra er óviss og þau geta haft skaðleg áhrif. Því er mikilvægt að draga úr notkun þeirra. Mikil geðlyfjanotkun á öldrunarheimilum er hluti stærri vanda fjöllyfjanotkunar, sérstaklega þegar óæskilegar samlegðaraukaverkanir vega þyngra en ábatinn af einstaka lyfi. Ýmsar leiðbeiningar hafa verið þróaðar til að draga úr fjöllyfjanotkun aldraðra og Embætti landlæknis mælir með Stop-Start-viðmiðunum.28 Einnig hafa verið þróaðar árangursríkar leiðbeiningar til að draga úr geðlyfjanotkun á hjúkrunarheimilum.29 Mikilvægt er að íslensk hjúkrunarheimili nýti sér slíkar leiðbeiningar. Einnig er þörf á að rannsaka hvaða þættir hafa áhrif á geðlyfjanotkun á íslenskum hjúkrunarheimilum því tíðni geðlyfjanotkunar, og því að líkindum ástæður hennar, er mismunandi eftir löndum og á milli hjúkrunarheimila innan hvers lands.14 Mikilvægt er að þekkja þá þætti sem stuðla að óþarfa geðlyfjanotkun til að unnt sé að draga úr henni.
Það krefst einstaklingsbundinnar nálgunar og varúðar að draga úr geðlyfjanotkun og gott er að bjóða upp á önnur meðferðarúrræði samhliða því og einnig til að fyrirbyggja óþarfa geðlyfjanotkun. Ýmis sálfélagsleg inngrip gagnast öldruðum og mörg meðferðarúrræði hafa verið þróuð til draga úr hegðunar- og geðrænum einkennum meðal fólks með heilabilun, meðal annars hreyfing, nudd-, ilm- og birtumeðferð og endurminninga-, tónlistar- og gæludýrameðferð. Árangur þessara úrræða er misvel studdur rannsóknum – sumar þeirra eru þó gagnreyndar30 – en þær eru skaðlausar og oft ódýrar í framkvæmd.
Þakkir
Rannsakendur vilja þakka styrk til rannsóknarinnar frá Vísindasjóði Landspítala og Vísindasjóði Félags íslenskra hjúkrunarfræðinga.
Heimildir
| 1. Braam AW, Copeland JRM, Delespaul PAEG, et al. Depression, subthreshold depression and comorbid anxiety symptoms in older Europeans: Results from the EURODEP concerted action. J Affect Disord 2014; 155: 266-72. https://doi.org/10.1016/j.jad.2013.11.011 PMid:24355647 |
||||
| 2. Meltzer H, Bebbington P, Brugha, et al. Physical ill health, disability, dependence and depression: Results from the 2007 national survey of psychiatric morbidity among adults in England. Disabil Health J 2012; 5: 102-10. https://doi.org/10.1016/j.dhjo.2012.02.001 PMid:22429544 |
||||
| 3. Seitz, D, Purandare N, Conn D. Prevalence of psychiatric disorders among older adults | ||||
| in long-term care homes: a systematic review. Int Psychogeriatr 2010; 22: 1025-39. https://doi.org/10.1017/S1041610210000608 PMid:20522279 |
||||
| 4. Ćurković M, Dodig-Ćurković K, Erić AP, et al. Psychotropic medications in older adults: a review. Psychiatr Danub 2016; 28: 13-24. | ||||
| 5. Janus SI, van Manen JG, IJzerman MJ, et al. Psychotropic drug prescriptions in Western European nursing homes. Int Psychogeriatr 2016; 28: 1775-90. https://doi.org/10.1017/S1041610216001150 PMid:27469071 |
||||
| 6. By the 2019 American Geriatrics Society Beers Criteria® Update Expert Panel. American Geriatrics Society 2019 Updated AGS Beers Criteria® for Potentially Inappropriate Medication Use in Older Adults. J Am Geriatr Soc 2019; 67: 674-94. https://doi.org/10.1111/jgs.15767 PMid:30693946 |
||||
| 7. Onder G, Liperoti R, Fialova D, et al. Polypharmacy in nursing home in Europe: results from the SHELTER study. J Gerontol A Biol Sci Med Sci 2012; 67: 698-704. https://doi.org/10.1093/gerona/glr233 PMid:22219520 |
||||
| 8. Embætti landlæknis. Lyfjanotkun Íslendinga og lyfjagagnagrunnur landlæknis. landlaeknir.is/um-embaettid/frettir/frett/item32339/lyfjanotkun-islendinga-og-lyfjagagnagrunnurlandlaeknis - júní 2020. | ||||
| 9. Allen JE. Long term care facility resident assessment instrument: User's manual for use with version 2.0 of HCFA minimum data set resident assessment protocols and utilization guidelines, October 1995, plus HCFA's 249 questions and answers. 1997. Springer Pub. Co. New York. | ||||
| 10. Hjaltadóttir I, Hallberg IR, Ekwall AK, et al. Health status and functional profile at admission of nursing home residents in Iceland over 11-year period. Int J Older People Nurs 2012; 7: 177-87. https://doi.org/10.1111/j.1748-3743.2011.00287.x PMid:21801320 |
||||
| 11. Volkert J, Schulz H, Härter M, et al. The prevalence of mental disorders in older people in Western countries - a meta-analysis. Ageing Res Rev 2013; 12: 339-53. https://doi.org/10.1016/j.arr.2012.09.004 PMid:23000171 |
||||
| 12. Andreas S, Schulz H, Volkert J, et al. Prevalence of mental disorders in elderly people: the European MentDis_ICF65+ study. Br J Psychiatry. 2017; 210: 125-31. https://doi.org/10.1192/bjp.bp.115.180463 PMid:27609811 |
||||
| 13. Wittchen HU, Strehle J, Gerschler, et al. Measuring symptoms and diagnosing mental disorders in the elderly community: The test-retest reliability of the CIDI65+. Int J Meth Psychiatr Res 2014; 24: 116-29. https://doi.org/10.1002/mpr.1455 PMid:25308743 PMCid:PMC6878578 |
||||
| 14. U.S. Centers for Medicare & Medicaid Services. Nursing Home Compare: medicare.gov/nursinghomecompare/search.html - júní 2020. | ||||
| 15. Dudas R, Malouf R, McCleery J, et al. Antidepressants for treating depression in dementia. Cochr Datab Systemat Rev 2018; 8. No.: CD003944. https://doi.org/10.1002/14651858.CD003944.pub2 PMid:30168578 PMCid:PMC6513376 |
||||
| 16. Sobieraj DM, Martinez BK, Hernandez AV, et al. Adverse Effects of Pharmacologic Treatments of Major Depression in Older Adults. J Am Geriatr Soc 2019; 67: 1571-81. https://doi.org/10.1111/jgs.15966 PMid:31140587 |
||||
| 17. Chan JYC, Yiu KKL, Kwok TCY, et al. Depression and Antidepressants as Potential Risk Factors in Dementia: A Systematic Review and Meta-analysis of 18 Longitudinal Studies. J Am Med Dir Assoc 2019; 20: 279-86.e1. https://doi.org/10.1016/j.jamda.2018.12.004 PMid:30711460 |
||||
| 18. Huerta C, Abbing-Karahagopian V, Requena G, et al. Exposure to benzodiazepines (anxiolytics, hypnotics and related drugs) in seven European electronic healthcare databases: a cross-national descriptive study from the PROTECT-EU Project. Pharmacoepidemiol Drug Saf 2016; 25 Suppl 1: 56-65. https://doi.org/10.1002/pds.3825 PMid:26149383 |
||||
| 19. Gale CK, Millichamp J. Generalised anxiety disorder. BMJ Clin Evid 2011 | ||||
| 2011: 1002. Published 2011 Oct 27. https://doi.org/10.1055/s-0030-1260886 |
||||
| 20. Penninkilampi R, Eslick GD. A Systematic Review and Meta-Analysis of the Risk of Dementia Associated with Benzodiazepine Use, After Controlling for Protopathic Bias. CNS Drugs 2018; 32: 6 485-497. https://doi.org/10.1007/s40263-018-0535-3 PMid:29926372 |
||||
| 21. Foebel AD, Liperoti R, Onder G, et al. Use of antipsychotic drugs among residents with dementia in European long-term care facilities: results from the SHELTER study. J Am Med Dir Assoc 2014; 15: 911-17. https://doi.org/10.1016/j.jamda.2014.07.012 PMid:25262195 |
||||
| 22. Kjartansson H, Jónsson PV. Geðlyfjanotkun á elli- og hjúkrunarheimilum á Stór-Reykjavíkursvæðinu árið 1996. Læknablaðið 2016; 85: 681-90. | ||||
| 23. Tampi RR, Tampi DJ, Balachandran S, et al. Antipsychotic use in dementia: a systematic review of benefits and risks from meta-analyses. Ther Adv Chronic Dis 2016; 7: 229-45. https://doi.org/10.1177/2040622316658463 PMid:27583123 PMCid:PMC4994396 |
||||
| 24. Chiu Y, Bero L, Hessol NA, et al. A literature review of clinical outcomes associated with antipsychotic medication use in North American nursing home residents. Health Policy 2015; 119: 802-13. https://doi.org/10.1016/j.healthpol.2015.02.014 PMid:25791166 |
||||
| 25. Randle JM, Heckman G, Oremus M, et al. Intermittent antipsychotic medication and mortality in institutionalized older adults: A scoping review. Int J Geriatr Psychiatry 2019; 34: 906-920. https://doi.org/10.1002/gps.5106 PMid:30907448 |
||||
| 26. Yeh TC, Tzeng NS, Li JC, et al. Mortality Risk of Atypical Antipsychotics for Behavioral and Psychological Symptoms of Dementia: A Meta-Analysis, Meta-Regression, and Trial Sequential Analysis of Randomized Controlled Trials. J Clin Psychopharmacol 2019; 39: 472-78. https://doi.org/10.1097/JCP.0000000000001083 PMid:31433335 |
||||
| 27. Livingston G, Sommerlad A, Orgeta V, et al. Dementia prevention, intervention, and care. Lancet 2017; 390: 2673-734. https://doi.org/10.1016/S0140-6736(17)31363-6 |
||||
| 28. O'Mahony D, O'Sullivan D, Byrne S, et al. STOPP/START criteria for potentially inappropriate prescribing in older people: version 2. Age Ageing 2015; 44: 213-18. https://doi.org/10.1093/ageing/afu145 PMid:25324330 PMCid:PMC4339726 |
||||
| 29. Massot Mesquida M, Tristany Casas M, Franzi Sisó A, et al. Consensus and evidence-based medication review to optimize and potentially reduce psychotropic drug prescription in institutionalized dementia patients. BMC Geriatr 2019; 19: 7. https://doi.org/10.1186/s12877-018-1015-9 PMid:30621606 PMCid:PMC6323667 |
||||
| 30. Scales K, Zimmerman S, Miller SJ. Evidence-Based Nonpharmacological Practices to Address Behavioral and Psychological Symptoms of Dementia. Gerontologist 2018; 58 (suppl_1): S88-S102. https://doi.org/10.1093/geront/gnx167 PMid:29361069 PMCid:PMC5881760 |
||||