05. tbl. 98. árg. 2012
Fræðigrein
Mannbjörg á Möðrudal á Fjöllum
Successful resuscitation of a pulseless young woman with pulmonary embolus in rural Iceland
Ágrip
27 ára kona fékk krampakippi og varð skyndilega púlslaus á Möðrudal á Fjöllum, fjarri heilbrigðisþjónustu. Eftir klukkustundar endurlífgun þreifaðist púls að nýju. Hún var flutt með sjúkraflugi á Landspítala þar sem hún var greind með stórt blóðrek í lungum. Hún var kæld í 24 klukkustundir og útskrifaðist af sjúkrahúsi á 14. degi án skerðingar á heilastarfsemi. Jafnvel við erfiðar aðstæður fjarri heilbrigðisþjónustu getur lífskeðjan reynst sterk þegar boð um aðstoð berast hratt, endurlífgun hefst án tafar og sérhæfð meðferð er veitt eins fljótt og hægt er.
Sjúkratilfelli
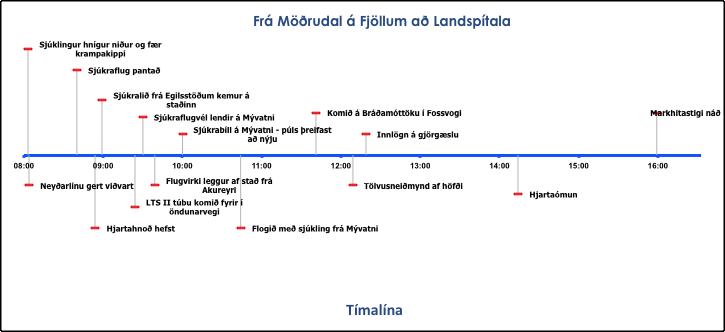
27 ára gömul erlend kona var á ferðalagi á Möðrudal á Fjöllum. Hún hneig skyndilega niður og fékk endurtekna krampakippi sem stóðu yfir í 1-2 mínútur. Þegar hún komst til meðvitundar gat hún kinkað kolli við spurningum, en ekki tjáð sig á annan hátt. Samferðamenn komu henni til aðstoðar og björgunarsveitarmaður sem býr á staðnum gerði Neyðarlínu viðvart. Kippirnir endurtóku sig í tvígang með 15 mínútna millibili og eftir þriðja skiptið stöðvaðist öndun og púls þreifaðist ekki. Björgunarsveitarmaður hóf hjartahnoð umsvifalaust og veitti munn við munn öndunarhjálp. Fimm mínútum síðar kom að sjúkralið frá Egilsstöðum og var hún þá greind með rafvirkni án dæluvirkni (Pulseless Electric Activity – PEA) en tók einstaka andköf. Öndunarvegi var haldið opnum með kokrennu og súrefni blásið í lungu með öndunarbelg, æðaleggjum var komið fyrir og adrenalín gefið samkvæmt leiðbeiningum.
Kallað var eftir aðstoð sjúkraflugvélar en við lendingu á Mývatnsflugvelli sprakk á afturhjóli vélarinnar. Sent var strax eftir flugvirkja sem kom með flugvél frá Akureyri til að gera við dekkið. Á Möðrudal var LTS II túbu (Laryngeal Tube Suction) komið fyrir í öndunarvegi og endurlífgun var haldið áfram í sjúkrabíl að Mývatni, en konan var eftir sem áður púlslaus. Við komu í flugskýli Mýflugs á Mývatni, rúmlega klukkustund eftir að endurlífgun hófst, mátti skyndilega greina sterkan púls í hálsslagæð. Blóðþrýstingur mældist 140/76 mmHg og púls 124 slög á mínútu. Hjartarit sýndi sínustakt og engar greinanlegar ST-breytingar. Á meðan á þessu stóð var konan barkaþrædd og andaði skömmu síðar sjálf með stuðningi, en þurfti 80-90% súrefnishlutfall og háan innöndunarþrýsting til að viðhalda eðlilegri súrefnismettun. Miðbláæðalegg var komið fyrir í vinstri lærisbláæð og vökvi og glúkósi gefinn í æð. Samskonar legg var komið fyrir í slagæð hægra megin til að mæla slagæðarþrýsting í rauntíma. Líkamshiti var ekki mældur í flutningi, en henni leyft að kólna með því að fjarlægja mestan hluta af fatnaði og vökvar sem runnu inn voru við umhverfishita (12-20°C). Þegar viðgerð á hjólbarða var lokið var flogið með sjúkling áleiðis til Reykjavíkur. Blóðþrýstingur byrjaði að lækka og þurfti æðavirk lyf í dreypi til að halda blóðþrýstingi stöðugum. Skömmu fyrir lendingu byrjaði hún að hreyfa hægri handlegg og báða fætur.
Við komu á bráðadeild Landspítala sýndi hjartalínurit sínushraðtakt án teikna um blóðþurrð í hjartavöðva. Tölvusneiðmynd af höfði sýndi ekkert óeðlilegt. Hiti við komu á gjörgæsludeild var 34°C. Hjartaómun sýndi áberandi stækkaðan hægri slegil, þríblöðkulokuleka, og önnur teikn lungnaháþrýstings. Tölvusneiðmynd og æðamyndataka af lungnablóðrás með skuggaefni staðfesti stórt blóðrek í hægri lungnaslagæð og minna blóðrek á víð og dreif í báðum lungum. Hafin var blóðþynning með enoxaparíni en talið var of áhættusamt að gefa segaleysandi lyf vegna langrar endurlífgunar. Með virkri kælingu var líkamshita haldið við 32-34°C í sólarhring og síðan var hún hituð upp í 37°C. Tveimur sólarhringum eftir komu á gjörgæslu var hún vakin og skömmu síðar var öndunarvél aftengd og barkarenna fjarlægð. Við skoðun var hún skýr og áttuð og mundi atburðarás fram að því að hún hneig niður. Ekki varð vart einkenna eða teikna um skaða á miðtaugakerfi. Hún var flutt á legudeild á 5. degi og útskrifaðist þaðan á 14. degi í góðu ástandi. Hún hafði tekið getnaðarvarnartöflur um nokkurra ára skeið. Uppvinnsla á segahneigð var ráðgerð í heimalandi hennar.
Umræður
Rannsóknir sýna að því fyrr sem hjartahnoð hefst eftir að sjúklingur hnígur niður, og því meiri gæði á hjartahnoði, þeim mun meira aukast lífslíkur sjúklinga sem fara í hjartastopp.1 Nýjar klínískar leiðbeiningar frá árinu 2010 leggja nú áherslu á að hefja hjartahnoð áður en hugað er að öndunarvegi og að trufla hjartahnoð sem minnst. Hnoða skal 30 sinnum og blása tvisvar. Að tveimur mínútum liðnum skal kanna púls en ekki lengur en í 10 sekúndur. Markmiðið er að halda uppi viðunandi blóðþrýstingi til að viðhalda blóðflæði til heila. Ef um stuðvænlegan takt er að ræða, sleglatif eða sleglahraðtakt, skal gefa rafstuð hratt og örugglega.2 Með góðu hjartahnoði má ná upp slagþrýstingi kringum 110 mmHg og meðalþrýstingi í kringum 44 mmHg, mælt í lærisslagæð.3 Ef innankúpuþrýstingur (intracranial pressure – ICP) er eðlilegur ætti gegnumflæðisþrýstingur til heila (cerebral perfusion pressure – CPP) að geta verið 30-37 mmHg. Andköf geta verið merki um gegnumflæði til heilastofns og sýna rannsóknir aukna lifun hjá einstaklingum sem taka andköf. Aldrei skal hætta endurlífgun á meðan andköf eru til staðar.4
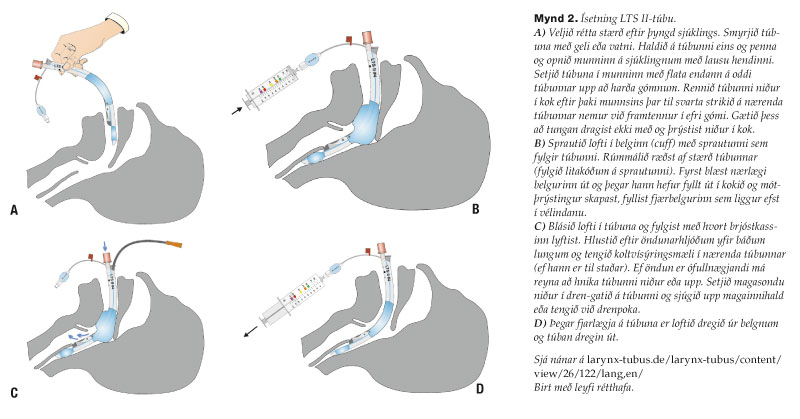
Þegar hjartahnoð er hafið er nauðsynlegt að opna öndunarveg sjúklings og koma súrefni niður í lungu. Í sérhæfðri endurlífgun hefur barkaþræðing með aðstoð barkakýlissjár (laryngoscope) lengi verið talin besta aðferðin til að tryggja öndunarveg þannig að magainnihald geti ekki runnið ofan í lungu. Rannsóknir sýna hins vegar að barkaþræðing getur beinlínis verið hættuleg ef hún er framkvæmd af heilbrigðisstarfsfólki með ónóga reynslu, þar sem barkarenna hafnar í ófáum tilfellum í vélinda og uppgötvast seint.5 Til að ná færni í barkaþræðingum þarf fleiri tugi tilfella við bestu aðstæður á skurðstofu6 og eru svæfingalæknar sá hópur sem nær bestum árangri í barkaþræðingum utan spítala.7 Þrátt fyrir það líta svæfingalæknar sem starfa á sjúkraþyrlum í Noregi á barkaþræðingar utan spítala sem mjög áhættusamt inngrip og telja sig þurfa enn meiri þjálfun til að takast á við slíkar aðstæður. 75% þeirra höfðu einhvern tíma áður lent í erfiðleikum með að barkaþræða utan spítala og rúmur helmingur hafði vitneskju um tilfelli þar sem sjúklingur hafði látið lífið vegna þess að ekki var hægt að halda öndunarvegi opnum.8 Rannsóknir á LTS II-túbum hafa hins vegar sýnt að læknar og bráðatæknar með litla sem enga reynslu af notkun LTS II þurfa langflestir einungis tvær eða færri tilraunir til að koma túbunni á réttan stað og flestir gera það á innan við 45 sekúndum.9 Í okkar tilfelli var lofti blásið niður með munn við munn aðferð og síðan með öndunarbelg þar til LT-S-túba var sett niður í annarri tilraun af læknakandídat með enga fyrri reynslu af notkun hennar. Barkaþræðing var síðan framkvæmd af lækni í sérnámi í svæfingalækningum til að tryggja öndunarveg frekar fyrir áhættusaman flutning og til að geta veitt sérhæfða öndunaraðstoð með öndunarvél. LTS II er í öllum sjúkrabílum um allt land og ætti ætíð að vera fyrsta val þar til frekari hjálp berst.
Byrjað var að kæla sjúkling strax eftir að púls þreifaðist við Mývatn með því að fjarlægja fatnað og gefa vökva sem voru við umhverfishita (12-20°C). Hitastig við komu á gjörgæsludeild Landspítala var 34°C. Í samræmi við klínískar leiðbeiningar var líkamshita haldið milli 32-34°C í 24 klukkustundir. Sýnt hefur verið fram á ávinning af kælingu í hjartastoppi hjá sjúklingum með sleglatif og sleglahraðtakt og nýlegar rannsóknir benda til að einnig sé ávinningur af kælingu hjá sjúklingum með rafleysu og rafvirkni án dæluvirkni.10 Rétt er að byrja að huga að kælingu um leið og púls þreifast að nýju en varast skal skjálftaviðbrögð þar sem súrefnisupptaka og álag á hjarta aukast umtalsvert. Því krefst slík meðferð oft djúprar svæfingar og í einstaka tilfellum vöðvaslakandi lyfja.
Að lifa af hjartastopp með rafvirkni án dæluvirkni eftir rúmlega klukkustundar hjartahnoð við erfiðar aðstæður, án þess að heilastarfsemi skerðist verður að teljast merkilegt. Áður er lýst svokölluðu gervipúlsleysi (pseudo-PEA) þar sem viss dæluvirkni er til staðar en þó ekki nægjanleg til að púls þreifist í hálsslagæð. Erfitt er að greina á milli PEA og Pseudo-PEA nema með hjartaómun og mælingu koltvísýrings í útöndunarlofti (EtCO2) sem því miður var ekki mögulegt í þessu tilfelli. Púls í hálsslagæð getur verið erfitt að greina, jafnvel fyrir reynt heilbrigðisstarfsfólk, og ennþá erfiðara í flutningi.11 Lífslíkur sjúklinga með PEA eru almennt litlar en með aðstoð ómtækis utan spítala má bæta lífslíkur til muna með snöggri greiningu og sérhæfðri meðferð.12, 13 Skyndileg endurkoma púls í þessu tilfelli verður ekki skýrð með öðrum hætti en að blóðrek, sennilega söðulrek (saddle pulmonary embolus), hafi færst úr stað eða brotnað upp, mögulega við hjartahnoðið, en því hefur áður verið lýst eftir hnoð með hnoðtæki (LUCASTM CPR).14
Að veikjast eða slasast alvarlega fjarri byggð eykur hættu á óafturkræfum skaða eða jafnvel dauða. Sjúkraflugvél veitir sérhæfða þjónustu á norðurhluta Íslands og Vestmannaeyjum og er mönnuð svæfingalækni þegar tilefni er til. Heildarflutningstími við bráðatilfelli frá Norður- og Austurlandi utan Akureyrar er að miðgildi þrjár klukkustundir og 20 mínútur.15 Tafir vegna dekkjaskipta urðu einungis 20 mínútur, þökk sé snörum viðbrögðum flugmanna og flugvirkja. Lífi ungrar konu var bjargað fjarri spítala; þökk sé öflugu hjartahnoði sem hófst án tafar, öndunaraðstoð sem var veitt í samræmi við þjálfun björgunaraðila og sérhæfðri meðferð, meðal annars kælingu sem var hafin eins fljótt og hægt var. Þjálfun í endurlífgun bjargar mannslífum.
Heimildir
- Sasson C, Rogers MA, Dahl J, Kellermann AL. Predictors of survival from out-of-hospital cardiac arrest: a systematic review and metaanalysis. Circ Cardiovasc Qual Outcomes. 2010; 3: 63-81.
- Hazinski MF, Nolan JP, Billi JE, Böttiger BW, Bossaert L, de Caen AR, et al. Part 1: executive summary: 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular care with treatment recommendations. Circulation 2010; 122 (16 Suppl 2): S250-75.
- Hoppu S, Sanio M, Huhtala H, Eilevstjønn J, Tenhunen J, Olkkola KT. Blood pressure during resuscitation in man – The effect of pause during rythm analysis revisited. Resuscitation 2011; 82: 1460-63.
- Zuercher M, Ewy GA. Gasping during cardiac arrest. Curr Opin Crit Care 2009; 15: 185-8.
- Timmermann A, Russo SG, Eich C, Roessler M, Braun U, Rosenblatt WH, et al. The out of hospital esophageal and endobronchial intubations performed by emergency physicians. Anesth Analg 2007; 104: 619-23.
- Konrad C, Schüpfer G, Wietlisbach M, Gerber H. Learning manual skills in anesthesiology: Is there a recommended number of cases for anesthetic procedures? Anesth Analg 1998; 86: 635-9.
- Breckwoldt J, Klemstein S, Brunne B, Schnitzer L, Arntz HR, Mochmann HC. Expertise in prehospital endotracheal intubation by emergency medicine physicians – Comparing ”proficient performers” and ”experts” Resuscitation 2012; 83: 434-9.
- Sollid SJ, Heltne JK, Søreide E, Lossius HM. Pre-hospital advanced airway management by anaesthesiologists: is there still room for improvement? Scand J Trauma Resusc Emerg Med 2008; 21; 16: 2.
- Schalk R, Byhahn C, Fausel F, Egner A, Oberndörfer D, Walcher F et al. Out of hospital airway management by paramedics and emergency physicians using laryngeal tubes. Resuscitation 2010; 81: 323-6.
- Walters JH, Morley PT, Nolan JP. The role of hypothermia in post-cardiac arrest patients with return of spontaneous circulation: a systematic review. Resuscitation 2011; 82 :508-16.
- Lapostolle F, Le Toumelin P, Agostinucci JM, Catineau J, Adnet F. Basic cardiac life support providers checking the carotid pulse: performance, degree of conviction, and influencing factors. Acad Emerg Med 2004; 11: 878-80.
- Prosen G, Križmarić M, Završnik J, Grmec S. Impact of modified treatment in echocardiographically confirmed pseudo-pulseless electrical activity in out-of-hospital cardiac arrest patients with constant end-tidal carbon dioxide pressure during compression pauses. J Int Med Res 2010; 38: 1458-67.
- Byhahn C, Müller E, Walcher F, Seeger FH, Breitkreutz R. Prehospital Echocardiography in Pulseless Electrical Activity Victims. Anesthesiology 2006; 105: A1735.
- Bonnemeier H, Simonis G, Olivecrona G, Weidtmann B, Götberg M, Weitz G, et al. Continuous mechanical chest compression during in-hospital cardiopulmonary resuscitation of patients with pulseless electrical activity. Resuscitation 2011; 82: 155-9.
- Sigmundsson ÞS, Gunnarsson B, Benediktsson S, Gunnars-son GÞ, Dúason S, Þorgeirsson G. Flutningstími og gæði meðferðar hjá sjúklingum með ST-hækkunar hjartadrep á Norður- og Austurlandi. Læknablaðið 2010; 96: 159-65.