11. tbl. 110. árg. 2024
Fræðigrein
Rannsókn. Hálsæðaflysjun á Íslandi: faraldsfræði, meðferð og horfur
Rannsókn
Inngangur
Hálsæðaflysjun (cervical artery dissection) er algeng orsök blóðþurrðarslags í ungum og miðaldra einstaklingum. Vegna framfara í myndrannsóknum og aukinnar vitneskju greinast flysjanir nú mun oftar en áður. Markmið rannsóknarinnar var að rannsaka nýgengi hálsæðaflysjunar á Íslandi á tímabilinu 2005-2023.
Efni og aðferðir
Framkvæmd var afturskyggn rannsókn þar sem upplýsingum var safnað úr sjúkraskrám einstaklinga sem greindust með hálsæðaflysjun á tímabilinu frá 1. janúar 2005 til 31. desember 2023, á Landspítala og Sjúkrahúsinu á Akureyri. Eftirfarandi þættir voru skoðaðir: kyn, greiningarár, aldur við greiningu, einkenni, áhættuþættir, rannsóknarniðurstöður, meðferð og horfur. Úrvinnsla fór fram í Excel® og í Rstudio.
Niðurstöður
Rannsóknarúrtakið samanstóð af 107 einstaklingum, 37 konum og 70 körlum. Yfir allt tímabilið var meðalnýgengið 1,62/100.000 manns á ári. Meðalnýgengið hækkaði á tímabilinu og var 2,7 falt hærra á seinni hluta tímabilsins samanborið við þann fyrri. Meðalaldur var 50 ár (18-101 ár). Algengasta einkennið var verkur (72%) og önnur algeng einkenni voru skyntruflun (67%), hreyfitruflun (49%) og Horner-heilkenni (36%). Helmingur fékk blóðþurrðarslag (51%). Fimm (4,6%) fengu endurtekna flysjun á eftirfylgdartímabilinu. Flysjunin varð í innri hálsslagæð í 56% tilfella og í hryggslagæð í 44% tilfella. Allir sjúklingarnir voru settir á blóðflöguhemjandi eða blóðþynningarmeðferð. Eftir 3-6 mánuði höfðu 77% enga eða væga fötlun eftir flysjunina (0-2 á modified Rankin-skalanum).
Ályktanir
Nýgengi hálsæðaflysjunar á Íslandi er í samræmi við erlendar rannsóknir. Greiningum hefur fjölgað á undanförnum árum og meðalnýgengið hækkað. Meirihluti sjúklinganna náði góðum bata, sem bendir til skilvirkrar greiningar og meðferðar á hálsæðaflysjun á Íslandi.
Inngangur
Hálsæðaflysjun (cervical artery dissection) er algeng orsök blóðþurrðarslags í ungum og miðaldra einstaklingum.1-2 Vegna framfara í myndrannsóknum og aukinnar vitneskju greinast flysjanir nú mun oftar en áður. Hálsæðaflysjun vísar til innri hálsslagæðar (internal carotid artery) og hryggslagæðar (vertebral artery) sem eru tvíhliða æðar, sín hvorum megin við hrygginn. Nýgengi hálsæðaflysjunar í erlendum rannsóknum er 2,6-3,0 tilfelli á hverja 100.000 einstaklinga á ári hverju.3
Flysjun hefst með rofi á æðaþelinu, sem annaðhvort getur verið sjálfssprottið eða vegna utanaðkomandi áverka. Rofið veitir blóðinu aðgang til að þrýstast milli æðalaganna og kljúfa þau í sundur (mynd 1).
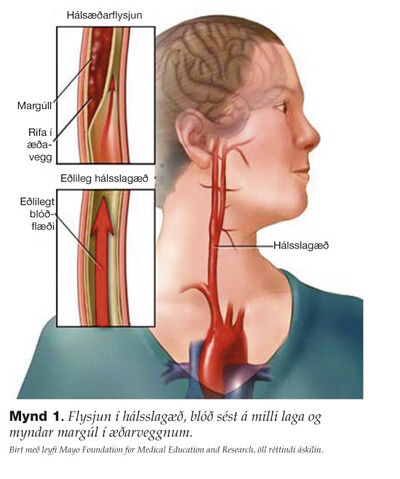
Blóð getur þrengt sér annaðhvort á milli innlagsins og miðlagsins (subintimal) eða miðlagsins og útlagsins (subadventitial). Blæðing á milli innlags og miðlags getur valdið þrengingu eða lokun á holrúmi æðarinnar og myndað falskt holrúm (false lumen). Blóð safnast því fyrir í falska holrýminu og myndar margúl (hematoma). Blæðing á milli miðlags og útlags getur leitt til víkkunar á ytra borði æðarinnar og myndun falsks æðagúlps (pseudoaneurysm). Þrenging eða lokun á holrúmi æðarinnar getur truflað blóðflæðið til heilans og blóðflæðið orðið iðukennt (turbulent). Við rof á æðaþeli og iðustreymi blóðs hafa forsendur til segamyndunar skapast. Sega, sem verða til í hálsæðunum, geta rekið til heilans og valdið blóðþurrð sem getur svo leitt til heiladreps.2
Hálsæðaflysjun hefur verið tengd við ýmsa erfðasjúkdóma. Til að mynda hefur aukinni áhættu á flysjun verið lýst hjá ein-staklingum með bandvefs- og vöðvamisvöxt, Ehler-Danlos-heil-kenni, Marfans-heilkenni, erfðaríkjandi blöðrunýru og beinstökkva (osteogenesis imperfecta). Einnig eru til dæmi um tilfelli flysjana í sömu fjölskyldunni, sem bendir til útsetningar á grundvelli ættlægs þáttar en þau tilfelli eru þó sjaldgæf og engin erfðamörk (genetic marker) hafa verið staðfest.2, 4 Bandvefs-og vöðvamisvöxtur (fibromuscular dysplasia) er talinn einn algengasti undirliggjandi sjúkdómurinn sem liggur til grundvallar flysjun.5 Lítill hluti hálsæðaflysjana hefur verið tengdur við eingena bandvefssjúkdóma, eða um 2%.6 Bandvefsbreytingar sem gefa til kynna galla í myndun utanfrumuefnisins (extra cellular matrix) hafa sést í hálsæðaflysjunum. Slíkar breytingar eru vanmyndaðir elastín þræðir og kollagen sem leiðir til vanstarfsemi í slagæðaveggjum og ýtir undir áhættu á flysjun.7 Auk þess sýndi nýleg rannsókn með 2485 manna úrtak á aldrinum 18-45 fram á að saga um mígreni, þá sérstaklega mígreni án áru, sé áhættuþáttur fyrir hálsæðaflysjun.8
Ytri þættir, svo sem alvarlegir eða vægir áverkar, spila hlutverk í myndun hálsæðaflysjana. Vægir eða minniháttar áverkar geta orðið í kjölfar daglegra athafna, svo sem við að lyfta þungum hlutum, stunda íþróttir, kraftmikil uppköst eða hósta og hnerra. Vægir áverkar eru taldir leiða til um 41% af sjálfsprottnum flysjunum.9
Sýkingar virðast geta ýtt undir flysjun. Árstíðarbundinn munur á tíðni flysjana hefur sést óháð landsvæðum þar sem flysjanir greinast oftar á haustin og veturna.10 Æðatengdir þættir, svo sem háþrýstingur, virðast auka áhættu á flysjun og einnig lægri líkamsþyngd og líkamsþyngdarstuðull (BMI). Rannsóknir hafa sýnt að blóðfituröskun (hypercholesterolemia) hefur engin tengsl eða jafnvel verndandi tengsl við hálsæðaflysjun.4
Hálsæðaflysjun getur annars vegar valdið staðbundum einkennum, eins og verkjum, og hins vegar blóðþurrðaráhrifum, svo sem blóðþurrðarslagi (ischemic stroke) og skammvinnu blóðþurrðarkasti (transient ischemic attack).11 Meðferð sjúklinga með hálsæðaflysjun er sambærileg og fyrir önnur tilfelli blóðþurrðarslags. Fyrst er metið hvort við hæfi sé að gefa segaleysandi meðferð í æð eða framkvæma segabrottnám. Í kjölfarið er blóðflöguhemjandi eða blóðþynnandi meðferð beitt til að minnka líkur á frekari heilablóðþurrð. Mestar líkur á endurteknu blóðþurrðarslagi eru innan tveggja vikna frá flysjun.12
Tíðni hálsæðaflysjunar hefur ekki verið könnuð áður á Íslandi. Markmið rannsóknarinnar var rannsaka nýgengi hálsæðaflysjunar og að kanna áhættuþætti, einkenni, meðferð og horfur á Íslandi yfir tímabilið 2005-2023.
Efniviður og aðferðir
Framkvæmd var afturskyggn rannsókn sem náði yfir tímabilið frá 2005 til 2023. Þýðið samanstóð af einstaklingum sem hlutu greiningarkóða I67.0, I72.0, I72.5, I72.6, I72.8, I72.9 á legudeildum, göngudeildum eða bráðamóttöku Landspítala og Sjúkrahússins á Akureyri. Greiningarkóðarnir eru í samræmi við Alþjóðlegt flokkunarkerfi sjúkdóma og skyldra heilbrigðisvandamála 10.
Rannsóknarþýðið samanstóð af 284 einstaklingum en af þeim höfðu 174 ekki fengið flysjun og voru því ekki talin með í rannsókninni (mynd 2).
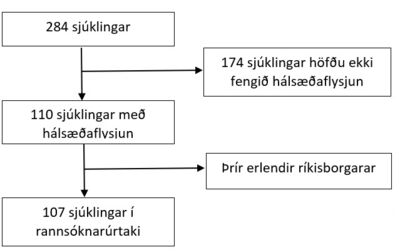
Þrír sjúklingar voru erlendir ferðamenn sem greindust með hálsæðaflysjun. Þar með voru 107 einstaklingar í þýði rannsóknarinnar. Upplýsinga var aflað úr Sögukerfi og Heilsugátt. Eftirfarandi gögnum var safnað: Greiningarár, kyn, aldur við greiningu, áhættuþættir fyrir heilaslagi (háþrýstingur, sykursýki, blóðfituröskun, reykingar og ættarsaga heilaslags), saga um mígreni, lyf við greiningu (blóðflöguhamlandi eða blóðþynnandi lyf), áverkasaga sem undanfari flysjunar, tegund flysjunar (innri hálsslagæð eða hryggslagæð, einhliða eða tvíhliða, utankúpu eða innankúpu), klínísk einkenni við upphaf og greiningu, saga um bandvefssjúkdóma, myndrannsóknarniðurstöður við greiningu sem og 3-6 mánuðum eftir greiningu, tegund meðferðar (blóðþynnandi, blóðflöguhamlandi, segaleysandi meðferð eða segabrottnám), lengd meðferðar, hvort einstaklingur fékk heilaslag í kjölfar flysjunar, afdrif sjúklinga 3-6 mánuðum eftir flysjun samkvæmt modified Rankin Scale (mRS), staða einstaklingsins í dag, hvort andlát varð í kjölfar flysjunar og hvort einstaklingurinn hlaut aðra flysjun og þá eftir hversu langan tíma.
Rannsóknarupplýsingum var safnað í Microsoft Excel® skjal. Tölfræðileg úrvinnsla gagnanna var framkvæmd í R. Tölfræðileg marktækni var miðuð við p<0,05.
Við upphaf rannsóknar lágu fyrir leyfi frá Vísindasiðanefnd (VSN 23-09-V1) og Vísindarannsóknarnefnd Landspítala og sjúkrahúsinu á Akureyri.
Niðurstöður
Rannsóknarúrtakið samanstóð af 107 einstaklingum sem greindust með hálsæðaflysjun á árunum 2005-2023. Fjöldi flysjana á ári var á bilinu 0-17 og að meðaltali voru tilfellin 5,6 á ári. Meðalnýgengi hálsæðaflysjana yfir tímabilið var 1,62 tilfelli á hverja 100.000 íbúa á ári. Flestar greiningar hálsæðaflysjana voru árið 2020 er 17 tilfelli greindust (4,64/100.000 manns árið 2020). Fæst tilfelli greindust árið 2011 er ekkert tilfelli greindist.
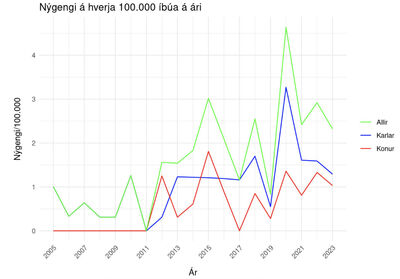
Mynd 3 sýnir nýgengi hálsæðaflysjunar fyrir hverja 100.000 íbúa á ári á Íslandi yfir rannsóknartímabilið, flokkað eftir kyni. Marktækur munur var á meðalnýgengi kvenna og karla yfir tímabilið en meðalnýgengi karla var 1,1 tilfelli á ári en kvenna var 0,6 tilfelli á ári (p=0,0258). Sé tímabilinu skipt í fyrri (2005-2014) og seinni hluta (2015-2023) sést marktækur munur á meðalnýgengi á milli tímabila (p=0,00279). Meðalnýgengið var 2,7 falt hærra á seinni hluta tímabilsins.
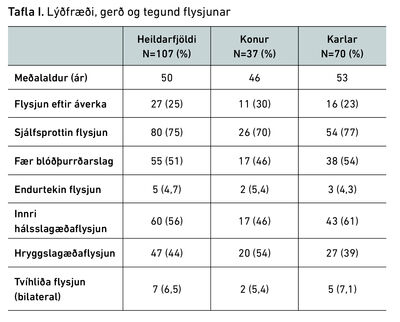
Tafla I sýnir lýðfræði og nánari upplýsingar um gerð hálsæðaflysjunar. Um 35% voru konur (n=37) og 65% karlar (n=70). Meðalaldur var 50 ár (18-101 ár). Meðalaldur karla var 53 ár og marktækt hærri en meðalaldur kvenna, 46 ár (p=0,02443). Flysjanir í kjölfar áverka voru 25% allra tilfellanna og sjálfsprottnar 75%. Rétt rúmlega helmingur þýðisins fékk blóðþurrðarslag í kjölfar flysjunarinnar (51%). Eftirfylgdartímabilið var að meðaltali 75 mánuðir. Aðeins fimm einstaklingar fengu endurtekna flysjun á eftirfylgdartímabilinu, eða 4,6% alls þýðisins. Flysjunin varð í innri hálsslagæð í 56% tilfella og í hryggslagæð í 44% tilfella. Konur fengu oftar flysjun í hryggslagæð, eða í 54% tilfella, og karlar fengu oftar flysjun í innri hálsslagæð eða í 61% tilfella. Flysjunin var beggja megin (bilateral) í sjö tilfellum (6,5%).
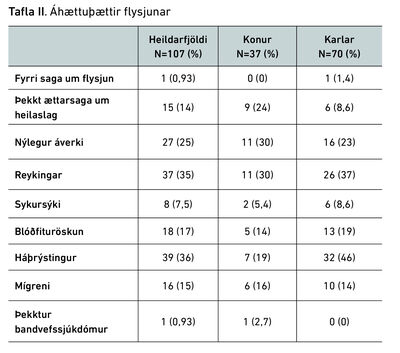
Tafla II sýnir áhættuþætti flysjunar. Algengustu áhættuþættirnir hjá konum voru nýleg saga um áverka og reykingar, en hvort tveggja var til staðar hjá 30% þeirra. Algengasti áhættuþátturinn hjá körlum var háþrýstingur, sem var til staðar hjá 46% þeirra. Reykingar voru til staðar hjá 37% karla og saga um nýlegan áverka hjá 23%. Þekkt ættarsaga um heilaslag var til staðar hjá 14% þýðisins og þar af hjá töluvert stærri hluta kvenna en karla, eða 24% á móti 8,6%. Blóðfituröskun var til staðar hjá 17% og þar af 14% kvenna og 19% karla. Saga um mígreni var til staðar hjá 15% og þar af 16% kvenna og 14% karla. Einungis einn sjúklingur hafði þekktan bandvefssjúkdóm og aðeins einn einstaklingur hafði þekkta sögu um fyrri flysjun.
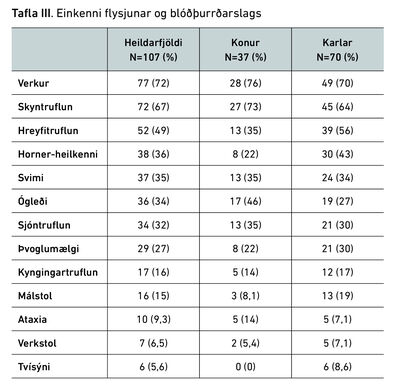
Tafla III sýnir skráð einkenni sem sjúklingarnir fundu fyrir við flysjunina og/eða blóðþurrðarkastið. Algengasta einkennið var verkur, sem var til staðar í 72% tilfella. Verkurinn var aðallega höfuðverkur en einnig verkur í hálsi. Önnur algeng einkenni voru skyn- og hreyfitruflanir, Horner-heilkenni, svimi og ógleði. Skyntruflanir komu fram í 67% tilvika og hreyfitruflanir í 49%. Horner-heilkenni var til staðar í 36% tilvika, svimi hjá 35% og ógleði í 34%. Karlar fengu oftar Horner-heilkenni, eða 43% þeirra, en 22% kvenna. Konur fundu hins vegar oftar fyrir ógleði heldur en karlar, eða 46% þeirra en einungis 27% karla.
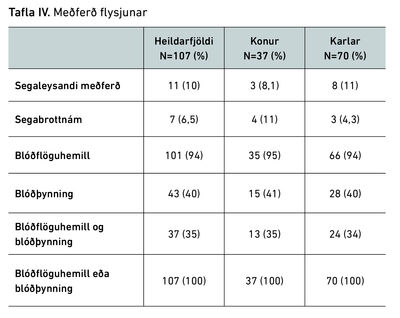
Tafla IV sýnir þá meðferð sem sjúklingarnir fengu í kjölfar flysjunar. Allir 107 einstaklingarnir fengu annaðhvort blóðflöguhemjandi eða blóðþynnandi meðferð í kjölfar flysjunar. Í bráðafasanum fengu auk þess 10% segaleysandi meðferð og 6,5% gengust undir segabrottnám. Alls fengu 94% blóðflöguhemil og 40% blóðþynningu. Algengasta blóðflöguhemjandi lyfið var asetýlsalicýlsýra (86%), 41% fengu bæði asetylsalicýlsýru og klópídógrel og þrír fengu einungis klópídógrel. Algengustu blóðþynnandi lyfin voru enoxaparín (28%), warfarin (13) og 9,3% fengu bæði enoxaparín og warfarín. Af þeim 11 sem gengust undir segaleysandi meðferð fékk einn einstaklingur heilablæðingu. Að minnsta kosti 57 manns (53%) voru ennþá á blóðflöguhemjandi eða blóðþynnandi lyfi í lok eftirfylgdartímans (1. mars 2024).
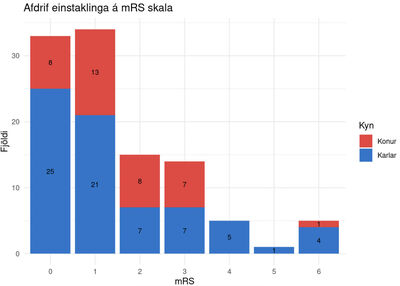
Mynd 4 sýnir horfur einstaklinga í þýðinu samkvæmt modi-fied Rankin-skala (mRS). Um það bil þremur til sex mán-uð-um eftir flysjun höfðu 77% sjúklinganna 0-2 stig á mRS--skalanum, sem merkir að þau höfðu litla eða enga fötlun. Fimm manns létust í kjölfar flysjunarinnar og fengu því 6 stig.
Framkvæmd var samanburðarmyndataka hjá meirihluta sjúklinga 6 mánuðum eftir flysjunina. Æðin sem flysjunin varð í hafði jafnað sig hjá 36 manns (34%), hún hafði ekki jafnað sig að fullu hjá 40 manns (37%) og ekki var framkvæmd samanburðarmyndataka eða hún framkvæmd annars staðar en á Landspítalanum hjá 23 einstaklingum. Af þeim einstaklingum þar sem æðin hafði orðið eðlileg aftur eftir 6 mánuði, voru 24 (67%) með 0-1 stig á mRS en að sama skapi gilti þetta um 29 (73%) af þeim sem æðin hafði ekki orðið eðlileg hjá eftir 6 mánuði.
Í lok eftirfylgdartímabilsins (1. mars 2024) var einstaklingum þýðisins gefin ný einkunn samkvæmt mRS-skala. Sú einkunn var byggð á nýjustu upplýsingum um heilsufar einstaklinganna í sjúkraskrám. 97 manns voru enn á lífi í lok eftirfylgdartímabilsins og af þeim voru 57 manns með 0 stig á mRS-skala og höfðu því 24 einstaklingar færst af efri stigum niður í 0 stig.
Umræða
Í þessari rannsókn var nýgengi hálsæðaflysjunar á Íslandi rannsakað ásamt áhættuþáttum, einkennum, meðferð og horfum. Stór hluti þeirra sem greindist á tímabilinu voru karlar á aldrinum 40-60 ára. Konur greindust sjaldnar en karlar og voru yngri við greiningu. Algengasti áhættuþáttur karla var háþrýstingur en einnig voru reykingar og nýlegur áverki nokkuð oft til staðar. Algengustu áhættuþættirnir hjá konum voru saga um nýlegan áverka og reykingar. Algengasta einkennið var verkur en einnig voru skyn- og hreyfitruflanir algengar. Allir sjúklingarnir fengu annaðhvort blóðflöguhemjandi eða blóðþynnandi meðferð. Flestir sjúklingarnir náðu góðum bata. Lítill hluti lést og sjaldgæft var að einstaklingarnir fengju aðra flysjun á eftirfylgdartímabilinu.
Meðalnýgengið á seinni hluta tímabilsins (2015-2023) var 2,7 falt hærra heldur en á fyrri hluta þess (2005-2014). Þetta aukna meðalnýgengi má helst rekja til betri greiningartækni, lægri þröskuldar fyrir notkun myndgreiningar og aukinnar meðvitundar um flysjanir. Meðalnýgengi síðustu ára á Íslandi hefur verið 2,4 tilfelli á hverja 100.000 íbúa, sem samræmist erlendum rannsóknum sem sýna að nýgengið sé 2,6-2,9 tilfelli á hverja 100.000 íbúa.13 Karlar voru í meirihluta þýðisins, eða 65%, sem er sambærilegt við ýmsar erlendar rannsóknir, þá aðallega evrópskar, en norður-amerískar rannsóknir sýna hins vegar hærri tíðni hjá konum.4 Meðalaldur fólks við greiningu (50 ár) samræmist erlendum rannsóknum, sem sýna meðalaldur á bilinu 43 til 54 ár.4 Meðalaldur kvenna var marktækt lægri við greiningu samanborið við meðalaldur karla. Meðalaldur kvenna er einnig lægri í erlendum rannsóknum. Í finnskri rannsókn greindust konur einnig yngri, eða 41,0 árs, en karlar 46,4 ára.14
Flysjun í innri hálsslagæð (63%) var algengari en flysjun í hryggslagæð (37%), sem samræmist öðrum rannsóknum.4, 15 Rétt rúmlega helmingur (51%) fékk blóðþurrþarslag í kjölfar flysjunar, sem einnig samræmist erlendum rannsóknum (>50%).15
Skoðaðir voru níu ólíkir áhættuþættir flysjunar. Algengustu áhættuþættir kvenna voru saga um nýlegan áverka og reykingar, sem voru til staðar hjá 30% þeirra. Algengasti áhættuþátturinn hjá körlum var háþrýstingur, sem var til staðar hjá 46%. Flysjun í kjölfar áverka er 12-40,5% í erlendum rannsóknum, sem samræmist niðurstöðum þessarar rannsóknar.16, 17 Ítölsk rannsókn frá 2023 með 1468 manna úrtaki sýndi að 27,4% höfðu háþrýsting og 53,5% höfðu sögu um reykingar. Rannsóknin sýndi einnig að 28,3% höfðu sögu um mígreni. Einstaklingar í rannsókninni voru ólíklegri en samanburðarhópurinn til að hafa sykursýki og blóðfituröskun.18 Aðrar rannsóknir benda einnig til þess að ekki sé munur á tíðni háþrýstings, sykursýki, reykinga og blóðfituröskunar milli heilbrigðra og þeirra sem fengið hafa hálsæðaflysjun.19
Einungis einn einstaklingur í þýðinu hafði þekkta sögu um fyrri flysjun (0,9%) og fimm einstaklingar fengu endurtekna flysjun á eftirfylgdartímabilinu (4,6%). Tíðni endurtekinna flysjana í þýðinu var því lægri en sést í erlendum rannsóknum, sem gera ráð fyrir að 4% fái endurtekna flysjun innan árs og 7% eftir rúmlega 7 ár.17, 20 Önnur rannsókn sýndi fram á enn hærri tölur en þá höfðu 16% fengið endurtekna flysjun innan árs.11 Einnig var einungis einn í þýðinu með þekktan bandvefssjúkdóm. Þessar niðurstöður samræmast ekki erlendum rannsóknum, sem gera ráð fyrir hærri tíðni bandvefssjúkdóma.16, 21, 22 Að minnsta kosti fimm einstaklingar voru sendir í erfðarannsókn vegna gruns um bandvefssjúkóms en fengu allir neikvæða niðurstöðu úr rannsókninni. Þó skal tekið fram að líklega vantaði upp á skráningu á bandvefsbreytileika í sjúkraskrám, svo sem óeðlilega teygjanlega húð eða ofurhreyfanleika.
Algengasta einkennið sem sjúklingarnir sýndu var verkur en 72% fundu fyrir höfuðverk og/eða verk í hálsi. Hlutfallið samræmist erlendum rannsóknum þar sem hlutfall þeirra sem finna fyrir höfuð- og/eða hálsverk er á bilinu 65-95%.15 Horner-heilkenni var til staðar hjá 36% sjúklinganna en erlendar rannsóknir sýna fram á að það sé til staðar í 25-39% tilfella.4, 23
Allir sjúklingarnir fengu blóðþynnandi eða blóðflöguhemjandi lyf. Í bráðafasanum fengu 10% blóðsegaleysandi meðferð og 6,5% gengust undir segabrottnám. Algengustu lyfin voru asetylsalicýlsýra, enoxaparín og warfarín. Að minnsta kosti 57 manns (53%) voru ennþá á blóðflöguhemjandi eða blóðþynnandi lyfi í lok eftirfylgdartímabilsins. Meðferðin sem gefin er á Íslandi samræmist því sem tíðkast erlendis. Erlendar rannsóknir hafa ekki sýnt fram á mun á gæðum meðferðar hvort sem notuð er blóðflöguhemjandi eða blóðþynnandi meðferð.4, 24
Eftir um það bil 3-6 mánuði voru 77% einstaklinga (82 einstaklingar) með 0-2 stig á mRS-skalanum, sem merkir að þeir höfðu litla eða enga fötlun í kjölfar flysjunarinnar. Þar af voru 33 einstaklingar með 0 stig og höfðu því engin eftirköst. Þau sem höfðu 0-1 stig á mRS voru 63% þýðisins, sem er ívið lægra en erlendar rannsóknir sýna en þar er gert ráð fyrir að 75-82% hafi 0-1 stig og að allt að 92% hafi 0-2 stig.4, 25 Tuttugu manns höfðu 3-5 stig á mRS-skalanum og höfðu því umtalsverða fötlun eftir 3-6 mánuði. Fimm manns létust í kjölfar flysjunarinnar, eða 4,7%, en erlendar rannsóknir nefna dánartíðni <5% í kjölfar flysjunar.4 Þegar einstaklingum þýðisins var gefin ný einkunn samkvæmt mRS-skala í lok eftirfylgdartímabilsins kom í ljós að nokkur fjöldi hafði færst frá efra stigi niður á neðra, þá aðallega frá stigi 1 niður á stig 0, sem sýnir að einstaklingum fór fram í hæfni á eftirfylgdartímabilinu.
Rannsóknin hefur fyrst og fremst þann styrkleika að ná yfir heila þjóð og langt tímabil. Rannsóknin er einnig sú fyrsta sem kortleggur nýgengi og faraldsfræði hálsæðaflysjunar á Íslandi. Þær upplýsingar sem var aflað við gerð rannsóknarinnar gefa bætta innsýn í eðli hálsæðaflysjana á Íslandi og geta gefið einstaklingum sem fá hálsæðaflysjun sem og heilbrigðisstarfsfólki betri hugmynd um framgang flysjunar og horfur.
Rannsóknin hefur þann veikleika að þýðið er fremur lítið, sem endurspeglar lága tíðni hálsæðaflysjunar á heimsvísu, Einnig skal hafa í huga að líklega er hálsæðaflysjun vangreind þar sem oft og tíðum er hún einkennalaus eða einkennalítil. Greining flysjunar getur einnig verið vandasöm. Því er líklegt að fleiri einstaklingar hafi fengið væga flysjun án staðfestrar greiningar. Í upphafi tímabilsins voru mun færri tilfelli greind en á seinni hluta tímabilsins, sem endurspeglar betri greiningaraðferðir og aukna meðvitund um tilurð hálsæðaflysjana.
Heimildir
| 1. Downer J, Nadarajah M, Briggs E, et al. The location of origin of spontaneous extracranial internal carotid artery dissection is adjacent to the skull base. J Med Imaging Radiat Oncol 2014;58(4):408-14. https://doi.org/10.1111/1754-9485.12170 |
||||
| 2. Sveinsson ÓÁ, Kjartansson Ó, Valdimarsson EM. Flysjun í slagæðum á hálsi. Læknablaðið 2011;97:237-43. https://doi.org/10.17992/lbl.2011.04.364 |
||||
| 3. Béjot Y, Daubail B, Debette S, et al. Incidence and outcome of cerebrovascular events related to cervical artery dissection: the Dijon Stroke Registry. Int J Stroke 2014;9(7):879-82. https://doi.org/10.1111/ijs.12154 |
||||
| 4. Omran S. Cervical Artery Dissection. Continuum 2023;29(2):540-65. https://doi.org/10.1212/CON.0000000000001233 |
||||
| 5. Talarowska P, Dobrowolski P, Klisiewicz A, et al. High incidence and clinical characteristics of fibromuscular dysplasia in patients with spontaneous cervical artery dissection: The ARCADIA-POL study. Vasc Med 2019;24(2):112-19. https://doi.org/10.1177/1358863X18811596 |
||||
| 6. Grond-Ginsbach C, Debette S. The association of connective tissue disorders with cervical artery dissections. Curr Mol Med 2009;9:210-14. https://doi.org/10.2174/156652409787581547 |
||||
| 7. Brandt T, Morcher M, Hausser I. Association of cervical artery dissection with connective tissue abnormalities in skin and arteries. Front Neurol Neurosci 2005;20:16-29. https://doi.org/10.1159/000088131 |
||||
| 8. De Giuli V, Grassi M, Lodigiani C, et al. Association Between Migraine and Cervical Artery Dissection: The Italian Project on Stroke in Young Adults. JAMA Neurol 2017;74(5):512-518. https://doi.org/10.1001/jamaneurol.2016.5704 |
||||
| 9. Engelter S, Grond-Ginsbach C, Metso T, et al. Cervical artery dissection: trauma and other potential mechanical trigger events. Neurology 2013;80(21):1950-7. https://doi.org/10.1212/WNL.0b013e318293e2eb |
||||
| 10. Paciaroni M, Georgiadis D, Arnold M, et al. Seasonal variability in spontaneous cervical artery dissection. J Neurol Neurosurg Psychiatry 2006;77(5):677-9. https://doi.org/10.1136/jnnp.2005.077073 |
||||
| 11. Debette S, Grond-Ginsbach C, Bodenant M, et al. Differential features of carotid and vertebral artery dissections: the CADISP study. Neurology 2011;77(12):1174-81. https://doi.org/10.1212/WNL.0b013e31822f03fc |
||||
| 12. Larsson S, King A, Madigan J, et al. Prognosis of carotid dissecting aneurysms: Results from CADISS and a systematic review. Neurology 2017;88(7):646-52. https://doi.org/10.1212/WNL.0000000000003617 |
||||
| 13. Blum C, Yaghi S. Cervical Artery Dissection: A Review of the Epidemiology, Pathophysiology, Treatment, and Outcome. Arch Neurosci 2015;2(4):e26670. https://doi.org/10.5812/archneurosci.26670 |
||||
| 14. Metso A, Metso T, Debette S, et al. Gender and cervical artery dissection. Eur J Neurol 2012;19(4):594-602. https://doi.org/10.1111/j.1468-1331.2011.03586.x |
||||
| 15. Keser Z, Chiang C, Benson J, et al. Cervical Artery Dissections: Etiopathogenesis and Management. Vasc Health Risk Manag 2022;18:685-700. https://doi.org/10.2147/VHRM.S362844 |
||||
| 16. Micheli S, Paciaroni M, Corea F, et al. Cervical artery dissection: emerging risk factors. Open Neurol J 2010;4:50-5. https://doi.org/10.2174/1874205X01004020050 https://doi.org/10.2174/1874205X01004010050 |
||||
| 17. Debette S. Pathophysiology and risk factors of cervical artery dissection: what have we learnt from large hospital-based cohorts? Curr Opin Neurol 2014;27:20-8. https://doi.org/10.1097/WCO.0000000000000056 |
||||
| 18. Del Zotto E, Grassi M, Zedde M, et al. Risk Profile of Patients with Spontaneous Cervical Artery Dissection. Ann Neurol 2023;94(3):585-95. https://doi.org/10.1002/ana.26717 |
||||
| 19. Arnold M, Pannier B, Chabriat H, et al. Vascular risk factors and morphometric data in cervical artery dissection: a case-control study. J Neurol Neurosurg Psychiatry 2009;80(2):232-4. https://doi.org/10.1136/jnnp.2008.151324 |
||||
| 20. Lounsbury E, Niznick N, Mallick R, et al. Recurrence of cervical artery dissection: A systematic review and meta-analysis. Int J Stroke 2024;19(4):388-96. https://doi.org/10.1177/17474930231201434 |
||||
| 21. Giossi A, Ritelli M, Costa P, et al. Connective tissue anomalies in patients with spontaneous cervical artery dissection. Neurology 2014;83(22):2032-37. https://doi.org/10.1212/WNL.0000000000001030 |
||||
| 22. Gunduz M, Kadirvel R, Kallmes D, et al. Spontaneous cervical artery dissection: is it really a connective tissue disease? A comprehensive review. Front Neurol 2023;14:1241084. https://doi.org/10.3389/fneur.2023.1241084 |
||||
| 23. Kikkeri N, Nagarajan E, Sakuru R, et al. Horner Syndrome Due to Spontaneous Internal Carotid Artery Dissection. Cureus 2018;10(9):e3382. | ||||
| 24. Liu S, Zhang X, Bai X, et al. Antiplatelet vs. Anticoagulation in Cervical Artery Dissection: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Front Neurol 2021;12:745106. https://doi.org/10.3389/fneur.2021.745106 |
||||
| 25. Lee V, Brown R, Mandrekar J, et al. Incidence and outcome of cervical artery dissection: a population-based study. Neurology 2006;67(10):1809-12. https://doi.org/10.1212/01.wnl.0000244486.30455.71 |
||||

