09. tbl. 110. árg. 2024
Fræðigrein
Rannsókn. Árangur segulörvunarmeðferðar við meðferðarþráu eða langvinnu þunglyndi í klínísku þýði
Ágrip
Þunglyndi er algeng, alvarleg og oft þrálát geðröskun og hvarvetna ein leiðandi orsök heilsubrests í heiminum. Ársalgengi þunglyndis er 5-10%, tvöfalt hærra hjá konum en körlum, og lífstíðaralgengi ekki minna en 20%. Allt að þriðjungur þunglyndra mætir skilmerkjum fyrir meðferðarþrátt þunglyndi, þunglyndi sem ekki hefur svarað meðferð með tveimur þunglyndislyfjum sem hafa hvort um sig verið reynd í minnst 6 vikur í meðferðarskömmtum. Frá janúar 2022 hefur Heilaörvunarmiðstöð (HÖM) Heilsugæslu höfuðborgarsvæðisins boðið nýlega gagnreynda meðferð, segulörvun á heila, fyrir fullorðna sem þjást af meðferðarþráu eða langvinnu þunglyndi. Efniviður og aðferðir Rannsóknin er afturskyggn ferilrannsókn þar sem þátttakendur voru allir þeir einstaklingar sem hófu segulörvunarmeðferð hjá HÖM á árunum 2022 og 2023. Sjálfsmatskvarðar voru nýttir til að meta þunglyndi, kvíða, áhrif á lífsgæði og heildarmat á breytingum. Upplýsingum var einnig safnað úr sjúkraskrám um fyrri þunglyndismeðferð. Niðurstöður Alls luku 104 einstaklingar segulörvunarmeðferð hjá HÖM á þessum tveimur árum, 60,6% konur. Flestir voru greindir með einskauta þunglyndi (86,5%), en 14 með geðlægðarlotu í geðhvörfum (13,5%). Hlutfall þeirra sem svaraði meðferðinni var 36,1% samkvæmt styttri sjálfsmatskvarðanum en 45,7% samkvæmt þeim lengri og hlutfall þeirra sem fór í fullt sjúkdómshlé var 12,4% og 31,5% samkvæmt þessum tveimur kvörðum. Brottfall var aðeins 12,5% og engar alvarlegar aukaverkanir komu fram við meðferðina. Umræða Segulörvunarmeðferð hjá HÖM er virk meðferð við meðferðarþráu og langvinnu þunglyndi í klínísku þýði og lítið brottfall styður að meðferðin þolist afar vel. Árangur meðferðarinnar er sambærilegur niðurstöðum erlendra rannsókna þar sem sams konar nálgun er beitt.
Inngangur
Þunglyndi er alvarleg, oft endurtekin og stundum afar þrálát geðröskun sem er ein helsta orsök lífsgæðaskerðingar og heilsubrests meðal fullorðinna á heimsvísu. Þunglyndi er algengt og algengi þess hefur farið vaxandi um allan heim síðustu áratugi, einkum hjá ungu fólki.1,2
Meðferðarþrátt þunglyndi (MÞÞ, treatment resistant depression) er þunglyndi sem svarar lítt eða ekki hefðbundnum fyrstu meðferðarúrræðum, sem víðast hvar eru þunglyndislyf. Algengasta skilgreiningin á meðferðarþráu þunglyndi er ófullnægjandi svörun einstaklings með alvarlegt þunglyndi við meðferð með að minnsta kosti tveimur þunglyndislyfjum í fullnægjandi skömmtum í að minnsta kosti 6 vikur hvoru fyrir sig.3,4 Algengi MÞÞ er að meðaltali nálægt 30% af öllum geðlægðarlotum.5,6
Segulörvunarmeðferðir hafa síðustu áratugi verið rannsakaðar sem mögulegt meðferðarúrræði við meðferðarþráu þunglyndi. Meðferðirnar eru veittar með lækningatæki, rafsegulspólu, sem býr til öflugt segulsvið, svokallaðan segulpúls.7 Við þunglyndi er segulörvunarmeðferð oftast beint að annaðhvort hægri eða vinstri bakhliðlægum forennisberki (e. dorsolateral prefrontal cortex, DLPFC) og eru meðferðirnar ýmist örvandi eða letjandi eftir því hvort segulpúlsarnir eru af hárri eða lágri tíðni.8,9 Segulörvunarmeðferðir virðast ýmist leiða til langtímastyrkingar eða -bælingar á taugamótatengingum, eftir því hvort um örvandi eða letjandi meðferð er að ræða.10 Rannsóknir á segulörvunarmeðferð við þunglyndi hafa sýnt fram á árangur örvandi meðferðar á vinstri DLPFC og hamlandi meðferðar á hægri DLPFC.11,12,13,14 Til eru nokkrar mismunandi útgáfur af segulörvunarmeðferð, en hæst ber þar rTMS (repetitive transcranial magnetic stimulation) og iTBS (intermittent theta burst stimulation). Munurinn á segulörvun rTMS og iTBS felst í mismunandi tíðni, örvunarmynstri og hve lengi örvunin varir í hvert sinn. Matvæla- og lyfjastofnun Bandaríkjanna (FDA), veitti rTMS markaðsleyfi sem meðferð við MÞÞ hjá fullorðnum árið 2008 og iTBS sam-bærilegt markaðsleyfi árið 2018.15,16
Heilaörvunarmiðstöð Heilsugæslu höfuðborgarsvæðisins (HÖM) hefur frá janúar 2022 veitt segulörvunarmeðferð og aðalmarkhópurinn verið einstaklingar með MÞÞ. Meðferðin er veitt alla virka daga í fjórar til sex vikur, oftast í 30 skipti alls. Á HÖM er oftast veitt iTBS meðferð.
Helstu markmið rannsóknarinnar eru að meta árangur segulörvunarmeðferðar HÖM með því að kanna hvort hlutfall þunglyndra sem svara henni eða öðlast fullan bata (e. remission) sé sambærilegt (+/-10%) við það sem lýst hefur verið í rannsóknum á sams konar segulörvunarmeðferð erlendis, en einnig að kanna áhrif meðferðarinnar á lífsgæði.
Efniviður og aðferðir
Rannsóknin náði til allra einstaklinga sem höfðu hafið og lokið eða hætt segulörvunarmeðferð hjá HÖM frá því að fyrsta segul-örvunarmeðferðin var veitt 26. janúar 2022 til og með 31. desember 2023. Þunglyndis-, kvíða- og lífsgæðakvörðum var svarað fyrir meðferð og eftir fjórar og sex vikur eða þegar meðferð lauk í þeim fáu tilfellum þegar hún varði lengur en sex vikur.
Tölfræðileg úrvinnsla
Meðan á gagnasöfnun stóð voru upplýsingar um þátttakendur skráðar í Excel undir ópersónugreinanlegum númerum. Tölfræðileg úrvinnsla var gerð í SPSS. Tölfræðileg marktækni var skilgreind sem p<0,05 og því stuðst við 95% öryggisbil. Framkvæmt var parað t-próf á stigafjölda sjálfsmatskvarðanna PHQ-9, BDI-II, GAD-7 og QOLS fyrir og eftir meðferð. Gert var t-próf til að kanna hvort munur væri á svörun eftir kyni, einskauta/tvískauta þunglyndi og háu (≥10) eða lágu (<10) skori á GAD-7 kvíðakvarðanum við upphaf meðferðar og einþátta fervikagreining til að kanna hvort munur væri á svörun eftir aldri (þátttakendum skipt í þrjá aldurshópa).
Öflun gagna
Þegar nægar upplýsingar um greiningu (einskauta eða tvískauta þunglyndi) eða fyrri meðferðartilraunir í yfirstandandi geðlægðarlotu fundust ekki í tilvísunum til HÖM var frekari upplýsinga aflað með leit í sjúkraskrám Heilsugæslu höfuðborgarsvæðisins og Landspítala. Slík leit reyndist raunar nauðsynleg fyrir alla þátttakendur til að tryggja samræmi upplýsinga og áreiðanleika gagna um fyrri meðferð í yfirstandandi geðlægðarlotu. Auk lýðfræðilegra upplýsinga var skráð í gagnagrunn hvenær núverandi geðlægðarlota hófst, hversu margar þunglyndislyfjameðferðir höfðu verið reyndar á virkum meðferðarskammti og hve lengi (miðað við 6 vikur til að tímaviðmiðum væri náð) í yfirstandandi geðlægðarlotu. Athugað var hvort þátttakendur hefðu farið í gegnum hugræna atferlismeðferð (HAM) í yfirstandandi geðlægðarlotu eða áður, og var þá miðað við að þeir hefðu lokið að minnsta kosti sex skiptum af HAM-meðferð (einstaklings- eða hópmeðferð). Sömuleiðis var kannað hvort þátttakendur hefðu reynt raflækningar (ECT) við þunglyndi í yfir-standandi geðlægðarlotu eða áður. Farið var yfir meðferðarskýrslur HÖM þar sem allar aukaverkanir sem sjúklingar nefndu að fyrra bragði eða aðspurðir voru skráðar. Aldrei var haft beint samband við þátttakendur heldur eingöngu unnið með ofangreind gögn.
Mælitæki
Fjórir alþjóðlegir sjálfsmatskvarðar voru notaðir til að meta árangur meðferðarinnar. Starfsmenn Heilaörvunarmiðstöðvarinnar lögðu þá fyrir við upphaf meðferðarlotunnar og aftur eftir að meðferðarlotan hafði staðið yfir í fjórar vikur og sex vikur. Kvarðarnir voru einnig lagðir fyrir við lok meðferðar í þeim fáu tilvikum þar sem meðferðin varði lengur en í sex vikur. Mælitækin eru tveir þunglyndiskvarðar, Patient Health Questionnaire (PHQ-9)17 og Beck Depression Inventory (BDI-II)18, kvíðakvarðinn General Anxiety Disorder Assessment (GAD-7)19 og lífsgæðakvarðinn Quality of Life Scale (QOLS).20 Að meðferð lokinni var einnig lagt fyrir mælitækið Patients' Global Impression of Change (PGIC), sem er stutt sjálfsmat sjúklinga á breytingum á virkni, tilfinningum og/eða almennum lífsgæðum að meðferð lokinni.
Viðmið fyrir svörun að hluta til, svörun og fullt sjúkdómshlé
Í samræmi við erlendar rannsóknir er svörun við þunglyndiskvörðunum PHQ-9 og BDI-II skilgreind sem hlutasvörun ef lækkun á stigafjölda að lokinni meðferð er ≥25% og <50%, en til að skrá svörun þarf að koma fram ≥50% lækkun á stigafjölda á meðferðartímanum. Fullt sjúkdómshlé (bati) er skilgreint sem stigafjöldi <5 á PHQ-9 og <14 á BDI-II.17,18
Leyfi
Öll tilskilin leyfi lágu fyrir áður en rannsóknin hófst, frá Vísindasiðanefnd (VSN 22-167), Vísindarannsóknanefnd heilbrigðisrannsókna á Landspítala og Vísindanefnd Heilsugæslu höfuðborgarsvæðisins og Háskóla Íslands, sem og ábyrgðaraðilum sjúkraskráa á Landspítala og hjá Heilsugæslu höfuðborgarsvæðisins.
Niðurstöður
Á tímabilinu 26. janúar 2022 til 31. desember 2023, hófu og luku 104 einstaklingar segulörvunarmeðferð hjá HÖM, 63 konur (60,6%) og 41 karl (39,4%). Meðalaldur var 45,9 ár og meðalfjöldi skipta í segulörvun 29,4. Hluti þátttakendanna fór í gegnum tvær meðferðarlotur á tímabilinu en í þessari rannsókn eru einungis teknar með niðurstöður tengdar fyrstu meðferðarlotu hvers og eins.
Hugræn atferlismeðferð (HAM)
Samkvæmt því sem kom fram í tilvísun eða sjúkraskrá höfðu 62 þátttakendur (59,6%) einhvern tímann nýtt sér hugræna atferlismeðferð (HAM), þar af 27 (26,0%) í núverandi geðlægðarlotu. Það er þó líklega vanmat þar sem ekki var haft beint samband við þátttakendur og ekki er hægt að ganga að því sem gefnu að HAM-meðferðar hjá fagaðila á stofu sé alltaf getið í tilvísun eða í sjúkraskrá.
Raflækningar (ECT)
Samkvæmt tilvísunareyðublöðum og sjúkraskrá höfðu 12 þátttakendur (11,5%) einhvern tímann lokið raflækningameðferð (electroconvulsive therapy, ECT), þar af 5 (4,8%) í yfirstandandi geðlægðarlotu.
Lyfjameðferðir
Fjölda þunglyndislyfja sem þátttakendur höfðu reynt í núverandi geðlægðarlotu í meðferðarskömmtum í minnst 6 vikur má sjá í töflu I. Þeir sem höfðu aðeins lokið meðferð með einu þunglyndislyfi í yfirstandandi geðlægðarlotu höfðu flestir glímt við þunglyndi í mjög langan tíma, jafnvel árum saman. Hluti þeirra hafði hins vegar reynt fjölda þunglyndislyfja í gegnum tíðina í tengslum við fyrri geðlægðarlotur.
Tilvísanir
Meirihluta þátttakenda var vísað til meðferðar hjá HÖM frá geðheilsuteymum Heilsugæslu höfuðborgarsvæðisins. Fyrst um sinn tók HÖM einungis við tilvísunum frá geðlæknum og þær komu þá nær eingöngu frá geðlæknum geðheilsuteyma Heilsugæslu höfuðborgarsvæðisins, en frá ársbyrjun 2023 hafa bæði aðrir geðlæknar og heimilislæknar á tilteknum heilsugæslustöðvum getað vísað í meðferðina.
Brottfall og svarhlutfall
Af 104 þátttakendum lauk 91 (87,5%) meðferðinni en 13 (12,5%) hættu áður en henni var lokið, þar af tveir vegna hugsanlegra aukaverkana, einn vegna versnandi kvíða eftir 19 skipti og annar vegna sársauka á meðferðarsvæði eftir 21 skipti. Eftir meðferð svöruðu 7 þátttakendur ekki PHQ-9, 12 svöruðu ekki BDI-II, 23 svöruðu ekki GAD-7, 20 svöruðu ekki QOLS og 17 svöruðu ekki PGIC. Við mat á meðferðarárangri voru notuð síðustu skor sem hver einstaklingur skilaði inn á þunglyndis-, kvíða- og lífsgæðakvörðunum óháð því hvort 6 vikna meðferð var lokið eða ekki. Þeir sem hlutu meðferð voru beðnir um að fylla út þessa sjálfsmatskvarða við upphaf meðferðar og eftir fjórar og sex vikur eða síðar í þeim fáu tilvikum þar sem meðferðarlotan varði lengur en 6 vikur.
Meðferðarform
Langflestir, 89 af 104 (85,6%), fengu iTBS-meðferð sem beint var að vinstri bakhliðlægum forennisberki (DLPFC), en 15 einstaklingar fengu blandaða meðferð sem beint var bæði að hægri og vinstri DLPFC. Í þeim tilvikum var um að ræða rTMS-meðferð hægra megin en iTBS-meðferð vinstra megin í sama meðferðartíma. Seinni meðferðin var þá gefin strax í kjölfar hinnar. Í þessari rannsókn er litið svo á að um eina samsetta meðferð hafi verið að ræða í þeim tilvikum. Það hækkar meðalfjölda skipta í meðferð lítið eitt fyrir hópinn (29,4) þar sem meðalfjöldi skipta var 40,1 hjá þeim sem fengu blandaða meðferð, en 27,6 hjá þeim sem eingöngu fengu iTBS meðferð á vinstri DLPFC.
Hvíldarhreyfiþröskuldur
Í verklagi segulörvunar hjá HÖM er stefnt að því að beita 120% af hvíldarhreyfiþröskuldi, en hann er einstaklingsbundinn. Á aðlögunartíma notanda er oft byrjað á lægra afli en styrkur svo hækkaður um 3-5% á nokkrum dögum þar til 120% örvunarþröskuldi er náð. Þrír fyrstu notendurnir fengu örvun sem var miðuð við 90% af hvíldarhreyfiþröskuldi.
Í töflu I má sjá lýsingu á hópnum, fyrri meðferðartilraunum og hvaðan tilvísanir í meðferðina komu.

Árangur meðferðar
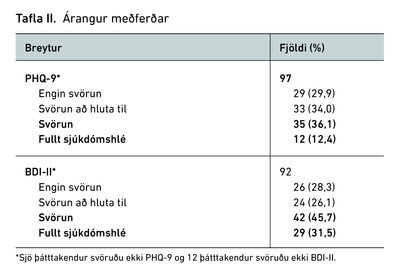
Í töflu II má sjá fjölda og hlutfall þátttakenda sem svaraði meðferðinni að hluta eða að fullu og fór í fullt sjúkdómshlé, samkvæmt viðmiðum PHQ-9 og BDI-II. Samkvæmt PHQ-9, sem er talsvert styttra og einfaldara mælitæki, svöruðu 36,1% meðferðinni og 12,4% fóru í fullt sjúkdómshlé, en samkvæmt BDI-II, sem byggir á meira en tvöfalt fleiri spurningum, var svörunin 45,7% og 31,5% fóru í fullt sjúkdómshlé.
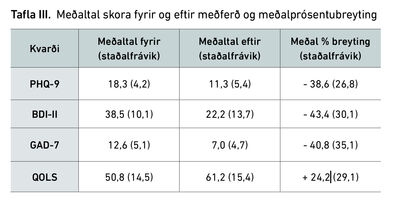
Í töflu III má sjá meðaltal skora fyrir og eftir meðferð og meðalprósentubreytingu fyrir og eftir meðferð. Þar sést að PHQ-9 lækkaði að meðaltali um 38,6%, BDI-II um 43,4% og GAD-7 um 40,8%. QOLS hækkaði að meðaltali um 24,2%.
Breytingar á mælikvörðum fyrir þunglyndi, kvíða og lífsgæði
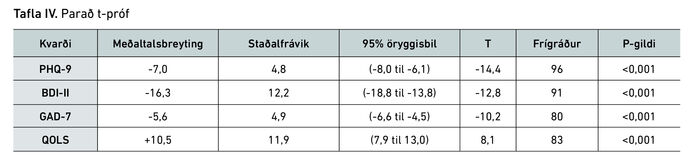
Parað t-próf sýndi marktækan mun (p<0,001) á öllum kvörðum fyrir og eftir meðferð (tafla IV). PHQ-9 lækkaði að meðaltali um 7 stig, BDI-II lækkaði að meðaltali um rúm 16 stig og kvíðakvarðinn GAD-7 féll að meðaltali um tæp 6 stig. Lífsgæðakvarðinn QOLS hækkaði að meðaltali um rúm 10 stig.
Heildarmat á breytingum
Flestir mátu sig vera nokkuð betri í svörum sínum við PGIC (39,1%) eða betri (31,0%) að lokinni meðferð, en þrír þátttakendur (3,4%) sögðust finna engan mun eða vera verri.
Aukaverkanir
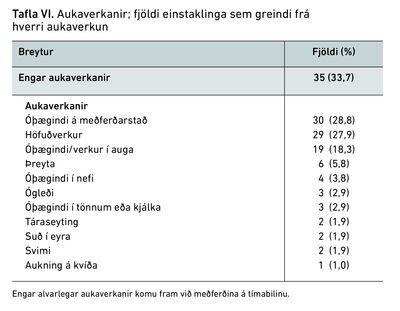
Tveir af hverjum þremur þátttakendum greindu frá einhverri aukaverkun meðan á meðferð stóð. Algengasta aukaverkunin var höfuðverkur (33,3%), síðan óþægindi á meðferðarstað (17,5%) og óþægindi/verkur í auga (17,5%). Engar alvarlegar aukaverkanir komu fram við meðferðina.
Áhrifaþættir svörunar

Ekki kom fram marktækur munur á svörun við meðferðinni eftir því hvort þátttakendur höfðu reynt og ekki svarað lyfjameðferð í núverandi geðlægðarlotu með engu, einu eða tveimur þunglyndislyfjum (í fullnægjandi skömmtum í minnst 6 vikur) eða ekki svarað meðferðartilraunum með þremur eða fleiri þunglyndislyfjum í núverandi lotu. Ekki reyndist heldur marktækur munur á svörun eftir því hvort þátttakendur höfðu háan (≥10) eða lágan (<10) stigafjölda á kvíðaskalanum GAD-7 við upphaf meðferðar. Sömuleiðis reyndist ekki marktækur munur á svörun eftir kyni, aldri eða því hvort þátttakendur voru greindir með einskauta eða tvískauta þunglyndi (geðhvörf).
Umræða
Þessi rannsókn er uppgjör á árangri nýrrar meðferðar við þrálátu þunglyndi, segulörvunarmeðferðar sem var fyrst í boði hér á landi á árinu 2022. Það er afar mikilvægt að bjóða fleiri og fjölbreyttari úrræði við þrálátu og alvarlegu þunglyndi hér á landi sem annars staðar vegna þess hve algengt það er, ekki síst hjá ungu fólki og þeim sem verða fyrir áföllum eða standa höllum fæti. Þunglyndi fylgir mikil skerðing lífsgæða, þung og oft langvinn sjúkdómsbyrði, mikið álag á fjölskyldur og mjög mikill kostnaður fyrir samfélög. Loks má nefna að þunglyndi er sterkasti áhættuþáttur sjálfsvíga og eina geðröskunin þar sem sjálfsvígshugsanir eru hluti af greiningarskilmerkjunum. Því töldum við mikilvægt að gera upp árangur meðferðarinnar nú þegar hún hefur verið veitt í tvö ár hér á landi.
Ábendingar segulörvunarmeðferðar við þunglyndi hafa einkum verið meðferðarþráar geðlægðarlotur sem ekki hafa svarað þunglyndislyfjameðferð með minnst tveimur þunglyndislyfjum í meðferðarskömmtum í minnst 6 vikur fyrir hvert lyf sem er reynt. Sú skilgreining endurspeglar þó ekki alltaf vel klíníska nálgun í heilbrigðisþjónustu á 1., 2. eða 3. stigi. Algengt er að ungt og miðaldra fólk hafi einnig nýtt sér hugræna atferlismeðferð við þunglyndi á einhverju stigi, einnig að reynd hafi verið meðferð með fleiri þunglyndislyfj-um en einu samtímis og í sumum tilvikum einnig samhliða geðrofslyfi, einkum þá quetiapine eða aripiprazole, eða sveiflustillandi lyfjum eins og litíum eða lamotrigine. Fámennur mikið veikur undirhópur hefur oftast einnig reynt raflækningameðferð við þunglyndi í tengslum við innlagnir á geðdeild eins og sjá má í töflu I.
Svörun eða sjúkdómshlé
Árangur segulörvunarmeðferðar er metinn með hliðsjón af því hversu hátt hlutfall þátttakenda svarar meðferðinni og hversu hátt hlutfall þátttakenda nær fullum bata, fer í sjúkdómshlé.
Það er vandasamt að bera saman niðurstöður meðferðarrannsókna á þunglyndi þar sem sumar nota sjálfsmatskvarða en aðrar kvarða sem fagfólk leggur fyrir. Hvert mælitæki hefur sína styrkleika og veikleika sem geta vegið misþungt í því meðferðarsamhengi sem verið er að rannsaka. Mælitækið getur haft talsvert áhrif á hlutfall þeirra sem eru taldir svara meðferðinni eða fara í fullt sjúkdómshlé. Til að mynda fóru 12,4% þátttakenda í fullt sjúkdómshlé í rannsókn okkar samkvæmt PHQ-9 en 31,5% samkvæmt BDI-II. Prósentubreytingin á kvörðunum var hins vegar nokkuð svipuð. Bæði þessi mælitæki eru sjálfsmatskvarðar en BDI-II byggir á mun fleiri atriðum og það er meiri reynsla af notkun hans í meðferðarrannsóknum á þunglyndi á síðustu áratugum. Stuttir sjálfsmatskvarðar eins og PHQ-9 eru þó hvarvetna meira notaðir en áður síðustu árin enda einfaldara að senda þá rafrænt og minni tíma tekur að svara þeim en lengri kvörðum. Þessi rannsókn sýnir þó að okkar mati að PHQ-9 getur vart komið í stað ítarlegri mælitækja eins og BDI-II. Loks má nefna að segulörvun hefur verið að þróast sem meðferðarform í nokkrum skrefum á rúmum aldarfjórðungi. Mismunandi tegundir meðferða hafa því verið notaðar milli tímabila og meðferðareininga. Einnig hefur sá hvíldarhreyfiþröskuldur sem miðað er við ekki alltaf verið sá sami. Eins geta fleiri þættir haft áhrif á niðurstöðurnar eins og aldur, kyn, hlutfall tvískauta þunglyndis, alvarleiki og tímalengd þunglyndislotu við upphaf meðferðar, hlutfall einstaklinga með tilteknar fylgiraskanir o.fl.
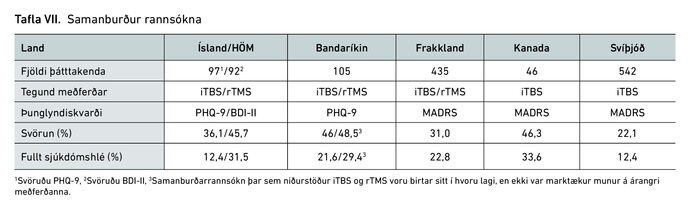
Í töflu VII má sjá samanburð á niðurstöðum okkar rannsóknar við nýbirtar niðurstöður rannsókna þar sem nokkuð sambærilegri nálgun er beitt í rannsóknum á segulörvunarmeðferð í Bandaríkjunum, Frakklandi, Kanada og Svíþjóð, birtum á árinu 2023. Segulörvunarnálgunin er þar líkt og í okkar rannsókn nær eingöngu iTBS, sem gerir þær sambærilegri en flestar eldri rannsóknir þar sem oftast var veitt rTMS meðferð fremur en iTBS segulörvun. Eins og sjá má er árangur meðferðar með segulörvun hjá HÖM vel sambærilegur þeim árangri sem kemur fram í þessum nýlegu erlendu rannsóknum.21,22,23 24
Lækkun á þunglyndis- og kvíðakvörðum
Lækkun um 5 stig á PHQ-9 er talin klínískt marktæk svörun, en meðferð HÖM skilaði meðaltalslækkun upp á 7,0 stig, eða um 40%. Viðmið National Institute for Health Care and Excellence (NICE) á Bretlandi fyrir klínískt marktæka lækkun BDI-II eru 3 stig,25 en við meðferð HÖM kom fram meðaltalslækkun upp á 15,7 stig eða um 43%. Sambærilegt viðmið fyrir kvíðaskalann GAD-7 er 4 stig, en við meðferð HÖM lækkaði GAD-7 að meðaltali um 5,2 stig eða 37%.
Aukning á lífsgæðum
Lífsgæði þátttakenda jukust að meðaltali um tæp 24% samkvæmt lífsgæðakvarðanum QOLS við meðferðina. Meðalstigafjöldi á kvarðanum var 49 stig fyrir meðferð og 59 stig eftir meðferð og meðalhækkun á kvarðanum því rúm 10 stig.
Styrkleikar rannsóknarinnar
Helsti styrkleiki rannsóknarinnar er að árangur meðferðar í klínísku þýði var metinn strax við lok meðferðar með viðurkenndum mælitækjum. Segulörvunarmeðferð HÖM leiddi til svörunar hjá fjórum af hverjum 10 og um þriðjungur þeirra fór í sjúkdómshlé samkvæmt BDI-II kvarðanum. Meirihluti hópsins, eða 7 af hverjum 10, hafði áður reynt hugræna atferlismeðferð við þunglyndi og kvíða (HAM) og einn af hverjum þremur hafði reynt slíka meðferð í yfirstandandi geðlægðarlotu. Brottfall var afar lítið, eða aðeins um 10%, sem sýnir að meðferðin þolist afar vel þótt mæta þyrfti daglega á virkum dögum í sex vikur í segulörvunarmeðferð í Mosfellsbæ.
Veikleikar rannsóknarinnar
Helsti veikleiki rannsóknarinnar er skortur á samanburðarhópi, enda er hún unnin upp úr raungögnum sem er safnað við meðferð á einstaklingum sem vísað var til HÖM. Ólíkt því sem tíðkast oftast í rannsóknum með samanburðarhópum þar sem margs konar útilokunarskilyrði þrengja meðferðarhópinn, þá er hér metin svörun allra sem luku meðferð. Það er raunar einnig styrkleiki hvað varðar gildi niðurstaðna fyrir almenna heilbrigðisþjónustu. Ekki er hægt að fullyrða hversu hátt hlutfall hefði fengið bata án meðferðarinnar, en almennt var um langvinnt þunglyndi að ræða, þunglyndislotur sem höfðu varað í 6-12 mánuði upp í nokkur ár. Ólíklegt er því að þeir væru margir sem hefðu mælst með svörun eða bata á 6 vikum án nýrrar íhlutunar með meðferð.
Nýtt meðferðarúrræði
Heilaörvunarmiðstöð Heilsugæslu höfuðborgarsvæðisins (HÖM) er fyrsta og eina starfseiningin sem veitir segulörvunarmeðferð við meðferðarþráu/þrálátu þunglyndi á Íslandi. Rannsóknin tók til allra einstaklinga sem hófu slíka meðferð fyrstu tvö árin sem hún var veitt, 2022 og 2023. Þegar nýtt úrræði við þrálátu þunglyndi kemur fram má gera ráð fyrir að fyrst sé vísað þangað þeim sjúklingum geðheilsuteymanna sem hafa verið lengi veikir af þunglyndi þrátt fyrir ýmsar fyrri meðferðartilraunir. Rannsóknir á segulörvunarmeðferð benda til þess að árangur sé meiri eftir því sem alvarleiki þunglyndisins er minni.15,23 Því er ekki víst að þessir fyrstu hundrað einstaklingar sem hlutu slíka meðferð endurspegli að fullu þann hóp sem síðar meir kemur til með að verða vísað í meðferðina. Gera má ráð fyrir að eftir því sem úrræðið stendur fleirum til boða verði það með tímanum nýtt meira af fólki sem glímir við þunglyndi sem hefur ekki verið eins langvinnt eða alvarlegt. Raunar mátti sjá slíka þróun milli ára þar sem hærra hlutfall einstaklinga með mjög langvinnt þunglyndi og sem hafði reynt meðferð eins og raflækningar var vísað til HÖM fyrsta ár meðferðarinnar, 2022, en næsta ár, 2023.
Klínísk meðferð
Segulörvunarmeðferð HÖM var frá upphafi sett upp sem klínísk meðferð, en starfsmenn HÖM sýndu hins vegar þá framsýni að nota stöðluð mælitæki frá upphafi til að meta árangur meðferðarinnar. Rannsóknin er því unnin á grunni svara við þeim kvörðum annars vegar, en hins vegar á grunni upplýsinga um greiningar og fyrri meðferð í tilvísunum og klínískum gögnum. Meðferðin er því ekki stöðluð hvað varðar lengd (fjölda skipta) og engin þátttöku- og útilokunarskilyrði voru í rannsókninni önnur en þau að hafa hafið og lokið eða hætt í segulörvunarmeðferð hjá HÖM á tímabilinu.
Engin eftirfylgni
Eftirfylgni með þátttakendum að lokinni meðferð var ekki hluti af þessari rannsókn og ekki var sótt um slíkt leyfi til Vísindasiðanefndar. Því liggja ekki fyrir upplýsingar um hversu lengi árangurinn varði eftir að meðferð lauk. Engar rannsóknir hafa verið birtar á langtímaáhrifum iTBS-segulörvunar. Rannsóknir á langtímaáhrifum rTMS-segulörvunar hafa hins vegar verið birtar. Safngreining á langtímaáhrifum rTMS sýndi að um tveir af hverjum þremur, 66,5%, viðhalda svörun eftir 3 mánuði, rúmur helmingur, 52,9%, eftir 6 mánuði og tæpur helmingur, 46,3%, eftir 12 mánuði.26
Fjöldi lyfjameðferða
Meirihluti þátttakenda hafði einungis reynt eitt þunglyndislyf í fullum skömmtum í minnst 6 vikur í yfirstandandi geðlægðarlotu og uppfyllti því ekki skilyrði algengustu skilgreiningarinnar á meðferðarþráu þunglyndi. Það skýrist þó af því að flestir þátttakendur höfðu mjög langa sögu um þrálátt þunglyndi þrátt fyrir fyrri meðferðartilraunir, sumir til margra ára. Tilvísendur greindu oft frá því að fjölmörg lyf hefðu verið reynd en þegar sjúkraskrár voru skoðaðar kom þó iðulega í ljós að oft höfðu þau verið reynd í fyrri geðlægðarlotum, en ekki endilega í yfirstandandi geðlægð.
Ályktun
Segulörvunarmeðferð hjá HÖM er virk meðferð við meðferðarþráu og þrálátu þunglyndi og lítið brottfall styður að meðferðin þolist afar vel.
Heimildaskrá
1. Markkula N, Härkänen T, Nieminen T, Peña S, Mattila AK, Koskinen S, et al. Prognosis of depressive disorders in the general population- results from the longitudinal Finnish Health 2011 Study. J Affect Disord. 2016;190:687-96.
2. Hasin DS, Sarvet AL, Meyers JL, Saha TD, Ruan WJ, Stohl M, et al. Epidemiology of Adult DSM-5 Major Depressive Disorder and Its Specifiers in the United States. JAMA Psychiatry. 2018;75(4):336-46.
3. Johannesdottir A, Sigurdsson E. [The use of psilocybin for treatment-resistant depression]. Laeknabladid. 2022;108(9):403-10.
4. Voineskos D, Daskalakis ZJ, Blumberger DM. Management of Treatment-Resistant Depression: Challenges and Strategies. Neuropsychiatr Dis Treat. 2020;16:221-34.
5. Cain RA. Navigating the Sequenced Treatment Alternatives to Relieve Depression (STAR*D) study: practical outcomes and implications for depression treatment in primary care. Prim Care. 2007;34(3):505-19, vi.
6. Heerlein K, Perugi G, Otte C, et al. Real-world evidence from a European cohort study of patients with treatment resistant depression: Treatment patterns and clinical outcomes. J Affect Disord. 2021;290:334-44.
7. George MS, George MS, Belmaker RH. Transcranial Magnetic Stimulation in Neuropsychiatry: American Psychiatric Press; 2000.
8. Galletta EE, Rao PR, Barrett AM. Transcranial magnetic stimulation (TMS): potential progress for language improvement in aphasia. Top Stroke Rehabil. 2011;18(2):87-91.
9. Klomjai W, Katz R, Lackmy-Vallée A. Basic principles of transcranial magnetic stimulation (TMS) and repetitive TMS (rTMS). Ann Phys Rehabil Med. 2015;58(4):208-13.
10. Huang YZ, Edwards MJ, Rounis E, et al. Theta burst stimulation of the human motor cortex. Neuron. 2005;45(2):201-6.
11. Burt T, Lisanby SH, Sackeim HA. Neuropsychiatric applications of transcranial magnetic stimulation: a meta analysis. Int J Neuropsychopharmacol. 2002;5(1):73-103.
12. Chen J, Zhou C, Wu B, et al. Left versus right repetitive transcranial magnetic stimulation in treating major depression: a meta-analysis of randomised controlled trials. Psychiatry Res. 2013;210(3):1260-4.
13. Fitzgerald PB, Brown TL, Marston NA, et al. Transcranial magnetic stimulation in the treatment of depression: a double-blind, placebo-controlled trial. Arch Gen Psychiatry. 2003;60(10):1002-8.
14. Gershon AA, Dannon PN, Grunhaus L. Transcranial magnetic stimulation in the treatment of depression. Am J Psychiatry. 2003;160(5):835-45.
15. Blumberger DM, Vila-Rodriguez F, Thorpe KE, Feffer K, Noda Y, Giacobbe P, et al. Effectiveness of theta burst versus high-frequency repetitive transcranial magnetic stimulation in patients with depression (THREE-D): a randomised non-inferiority trial. Lancet. 2018;391(10131):1683-92.
16. George MS, Taylor JJ, Short EB. The expanding evidence base for rTMS treatment of depression. Curr Opin Psychiatry. 2013;26(1):13-8.
17. Kroenke K, Spitzer RL, Williams JB. The PHQ-9: validity of a brief depression severity measure. J Gen Intern Med. 2001;16(9):606-13.
18. Beck AT, Steer RA, Brown GK. BDI-II, Beck depression inventory. Second edition. ed. San Antonio, Tex: Psychological Corp./Pearson; 1996.
19. Spitzer RL, Kroenke K, Williams JB, et al. A brief measure for assessing generalized anxiety disorder: the GAD-7. Arch Intern Med. 2006;166(10):1092-7.
20. Burckhardt CS, Anderson KL. The Quality of Life Scale (QOLS): reliability, validity, and utilization. Health Qual Life Outcomes. 2003;1:60.
21. Bouaziz N, Laidi C, Bulteau S, et al. Real world transcranial magnetic stimulation for major depression: A multisite, naturalistic, retrospective study. J Affect Disord. 2023;326:26-35.
22. Spitz NA, Ten Eyck P, Nizar K, et al. Similar Outcomes in Treating Major Depressive Disorder With 10 Hz Repetitive Transcranial Magnetic Stimulation (rTMS) Versus Intermittent Theta Burst Stimulation (iTBS): A Naturalistic Observational Study. J Psychiatr Pract. 2022;28(2):98-107.
23. Ekman CJ, Popiolek K, Bodén R, et al. Outcome of transcranial magnetic intermittent theta-burst stimulation in the treatment of depression - A Swedish register-based study. J Affect Disord. 2023;329:50-4.
24. Massé-Leblanc C, Jodoin VD, Nguyen DK, Lespérance P, Miron J-P. Effectiveness of transcranial magnetic stimulation for treatment-resistant depression at a Canadian tertiary referral hospital. Brain Stimulation. 2023;16(1):241.
25. National Institute for Health and Care Excellence. Depression: management of depression in primary and secondary care. 2004.
26. Senova S, Cotovio G, Pascual-Leone A, et al. Durability of antidepressant response to repetitive transcranial magnetic stimulation: Systematic review and meta-analysis. Brain Stimul. 2019;12(1):119-28.

