07/08. tbl. 106. árg. 2020
Fræðigrein
doi 10.17992/lbl.2020.0708.592
Skúlk
Orðið skúlk er hvorugkynsnafnorð og er á ensku ectasis og á latínu ectasia. Þetta er gamalt orð í íslensku sem talið er merkja hnúsk, bungu eða bólgu. Í daglegu tali við sjúklinga er betra að tala um útvíkkaðar berkjur.
Ágrip
Berkjuskúlk er sjúkdómur þar sem berkjur verða óeðlilega víðar og um er að ræða viðvarandi ástand. Þetta getur verið staðbundið eða dreift um bæði lungu. Sjúkdómurinn kemur á öllum aldri og veldur hósta með uppgangi og endurteknum sýkingum. Tíðni er hærri hjá konum og vex með aldri. Hann einkennist af endurteknum tímabilum þar sem einkenni versna mikið og gerist það oftast vegna sýkinga.
Berkjuskúlk getur verið af óþekktum orsökum en getur tengst fjöldamörgum sjúkdómum bæði í lungum og utan þeirra. Sem dæmi um slíka sjúkdóma eru astmi, langvinn lungnateppa og liðagigt auk þess sem brestir í ónæmiskerfi tengjast berkjuskúlki. Þannig er sjúkdómsmynd ólík milli einstaklinga.
Greining fæst með tölvusneiðmynd af lungum til viðbótar við klínísk einkenni. Uppvinnsla til að greina aðra sjúkdóma sem hafa tengsl við berkjuskúlk er mikilvæg. Í því sambandi er sögutaka, líkamsskoðun og frekari rannsóknir mikilvægar.
Sjúklingar með berkjuskúlk hafa skert heilsutengd lífsgæði og styttar lífslíkur. Meðferð er fólgin í meðferð undirliggjandi sjúkdóma, sýklalyfjum og loftvegahreinsun. Lungnaendurhæfing og reglulegt eftirlit eru einnig mikilvæg.
Í þessari grein verður gefið yfirlit um berkjuskúlk sem nýtist mörgum læknum í daglegu starfi því sjúkdómurinn sést víða, bæði hjá heimilislæknum, á sjúkrahúsum og utan sjúkrahúsa.
Greinin barst til blaðsins 21. mars 2020, samþykkt til birtingar 18. júní 2020.
Inngangur
Berkjuskúlk (Bronchiectasis) er sjúkdómur þar sem berkjur verða óeðlilega víðar og um er að ræða ástand sem að jafnaði gengur ekki til baka.1 Þetta getur verið staðbundið eða dreift um lungun. Sjúkdómurinn kemur fyrir bæði hjá börnum og fullorðnum og einkennist af hósta með uppgangi og endurteknum sýkingum.2 Hann einkennist af endurteknum tímabilum þar sem einkenni versna mikið og gerist það oftast vegna sýkinga.3 Algengt er að bakteríur ræktist úr hrákasýni bæði í stöðugu ástandi og við versnanir.
Berkjuskúlk er oftast af óþekktum orsökum en getur tengst fjöldamörgum sjúkdómum bæði í lungum og utan þeirra. Í lungum má nefna astma, langvinna lungnateppu, og utan þeirra gigtsjúkdóma eins og liðagigt, bólgusjúkdóma í meltingarvegi og ónæmisgalla. Þannig verður sjúkdómsmyndin ólík milli einstaklinga því berkjuskúlk er í raun lokaútkoma margra sjúkdómsferla. Slímseigjusjúkdómur í lungum (cystic fibrosis) er einn þeirra lungnasjúkdóma sem veldur berkjuskúlki. Ekki verður fjallað frekar um hann í þessu yfirliti heldur aðrar orsakir.
Greining fæst með tölvusneiðmynd af lungum til viðbótar við klínísk einkenni. Myndgreining sýnir útvíkkaðar berkjur en gefur einnig vísbendingar um aðra sjúkdóma í lungum.4 Þannig getur staðsetning berkjuskúlks til viðbótar öðrum breytingum greint orsakir í sumum tilvikum
Uppvinnsla til að greina aðrar sjúkdóma sem hafa tengsl við berkjuskúlk er mikilvæg og er mismunandi eftir aldri sjúklings og almennu ástandi hans. Sjúklingar með berkjuskúlk hafa skert heilsutengd lífsgæði og styttar lífslíkur.5
Meðferð er fólgin í meðhöndlun undirliggjandi sjúkdóma, sýklalyfjum og loftvegahreinsun.6 Einnig er ýmis sérhæfð meðferð í boði fyrir hluta þessara sjúklinga og ræðst af undirliggjandi orsök.7 Í þessari grein verður gefið yfirlit um berkjuskúlk sem nýtist mörgum læknum í daglegu starfi því sjúkdómurinn greinist víða, bæði hjá heimilislæknum, á sjúkrahúsum og utan sjúkrahúsa. Þá er einnig mikilvægt að röntgenlæknar lýsi berkjuskúlki ef það sést á myndgreiningarrannsóknum.
Skilgreining og faraldsfræði
Berkjuskúlk er skilgreint sem útvíkkun á berkjum lungnanna sem að jafnaði gengur ekki til baka. Greining fæst fram með tölvusneiðmynd af brjóstholi.4 Ekki er nein ein orsök fyrir berkjuskúlki heldur eru þær fjöldamargar og berkjuskúlk þannig lokaútkoma margra sjúkdómsferla.8,9 Klínísk einkenni eru hósti, slímuppgangur og endurteknar öndunarfærasýkingar.10 Algengi er talið vera um 500/100.000 og er heldur hærra hjá konum en körlum.11,12 Berkjuskúlk getur sést bæði hjá börnum og fullorðnum og tíðni eykst með vaxandi aldri.13,14 Sjúkdómurinn veldur skertum heilsutengdum lífsgæðum og eykur dánartíðni.1
Meingerð
Meingerð berkjuskúlks er ekki vel þekkt. Mest hefur verið lagt upp úr kenningu um vítahring sem Cole lagði fram varðandi tilurð og framþróun berkjuskúlks.15 Í honum er gert ráð fyrir að fjórir mismunandi þættir hafi áhrif. Þeir eru skertar varnir lungna, bólgusvörun, skemmdir á loftvegum og sýking, eins og sést á mynd 1.
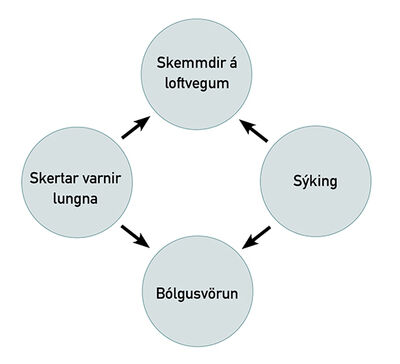 Mynd 1. Líta má á meingerð berkjuskúlks sem vítahring, sjá nánar í texta.
Mynd 1. Líta má á meingerð berkjuskúlks sem vítahring, sjá nánar í texta.
Upphafspunkturinn er mismunandi eftir því hvað veldur berkjuskúlki. Þannig eru þeir sem hafa meðfædda eða áunna ónæmisgalla með skertar lungnavarnir sem leiða til sýkinga. Bólgusjúkdómar í lungum og liðagigt auka á bólgusvörun í lungum. Endurtekin ásvelging veldur beinum vefjaskaða. Sýkingar geta valdið vefjaskaða og aukið á bólgusvörun. Sumir sjúkdómar geta haft áhrif á fleiri en einn þátt.15
Berkjuskúlk er talinn langvinnur bólgusjúkdómur þar sem einkum sést berkjubólga með daufkirningum.16 Aukinn fjöldi þeirra sést bæði í stöðugu ástandi og við versnanir.17 Þeir sem eru með viðvarandi bakteríusýkingar hafa enn fleiri daufkirninga en þeir sem ekki eru sýktir. Starfsemi daufkirninganna er skert.18 Þannig er sjálfdrepi seinkað hjá þeim og frumuát er skert.19 Daufkirningarnir hafa aukna úrkornun sem veldur því að prótínkljúfar eru losaðir og það leiðir til vefjaskemmda.16 Fjölgun verður á slímmyndandi kirtlum og starfsemi þeirra eykst.20 Magn prótínkljúfa eykst með vaxandi fjölda baktería í berkjum og eykst einnig við versnanir.21 Hluti þeirra sem hafa berkjuskúlk eru með aukningu á rauðkirningum í berkjum.19 Vaxandi þekking á hlutverki D-vítamíns í vörnum líkamans hefur komið fram á liðnum árum.22 D-vítamín dregur úr myndun á bólguaukandi frumuhvötum og eykur áhrif sýkladrepandi peptíða.23 Rannsóknir hafa sýnt að algengt er að sjúklingar með berkjuskúlk séu með skort á D-vítamíni og hann tengist meiri sýklabyrði í berkjunum, lægri gildum í öndunarmælingum og meiri lækkun á öndunarmælingum yfir tímabil.2
Klínísk einkenni
Algengustu einkenni sjúklinga með berkjuskúlk eru hósti og slímuppgangur. Stundum er hóstinn þurr. Þá getur fylgt mæði og slappleiki. Blóðhósti getur komið fyrir sem og brjóstverkir og surg fyrir brjósti.1 Endurteknar öndunarfærasýkingar eru eitt af megineinkennum berkjuskúlks en eru ekki til staðar hjá öllum. Líkt og í mörgum öðrum lungnasjúkdómum koma endurteknar versnanir á einkennum þótt það gerist misoft og stundum mjög sjaldan.20 Hafa ætti berkjuskúlk í huga hjá sjúklingum sem hafa langdreginn hósta (lengur en 8 vikur) með eða án slímuppgangs. Mikilvægt er að leita í sögutöku að einkennum sjúkdóma sem geta tengst berkjuskúlki.25 Þá er einnig mikilvægt að kanna með fyrri sýkingar, allt frá barnæsku. Þá er gott að spyrja hvort kyngingarerfiðleikar séu til staðar. Við líkamsskoðun er mikilvægt að leita að teiknum um aðra sjúkdóma sem tengjast berkjuskúlki. Við lungnahlustun geta heyrst brakhljóð þótt ekki sé það algilt og mælingar á súrefnismettun geta sýnt súrefnisskort í langt gengnum sjúkdómi eða við versnanir.26
Sýklafræði
Sýkingar eru einn af meginþáttum berkjuskúlks, bæði í stöðugu ástandi og þegar ástand versnar.20 Bakteríusýkingar eru algengar.27 Með hefðbundnum ræktunum á hráka er algengt að greina P. aeruginosa og H. influenzae. Aðrar bakteríur sem ræktast úr hráka eru Moraxella catarrhalis, Staphylococcus aureus, Streptococcus pneumoniae, Klebsiella-tegundir og Escherichia-tegundir. Þá finnast einnig mýkóbakteríur sem ekki eru berklar.28
Í norðurhluta Evrópu er H. influenzae algengust en í SuðurEvrópu er P. aeruginosa algengari.29 Þessar bakteríur finnast einnig oftast í Asíu.30 Í Bandaríkjunum er mun algengara að sjúklingar séu sýktir af mýkóbakteríum sem ekki eru berklar. Skýring á þessu getur að hluta til verið að sérhæfðar miðstöðvar í Bandaríkjunum leggja sig sérstaklega fram við greiningu og meðferð sýkinga sem eru af völdum mýkóbaktería sem ekki eru berklar og birta niðurstöður sínar í vísindatímaritum.31 Þar er algengast að finna Mycobacterium avium, M. abscessus og M. chelonae.
Lítið er vitað um hversu algengar veiru- og sveppasýkingar eru í berkjuskúlki.1 Algengast er að rækta Aspergillus-tegundir. Þegar einkenni aukast er oftast að finna sömu bakteríutegundir og eru til staðar í stöðugu ástandi.32 Þannig er talið að meiri vöxtur verði á þeim bakteríum sem fyrir eru en einnig að nýjar tegundir geti myndast. Veirusýkingar eru algengari í versnunum, sérstaklega að vetrarlagi, en mun minni upplýsingar eru til um veirusýkingar í berkjuskúlki en í öðrum lungnasjúkdómum, til dæmis astma og langvinnri lungnateppu.20,33 Engar upplýsingar eru til um sýklafræði berkjuskúlks á Íslandi.
Raðgreiningar á DNA hafa aukið mikið þekkingu okkar á sýklafræði lungna á síðustu árum.34 Þannig hefur verið vel lýst heilbrigðu örverumengi (microbiome) í lungum, sem áður voru talin án sýkla. Í berkjuskúlki sést nokkur munur á hrákaræktunum og raðgreiningu á DNA.35 Þannig virðist minna koma fram af H. influenzae og M. catarrhalis í hefðbundnum ræktunum en meira af P. aeruginosa og S. aureus. Fjöldamargar rannsóknir hafa sýnt að meðferð með sýklalyfjum hefur einungis skammvinn áhrif á örverumengi í öndunarfærum.20 Versnanir virðast tilkomnar vegna breytingar í hegðun sýkla frekar en að sýklasamsetning breytist.20
Sjúkdómar sem tengjast berkjuskúlki
Fjöldamargir sjúkdómar tengjast berkjuskúlki.26 Þeir geta verið í brjóstholi eða utan brjósthols og stundum er um að ræða kerfissjúkdóma eins og sést í töflu I .36
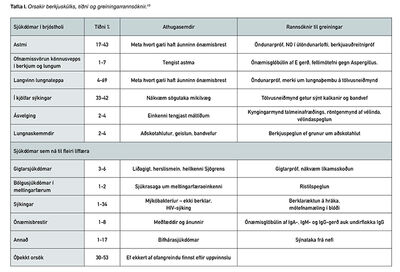 Algengustu sjúkdómar í brjóstholi sem tengjast berkjuskúlki eru astmi (allt að 25% með berkjuskúlk) og langvinn lungnateppa þar sem allt að helmingur er með berkjuskúlk.37
Algengustu sjúkdómar í brjóstholi sem tengjast berkjuskúlki eru astmi (allt að 25% með berkjuskúlk) og langvinn lungnateppa þar sem allt að helmingur er með berkjuskúlk.37
Í langvinnri lungnateppu eykur berkjuskúlk fjölda versnana, dregur úr lungnastarfsemi og eykur dánartíðni.38 Berkjuskúlk kemur einnig fram hjá sjúklingum með alfa-1-antitrypsin skort og er ein af sjúkdómsmyndum slímseigjusjúkdóms.1 Þar sem slímseigjusjúkdómur hefur einstaka birtingarmynd og meðferðir er yfirleitt fjallað sérstaklega um berkjuskúlk í slímseigjusjúkdómi.39 Það sama er gert í þessu yfirliti og ekki verður fjallað frekar um slímseigjusjúkdóm hér. Ofnæmissvörun könnusvepps í berkjum og lungum (allergic bronchopulmonary aspergillosis, ABPA) er ein af orsökum berkjuskúlks og tengist astma.40 Berkjuskúlk er oft hluti af lungnaskemmdum sem geta átt sér ýmsar orsakir. Sem dæmi getur geislameðferð vegna brjóstakrabbameins leitt til bandvefsmyndunar með meðfylgjandi berkjuskúlki. Það sama á við sjúkdóma eins og sarklíki þar sem sjúkdómurinn þróast oft með tímanum í bandvefsmyndun og berkjuskúlk.
Endurtekin ásvelging getur valdið skemmdum á berkjum sem leiða til útvíkkunar þeirra. Aðskotahlutir í berkjum koma af stað sýkingum og bólgusvörun sem mynda staðbundið berkjuskúlk. Sjúkdómar í bifhárum valda berkjuskúlki. Algengustu gigtarsjúkdómar sem tengjast berkjuskúlki eru liðagigt þar sem berkjuskúlk hefur fundist í allt að helmingi sjúklinga.41 Í sumum tilfellum kemur berkjuskúlk fram á undan öðrum einkennum liðagigtar. Aðrir gigtarsjúkdómar sem tengjast berkjuskúlki eru heilkenni Sjögrens, heilkenni Marfans, herslismein, rauðir úlfar og hrygggikt.1,42 Ýmsir bólgusjúkdómar tengjast berkjuskúlki eins og bólgusjúkdómar í þörmum.43 Berkjuskúlk kemur einnig fyrir í sjúklingum með HIV-sýkingu.44
Þá geta fyrri sýkingar í lungum valdið berkjuskúlki og geta liðið áratugir frá því að það gerist og þar til einkenni berkjuskúlks koma fram. Sýkingar í nefi og afholum þess tengjast berkjuskúlki. Meðfædd og áunnin ónæmisbilun getur valdið berkjuskúlki. Meðal þeirra sjúkdóma sem eru meðfæddir og valda vanstarfsemi á ónæmiskerfinu er frumkominn ónæmisbrestur auk fleiri sjúkdóma.45 Áunninn eða afleiddur ónæmisbrestur sést í vaxandi mæli hjá eldri einstaklingum.46 Einkum er um að ræða einstaklinga sem hafa verið á sterameðferð í lengri tíma, sem veldur skorti á mótefnum af IgG-gerð eða undirflokkum þeirra. Þá getur önnur meðferð valdið skorti á mótefnum en oft eru orsakir fyrir mótefnaskorti óþekktar.
Svipgerðir berkjuskúlks
Vegna þess að berkjuskúlk á sér margar orsakir og sjúkdómsmyndir er vaxandi áhugi fyrir því að finna svipgerðir sjúkdómsins sem hjálpað gætu við að bæta meðferð. Nýlega birtust niðurstöður rannsókna þar sem hægt var að greina fjórar mismunandi svipgerðir hjá sjúklingum með berkjuskúlk.47 Þær byggðust á sýklarannsóknum og klínískum einkennum. Fyrsta svipgerðin er sú að hafa langvinna Pseudomonas-sýkingu (16%), önnur að hafa aðra langvinna sýkingu (24%), þriðja að hafa daglegan hósta (33%) og fjórða að hafa þurrt berkjuskúlk (án slímuppgangs, 27%). Þeir sem voru með langvinna Pseudomonas-sýkingu höfðu fleiri versnanir, voru oftar lagðir inn á sjúkrahús og höfðu meiri merki um bólgu. Dánartíðni þeirra var hærri og lífsgæði voru lakari. Þeim sem voru með þurrt berkjuskúlk farnaðist best.
Rannsóknir
Mikilvægt er að að leita að undirliggjandi orsökum berkjuskúlks og finna má orsakir í yfir 50% tilvika og þannig stuðla að markvissari meðferð. Hægt er að gera fjöldamargar rannsóknir til að greina orsakir vegna þess hvað þær geta verið margvíslegar eins og sést í töflu I. Ýmis atriði er hægt að styðjast við til þess að gera slíka uppvinnslu hnitmiðaðri. Þannig geta eldri tölvusneiðmyndir verið hjálplegar sem og saga um fyrri lungnasýkingar. Þá getur dreifing og útlit breytinga á tölvusneiðmynd hjálpað til. Sem dæmi gæti berkjuskúlk sem er eingöngu í neðra blaði hægra lunga bent til aðskotahlutar sem orsakar og fyrsta rannsókn verið berkjuspeglun fremur en blóð- og aðrar rannsóknir til að leita að meðfylgjandi sjúkdómi.4
Röntgenmyndir af brjóstholi
Röntgenmyndir af brjóstholi hafa lítið næmi í greiningu og eftirliti á berkjuskúlki en geta verið hjálplegar í byrjun til að útiloka aðrar orsakir einkenna sem geta líkst berkjuskúlki. Þær geta einnig nýst til að greina breytingar ef koma versnanir.48
Tölvusneiðmyndir af brjóstholi
Tölvusneiðmyndir af lungum greina berkjuskúlk, flokka niður í gerðir og segja til um meðfylgjandi sjúkdóma í lungum. Útvíkkun berkju er aðalskilmerkið og er fundið með því að bera saman þvermál berkju við meðfylgjandi lungnaslagæð eins og sést á mynd 2.
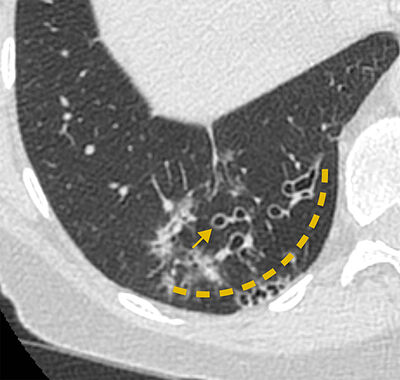 Mynd 2. Berkjuskúlk í hægra
neðra lungnablaði. Berkjurnar eru víkkaðar samanborið við aðlæga
lungnaslagæð (ör). Loftvegir eru einnig sýnilegir í minna en 1 cm
fjarlægð frá rifjafleiðru (afmarkað af punktalínu).4
Mynd 2. Berkjuskúlk í hægra
neðra lungnablaði. Berkjurnar eru víkkaðar samanborið við aðlæga
lungnaslagæð (ör). Loftvegir eru einnig sýnilegir í minna en 1 cm
fjarlægð frá rifjafleiðru (afmarkað af punktalínu).4
Almennt er miðað við að berkja sé útvíkkuð ef hlutfallið er meira en 1:1. Ýmsar lífeðlisfræðilegar eða sjúklegar ástæður geta haft áhrif á hlutfallið og það eykur því næmi að auka hlutfallið í meira en 1,5 á móti 1. Sem dæmi um eðlilega lífeðlisfræðilega skýringu á útvíkkun er öldrun og dæmi um sjúklegt ástand sem getur valdið berkjuútvíkkun er lungnahrun eða bólga, oftast vegna sýkingar eins og í lungnabólgu (mynd 3).
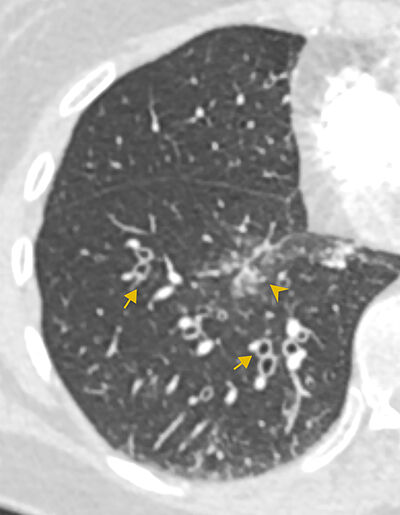
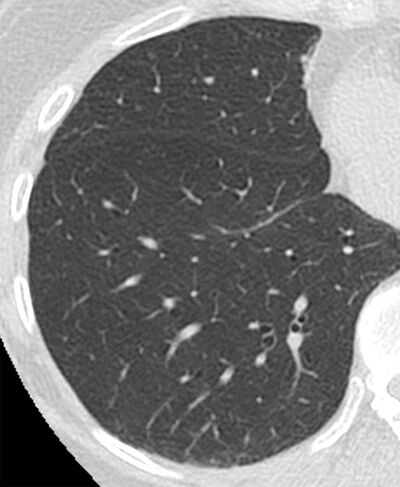 Mynd 3a-b. Berkjuskúlk er
samkvæmt skilgreiningu óviðsnúanleg berkjuvíkkun. Í vissum tilfellum
getur væg viðsnúanleg berkjuvíkkun komið fram, til dæmis vegna
berkjulungnabólgu. Þessi sjúklingur hafði einkenni neðri
loftvegasýkingar. Tölvusneiðmyndin sýnir væga staðbundna víkkun á
berkjum ásamt berkjuveggþykknunum og aðlægum lungnaþéttingum. Eftir
sýklalyfjameðferð hafa berkjuvíkkunin og lungnaþéttingarnar gengið til
baka.4
Mynd 3a-b. Berkjuskúlk er
samkvæmt skilgreiningu óviðsnúanleg berkjuvíkkun. Í vissum tilfellum
getur væg viðsnúanleg berkjuvíkkun komið fram, til dæmis vegna
berkjulungnabólgu. Þessi sjúklingur hafði einkenni neðri
loftvegasýkingar. Tölvusneiðmyndin sýnir væga staðbundna víkkun á
berkjum ásamt berkjuveggþykknunum og aðlægum lungnaþéttingum. Eftir
sýklalyfjameðferð hafa berkjuvíkkunin og lungnaþéttingarnar gengið til
baka.4
Þannig er ekki hægt að greina viðvarandi berkjuskúlk meðan á sýkingu stendur og getur þurft að endurtaka tölvusneiðmynd síðar til að staðfesta greiningu.4 Eðlilegir loftvegir mjókka eftir því sem þeir fara lengra útlægt en ef þeir gera það ekki yfir 2 cm vegalengd frá loftvegaskiptingu er það merki um berkjuskúlk sem hefur mikið næmi og getur verið fyrsta teikn um sjúkdóminn (mynd 4).
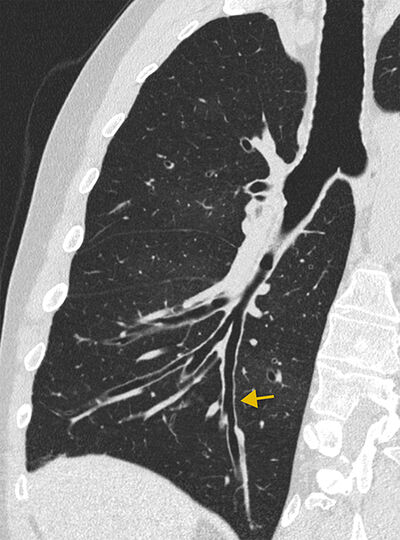 Mynd 4. Sívalt berkjuskúlk.
Enduruppbyggð mynd eftir lengdarási loftvega sýnir vöntun á mjókkun
loftvega meira en 2 cm frá berkjugreiningu. Þetta er næmasta myndteikn
berkjuskúlks.4
Mynd 4. Sívalt berkjuskúlk.
Enduruppbyggð mynd eftir lengdarási loftvega sýnir vöntun á mjókkun
loftvega meira en 2 cm frá berkjugreiningu. Þetta er næmasta myndteikn
berkjuskúlks.4
Ef berkjur sjást á tölvusneiðmynd í minna en eins cm fjarlægð frá rifjafleiðru eða alveg að miðmætisfleiðru er það merki um berkjuskúlk.
Algengar tengdar breytingar sem sjást á tölvusneiðmyndum og tengjast bólgu eru berkjuveggsþykknanir, slímtappar í berkjum og trjábrumsþéttingar.4
Berkjuskúlki er skipt í þrjár tegundir sem eru: 1. Sívalt berkjuskúlk sem er algengast. 2. Hnúta-berkjuskúlk þar sem skiptast á útvíkkuð og inndregin svæði. 3. Blöðru-berkjuskúlk sem er versta gerðin og blöðrurnar eru gjarna með loftvökvaborði (mynd 2, 4, 5).
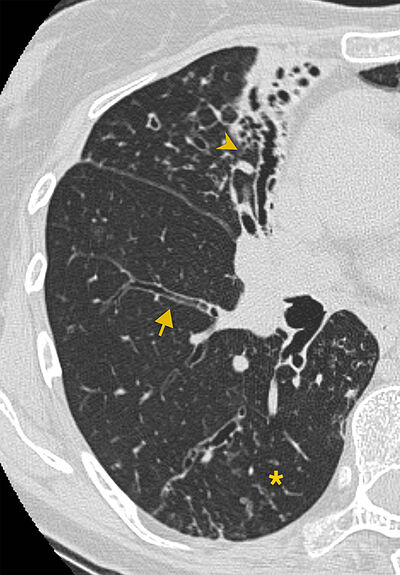 Mynd 5. Mismunandi tegundir
berkjuskúlks geta sést í sama sjúklingi og hafa takmarkaða klíníska
þýðingu. Myndin sýnir hnúta-berkjuskúlk í miðblaði (örvaoddur) og sívalt
berkjuskúlk í hægra neðra lungnablaði. Trjábrumsþéttingar koma einnig
fram (stjarna) en það er algengur tengdur myndfundur og bendir oftast
til sýkingar.4
Mynd 5. Mismunandi tegundir
berkjuskúlks geta sést í sama sjúklingi og hafa takmarkaða klíníska
þýðingu. Myndin sýnir hnúta-berkjuskúlk í miðblaði (örvaoddur) og sívalt
berkjuskúlk í hægra neðra lungnablaði. Trjábrumsþéttingar koma einnig
fram (stjarna) en það er algengur tengdur myndfundur og bendir oftast
til sýkingar.4
Tölvusneiðmyndir geta hjálpað til við að greina orsakir berkjuskúlks. Dæmi um það eru aðskotahlutir eða æxli í berkjum. Dreifing breytinga getur bent til ákveðinna orsaka. Þannig getur staðsetning í efri blöðum lungna bent til að orsökin sé slímseigjusjúkdómur, eldri berklasýking, sarklíki eða ástand eftir geislun (mynd 6, 7).
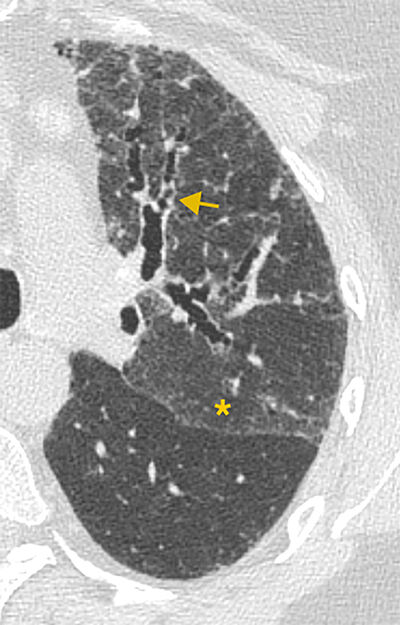 Mynd 6. Hnúta-berkjuskúlk (ör)
hjá sjúklingi með sarklíki. Dreifingin í efri lungnablöðum er dæmigerð,
oftast beggja vegna. Óregluleg skáglufa vinstra lunga (stjarna) gefur
til kynna bandvefsmyndun.4
Mynd 6. Hnúta-berkjuskúlk (ör)
hjá sjúklingi með sarklíki. Dreifingin í efri lungnablöðum er dæmigerð,
oftast beggja vegna. Óregluleg skáglufa vinstra lunga (stjarna) gefur
til kynna bandvefsmyndun.4
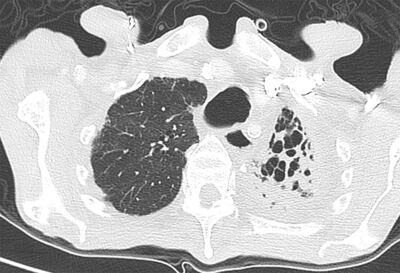 Mynd 7. Berkjuskúlk eftir berkla hjá eldri sjúklingi. Dreifing breytinga einhliða í lungnatoppi er dæmigerð.4
Mynd 7. Berkjuskúlk eftir berkla hjá eldri sjúklingi. Dreifing breytinga einhliða í lungnatoppi er dæmigerð.4
Staðsetning í neðri blöðum bendir til ásvelgingar, að fyrri sýking sé orsök eða vanstarfsemi á ónæmiskerfi. Staðsetning í fremri hlutum miðblaðs eða tynglu (lingula) getur bent til mýkóbakteríusýkingar sem ekki eru berklar (mynd 8 og 9).4
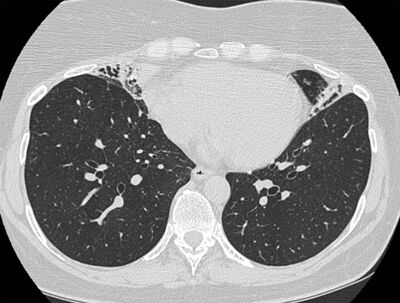 Mynd 8. Berkjuskúlk í miðblaði og tynglu vegna mýkóbaktería sem ekki eru berklar (mycobacterium avium-intracellulare).4
Mynd 8. Berkjuskúlk í miðblaði og tynglu vegna mýkóbaktería sem ekki eru berklar (mycobacterium avium-intracellulare).4
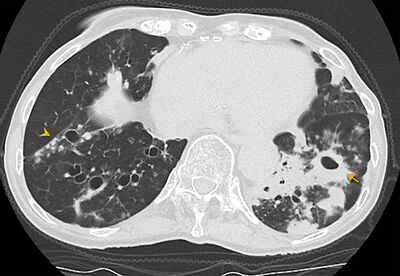 Mynd 9. Berkjuskúlk vegna mýkóbaktería sem ekki eru berklar
(mycobacterium avium-intracellulare) hjá öðrum sjúklingi. Beggja vegna
sést sívalt berkjuskúlk ásamt dreifðum smáum hnútum (örvaoddur), sumir
hnútanna innihalda kalkanir. Lungnaþéttingar með holmyndun sjást einnig í
neðra vinstra lungnablaði (ör).4
Mynd 9. Berkjuskúlk vegna mýkóbaktería sem ekki eru berklar
(mycobacterium avium-intracellulare) hjá öðrum sjúklingi. Beggja vegna
sést sívalt berkjuskúlk ásamt dreifðum smáum hnútum (örvaoddur), sumir
hnútanna innihalda kalkanir. Lungnaþéttingar með holmyndun sjást einnig í
neðra vinstra lungnablaði (ör).4
Lungnarannsóknir
Lungnarannsóknir geta verið eðlilegar en geta einnig sýnt teppu, herpu eða blandaða mynd eftir því hvort sjúkdómurinn tengist öðrum sjúkdómum eins og langvinnri lungnateppu og astma eða standi einn sér.
Hrákarannsóknir
Ræktun á hráka er mikilvæg til að greina bakteríur og mikilvægt er að gera berklaræktun í að minnsta kosti eitt skipti.
Blóðrannsóknir
Almennar blóðrannsóknir eru sjaldan hjálplegar til að greina orsakir. Hækkun á hvítum blóðkornum og bólguvísum eins og CRP getur hjálpað til við greiningu versnunar. Aukning á rauðkirningum í blóði getur hjálpað til við að finna þá sem gætu haft gagn af steralyfjum í innöndunarformi.
Sérhæfðar rannsóknir
Fjöldamargar sérhæfðar rannsóknir geta hjálpað til við að greina meðfylgjandi sjúkdóma berkjuskúlks.1 Mikilvægt er að leita orsaka þess og meðfylgjandi sjúkdóma. Gigtarpróf í blóði eru mjög hjálpleg til að greina þá sem hafa gigtsjúkdóma. Rannsóknir á ónæmiskerfi geta greint ónæmisgalla. Þannig er hægt að mæla mótefni af gerð IgA, IgM og IgG ásamt undirflokkum IgG. Þá er mæling á IgE og fellimótefnum gegn Aspergillus-hluti af því að greina ofnæmisviðbragð við könnusveppi (mynd 10a, 10b.)
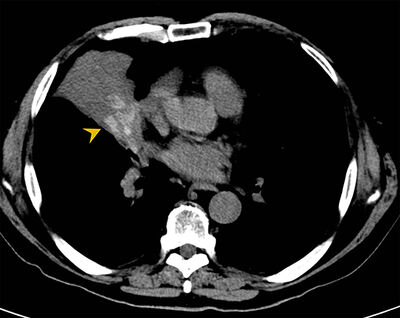
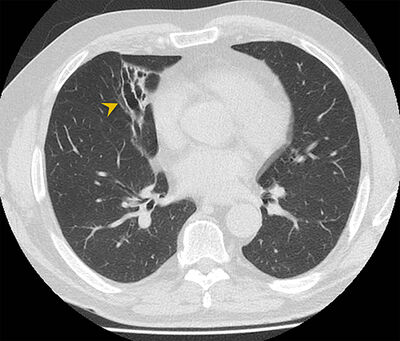 Mynd 10ab. Berkjuskúlk
vegna ofnæmisviðbragðs við könnusveppi (ABPA). Astmasjúklingur með
þriggja mánaða sögu um hósta með uppgangi. Hrákasýni sýndi
aspergillus-sveppi. Rauðkirningar voru hækkaðir í blóði ásamt
IgE-mótefnum og fellimótefnum gegn Aspergillus. Tölvusneiðmynd sýnir
háþétta slímtappa í víkkuðum berkjum (örvaoddur), dæmigert fyrir ABPA,
ásamt lungnahruni. Endurtekin tölvusneiðmynd eftir meðferð með
sveppalyfjum og sterum sýnir brotthvarf slímtappa með eftirstandandi
berkjuskúlki (örvaoddur).4
Mynd 10ab. Berkjuskúlk
vegna ofnæmisviðbragðs við könnusveppi (ABPA). Astmasjúklingur með
þriggja mánaða sögu um hósta með uppgangi. Hrákasýni sýndi
aspergillus-sveppi. Rauðkirningar voru hækkaðir í blóði ásamt
IgE-mótefnum og fellimótefnum gegn Aspergillus. Tölvusneiðmynd sýnir
háþétta slímtappa í víkkuðum berkjum (örvaoddur), dæmigert fyrir ABPA,
ásamt lungnahruni. Endurtekin tölvusneiðmynd eftir meðferð með
sveppalyfjum og sterum sýnir brotthvarf slímtappa með eftirstandandi
berkjuskúlki (örvaoddur).4
Mæling á mótefnum gegn pneumókokkum bæði fyrir og eftir bólusetningu hjálpar til við að meta virkni ónæmiskerfisins. Erfðarannsóknir og mælingar á -alfa-1-antitrypsini í blóði greina skort á alfa-1-antitrypsini og svitapróf og erfðarannsóknir greina slímseigjusjúkdóm. Magaspeglun greinir vélindabakflæði, þindarslit og þrengingar í vélinda. Kyngingarmynd talmeinafræðings greinir ásvelgingu og röntgenmynd af vélinda með skuggaefni greinir þrengingar. Ristilspeglun og fleiri rannsóknir greina bólgusjúkdóma í meltingarvegi.
Berkjuspeglun
Aðaltilgangur berkjuspeglunar er að greina aðskotahluti sem gætu hafa komið ferlinu af stað. Þá er oftast um að ræða staðbundið berkjuskúlk frekar en dreift og oft sést samfall á hluta af lunga um leið. Annar tilgangur berkjuspeglunar væri að fá skolsýni hjá þeim sem hafa lítinn uppgang en tíðar versnanir. Þá er bæði hægt að fá sýni til ræktunar en einnig að meta frumur sem koma fram í skoli. Mikill fjöldi rauðkirninga gæti bent til gagnsemi sterameðferðar.
Versnanir á einkennum
Algengt er að sjúklingar með berkjuskúlk finni fyrir versnun einkenna. Þannig fá þeir aukinn hósta og uppgang sem getur þykknað og breytt um lit. Þá getur fylgt blóðhósti. Almenn einkenni geta verið til staðar eins og slappleiki, lystarleysi og hiti. Þessu fylgir aukin bólga í berkjum og kerfisbundin bólga. Ekki er til nein ákveðin alþjóðleg skilgreining á versnunum á berkjuskúlki. Þannig hafa mismunandi lönd og sérgreinafélög komið fram með mismunandi skilgreiningar. Oftast er gert ráð fyrir auknum einkennum og einnig þarf að koma til breyting á meðferð til að það teljist versnun.
Árið 2016 var sett fram alþjóðleg tillaga um skilgreiningu á versnun.49 Þar var stungið upp á því að til kæmi breyting á meðferð í tengslum við breytingar á að minnsta kosti þremur einkennum á síðustu 48 klukkustundum. Þessi einkenni eru hósti, magn og/eða þykkt uppgangs, litur á hráka, mæði, slappleiki og blóðhósti. Að jafnaði eru versnanir taldar stafa af sýkingum sem orsakaðar eru af bakteríum. Þetta er þó ekki vel rannsakað og margt óljóst. Jafnvel er talið að aukin íferð daufkirninga í berkjur án sýkingar geti komið af stað versnun. Aðrar orsakir eru ekki vel rannsakaðar og ekki heldur þáttur hjásjúkdóma í versnunum.
Þekkt eru tengsl milli loftmengunar og versnandi einkenna berkjuskúlks. Þannig getur loftmengun aukið á bólgusvörun í berkjum, bælt ónæmissvörun og valdið truflunum á líffilmu berkjanna. Þekktur hjásjúkdómur í berkjuskúlki er vélindabakflæði sem tengt hefur verið aukinni tíðni versnana.50 Versnanir á berkjuskúlki eru mikilvægar því þær valda auknum kostnaði í heilbrigðiskerfinu og þær eru tengdar vaxandi lungnaskemmdum, skerðingu á lífsgæðum, hraðari skerðingu á lungnastarfsemi og aukinni dánartíðni.47 Líkt og í öðrum lungnasjúkdómum hefur verið vaxandi áhugi á að finna þá sem hafa tíðar versnanir til að reyna að fyrirbyggja þær og draga úr áhrifum þeirra á sjúklinginn. Ekki er til ákveðin skilgreining á tíðum versnunum en margir miða við þrjár eða fleiri á ári.6 Helsti áhættuþáttur er fjöldi versnana árið á undan. Þá eru langvinnar sýkingar með P. aeruginosa- sterkur áhættuþáttur. Tíðar versnanir hafa enn meiri áhrif á lífsgæði, dánartíðni og sjúkrahúsinnlagnir en færri eða engar versnanir.
Meðferð
Meðferð berkjuskúlks felst í því að meðhöndla undirliggjandi sjúkdóma, draga úr sýkingum og auka loftvegahreinsun (mynd 10). Þetta bætir lífsgæði, dregur úr framþróun sjúkdómsins og fækkar versnunum.
Meðferð sýkinga
Sýkingar eru stór hluti af sjúkdómsmynd berkjuskúlks. Meðferð þeirra er því mikilvægur hluti af meðferð berkjuskúlks. Til að meðferðin verði sem áhrifaríkust er vandað hrákasýni því mikilvægt svo hægt sé að greina um hvaða bakteríu sé að ræða og hvert næmi hennar fyrir sýklalyfjum er.1 Sýklalyfjameðferð er svo valin út frá niðurstöðum hrákaræktunar eða þeim upplýsingum sem fyrir liggja um tíðni bakteríusýkinga í samfélaginu. Að jafnaði eru sýklalyf gefin í lengri tíma en almennt er gert við öndunarfærasýkingar. Oftast er miðað við tvær vikur.51
Langtíma sýklalyfjameðferð
Þegar um er að ræða endurteknar versnanir eru sýklalyf gefin lengur en þrjá mánuði í senn.1 Þannig er hægt að fækka versnunum og í mörgum tilvikum bæta lífsgæði.6 Algengast er að nota azitrómýcín 250-500 mg þrisvar í viku en það má einnig nota sýklalyf af tetrasýklín-flokki.52
Leið sýklalyfja
Sýklalyf eru í langflestum tilvikum gefin um munn. Í sumum tilvikum eru bakteríur ónæmar fyrir sýklalyfjum sem hægt er að gefa um munn og í öðrum tilvikum eru aukaverkanir frá meltingarvegi sem koma í veg fyrir gjöf þeirra um munn. Þá kemur til greina sýklalyfjameðferð í æð ef næmi er til staðar. Einnig er hægt að gefa sýklalyf í innöndun rétt eins og berkjuvíkkandi lyf og innöndunarstera. Þá fæst verkun beint á þeim stað sem sýkingin er og þar með minni aukaverkanir.
Árið 2019 birtist safngreining á virkni og og öryggi sýklalyfja sem gefin eru með innöndun.53 Í flestum rannsóknunum var P. aeruginosa algengasta bakterían sem var meðhöndluð en sjúklingarnir voru einnig með aðrar bakteríur. Að jafnaði þoldust slík sýklalyf vel og þau fækkuðu bakteríum í berkjum og drógu úr tíðni versnana en bættu ekki lífsgæði.
Almennt eru þessi sýklalyf ekki gefin nema búið sé að reyna sýklalyf um munn og þau þolast ekki eða halda versnunum ekki frá.
Slímlosandi meðferð
Slímlosandi lyfjameðferð eykur líkur á að losa upp slím og dregur úr slímmyndun.54 Slík lyf má setja í fjóra flokka. Í fyrsta lagi eru lyf sem auka líkur á að slím komi upp úr berkjunum þegar hóstað er. Dæmi um þetta er háþrýstið saltvatn (hypertonic saline). Í öðru lagi eru lyf sem hafa áhrif á stjórnun slímmyndunar og dæmi eru andkólínvirk lyf. Í þriðja flokki eru lyf sem hafa áhrif á seigju slíms. Dæmi um þau lyf eru N-asetýlcystein og DNAasi. Í fjórða lagi er um að ræða lyf sem hafa áhrif á bifhár og auka þannig á hreinsun slíms. Dæmi eru berkjuvíkkandi lyf. Ekkert af þessum lyfjum fækkar versnunum og DNAasi fjölgar þeim. Það er því ekki mælt með DNAasa lyfjum hjá sjúklingum með berkjuskúlk.1 Almennt eru tiltölulega fáar rannsóknir til um notagildi slímlosandi lyfja.1 Mikilvægt er að þessi lyf séu notuð í tengslum við loftvegahreinsun. Þannig hefur háþrýstið saltvatn skamman virknitíma og því mikil-vægt að loftvegahreinsun sé gerð í framhaldi af slíkri lyfjagjöf.54
Loftvegahreinsun
Með loftvegahreinsun er átt við aðferðir sem hreinsa loftvegina en eru ekki lyfjameðferð.54 Þær draga úr einkennum, bæta lífs-gæði og draga úr tíðni versnana.55 Mikilvægt er að allir sjúklingar með berkjuskúlk fái þjálfun og kennslu í loftvegahreinsun. Algengt er að sjúkraþjálfarar veiti þessa þjálfun. Margar gerðir af loftvegahreinsun geta sjúklingar gert án utanaðkomandi aðstoðar en sumar gerðir þurfa utanaðkomandi aðstoð.56 Rannsóknir benda til þess að innan við helmingur sjúklinga með berkjuskúlk nýti sér loftvegahreinsun reglulega.57 Lífeðlisfræðilega byggir loftvegahreinsun á tveimur þáttum sem skarast.54 Í fyrsta lagi að loft komist bak við hindrunina í berkju og þannig verði loftskipti handan við hindrunina. Í öðru lagi að breytingar á flæði í útöndun hreyfi slím nærlægt í berkjurnar. Loftvegahreinsun sem sjúklingar geta gert sjálfir felst í fyrsta lagi í stöðubundinni losun þar sem sjúklingur lætur höfuð og efri hluta líkama liggja lægra en neðri hluta og við það flyst slím betur nærlægt í berkjur og kemur jafnvel upp úr þeim. Í öðru lagi eru notaðar svokallaðar virkar hringrásar öndunaraðferðir (active cycle of breathing methods). Þær felast í því að hafa stjórn á öndun, æfingum þar sem andað er djúpt og æfingum þar sem beitt er hraðri útöndun. Einnig eru til tæki þar sem andað er frá sér gegn jákvæðum útöndunarþrýstingi með sveiflu (oscillation). Það hjálpar slími að færast nærlægt í berkjur og hröð útöndun með hósta kemur slími alla leið í munn.54 Engin ein af þessum aðferðum er betri en önnur og þær eru gjarna notaðar saman eftir því sem sjúklingi líkar best og hann hefur mest gagn af.58
Lungnaendurhæfing
Lungnaendurhæfing getur gagnast sjúklingum með berkjuskúlk. Klínískar leiðbeiningar mæla með endurhæfingu fyrir þá sem eru mæðnir.1 Lungnaendurhæfing er þverfagleg og kemur því víða við. Sjúkraþjálfarar kenna tækni sem stuðlar að loftvegahreinsun. Veitt er fræðsla um sjúkdóminn, meðferð við honum og gefnar eru leiðbeiningar um rétta líkamsþjálfun.54 Rannsóknir hafa sýnt að lungnaendurhæfing hefur góð áhrif til styttri tíma en áhrif til lengri tíma eru ekki eins góð.59
Önnur meðferð
Innöndunarlyf
Innöndunarsterar eru gefnir þeim sem hafa undirliggjandi loftvegasjúkdóm eins og astma og langvinna lungnateppu.1 Langvirk berkjuvíkkandi lyf henta þeim sem eru mæðnir, einkum við áreynslu.
Gammaglobúlín-meðferð
Ef um er að ræða meðfæddan skort á mótefnum er gefin uppbótarmeðferð með gammaglobúlínum.6 Við áunninn ónæmisbrest með lækkuðum gildum á IgG og/eða undirflokkum kemur uppbótarmeðferð til greina hjá þeim sem sýna skerta mótefnamyndun við pneumókokka-bólusetningu og svara ekki vel langtíma sýklalyfjameðferð.1
Skurðaðgerðir
Ef berkjuskúlk er staðbundið í einu blaði lunga og veldur miklum einkennum eins og til dæmis tíðum öndunarfærasýkingum sem skerða lífsgæði sjúklings, kemur til greina að fjarlægja blaðið með skurðaðgerð. Árið 2009 birtist grein sem lýsti greiningu og meðferð 18 sjúklinga á Íslandi sem farið höfðu í brottnám á miðblaði hægra lunga vegna endurtekinna sýkinga.60 Af þeim voru 7, eða 39%, með berkjuskúlk á tölvusneiðmynd. Við skoðun vefjasýna reyndist helmingur hafa berkjuskúlk.
Meðferð bráðra versnana
Ef sjúklingur er með berkjuskúlk tengt öðrum sjúkdómum í brjóstholi er meðferð versnunar eins og klínískar leiðbeiningar um undirliggjandi sjúkdóma segja til um.1 Þannig eru sterar, sýklalyf og berkjuvíkkandi lyf gefin þeim sem hafa undirliggjandi astma eða langvinna lungnateppu. Sterar og berkjuvíkkandi lyf gagnast eingöngu þeim sem hafa undirliggjandi teppusjúkdóm í lungum og eru ekki gefin þeim sem ekki hafa þessa sjúkdóma. Sýklalyf eru mikilvægur þáttur í meðferð bráðra versnana. Ræktun á hrákasýni getur hjálpað til við að greina um hvaða bakteríur sé að ræða. Einnig geta niðurstöður fyrri hrákasýna verið leiðbeinandi um hvaða sýklalyf væri rétt að nota. Klínískar leiðbeiningar ráðleggja að sýklalyf séu gefin í lengri tíma en að jafnaði við öndunarfærasýkingar.1,6 Þannig er almennt mælt með gjöf þeirra í 14 daga.51 Þá getur aukin loftvegahreinsun verið gagnleg meðan á bráðri versnun stendur. Mælt er með daglegri aðstoð sjúkraþjálfara hjá þeim sem leggjast inn á sjúkrahús. Almennri stuðningsmeðferð er einnig beitt, eins og súrefnisgjöf og öndunarvélameðferð ef þörf krefur. Blóðhósti getur verið eitt af einkennum versnana. Ef um er að ræða mikið magn er sjúklingur lagður inn á sjúkrahús. Gefin eru sýklalyf í æð og gengið úr skugga um að blóðstorknun sé eðlileg. Þá eru öll blóðþynnandi lyf stöðvuð. Ef þetta dugar ekki geta röntgenlæknar með inngripi lokað lungnaslagæðum til svæðis sem blæðing kemur frá.
Eftirlit
Mælt er með því að gera sýklaræktun frá hráka að minnsta kosti einu sinni á ári í stöðugu ástandi og þegar að einkenni versna.6 Að jafnaði er líka gerð berklaræktun. Þeir sem eru með alvarlegra form ættu að vera í eftirliti hjá læknum með sérþekkingu á berkjuskúlki til viðbótar við heimilislækni.1
Framtíðin
Mikilvægt er að greina berkjuskúlk eins fljótt og hægt er til þess að hægt sé að veita rétta meðferð sem getur rofið þann vítahring sem oft er til staðar hjá sjúklingum með berkjuskúlk. Þá er mikilvægt að finna lífvísa sem geta sagt til um framþróun sjúkdómsins. Betri greiningar á sýklafræði myndu vanda enn frekar notkun sýklalyfja og vöntun er á meðferð við loftvegabólgunni sem er til staðar og einkennist af daufkirningum.
Lokaorð
Berkjuskúlk er sjúkdómur sem einkennist af útvíkkuðum berkjum. Mikilvægt er að læknar hafi berkjuskúlk í huga þegar þeir standa frammi fyrir sjúklingum með langvinnan hósta með eða án slímuppgangs og sögu um endurteknar öndunarfærasýkingar. Greining fæst með tölvusneiðmynd af brjóstholi og ítarlegri rannsóknir geta leitt til greiningar undirliggjandi sjúkdóma þar sem sérhæfð meðferð dregur úr áhrifum sjúkdómsins á berkjurnar. Meðferðin er fólgin í því að meðhöndla meðfylgjandi sjúkdóm, gefa sýklalyf til lengri eða skemmri tíma og stuðla að loftvegahreinsun. Þá er lungnaendurhæfing og regluleg líkamsþjálfun mikilvæg eins og í öðrum langvinnum lungnasjúkdómum.
Heimildir
| 1. Hill AT, Sullivan AL, Chalmers JD, et al. British Thoracic Society Guideline for bronchiectasis in adults. Thorax 2019; 74 (Suppl 1): 1-69. https://doi.org/10.1136/thoraxjnl-2018-212463 PMid:30545985 |
||||
| 2. Lesan A, Lamle AE. Short review on the diagnosis and treatment of bronchiectasis. Med Pharm Rep 2019; 92: 111-6. https://doi.org/10.15386/cjmed-1060 PMid:31086836 PMCid:PMC6510365 |
||||
| 3. Boucher RC. Muco-Obstructive Lung Diseases. N Engl J Med 2019; 380: 1941-53. https://doi.org/10.1056/NEJMra1813799 PMid:31091375 |
||||
| 4. Juliusson G, Gudmundsson G. Diagnostic imaging in adult
non-cystic fibrosis bronchiectasis. Breathe (Sheff) 2019; 15: 190-7. https://doi.org/10.1183/20734735.0009-2019 PMid:31508157 PMCid:PMC6717619 |
||||
| 5. Flume PA, Chalmers JD, Olivier KN. Advances in bronchiectasis: endotyping, genetics, microbiome, and disease heterogeneity. Lancet 2018; 392: 880-90. |
||||
| 6. Polverino E, Goeminne PC, McDonnell MJ, et al. European Respiratory Society guidelines for the management of adult bronchiectasis. Eur Respir J 2017; 50: 1700629. https://doi.org/10.1183/13993003.00629-2017 PMid:28889110 |
||||
| 7. Kocurek EG, Jagana R. Noncystic fibrosis bronchiectasis management: opportunities and challenges. Curr Opin Pulm Med 2019; 25: 192-200. https://doi.org/10.1097/MCP.0000000000000562 PMid:30640187 |
||||
| 8. Chalmers JD, Elborn JS. Reclaiming the name 'bronchiectasis'. Thorax 2015; 70: 399-400. https://doi.org/10.1136/thoraxjnl-2015-206956 PMid:25791834 |
||||
| 9. Lonni S, Chalmers JD, Goeminne PC, et al. Etiology of Non-Cystic Fibrosis Bronchiectasis in Adults and Its Correlation to Disease Severity. Ann Am Thorac Soc 2015; 12: 1764-70. https://doi.org/10.1513/AnnalsATS.201507-472OC PMid:26431397 PMCid:PMC5467084 |
||||
| 10. Chalmers JD, Sethi S. Raising awareness of bronchiectasis in primary care: overview of diagnosis and management strategies in adults. NPJ Prim Care Respir Med 2017; 27: 18. https://doi.org/10.1038/s41533-017-0019-9 PMid:28270656 PMCid:PMC5434781 |
||||
| 11. Quint JK, Millett ER, Joshi M, et al. Changes in the incidence, prevalence and mortality of bronchiectasis in the UK from 2004 to 2013: a population-based cohort study. Eur Respir J 2016; 47: 186-93. https://doi.org/10.1183/13993003.01033-2015 PMid:26541539 PMCid:PMC4982534 |
||||
| 12. Snell N, Gibson J, Jarrold I, et al. Epidemiology of bronchiectasis in the UK: Findings from the British lung foundation's 'Respiratory health of the nation' project. Respir Med 2019; 158: 21-3. https://doi.org/10.1016/j.rmed.2019.09.012 PMid:31550642 |
||||
| 13. Quint JK, Smith MP. Paediatric and adult bronchiectasis: Diagnosis, disease burden and prognosis. Respirology 2019; 24: 413-22. https://doi.org/10.1111/resp.13495 PMid:30779274 |
||||
| 14. Aliberti S, Sotgiu G, Lapi F, et al. Prevalence and incidence of bronchiectasis in Italy. BMC Pulm Med 2020; 20: 15. https://doi.org/10.1186/s12890-020-1050-0 PMid:31948411 PMCid:PMC6966816 |
||||
| 15. Cole PJ. Inflammation: a two-edged sword--the model of bronchiectasis. Eur J Respir Dis Suppl 1986; 147: 6-15. | ||||
| 16. Gramegna A, Amati F, Terranova L, et al. Neutrophil elastase in bronchiectasis. Respir Res 2017; 18: 211. https://doi.org/10.1186/s12931-017-0691-x PMid:29258516 PMCid:PMC5735855 |
||||
| 17. Dente FL, Bilotta M, Bartoli ML, et al. Neutrophilic Bronchial Inflammation Correlates with Clinical and Functional Findings in Patients with Noncystic Fibrosis Bronchiectasis. Mediators Inflamm 2015; 2015: 642503. https://doi.org/10.1155/2015/642503 PMid:26819500 PMCid:PMC4706949 |
||||
| 18. Bedi P, Davidson DJ, McHugh BJ, et al. Blood Neutrophils Are Reprogrammed in Bronchiectasis. Am J Respir Crit Care Med 2018; 198: 880-90. https://doi.org/10.1164/rccm.201712-2423OC PMid:29733693 PMCid:PMC6173062 |
||||
| 19. Watt AP, Brown V, Courtney J, et al. Neutrophil apoptosis, proinflammatory mediators and cell counts in bronchiectasis. Thorax 2004; 59: 231-6. https://doi.org/10.1136/thx.2003.008037 PMid:14985560 PMCid:PMC1746966 |
||||
| 20. Amati F, Simonetta E, Gramegna A, et al. The Biology of Pulmonary Exacerbations in Bronchiectasis. Eur Respir Rev 2019; 28: 190055. https://doi.org/10.1183/16000617.0055-2019 PMid:31748420 |
||||
| 21. Chalmers JD, Moffitt KL, Suarez-Cuartin G, et al. Neutrophil Elastase Activity Is Associated with Exacerbations and Lung Function Decline in Bronchiectasis. Am J Respir Crit Care Med 2017; 195: 1384-93. https://doi.org/10.1164/rccm.201605-1027OC PMid:27911604 PMCid:PMC5443898 |
||||
| 22. Norman AW. From vitamin D to hormone D: fundamentals of the vitamin D endocrine system essential for good health. Am J Clin Nutr 2008; 88: 491S-9S. https://doi.org/10.1093/ajcn/88.2.491S PMid:18689389 |
||||
| 23. Wang TT, Nestel FP, Bourdeau V, et al. Cutting edge: 1,25-dihydroxyvitamin D3 is a direct inducer of antimicrobial peptide gene expression. J Immunol 2004; 173: 2909-12. https://doi.org/10.4049/jimmunol.173.5.2909 https://doi.org/10.4049/jimmunol.173.10.6490-c PMid:15322146 |
||||
| 24. Chalmers JD, McHugh BJ, Docherty C, et al. Vitamin-D deficiency is associated with chronic bacterial colonisation and disease severity in bronchiectasis. Thorax 2013; 68: 39-47. https://doi.org/10.1136/thoraxjnl-2012-202125 PMid:23076388 |
||||
| 25. Amati F, Franceschi E, Gramegna A, et al. Investigating the Etiology of Bronchiectasis: You Do Not Find What You Do Not Look For. Respiration 2017; 93: 228-9. https://doi.org/10.1159/000455880 PMid:28110337 |
||||
| 26. Altenburg J, Wortel K, van der Werf TS, et al. Non-cystic fibrosis bronchiectasis: clinical presentation, diagnosis and treatment, illustrated by data from a Dutch Teaching Hospital. Neth J Med 2015; 73: 147-54. | ||||
| 27. Borekci S, Halis AN, Aygun G,et al. Bacterial colonization and associated factors in patients with bronchiectasis. Ann Thorac Med 2016; 11: 55-9. https://doi.org/10.4103/1817-1737.172297 PMid:26933458 PMCid:PMC4748616 |
||||
| 28. Dimakou K, Triantafillidou C, Toumbis M, et al. P. Non CF-bronchiectasis: Aetiologic approach, clinical, radiological, microbiological and functional profile in 277 patients. Respir Med 2016; 116: 1-7. https://doi.org/10.1016/j.rmed.2016.05.001 PMid:27296814 |
||||
| 29. McDonnell MJ, Jary HR, Perry A, et al. Non cystic fibrosis bronchiectasis: A longitudinal retrospective observational cohort study of Pseudomonas persistence and resistance. Respir Med 2015; 109: 716-26. https://doi.org/10.1016/j.rmed.2014.07.021 PMid:25200914 |
||||
| 30. Guan WJ, Gao YH, Xu G, et al. Aetiology of bronchiectasis in Guangzhou, southern China. Respirology 2015; 20: 739-48. https://doi.org/10.1111/resp.12528 PMid:25819403 |
||||
| 31. Aksamit TR, O'Donnell AE, Barker A, et al. Adult Patients With Bronchiectasis: A First Look at the US Bronchiectasis Research Registry. Chest 2017; 151: 982-92. https://doi.org/10.1016/j.chest.2016.10.055 PMid:27889361 PMCid:PMC6026266 |
||||
| 32. Tunney MM, Einarsson GG, Wei L, et al. Lung microbiota and bacterial abundance in patients with bronchiectasis when clinically stable and during exacerbation. Am J Respir Crit Care Med 2013; 187: 1118-26. https://doi.org/10.1164/rccm.201210-1937OC PMid:23348972 PMCid:PMC3734618 |
||||
| 33. Gao YH, Guan WJ, Xu G, et al. The role of viral infection in pulmonary exacerbations of bronchiectasis in adults: a prospective study. Chest 2015; 147: 1635-43. https://doi.org/10.1378/chest.14-1961 PMid:25412225 PMCid:PMC7094490 |
||||
| 34. Barb JJ, Oler AJ, Kim HS, Chalmers N, Wallen GR, Cashion A, et al. Development of an Analysis Pipeline Characterizing Multiple Hypervariable Regions of 16S rRNA Using Mock Samples. PLoS One 2016; 11: e0148047. https://doi.org/10.1371/journal.pone.0148047 PMid:26829716 PMCid:PMC4734828 |
||||
| 35. Cox MJ, Turek EM, Hennessy C, et al. Longitudinal assessment of sputum microbiome by sequencing of the 16S rRNA gene in non-cystic fibrosis bronchiectasis patients. PLoS One 2017; 12: e0170622. https://doi.org/10.1371/journal.pone.0170622 PMid:28170403 PMCid:PMC5295668 |
||||
| 36. Gao YH, Guan WJ, Liu SX, et al. Aetiology of bronchiectasis in adults: A systematic literature review. Respirology 2016; 21: 1376-83. https://doi.org/10.1111/resp.12832 PMid:27321896 |
||||
| 37. Rogliani P, Sforza M, Calzetta L. The impact of comorbidities on severe asthma. Curr Opin Pulm Med 2020; 26: 47-55. https://doi.org/10.1097/MCP.0000000000000640 PMid:31644439 |
||||
| 38. Ni Y, Shi G, Yu Y, et al. Clinical characteristics of patients with chronic obstructive pulmonary disease with comorbid bronchiectasis: a systemic review and meta-analysis. Int J Chron Obstruct Pulmon Dis 2015; 10: 1465-75. https://doi.org/10.2147/COPD.S83910 PMid:26251586 PMCid:PMC4524532 |
||||
| 39. Gramegna A, Aliberti S, Seia M, et al. When and how ruling out cystic fibrosis in adult patients with bronchiectasis. Multidiscip Respir Med 2018; 13 (Suppl 1): 29. https://doi.org/10.1186/s40248-018-0142-7 PMid:30151190 PMCid:PMC6101074 |
||||
| 40. Agarwal R, Chakrabarti A, Shah A, et al. Allergic bronchopulmonary aspergillosis: review of literature and proposal of new diagnostic and classification criteria. Clin Exp Allergy 2013; 43: 850-73. https://doi.org/10.1111/cea.12141 PMid:23889240 |
||||
| 41. Perry E, Eggleton P, De Soyza A, Hutchinson D, Kelly C. Increased disease activity, severity and autoantibody positivity in rheumatoid arthritis patients with co-existent bronchiectasis. Int J Rheum Dis 2017; 20: 2003-11. https://doi.org/10.1111/1756-185X.12702 PMid:26200759 |
||||
| 42. Andonopoulos AP, Yarmenitis S, Georgiou P, et al. Bronchiectasis in systemic sclerosis. A study using high resolution computed tomography. Clin Exp Rheumatol 2001; 19: 187-90. | ||||
| 43. Black H, Mendoza M, Murin S. Thoracic manifestations of inflammatory bowel disease. Chest 2007; 131: 524-32. https://doi.org/10.1378/chest.06-1074 PMid:17296657 |
||||
| 44. Honarbakhsh S, Taylor GP. High prevalence of bronchiectasis is linked to HTLV-1-associated inflammatory disease. BMC Infect Dis 2015; 15: 258. https://doi.org/10.1186/s12879-015-1002-0 PMid:26143070 PMCid:PMC4491414 |
||||
| 45. Bonilla FA, Khan DA, Ballas ZK, et al. Practice parameter for the diagnosis and management of primary immunodeficiency. J Allergy Clin Immunol 2015; 136: 1186-205. e1-78. | ||||
| 46. Dhalla F, Misbah SA. Secondary antibody deficiencies. Curr Opin Allergy Clin Immunol 2015; 15: 505-13. https://doi.org/10.1097/ACI.0000000000000215 PMid:26406183 |
||||
| 47. Aliberti S, Lonni S, Dore S, et al. Clinical phenotypes in adult patients with bronchiectasis. Eur Respir J 2016; 47: 1113-22. https://doi.org/10.1183/13993003.01899-2015 PMid:26846833 |
||||
| 48. van der Bruggen-Bogaarts BA, van der Bruggen HM, van Waes PF, Lammers JW. Screening for bronchiectasis. A comparative study between chest radiography and high-resolution CT. Chest 1996; 109: 608-11. https://doi.org/10.1378/chest.109.3.608 PMid:8617064 |
||||
| 49. Hill AT, Haworth CS, Aliberti S, et al. Pulmonary exacerbation in adults with bronchiectasis: a consensus definition for clinical research. Eur Respir J 2017; 49: 1700051. https://doi.org/10.1183/13993003.00051-2017 PMid:28596426 |
||||
| 50. McDonnell MJ, Aliberti S, Goeminne PC, et al. Comorbidities and the risk of mortality in patients with bronchiectasis: an international multicentre cohort study. Lancet Respir Med 2016; 4: 969-79. |
||||
| 51. Somayaji R, Goss CH. Duration of antibiotic therapy in non-cystic fibrosis bronchiectasis. Curr Pulmonol Rep 2019; 8: 160-5. https://doi.org/10.1007/s13665-019-00235-w PMid:31875166 PMCid:PMC6929711 |
||||
| 52. Laska IF, Chalmers JD. Treatment to prevent exacerbations in bronchiectasis: macrolides as first line? Eur Respir J 2019; 54: 1901213. https://doi.org/10.1183/13993003.01213-2019 PMid:31320480 |
||||
| 53. Laska IF, Crichton ML, Shoemark A, et al. The efficacy and safety of inhaled antibiotics for the treatment of bronchiectasis in adults: a systematic review and meta-analysis. Lancet Respir Med 2019; 7: 855-69. |
||||
| 54. O'Neill K, O'Donnell AE, Bradley JM. Airway clearance, mucoactive therapies and pulmonary rehabilitation in bronchiectasis. Respirology 2019; 24: 227-37. https://doi.org/10.1111/resp.13459 PMid:30650472 |
||||
| 55. Tambascio J, de Souza HCD, Martinez R, Baddini-Martinez JA, Barnes PJ, Gastaldi AC. Effects of an Airway Clearance Device on Inflammation, Bacteriology, and Mucus Transport in Bronchiectasis. Respir Care 2017; 62: 1067-74. https://doi.org/10.4187/respcare.05214 PMid:28733314 |
||||
| 56. Main E, Grillo L, Rand S. Airway clearance strategies in cystic fibrosis and non-cystic fibrosis bronchiectasis. Semin Respir Crit Care Med 2015; 36: 251-66. https://doi.org/10.1055/s-0035-1546820 PMid:25826592 |
||||
| 57. McCullough AR, Tunney MM, Stuart Elborn J, at al. Predictors of adherence to treatment in bronchiectasis. Respir Med 2015; 109: 838-45. https://doi.org/10.1016/j.rmed.2015.04.011 PMid:25959236 |
||||
| 58. Herrero-Cortina B, Vilaró J, Martí D, et al. Short-term effects of three slow expiratory airway clearance techniques in patients with bronchiectasis: a randomised crossover trial. Physiotherapy 2016; 102: 357-64. https://doi.org/10.1016/j.physio.2015.07.005 PMid:26712530 |
||||
| 59. Lee AL, Hill CJ, McDonald CF, et al. Pulmonary Rehabilitation in Individuals With Non-Cystic Fibrosis Bronchiectasis: A Systematic Review. Arch Phys Med Rehabil 2017; 98: 774-82. e1. https://doi.org/10.1016/j.apmr.2016.05.017 PMid:27320420 |
||||
| 60. Einarsson JT, Einarsson JG, Isaksson H, et al. Middle lobe syndrome: a nationwide study on clinicopathological features and surgical treatment. Clin Respir J 2009; 3: 77-81. https://doi.org/10.1111/j.1752-699X.2008.00109.x PMid:20298381 |
||||