04. tbl. 96.árg. 2010
Fræðigrein
Tilfelli mánaðarins: Margúll í kviðvöðva
Sextíu og fimm ára kona leitaði á bráðamóttöku eftir nokkurra klukkustunda slæman, stöðugan verk um neðanverðan kvið sem kom í kjölfar kröftugs hósta. Hún hafði ekki fundið fyrir slíkum verk áður. Hún var almennt hraust og tók engin lyf. Við skoðun fannst um fimm cm. fyrirferð í vinstri neðri fjórðungi kviðar og var ávöl 5 cm sem var aum viðkomu. Blóðrannsóknir voru allar eðlilegar, þar á meðal blóðhagur, elektrólýtar, kreatínin og CRP. Strimilspróf af þvagi var einnig eðlilegt. Tekin var tölvusneiðmynd af kvið sem sýnd er á mynd 1.
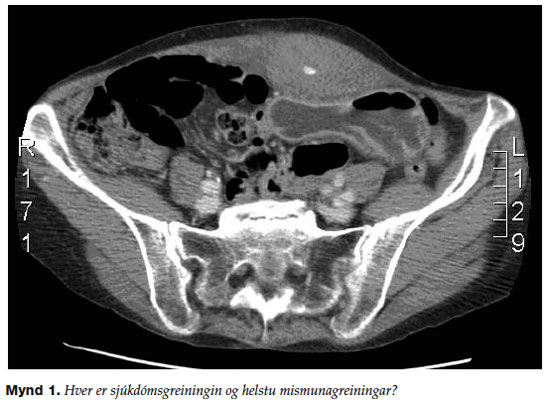
Svar við tilfelli mánaðarins
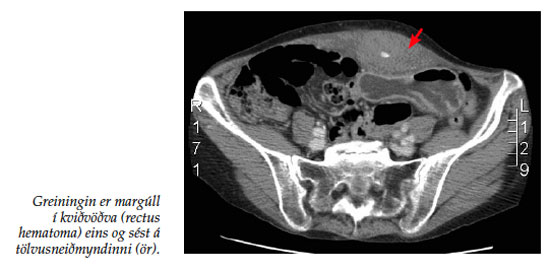
Orsökin er blæðing í slíður beina kviðvöðvans (m.rectus abdomins) vöðvans, oftast frá efri og neðri uppmagálsslag- og bláæðum (aa./vv. epigastrica superior, inferior) eða greinum þeirra, eða vegna beins áverka á vöðvann.1 Þetta er frekar sjaldgæft fyrirbæri en tíðnin mældist 1,8% í rannsókn á 1257 sjúklingum sem fóru í ómskoðun af kvið vegna bráðra kviðverkja.2 Tíðnin hefur aukist og skýrist af hækkandi aldri sjúklinga og aukinni notkun blóðþynningarlyfja.3 Lítið er vitað um áhættuþætti fyrir myndun margúls í kviðvöðva. Flestar greinar lýsa fáum tilfellum en stærsta rannsóknin tekur til 126 tilfella.1 Margúll í kviðvöðva er næstum helmingi algengari hjá konum og er ástæðan fyrir því ekki þekkt.1 Aðrir áhættuþættir margúls í kviðvöðva en þegar hafa verið nefndir eru þungun, blóðþynningarmeðferð, hósti eða önnur áreynsla á kviðvegg. Einnig má nefna beina áverka á kviðvegg, til dæmis við skurðaðgerðir og jafnvel nálastungumeðferð.4, 5 Í rannsókn á 126 tilfellum var hósti talinn orsaka allt að þriðjung tilfella en í sömu rannsókn voru tveir af hverjum þremur sjúklingum á blóðþynningarmeðferð.1 Meðalaldur sjúklinga í þremur rannsóknum var á bilinu 57-76 ár.1-3 Algengustu einkenni eru kviðverkur eða í um 84% tilfella og fyrirferð í kviðvegg, í 63% tilfella,1 hvort tveggja einkenni sem sáust hjá sjúklingnum sem er lýst hér að framan. Önnur einkenni eru blóðleysi, mar á kviðvegg, ógleði, uppköst, hraður hjartsláttur og lágþrýstingur. Fothergill lýsti árið 1926 teikni sem oft sést hjá þessum sjúklingum. Ef fyrirferð þreifast bæði þegar sjúklingur liggur flatur og situr upp til hálfs er fyrirferðin í kviðveggnum fremur en inni í kviðarholinu og nefnist þetta Fothergills-teikn.6 Sjaldgæfara er að sjá Cullen-teikn sem er mar umhverfis nafla og Grey-Turner teikn sem er mar í flönkum og merki um aftanskinu (retroperitoneal) blæðingu. Þessi tvö teikn koma yfirleitt ekki fram fyrr en eftir þrjá til fjóra daga og geta sést við aðra sjúkdóma eins og alvarlega briskirtilsbólgu.3 Greiningu er best að staðfesta með tölvusneiðmynd sem hefur allt að 100% næmi, en ómskoðun kemur einnig til greina þótt næmi hennar sé lakara eða 71%.7 Oft verður töf á greiningu vegna rangrar greiningar en margúll í kviðvöðva hefur verið ranglega greindur sem botnlangabólga, stækkuð þvagblaðra, miltisstækkun og fylgjulos.3 Margar mismunagreiningar koma til greina en í þessu tilfelli eru þær helstu ristilpokabólga, kviðslit og æxli í ristli eða eggjastokk. Meðferð margúla er í flestum tilfellum einkennameðferð sem felur í sér verkjameðferð og blóðgjöf eftir þörfum. Einnig getur þurft að snúa við og hætta blóðþynningarmeðferð. Í tilfellum þar sem þörf er á inngripi er fyrsta meðferð blóðreksmeðferð með aðstoð æðamyndatöku.8 Ef framkvæma þarf skurðaðgerð er margúllinn fjarlægður um leið og reynt er að uppræta blæðinguna.3 Dánartíðni er frá 1,6-4% og allt að 25% fyrir sjúklinga á blóðþynningarmeðferð.1, 9 Helstu fylgikvillar eru sýkingar og endurtekinn margúll sem gerist hvort tveggja í um 2% tilfella.1 Sjaldgæfari fylgikvillar eru heilkenni kviðarþrýstings (abdominal com-partment syndrome), lost og kransæðastífla.3, 9
Sjúklingurinn í tilfellinu var lagður inn til verkjastillingar og jafnaði sig á nokkrum dögum án inngrips. Hún var við góða heilsu við eftirlit eftir útskrift.
Margúll í kviðvöðva er fremur sjaldgæft fyrirbæri sem mikilvægt er að muna eftir við mismunagreiningu bráðra kviðverkja, einkum hjá eldri konum á blóðþynningarmeðferð.
Heimildir
- Cherry WB, Mueller PS. Rectus sheath hematoma: review of 126 cases at a single institution. Medicine 2006; 85: 105-10.
- Klinger PJ, Wetscher G, Glaser K, Tschmelitsch J, Schmid T, Hinder RA. The use of ultrasound to differentiate rectus sheath hematoma from other acute abdominal disorders. Surg Endosc 1999; 13: 1129-34.
- Fitzgerald JEF, Fitzgerald LA, Anderson FE, Acheson AG. The changing nature of rectus sheath haematoma: case series and literature review. Int J Surg 2009; 7: 150-4.
- Cheng SP, Liu CL. Rectus sheath hematoma after acupuncture. J Emerg Med 2005; 29: 101-2.
- Humprey R, Carlan SJ, Greenbaum L. Rectus sheath hematoma in pregnancy. J Clin Ultrasound 2001; 29: 306-11.
- Fothergill WE. Hematoma in the abdominal wall simulating pelvic new growth. BMJ 1926; 1: 941-2.
- Moreno Gallego A, Aguayo JL, Flores B, et al. Ultrasonography and computed tomography reduce unnecessary surgery in abdominal rectus sheath haematoma. Br J Surg 1997; 84: 1295-7.
- Zack JR, Ferral H, Postoak D, Wholey M. Coil embolization of rectus sheath hemorrhage. J Trauma 2001; 51: 793-5.
- Donaldson J, Knowles CH, Clark SK, Renfrew I, Lobo MD. Rectus sheath haematoma associated with low molecular weight heparin: a case series. Ann R Coll Surg Engl 2007; 89: 309-12.
