Fræðigreinar
Þrjár einfaldar leiðir til nákvæmari greiningar háþrýstings
Ágrip
Tilgangur: Flestir sem greindir hafa verið með háþrýsting hafa fengið greininguna eftir þrjár eða færri mælingar á blóðþrýstingi hjá lækni. Þetta skyndimat gæti leitt til ónákvæmni í greiningu, ónauðsynlegrar meðhöndlunar og minni meðferðarávinnings en efni standa til. Við höfum reynt að meta hversu nákvæm greining fæst með hefðbundnum aðferðum og skoðað hagnýt ráð sem beita mætti til þess að bæta öryggi greiningarinnar án þess að seinka greiningu um of. Efniviður og aðferðir: 3965 manns var fylgt eftir í lyfleysuhluta "MRC Mild Hypertension Trial" (Medical Research Council). Hlutfall hópsins sem myndi hafa valist til meðferðar samkvæmt algengum klínískum vinnubrögðum var metið og einnig var reynt að áætla nákvæmni þeirrar greiningar með samanburði við meðalþrýsting eftir meira en sex mánaða eftirfylgni sem var talið ígildi raunverulegs langtímablóðþrýstings. Við litum á kosti þess að nota meðalþrýsting nokkurra heimsókna, eftirlit og bið í tiltölulega skamman tíma (þrjá mánuði) og áhrif þess að taka tillit til breytileika blóðþrýstings hvers einstaklings.
Niðurstöður: Greining háþrýstings eftir þriggja mánaða eftirlit fremur en eftir þrjár mælingar minnkar hópinn sem talinn er hafa háþrýsting um næstum 12%. Ekki virtist ávinningur af því að lengja eftirlitið frekar. Greining háþrýstings samkvæmt þeim hefðbundnu vinnubrögðum sem oftast er beitt núna er ónákvæm og leiðir hugsanlega til rangrar greiningar hjá allt að 69% einstaklinga. Ónákvæmnina má minnka um allt að 18% með því að bíða með greiningu í þrjá mánuði og með því að nota meðalblóðþrýsting nokkurra heimsókna. Auðveldara reynist að spá fyrir um raunverulegan langtímablóðþrýsting með því að leggja mat á breytileika blóðþrýstings.
Ályktun: Nokkur ónákvæmni í greiningu háþrýstings er óhjákvæmileg en auka má verulega öryggi greiningarinnar með því að fylgja fólki eftir í þrjá mánuði, nota meðalblóðþrýsting og leggja mat á breytileika blóðþrýstings hvers og eins.
English Summary |
| Benediktsson R, Padfield PL Three simple steps for improving diagnostic accuracy in hypertension Læknablaðið 2003; 89: 105-9 Objective: Most patients have only had three measurements of blood pressure before being labelled as hypertensive. This abbreviated assessment may lead to inaccurate classification, unnecessary treatment and dilution in treatment benefit for the population. We aimed to explore how accurate current methods are in diagnosing mild hypertension, and to explore practical methods of improving targeting of antihypertensive treatment using clinic visits but without lengthy observation. Material and methods: We applied current diagnostic methods to 3965 individuals with mild hypertension who were followed for a year in the placebo arm of the MRC Mild Hypertension Trial (Medical Research Council). We thus calculated the proportion selected for treatment by current methods and the diagnostic accuracy, using average blood pressure beyond six months as representing "true" long-term blood pressure. We looked at the benefit of averaging blood pressures, prolonging observation modestly and estimating within-person blood pressure variability. Results: Prolonging observation to three months selects a smaller (by about 12%) proportion of the sample for treatment. At three months the proportion of the sample selected is similar to the proportion defined as "truly" hypertensive. The diagnostic accuracy of current methods is poor with up to 69% discrepancy in classification. This discrepancy was improved in absolute terms by up to 18% by prolonging observation to three months and using average blood pressures. Identifying those individuals with low within-person variability allows marked improvement in the prediction of "true" hypertension. Conclusion: Although some inaccuracy in the diagnosis of hypertension is inevitable, observation for three months, averaging blood pressures and estimating within-person blood pressure variability can markedly improve upon current methods used for targeting antihypertensive treatment. Key words: hypertension, blood pressure monitoring, blood pressure, clinical guidelines. Correspondence: Rafn Benediktsson, rafn@efnaskipti.com |
Inngangur
Háþrýstingur er líklega enn vangreindur en enginn efast nú um að ávinningur er af meðhöndlun svæsins háþrýstings. Hins vegar getur verið erfitt að ákveða hvort einstaklingar með vægan háþrýsting á mörkum meðhöndlunarskilmerkja hafi raunverulega háþrýsting og þurfi lyfjameðferð. Núverandi klínískar leiðbeiningar um meðhöndlun háþrýstings (1, 2) leggja því til að fólki sé fylgt eftir í nokkurn tíma áður en meðferð er hafin. Aftur á móti ber leiðbeiningum um háþrýsting hvorki fyllilega saman um hve lengi skyldi fylgjast með einstaklingnum áður en meðferð er hafin né hvernig eigi að nota þær mælingar sem fást á tímabilinu - á að horfa á allar mælingarnar eða bara þær síðustu? Snemma á síðasta áratug var talið að um 90% þeirra sem meðhöndlaðir eru við háþrýstingi hafi fengið greininguna eftir færri en þrjár blóðþrýstingsmælingar (3, 4). Engin gögn eru fyrirliggjandi sem bent gætu til betri vinnubragða hér á landi heldur virðast íslenskir læknar steyptir í svipað mót og erlendir starfsbræður þeirra hvað varðar fylgni við leiðbeiningar (5).
Greining háþrýstings eftir ekki fleiri en þrjár blóðþrýstingsmælingar er ekki mjög frábrugðið vali einstaklinga inn í bresku Medical Research Council (MRC) rannsóknina (6) þar sem sýnt var fram á tölfræðilegan ávinning af lyfjameðferð við vægum háþrýstingi sem skilgreindur var sem slagbilsþrýstingur <200 mm Hg og hlébilsþrýstingur á bilinu 90-109 mm Hg.
Með úrvinnslu þeirri er hér birtist reynum við að meta hversu nákvæm greining háþrýstings fæst með núverandi aðferðum (3, 4) en það gerðum við með því að nýta okkur lyfleysuhluta MRC rannsóknarinnar. Við leggjum til þrjú einföld ráð sem gætu bætt greiningu háþrýstings án þess að þurfa mjög langan biðtíma áður en meðferð hefst.
Efniviður og aðferðir
Þýði og gefnar forsendurTil úrvinnslu höfðum við blóðþrýstingsgildi 8654 einstaklinga sem fylgt var eftir í lyfleysuhluta MRC rannsóknarinnar (6). Fullkomin gögn voru til fyrir eitt ár hjá 3965 manns og var fólkið tekið með í núverandi úrvinnslu. Í MRC rannsókninni var blóðþrýstingur mældur á heilsugæslustöðvum af sérþjálfuðum rannsóknarmönnum og notast var við Hawksley-Random-Zero blóðþrýstingsmæla, þannig að skekkja tengd rannsóknaraðila og tæknilegum málum var í lágmarki. Blóðþrýstingur var metinn fjórum sinnum áður en að slembiröðun kom. Meðaltal tveggja fyrstu mælinga var í gagnagrunni kallað skimunarþrýstingur og meðaltal mælinga þrjú og fjögur var kallað inntökuþrýstingur. Einstaklingar voru teknir inn í rannsóknina ef inntökuþrýstingur var á bilinu 90-109 mm Hg í hlébili og <200 mm Hg í slagbili. Blóðþrýstingsmælingarnar voru síðan gerðar eftir tvær, fjórar, 6, 8, 10, 12, 26, 39 og 52 vikur.
Við höfum valið hlébilsþrýsting 90 eða 100 og slagbilsþrýsting 160 sem skilgreiningu á háþrýstingi (meðhöndlunarskilmerki). Sem nálgun að líklegum núverandi venjum lækna við greiningu háþrýstings völdum við blóðþrýsting á viku tvö (þriðji skráður blóðþrýstingur í gagnagrunni en í raun fimmta heimsóknin). Vefjaskemmd af völdum háþrýstings tengist sterkar meðalblóðþrýstingi heldur en einstökum mælingum (7) og þar sem engar klínískar leiðbeiningar leggja til að beðið sé með meðhöndlun lengur en í sex mánuði höfum við valið meðaltal blóðþrýstings þriggja heimsókna við 26., 39. og 52. viku sem ígildi raunverulegs langtímablóðþrýstings.
Hlutfall hópsins sem velst til meðferðar
Við litum fyrst á hlutfall heildarhópsins sem yrði valið til meðferðar samkvæmt ofangreindum skilmerkjum um háþrýsting ef núverandi klínískum venjum (3, 4) væri fylgt. Í öðru lagi litum við á það hlutfall sem yrði valið til meðferðar ef meðalþrýstingur síðustu þriggja heimsóknanna eftir þriggja mánaða biðtíma væri lagður til grundvallar greiningu. Báðar aðferðirnar voru síðan bornar saman við hlutfallið sem taldist raunverulega með háþrýsting samkvæmt okkar skilgreiningu (það er meðalblóðþrýstingur 26., 39. og 52. viku).
Nákvæmni greiningar
Alþekktur er breytileiki blóðþrýstings hvers einstaklings. Því er mögulegt að þó það hlutfall hópsins sem velst til meðferðar sé óbreytt frá einum tíma til annars, að ekki sé um sömu einstaklinga að ræða í hvert sinn (fólk gæti verið talið með háþrýsting á einum tímapunkti en með eðlilegan þrýsting á öðrum tímapunkti - og öfugt). Við reyndum að meta hversu algengt þetta er með því að reikna út greiningarnákvæmni fyrir mismunandi meðhöndlunarskilmerki miðað við núverandi klínískar venjur annars vegar og hins vegar flokkun sem byggir á meðalblóðþrýstingi síðustu þriggja heimsókna eftir þriggja mánaða eftirfylgni.
Greiningarnákvæmni var skilgreind sem það hlutfall manna sem var í ákveðnum hópi í upphafi sem féll í sama hóp við seinna mat. Seinna matið var raunverulegur langtímaþrýstingur, það er meðaltal eftir að minnsta kosti sex mánaða eftirfylgni (26., 39. og 52. vika).
Líkur á raunverulegum háþrýstingi
Gagnlegt væri ef finna mætti snemma þá einstaklinga sem líklegastir væru til að vera til langframa ofan tiltekinna meðhöndlunarskilmerkja (og þyrfti því ekki að fylgja eins lengi eftir áður en meðhöndlun hefst). Líklegt er að hér skipti tvennt máli, annars vegar hve hátt fyrir ofan meðhöndlunarskilmerki fyrstu blóðþrýstingsgildi viðkomandi reynast, og hins vegar hver eðlislægur breytileiki blóðþrýstings viðkomandi er (intraperson blood pressure variability).
Með tilliti til þessa skoðuðum við líkur á raunverulegum langtímaháþrýstingi, í þessu tilfelli skilgreindan sem hlébilsþrýsting 100 mm Hg (allar klínískar leiðbeiningar eru sammála um að meðhöndla skuli með lyfjum þá sem hafa hlébilsþrýsting 100 mm Hg).
Við reiknuðum því hve vel núverandi greiningarvenjur spá fyrir um langtímaháþrýsting, forspá samkvæmt meðalþrýstingi þriggja mælinga á þriggja mánaða tímabili, og forspá samkvæmt meðalþrýstingi þeirra sem höfðu lítinn breytileika eigin blóðþrýstings. Sem mælikvarða á breytileika blóðþrýstings hvers og eins notuðum við fráviksstuðul (coefficient of variation = FSBÞ) fyrir síðustu þrjú blóðþrýstingsgildi gagnagrunnsins innan þriggja mánaða eftirfylgni (FSBÞ = staðalfrávik/meðaltal x 100). Lægsta kvartíl fráviksstuðulsins var notað til að auðkenna þá sem höfðu minnstan breytileika í blóðþrýstingi sínum.
Niðurstöður
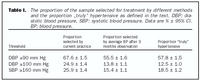
Hlutfall hópsins sem velst til meðferðarHve hátt hlutfall hópsins velst til meðferðar fer eftir meðferðarskilmerkjunum sem valin eru en einnig hve lengi hópnum er fylgt eftir áður en meðferð er hafin (tafla). Þær venjur sem við teljum vera algengar meðal lækna, það er að hefja meðferð eftir færri en þrjár blóðþrýstingsmælingar, velur marktækt stærri hluta (um það bil 10-12%) hópsins til meðferðar heldur en ef ákvörðun um meðferð er ekki tekin fyrr en eftir að minnsta kosti sex mánaða eftirfylgni. Hins vegar má minnka þetta misræmi með því að fylgja eftir í einungis þrjá mánuði og nota meðaltal síðustu þriggja heimsókna til greiningar. Með því móti velst svipað hlutfall til meðferðar eins og ef fylgt er eftir lengur en í sex mánuði (eða í allt að eitt ár).
Nákvæmni greiningar
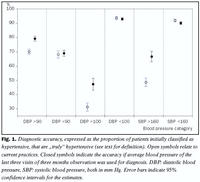
Nákvæmni greiningarinnar samkvæmt núverandi venjum lækna er breytileg, eða 31-92% (mynd 1). Þetta fer eftir meðhöndlunarskilmerkjum sem valin eru og sömuleiðis hvort úrvinnslan miðar við upphafsþrýsting fyrir ofan eða neðan viðkomandi meðhöndlunarskilmerki. Þetta þýðir að ef beitt er núverandi venjum, það er að greina háþrýsting eftir einungis þrjár heimsóknir, er hugsanlegt að allt að 69% einstaklinga séu meðhöndlaðir á fölskum forsendum (miðað við meðhöndlunarskilmerki 100 mm Hg í hlébili). Þetta greiningarmisræmi má bæta um allt að 18% með því að lengja eftirfylgni í þrjá mánuði og með því að nota meðaltal síðustu þriggja heimsókna til greiningar. Samt sem áður verður að telja nákvæmni greiningarinnar fremur laka, þannig eru einungis 47% einstaklinga sem í upphafi voru með meðalhlébilsþrýsting 100 mm Hg í sama flokki eftir árs eftirfylgni (það er 100 mm Hg) og raunar batnar nákvæmnin ekki þó fólkinu sé fylgt lengur eftir, eins og til dæmis ef 39. vika borin er saman 52. viku (gögn ekki birt).
Líkur á raunverulegum háþrýstingi
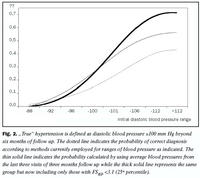
Miðgildi FSBÞ var 5,0 og 25. persentíl við 3,1. Ef beitt er þeim vinnuaðferðum sem algengastar eru núna eru líkur á raunverulegum háþrýstingi (langtímahlébilsþrýstingur 100 mm Hg) 0,23 ef upphafsþrýstingur í hlébili var á bilinu 100-104 mm Hg (mynd 2). Með því að lengja eftirfylgni í þrjá mánuði, nota meðalþrýsting og taka eingöngu tillit til þeirra sem hafa lítinn breytileika í eigin blóðþrýstingi (FSBÞ <3,1), eykst forspárgildið með tilliti til raunverulegs háþrýstings í 0,4 (upphafsþrýstingur á bilinu 100-104 í hlébili). Sjá má á mynd 2 að þeim mun hærri sem upphafsblóðþrýstingurinn er, því meiri líkur eru á að langtímaþrýstingurinn verði 100 mm Hg. Hins vegar eru líkurnar aldrei hærri en 0,4 ef beitt er þeim vinnuaðferðum sem líklegt er að séu algengar núna (3, 4) og verða aldrei hærri en 0,7 fyrir þá sem hafa lítinn breytileika í eigin blóðþrýstingi og meðalþrýsting í upphafi 112 mm Hg eða meira.
Umræða
Greining háþrýstings er ábyrgðarhluti sem oftast leiðir til ævilangrar lyfjameðhöndlunar. Hluti vandans við flokkun og greiningu á rætur að rekja til þess að blóðþrýstingur er samfelld breyta og að til staðar er talsverður breytileiki hjá hverjum og einum. Klínískar leiðbeiningar benda læknum á að fara sér hægt við greiningu og helsta ástæða þessa er sú skoðun að þetta muni koma í veg fyrir ofgreiningu þeirra sem raunverulega hafa eðlilegan þrýsting og því sé hægt að koma í veg fyrir óþarfa lyfjameðferð.Þó til séu rannsóknir sem benda til þess að útgáfa klínískra leiðbeininga geti breytt hegðun lækna (8), eru til margar rannsóknir sem benda til hins gagnstæða hvað varðar blóðþrýsting (9) og aðra sjúkdóma (10) enda er leiðbeiningaflóran æði fjölbreytt og reyndar fæstar klínískar leiðbeiningar aðgengilegar eða auðveldar í notkun.
Því verður að telja líklegast að flestir þeir er nú teljast hafa háþrýsting hafi fengið þá greiningu (og verið í framhaldi meðhöndlaðir með lyfjum) eftir einungis tvær til þrjár mælingar á blóðþrýstingi hjá lækni (3, 4). Þetta er reyndar nokkuð sambærilegt við það hvernig valið var inn í MRC rannsóknina á vægum háþrýstingi (6). Þó svo að MRC rannsóknin sýndi fram á tölfræðilegan ávinning af meðhöndlun háþrýstings með lyfjum þá þurfti að meðhöndla geysilegan fjölda fólks til þess að koma í veg fyrir eitt heilablóðfall, eða um 850 manns (number needed to treat eða NNT = 850). Nýrri rannsóknir hafa reyndar bent til talsvert meiri ávinnings af meðhöndlun háþrýstings og sömuleiðis hefur verið reiknað út að hefði valið verið gert með nákvæmari hætti hefði mátt lækka umrædda NNT tölu í MRC rannsókninni (11). Það er því augljóslega þörf einfaldra úrræða sem bætt geta öryggi greiningar háþrýstings.
Sú úrvinnsla sem hér birtist metur ágæti núverandi vinnubragða lækna með skoðun á lyfleysuhluta MRC rannsóknarinnar. Við komumst að þeirri niðurstöðu að vinnubrögðin leiði til ónákvæmni í greiningu háþrýstings og því hugsanlega til minni ávinnings af meðhöndlun en efni standa til, bæði fyrir einstaklinginn og samfélagið. Þannig (fyrir meðferðarskilmerki 100 mm Hg í hlébili) velja núverandi klínískar vinnuaðferðir ekki einungis of stóran hluta þjóðfélagsins til meðferðar (10-12% ofgreining - sjá töflu), heldur flokkar þessi aðferð ranglega allt að 69% einstaklinga (mynd 1).
Rannsóknir hafa bent til þess að blóðþrýstingur hóps sem fylgt er eftir muni ekki breytast verulega eftir þriggja til fjögurra mánaða eftirfylgni (12), eða eftir sex einstakar heimsóknir (13). Klínískar leiðbeiningar (1, 2) eru ekki mjög skýrar um hversu lengi á að fylgja eftir og eftirfylgni lengur en í sex mánuði er að okkar mati fulllöng og hætta á að fólk detti úr eftirliti. Niðurstöðurnar sem kynntar eru hér benda til þess að fullnægjandi sé að heimsækja lækni átta sinnum á þriggja mánaða tímabili og notast við meðalblóðþrýsting þriggja síðustu heimsóknanna til að taka ákvörðun um meðhöndlun. Þetta mun velja hóp af svipaðri stærð og væri hópi fólks fylgt eftir í eitt ár (sjá töflu). Hér er einnig verið að leggja til að horft sé framhjá fyrstu mælingunum en smækkun hópsins sem velst til meðferðar með lengri eftirfylgni má líklega rekja til meðaltalsaðhvarfs (regression to the mean) og ekki síður aðlögunar einstaklinga að endurteknum mælingum (habituation to repeated measurement). Þó að líklegt sé að frekari minniháttar breytingar á stærð hópsins verði með lengri eftirfylgni (og séu óumflýjanlegar), er ólíklegt að þetta hafi verulega klíníska þýðingu.
Það er mikilvægt að gera sér grein fyrir því að þótt hlutfall hópsins sem velst til meðferðar sé hið sama eftir þrjá mánuði og eftir eitt ár þá erum við ekki að velja sömu einstaklingana til meðferðar á hverjum tíma. Þannig er nákvæmni greiningarinnar samkvæmt núverandi vinnubrögðum, og ef miðað er við upphafshlébilsþrýsting 100 mm Hg, einungis 31% (69% einstaklinganna ekki raunverulega með háþrýsting, sjá mynd 1). Nákvæmni greiningar háþrýstings hjá læknum er líklega í raun og veru enn verri en hér kemur fram, þar sem í MRC rannsókninni var notast við sérþjálfaða rannsóknarmenn og Hawksley Random Zero blóðþrýstingsmæla. Því voru skekkjur tengdar tækni (technique related errors) og mælanda sjálfum (observer bias) í lágmarki. Ennfremur er blóðþrýstingurinn í gagnagrunninum sem við notuðum sem nálgun fyrir núverandi vinnubrögð í raun fimmta heimsóknin í MRC rannsókninni en ekki sú þriðja. Tillaga okkar um að draga greiningu í þrjá mánuði eykur verulega öryggi greiningarinnar (um allt að 18%) en nákvæmnin var ennfremur slæm, til dæmis fyrir þá sem voru í upphafi með hlébilsþrýsting 100 mm Hg (mynd 1). Rannsóknarhópurinn í MRC rannsókninni var valinn á grundvelli þess að blóðþrýstingur þeirra væri hærri en meðalþrýstingur þjóðarinnar og því er án efa hluti misræmisins í flokkun vegna aðhvarfs að meðaltali (regression to the mean), til dæmis fyrir blóðþrýsting hærri heldur en meðferðarskilmerkin sem valin voru. Samt sem áður er líklegt að eðlilegur breytileiki blóðþrýstings hjá hverjum einstaklingi skipti einnig máli og þar sem blóðþrýstingsgildi þjóðarinnar dreifast samfellt er viss ónákvæmni í greiningu háþrýstings óumflýjanleg.
Það kemur ekki á óvart að þeir sem eru með blóðþrýsting talsvert hærri en meðferðarskilmerkin eru líklegastir til þess að vera í sama flokki eftir lengri eftirfylgni. Hins vegar eru líkurnar á því að hver einstaklingur sé réttilega greindur með háþrýsting í mesta lagi 0,4 ef miðað er við núverandi vinnubrögð (mynd 2). Nákvæmnina í greiningunni má bæta verulega með því að lengja eftirfylgnina í allt að þrjá mánuði og nota meðalblóðþrýsting og enn frekar með því að leggja mat á breytileika blóðþrýstings hvers og eins með FSBÞ (sem er bæði auðvelt og fljótlegt). Sá hópur sem hefur lægstan breytileika blóðþrýstings (þykka og efsta línan á mynd 2) eru þeir sem voru með FSBÞ <3,1. Þetta er fjórðungur þeirra sem tóku þátt í þessari rannsókn. Það er athyglisvert að þrátt fyrir að nákvæmni greiningarinnar batni verulega þá eru líkurnar á réttri greiningu í besta falli um það bil 0,7.
Við hljótum að draga þá ályktun af þessum útreikningum sem kynntir eru hér að við þurfum betri aðferðir til þess að greina vægan háþrýsting. Ferliþrýstingur (ambulatory blood pressure monitoring) eða endurteknar heimamælingar gera okkur kleift að safna fjölda mælinga án þess að missa af fólkinu sem myndi ef til vill gerast ef það væri sífellt beðið um að koma aftur í heimsóknir á læknastofur en ákvarðanir ekki teknar svo mánuðum skipti. Samkvæmni (reproducibility) ferliþrýstings er talin vera að minnsta kosti tvöföld á við stofuþrýsting (14) og við þurfum ekki að hafa áhyggjur af því að sjúklingurinn þurfi að venjast endurteknum mælingum (15). Þannig getum við einnig auðveldlega greint þá sem hafa eingöngu háþrýsting í nærveru heilbrigðisstarfsfólks (white coat hypertension) (16). Þessar nýju aðferðir gætu því bætt verulega greininguna og flýtt fyrir því að við greindum þá sem hafa raunverulegan háþrýsting en það eru einnig þeir sem mest gagn hafa af blóðþrýstingslækkandi meðferð (17). Önnur skynsamleg aðferð er að nota áhættureiknivélar eða -kort sem taka tillit til fleiri áhættuþátta hjarta- og æðasjúkdóma, en það gæti hjálpað við ákvarðanatöku þegar blóðþrýstingsmælingar liggja rétt við meðferðarskilmerki. Þar til tæki til ferliþrýstingsmælinga verða algengari mætti styðjast við heimamælingar sjúklinganna sjálfra (18) eða nota þær aðferðir sem við höfum kynnt í þessari grein. Þannig leggjum við til þrjú einföld ráð sem gætu bætt talsvert nákvæmni greiningar háþrýstings:
a) Mæla blóðþrýsting átta sinnum á þriggja mánaða tímabili.
b) Greina einstaklinga eftir meðalblóðþrýstingi síðustu þriggja heimsókna.
c) Leggja mat á breytileika blóðþrýstings hvers og eins með því að reikna fráviksstuðul (FSBÞ).
Þakkir
Við kunnum Prof. TW Meade og Medical Research Council þakkir fyrir að fá að skoða og vinna með gögnin úr MRC Mild Hypertension rannsókninni. Skoðanir þær sem hér birtast eru eingöngu höfundanna.Heimildir
1. WHO-ISH Guidelines Subcommittee. 1999 World Health Organization-International Society of Hypertension Guidelines for the Management of Hypertension. J Hypertens 1999; 17: 151-83.
2. Guðmundsson A. Greining og meðferð háþrýstings hjá öldruðum. Læknablaðið 2001; 87: 1007-9.
3. Smith TD, Clayton D. Individual variation between general practitioners in labelling of hypertension. BMJ 1990; 300: 74-5.
4. Fotherby MD, Harper GD, Potter JF. General practitioners' management of hypertension in elderly patients. BMJ 1992; 305: 750-2.
5. Sigurðsson EL, Jónsson JS, Þorgeirsson G. Medical treatment and secondary prevention of coronary heart disease in general practice in Iceland. Scand J Prim Health Care 2002; 20: 10-5.
6. Medical Research Council Working Party. MRC trial of treatment of mild hypertension: principal results. BMJ 1985; 291: 97-104.
7. Lauer MS, Anderson KM, Levy D. Influence of contemporary versus 30-year blood pressure levels on left ventricular mass and geometry: the Framingham Heart Study. J Am Coll Cardiol 1991; 18: 1287-94.
8. Grimshaw JM, Russell IT. Effect of clinical guidelines on medical practice: a systematic review of rigorous evaluations. Lancet 1993; 342: 1317-22.
9. Tu K, Mamdani MM, Tu JV. Hypertension guidelines in elderly patients: is anybody listening? Am J Med 2002; 113: 52-8.
10. Worrall G, Chaulk P, Freake D. The effects of clinical practice guidelines on patient outcomes in primary care: a systematic review. CMAJ 1997; 156: 1705-12.
11. Millar JA, Lever AF. Adjustment of the apparent benefits of treatment on stroke risk in the MRC mild hypertension trial using data from the placebo- treated group. J Hum Hypertens 1995; 9: 409-12.
12. Korner PI, Bauer GE, Doyle AE. Untreated mild hypertension. A report by the management committee of the Australian therapeutic trial in mild hypertension. Lancet 1982; 1: 185-91.
13. Watson RDS, Lumb R, Young MA, Stallard TJ, Davies P, Littler WA. Variation in cuff blood pressure in untreated outpatients with mild hypertension - implications for initiating antihypertensive treatment. J Hypertens 1987; 5: 207-11.
14. Mansoor GA, McCabe EJ, White WB. Long-term reproductibility of ambulatory blood pressure. J Hypertens 1994; 12: 703-8.
15. Stewart MJ, Padfield PL. Blood pressure measurement: an epitaph for the mercury sphygmomanometer? Clin Sci 1992; 83: 1-12.
16. Pickering TG, James GD, Boddie C, Harshfield GA, Blank S, Laragh JH. How common is white coat hypertension. JAMA 1988; 259: 225-8.
17. Chatellier G, Battaglia C, Pagny JY, Plouin PF, Ménard J. Decision to treat mild hypertension after assessment by ambulatory monitoring and World Health Organisation recommendations. BMJ 1992; 305: 1062-6.
18. Rickerby J. The role of home blood pressure measurement in managing hypertension: an evidence-based review. J Hum Hypertens 2002; 16: 469-72.