07/08. tbl. 91.árg. 2005
Fræðigrein
Hrörnun í augnbotnum
- yfirlit
Ágrip
Hrörnun í augnbotnum er ein algengasta orsök lögblindu eldri borgara á Íslandi og víðar í hinum vestræna heimi. Með stórauknu hlutfalli eldri borgara fer þetta vandamál vaxandi og mun draga verulega úr lífsgæðum þessa hóps. Enda þótt skilningur á þeim efnaskipta- og frumubreytingum sem verða í sjónhimnu hafi aukist nokkuð á síðustu árum er orsök sjúkdómsins enn á huldu og meðferðarmöguleikar takmarkaðir. Ákveðin þróun hefur þó orðið með tilkomu nýrra lyfja og leysimeðferðar á síðustu árum. Þannig hefur tekist að draga úr skemmdum í augnbotnum og koma í veg fyrir sjóntap og bæta með því lífsgæði.

Á myndinni sést dæmi um vota ellihrörnun í augnbotnum.
Hrörnun í augnbotnum - algengasta orsök lögblindu á Íslandi
Samkvæmt upplýsingum Hagstofu Íslands mun fjöldi borgara 70 ára og eldri tvöfaldast fyrir árið 2030, úr 23.000 í rúmlega 47.000 (1). Í ársskýrslu Sjónstöðvar Íslands kemur fram að um helmingur sjúklinga á blindraskrá þjáist af hrörnun í augnbotnum sem gerir sjúkdóminn að algengustu orsök lögblindu á Íslandi. 789 einstaklingar voru skráðir blindir eða sjónskertir sökum þessa árið 2004 (2). Nýgengi seinni stiga ellihrörnunar í augnbotnum hjá 70 ára og eldri er um 5% á ári sem þýðir að fjöldi nýrra sjúklinga eykst úr 1150 í 2300 á ári fram til 2030 (3).
Líffærafræði
Augað er lagskipt kúla með skleru yst, svo æðaþekja og lithimnuþekja, því næst stafir og keilur og innst taugafrumur. Æðaþekjan inniheldur miklar og stórar æðar og ekkert líffæri í líkamanum er með eins mikið blóðflæði pr mm2. Eitt af aðalhlutverkum þess er öflug kæling sjónhimnunnar enda mikil orka sem leysist úr læðingi þegar ljósi er breytt í rafboð. Sjónhimnan er gerð úr ljósnæmum frumum, taugafrumum og stoðfrumum. Í miðgróf eru keilur eða litaskynfrumur í miklum meirihluta en utan miðgrófar eru stafir algengastir. Ennfremur er taugafrumunum ýtt til hliðar í miðgróf og keilunum þjappað saman til hins ýtrasta til að fá sem besta upplausn, sjá mynd 1a-1c. Holrúmið er síðan fyllt með glerhlaupi sem heldur auganu stöðugu en um það flæða líka næringarefni.
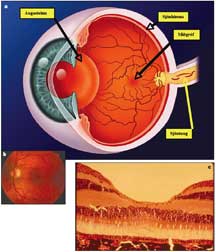
Myndir 1a, 1b og 1c sýna líffærafræði augans og eðlilegt útlit augnbotns sem og smásjármynd af miðgróf.

Mynd 2. Þversnið í gegnum miðgróf og nýæðamyndun undir sjónhimnu við ellihrörnun.
Meinafræði hrörnunar í augnbotnum
Í þessum sjúkdómi leikur litþekjan lykilhlutverk Þróunin er oftast á tvo vegu. Sameiginlegt báðum er öldrun litþekjunnar sem lendir í vandræðum með að sinna hlutverki sínu sem felst í næringu sjónhimnu og fjarlægingu úrgangsefna, "sorphirðu". Við það safnast úrgangsefni, "drusen", fyrir milli litþekju og sjónhimnu sem aftur hemur starfsemi litþekjunnar (sjá mynd 2). Það leiðir til hrörnunar sjónhimnu og sjónskerðingar. Drusen og litþekjubreytingar í sjónhimnu sjást á byrjunarstigi augnbotnahrörnunar (4).
Alvarlegri stig augnbotnahrörnunar eru þurr rýrnun eða votar breytingar. Rýrnunin (Geographic Atrophy) er vanalega hægfara og einstaklingurinn tapar sjón á löngum tíma. Vot ellihrörnun (Exudative AMD) felst í litþekjulosi eða nýæðamyndun sem byggir á rofi í Bruchs himnu. Nýæðamyndun getur komið fram bæði undir litþekju og undir sjónhimnu og myndað þar æðahimnu eða net. Þessar æðar leka og valda bjúgmyndun eða blæðingum sem leiðir til sjónskerðingar (sjá mynd 3). Örvefsmyndun sem oft þekur alla miðju sjónhimnunnar er síðan lokastigið. Vot ellihrörnun er skæðari sjúkdómur borið saman við þurra að því leyti að sjónskerðing gerist mjög hratt og niðurstaðan oft lakari sjón með stærra blint svæði miðlægt í sjónsviði.

Mynd 3. "Drusen" í augnbotni.
Orsakir og áhættuþættir hrörnunar í augnbotnum
Orsakir hrörnunar í augnbotnum eru ekki þekktar en ýmsar tilgátur hafa verið lagðar fram. Líkur hafa verið leiddar að galla í erfðamengi. Nýleg íslensk rannsókn sýndi fram auknar líkur á skyldleika tveggja einstaklinga með þurra ellihrörnun sem bendir til þess að um erfðagalla geti verið að ræða (5). Önnur rannsókn sýndi fram á aukna fylgni ellihrörnunar milli tvíbura samanborið við maka þeirra (6). Af öðrum þáttum sem skoðaðir hafa verið má nefna súrefnisskort í sjónhimnu, afbrigðilega nýæðamyndun og augnbotnahrörnun sem bólgusjúkdóm (7).
Nokkrir áhættuþættir hafa verið greindir og er aldur sá mikilvægasti. Aðrir áhættuþættir eru hár blóðþrýstingur, ættarsaga og reykingar. Ýmis einkenni í auga eru tengd aukinni áhættu á votri ellihrörnun en þau eru mjúk drusen og litþekjubreytingar í makúlu sem og vot ellihrörnun í hinu auganu (8, 9).
Faraldsfræði
Samkvæmt rannsókn er birtist í Læknablaðinu 1992 reyndist helmingur þeirra er greindist með ellihrörnun í augnbotnum vera með þurra hrörnun og 40,6% með vota hrörnun (10).
Í nýlegum greinum úr Reykjavíkurrannsókninni kemur fram að algengi og nýgengi ellihrörnunar í augnbotnum er svipað því sem gerist í hinum vestræna heimi, með nokkrum undantekningum (5). Erlendis er vot ellihrörnun hjá fólki 70 ára og eldri mun algengari en þurr hrörnun á seinni stigum (geographic atrophy) með hlutfallið 2/1 en á Íslandi er þessu öfugt farið með hlutfallið 3/1, það er þrír sjúklingar með þurra hrörnun fyrir hvern einn með vota hrörnun (5).
Klínísk einkenni
Algengustu einkenni votrar hrörnunar eru aflögun á sjón og minnkuð sjónskerpa. Með tímanum leiðir þetta til varanlegs sjóntaps miðlægt í sjónsviði sem sjúklingar upplifa sem gráan eða svartan blett í miðju sjónsviðs. Svokallað Amsler-kort er notað til að meta og greina aflögun á sjón. Það er rúðustrikað blað sem sjúklingurinn horfir á og sér þá hvort línurnar eru beinar eða skakkar/bylgjóttar (sjá mynd 4).

Mynd 4. Amsler-kort við ellihrörnun.
Við klíníska skoðun á augnbotnum sjást drusen og litþekjubreytingar og flekkótt hrörnun í litþekju og sjónhimnu við þurra hrörnun (Geographic Atrophy), en við vota hrörnun (Exudative AMD) sést bjúgmyndun og oft blæðing og útfellingar í miðgróf, sjá myndir 5 og 6. Bjúgmyndunin er oftast sú sem veldur aflögun á sjón.

Mynd 5. Discoid örmyndun.

Mynd 6. Geografísk atrophy eða þurr rýrnun.
Rannsóknaraðferðir
Full augnskoðun felur í sér nákvæma sjónmælingu, þrýstingsmælingu og skoðun augnbotna í raufarlampa með víkkuð sjáöldur. Á þennan hátt má greina forstig sjúkdómsins og þurra rýrnun. Vota hrörnun þarf að rannsaka nánar með æðamyndatöku af augnbotnum. Til þess eru notuð tvennskonar skuggaefni, Fluroescein (flúrskímu) og Indocyanine green, sjá myndir 7 og 8. Litarefni er sprautað í æð og því næst teknar augnbotnamyndir með stafrænni tækni. Á þennan hátt má skoða æðanetið í sjónhimnu og choroid æðaþekjunni, greina og skipuleggja meðferð.

Mynd 7. Fluorescein æðamyndataka af eðlilegum augnbotni.

Mynd 8. ICG æðamyndataka af votri ellihrörnun.
Við greiningu á æðamyndunum má flokka æðanet undir sjónhimnu í tvennt: Klassískt útlit með vel afmarkaðan leka undir sjónhimnu sem birtist snemma í myndaröðinni og (Occult) hulið útlit sem er illa afmarkaður leki undir sjónhimnu sem birtist seinna, sjá myndir 9 og 10. Við góð skilyrði má greina tilfærandi æðastofna með Indocyanine green skuggaefni og þannig ráðast beint að rótum vandans. Ný tækni OCT (optical coherence tomography) hefur valdið byltingu við sjúkdómsgreiningu í og undir sjónhimnu, sjá myndir 11 og 12 (11). Aðferðin er nokkurs konar ómun með ljósgeislum þar sem leysigeisli er sendur inn í augað og endurvarpið skráð og úr verður sneiðmynd af augnbotni.

Mynd 9. Klassísk nýæðamyndun - fluorsceinæðamynd.
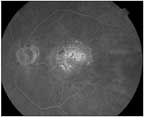
Mynd 10. Occult nýæðamyndun - fluorsceinæðamynd.

Mynd 11. Eðlileg miðgróf sjónhimnu með séð með OCT.

Mynd 12. Miðgróf sjónhimnu með klassíska nýæðamyndun undir miðgróf séð með OCT.
Meðferð
Við þurri ellihrörnun í augnbotnum er engin meðferð. Fyrsta meðferðin við votri ellihrörnun sem kom var Argon leysimeðferð. Þrátt fyrir víðtæka notkun í fyrstu kom í ljós að meðferðin gaf einungis árangur gegn klassískri votri hrörnun utan miðgrófar. Þar sem flestar himnur í votri ellihrörnun ná inn undir miðgróf hefur verið lagt mikið í rannsóknir á nýjum meðferðarmöguleikum. Undanfarin ár hefur aðferð sem byggir á ljósnæmu lyfi og leysiljósi gefið góða raun. Þessi aðferð sem nefnist Photodynamic Therapy byggir á að ljósnæmu efni, verteporfin (Visudyne®) er sprautað í æð. Það binst sértækt LDL (low-density lipoprotein) viðtökum í vegg nýmyndaðra æða undir sjónhimnu. Því næst er hrörnunin í auganu meðhöndluð með rauðum leysi (698nm bylgjulengd) og þannig er lyfið virkjað. Það veldur losun frírra radíkala sem eyðileggja æðaveggi og valda þannig sértækri lokun þessara æða án þess að hafa áhrif á nærliggjandi æðar og vefi.
Sjúklingar með klassískan sjúkdóm sem fengu þessa meðferð misstu marktækt minni sjón samanborið við þá sem fengu enga meðferð (12). Síðar hefur einnig tekist að sýna fram á marktækan mun til hins betra í hópi sjúklinga með occult sjúkdóm sem og þeirra sem fá nýæðamyndun undir sjónhimnu af öðrum orsökum, svo sem nærsýni, presumed ocular histoplasmosis (POHS) og Angioid Streaks (13-15).
Hjá sjúklingum með langt genginn sjúkdóm hefur skurðaðgerð verið möguleg undanfarin ár. Þetta er töluvert flókin aðgerð þar sem sjónhimnan er losuð frá undirlaginu og henni snúið þannig að miðgrófin lendi á heilbrigðu undirlagi. Við það snýst myndin og því þarf nokkrum vikum síðar að losa alla vöðva augans og snúa auganu til baka. Reynsla af þessum aðgerð hefur verið misgóð en eftir því sem náðst hafa betri tök á tækninni og réttir sjúklingar valdir til meðferðar hefur árangurinn batnað (16).
Fleiri aðferðir hafa verið reyndar til að stöðva sjúkdóminn og jafnvel koma í veg fyrir hann. Nýleg rannsókn hefur sýnt fram á verndandi áhrif ákveðinna vítamína og antioxidanta gegn votri augnbotnahrörnun (17). Sjúklingar sem hafa fengið vota hrörnun í eitt auga og eru með drusen í hinu, ná að draga úr líkum á votri hrörnun á því auga með því að taka ákveðna skammta af C- og E-vítamínum, zinki, kopara og betakaróteni. Í byrjun árs 2005 var nýtt lyf, Macugen®, samþykkt í Bandaríkjunum til meðhöndlunar votri ellihrörnun. Þetta lyf sem er Anti VEGF (Vascular Endothelial Growt factor) antagonisti hefur nýlokið fasa III rannsókn og er árangurinn mjög lofandi. Lyfið dregur úr áhrifum æðahvetjandi efnisins VEGF og stöðvar þannig nýæðamyndun undir sjónhimnu án þess að valda skemmdum á sjónhimnu. Lyfið er gefið beint inn í glerhlaupið á sex vikna fresti þar til nýæðamyndunin hefur verið stöðvuð. Í fasa III rannsóknum eru nú líka bæði sterar (Triamcinolone) og æðahemjandi sterar (Anocortave Acetate), lyf sem eru gefin á sama hátt í glerhlaup augans. Bæði efnin hafa lofað góðu og kemur meðal annars til greina að nota þessi efni til viðbótar PDT meðferðinni og þannig vinna á sjúkdómnum á fleiri vígstöðvum líkt gert er í krabbameinsmeðferðinni (18, 19).
Hvað varðar forvarnir þá er sýnt fram á fylgni á milli magns drusen og litþekjubreytinga í augnbotni og líkum á votri ellihrörnun, nokkuð sem auðveldar greiningu fólks í aukinni áhættu (20). Tvær rannsóknir eru þegar hafnar þar sem skoðaðar eru meðferðir til að koma í veg fyrir að sjúklingar með forstigsbreytingar fái vota ellihrörnun. Annars vegar Anecortave Acetate (AART - Anecortave Acetate Risk Reduction Trial) gefið bak við augað (Sub-tenon lyfjagjöf) og hins vegar lágorku leysimeðferð (CAPT - Low intesity laser: Complications of AMD Prevention Trial) í miðgróf hjá sjúklingum með drusen og litþekjubreytingar.
Góð fræðsla og reglubundið eftirlit eru hornsteinar góðs árangurs gegn hrörnun í augnbotnum þar sem það gefur okkur tækifæri til að hefja meðferð fyrr en ella. Allir sjúklingar sem kvarta undan þoku í sjónsviði eða afbrigðilegri sjón skal vísað til augnlæknis. Þó svo að hvorki lyf né leysimeðferð geti bætt sjóntap þá er hægt að koma í veg fyrir enn meira sjóntap ef meðferð er hafin tímanlega. Reglubundið augnbotnaeftirlit hjá augnlæknum líkt og sykursýkisjúklingar gangast undir gæti orðið til mikilla hagsbóta fyrir sjúklinga og bætt árangur meðferðar verulega.
Þakkir
Einar Stefánsson og Björn Már Ólafsson fá þakkir fyrir góðar ábendingar.
Myndir birtar með góðfúslegu leyfi IRIDEX Corporation, Mountain View, Kaliforníu.
Heimildir
1. Hagstofa Íslands. hagstofa.is/template_lb_frameset.asp?PageID=311&intPXCatID=193&ifrmsrc=/temp/mannfjoldi/mannfjoldaspa.asp
2. Sjónstöð Íslands. www.mmedia.is/~sjonstod/
3. Jónasson F, Arnarsson A, Peto T, Sasaki H, Sasaki K, Bird AC. 5-year incidence of age-related maculopathy in the Reykjavík Eye Study. Ophthalmology 2005; 112: 132-8.
4. Holz FG, Wolfensberger TJ, Piguet B, Gross-Jendroska M, Wells JA, Minassian DC, et al. Bilateral macular drusen in age-related macular degeneration. Prognosis and risk factors. Ophthalmology 1994; 101: 1522-8.
5. Jónasson F, Arnarsson A, Sasaki H, Peto T, Sasaki K, Bird AC. The prevalence of age-related maculopathy in iceland: Reykjavík eye study. Arch Ophthalmol 2003; 121: 379-85.
6. Gottfreðsdóttir MS, Sverrisson T, Musch DC, Stefánsson E. Age related macular degeneration in monozygotic twins and their spouses in Iceland. Acta Ophthalmol Scand 1999; 77: 422-5.
7. Ambati J, Ambati BK, Yoo SH, Ianchulev S, Adamis AP. Age-related macular degeneration: etiology, pathogenesis, and therapeutic strategies. [Review.] Surv Ophthalmol 2003; 48: 257-93.
8. van Leeuwen R, Klaver CC, Vingerling JR, Hofman A, de Jong PT. The risk and natural course of age-related maculopathy: follow-up at 6 1/2 years in the Rotterdam study. Arch Ophthalmol 2003; 121: 519-26.
9. Macular Photocoagulation Study Group. Risk factors for choroidal neovascularization in the second eye of patients with juxtafoveal or subfoveal choroidal neovascularization secondary to age-related macular degeneration. Arch Ophthalmol 1997; 115: 741-7.
10. Ólafsdóttir ÓK, Gottfreðsdóttir MS, Gíslason I, Jónasson F, Stefánsson E. Ellihrörnun í augnbotnum. Læknablaðið 1992; 78: 118-24.
11. Rogers AH, Martidis A, Greenberg PB, Puliafito CA. Optical coherence tomography findings following photodynamic therapy of choroidal neovascularization. Am J Ophthalmol 2002; 134: 566-76.
12. Bressler NM, Treatment of Age-Related Macular Degeneration with Photodynamic Therapy (TAP) Study Group. Photodynamic therapy of subfoveal choroidal neovascularization in age-related macular degeneration with verteporfin: two-year results of 2 randomized clinical trials-tap report 2. Arch Ophthalmol 2001; 119: 198-207.
13. Barbazetto I, Burdan A, Bressler NM, Bressler SB, Haynes L, Kapetanios AD, et al. Photodynamic therapy of subfoveal choroidal neovascularization with verteporfin: fluorescein angiographic guidelines for evaluation and treatment--TAP and VIP report No. 2. Arch Ophthalmol 2003; 121: 1253-68.
14. Wachtlin J, Heimann H, Behme T, Foerster MH. Long-term results after photodynamic therapy with verteporfin for choroidal neovascularizations secondary to inflammatory chorioretinal diseases. Graefes Arch Clin Exp Ophthalmol 2003; 241: 899-906.
15. Lam DS, Chan WM, Liu DT, Fan DS, Lai WW, Chong KK. Photodynamic therapy with verteporfin for subfoveal choroidal neovascularisation of pathologic myopia in Chinese eyes: a prospective series of 1 and 2 year follow up. Br J Ophthalmol 2004; 88: 1315-9.
16. Fujii GY, Au Eong KG, Humayun MS, de Juan E Jr. Limited macular translocation: current concepts. Ophthalmol Clin North Am 2002; 15: 425-36.
17. Age-Related Eye Disease Study Research Group. A randomized, placebo-controlled, clinical trial of high-dose supplementation with vitamins C and E, beta carotene, and zinc for age-related macular degeneration and vision loss: AREDS report no. 8. Arch Ophthalmol 2001; 119: 1417-36.
18. Lanzetta P. New treatments for CNV secondary to AMD: what evidence exists to supports a treatment recommendation? Graefes Arch Clin Exp Ophthalmol 2002; 240: 885-8.
19. Jonas JB, Degenring RF, Kreissig I, Friedemann T, Akkoyun I. Exudative age-related macular degeneration treated by intravitreal triamcinolone acetonide. A prospective comparative nonrandomized study. Eye 2004; 25: .
20. Bressler S, Bressler NM, Clemons T, Ferris FL, Milton RC, Klein R, et al. Ocular Risk Factors for Developing Neovascular AMD in the Fellow Eyes of Patients with Unilateral Neovascular AMD. Invest Ophthalmol Vis Sci 2004; 45: 2360.
