05. tbl. 111. árg. 2025
Fræðigrein
Sjúkratilfelli. Öndunarbilun vegna COVID-19 lungnabólgu meðhöndluð með lungnadælu(VV-ECMO) – tvö sjúkratilfelli
Greinin barst til blaðsins 28. október 2024, samþykkt til birtingar 18. mars 2025
Fyrirspurnum svarar Tómas Guðbjartsson, tomasgud@landspitali.is
Ágrip
Við alvarlegri öndunarbilun getur lungnadæla (venovenous extracorporeal membrane oxygenation, VV-ECMO) verið lífsbjargandi meðferð. Þá er bláæðablóði dælt í gegnum gervilunga utan líkamans þar sem það er mettað súrefni og koltvísýringur jafnframt fjarlægður áður en blóðinu er aftur dælt inn í hægri gátt hjartans. Meðferðin er kostnaðarsöm og getur verið flókin í framkvæmd, ekki síst í COVID-19 heimsfaraldri. Hér er lýst tveimur tilfellum áður hraustra karlmanna á miðjum aldri sem veiktust heiftarlega af COVID-19 lungnabólgu. Báðir fengu í kjölfarið alvarlega öndunarbilun þar sem hefðbundin meðferð í öndunarvél dugði ekki til. Var því gripið til meðferðar með lungnadælu og náðu sjúklingarnir fullri heilsu.
Inngangur
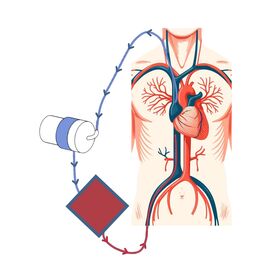
Kórónuveirusjúkdómurinn (COVID-19) orsakast af SARS-CoV-2 veirunni sem leggst aðallega á öndunarfæri þar sem hún veldur oftast vægum sjúkdómi. Í sumum tilvikum nær veiran þó að valda alvarlegri lungnabólgu sem getur leitt til bráðs andnauðarheilkennis (acute respiratory distress syndrome, ARDS).1,2 Sjúklingarnir eru þá lagðir inn á gjörgæslu þar sem auk meðferðar með veirulyfjum, barksterum og líftæknilyfjum, er hægt að tengja þá við öndunarvél. Sjúklingunum eru þá einnig stundum snúið á grúfu og/eða gefin vöðvaslakandi lyf sem hvort tveggja getur bætt loftskipti.1 Dugi slík meðferð ekki til að leiðrétta öndunarbilunina, er síðasta meðferðarúrræðið að grípa til lungnadælu (VV-ECMO).3 Um er að ræða loftskipti utan líkamans þar sem grófur æðaleggur er þræddur upp í gegnum nárabláæð (femoral vein) í neðanverða neðri holæð. Annar æðaleggur er síðan þræddur niður hóstarbláæð (internal jugular vein) um efri holæð að hægri gátt hjartans (mynd1).
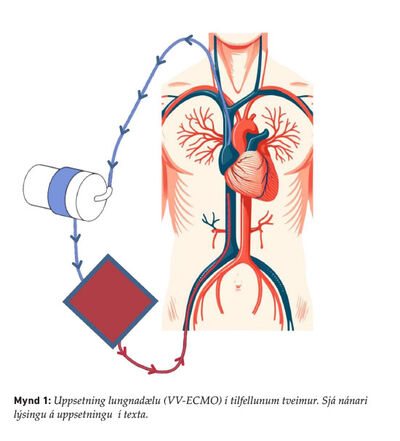
Oftast er blóðinu veitt um neðri holæðarlegginn til gervilungans þar sem það er mettað súrefni og koltvísýringur hreinsaður úr því. Blóðinu er síðan dælt um hóstarbláæð og efri holæð inn í hægri gátt hjartans.4 Einnig má snúa blóðflæðinu við, það er draga blóð úr hægri gátt og dæla því síðan inn um nárabláæð. Þannig er hægt að ,,hvíla lungun“ og gefa þeim tíma og tækifæri til að ná sér, um leið og súrefnismettun er tryggð.5 Í undantekningartilfellum geta sjúklingar fengið lungnadælumeðferð sem tímabundið úrræði í bið eftir lungnaígræðslu. Lungnadælumeðferð er þó ekki hættulaus og ýmsir fylgikvillar geta tengst henni, ekki síst blóðsegamyndun og sýkingar. Þessum sjúklingum eru því gefin sýklalyf í æð og blóðþynnandi meðferð með heparíni til að minnka blóðsegahættu, sem aftur á móti getur aukið hættu á blæðingum.4
Á Íslandi hefur lungnadælu verið beitt við bráðu andnauðarheilkenni frá 1991, meðal annars vegna bakteríu-lungnabólgu, drukknunar, ásvelgingar og brjóstholsáverka.6 Einnig voru tvö tilfelli svínainflúensu (H1N1) meðhöndluð með góðum árangri árið 2009.6 Í kjölfar þess faraldurs jókst notkun lungnadælu víðast hvar í heiminum,7-9 þar á meðal á Íslandi. Varðandi ábendingar lungnadælumeðferðar hérlendis hefur löngum verið stuðst við leiðbeiningar frá alþjóðlegum ECMO-samtökum sem kallast Extracorporeal Life Support Organization (ELSO). Þar er helsta ábendingin lágur hlutþrýstingur súrefnis í blóði miðað við innandað súrefni (PaO2/FiO2 hlutfall) og/eða blóðsýring vegna hás styrks koltvíoxíðs í blóði. Einnig er stuðst við Murray-stigun, þar sem lagt er mat á alvarleika lungnaskemmda í bráðu andnauðarheilkenni.5,6 Þannig er samkvæmt leiðbeiningum ELSO talin ábending fyrir lungnadælumeðferð ef Murray-skor er hærra en 3, en einnig ef PaO2/FiO2 hlutfallið mælist undir 80 mmHg lengur en í sex klukkustundir samfleytt.10 Hér á landi er lungnadælu yfirleitt komið fyrir á skurðstofu af hjarta og brjóstholsskurðlæknum, en á síðari árum hafa nokkrar aðgerðir verið gerðar með færanlega lungnadælu á gjörgæslu á Landspítala í Fossvogi og í einu tilfelli á Sjúkrahúsinu á Akureyri.
Í ársbyrjun 2020 hófst heimsfaraldur COVID-19. Veiran dreifðist hratt um heiminn og greindist fyrsta tilfellið á Íslandi þann 28. febrúar 2020.2 Fjölmargir veiktust og því varð fljótt mikið álag á gjörgæsludeildum, ekki síst hér á landi þar sem gjörgæslupláss eru hlutfallslega færri en á hinum Norðurlöndunum.11 Hér er lýst tveimur tilfellum af Landspítala í nýafstöðnum COVID-19 heimsfaraldri þar sem lungnadælumeðferð var beitt sem lokaúrræði við alvarlegri öndunarbilun.
Sjúkratilfelli
Tilfelli A
Áður hraustum karlmanni á miðjum aldri, óbólusettum gegn COVID-19, var fylgt eftir með símaeftirliti á COVID-19 göngudeild Landspítala. Á fimmta degi sýkingar átti hann erfitt með að gera sig skiljanlegan í síma og var því ákveðið að senda sjúkrabíl heim til hans. Þar reyndist hann með skerta meðvitund og öndunartíðni 50/mín. Hann var því strax fluttur á bráðamóttöku Landspítalans og barkaþræddur og síðan færður í öndunarvél á gjörgæslu með 100% innöndunarsúrefni. Þar sýndu blóðgös PaO2 64 mmHg í slagæðablóði (viðmiðunarmörk 75-98 mmHg), og PaCO2 50 mmHg (viðmiðunarmörk 35-48 mmHg). Á röntgenmynd af lungum sáust miklar íferðir í báðum lungum (mynd 2A-i) og var því hafin lyfjameðferð með remdesivír, dexametasón og tocilizúmab, en einnig sýklalyfjunum ceftriaxon og azithromycin. Þrátt fyrir mikinn stuðning á öndunarvél með 35-40 cm H2O í innöndunarþrýsting og 12 cm H2O jákvæðan útöndunarþrýsting (postive end-expiratory pressure, PEEP) í grúfulegu þá hækkaði PaCO2 í 75 mmHg og pH lækkaði í 7,22 (viðmiðunarmörk: 7,35-7,45). Eftir tæpan sólarhring á gjörgæslu var því ákveðið að grípa til lungnadælumeðferðar.
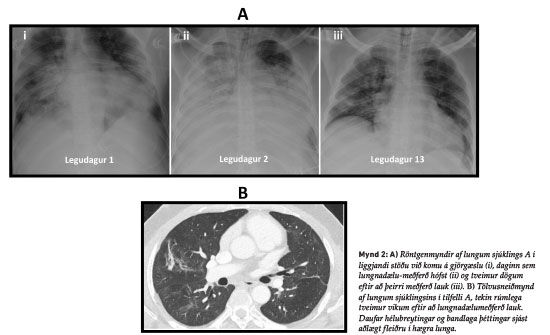
Lungnadælumeðferðinni var beitt í níu daga án alvarlegra fylgikvilla og batnaði ástand sjúklingsins strax á fyrsta sólarhring. Þremur dögum frá því að lungnadælumeðferðinni lauk, eða á 16. degi innlagnar, var sjúklingurinn fluttur af gjörgæslu á legudeild, og þurfti þá ekki lengur viðbótarsúrefni. Tölvusneiðmynd af lungum sýndi dreifðar en daufar hélubreytingar (ground-glass opacities) auk þéttinga við fleiðru sem samrýmdust eftirstöðvum COVID-19 lungnabólgu (mynd 2B). Hann var útskrifaður af legudeild í þriggja vikna endurhæfingu á Reykjalund og 14 mánuðum síðar var hann við góða heilsu og aftur kominn í fulla vinnu.
Tilfelli B
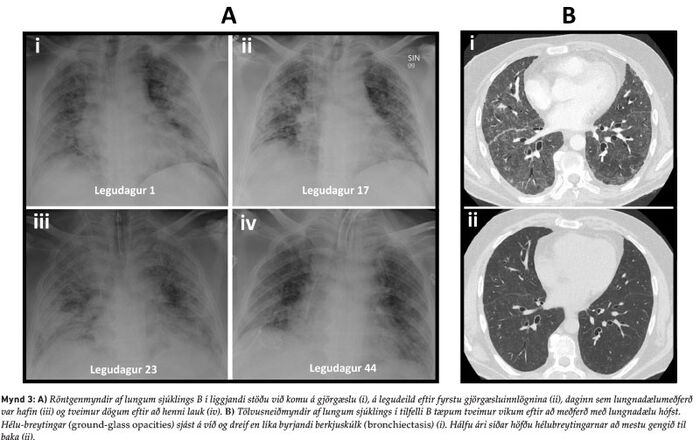
Karlmaður á miðjum aldri, óbólusettur gegn COVID-19, og með sögu um þvagsýrugigt og ofþyngd var fluttur með sjúkrabíl á bráðamóttöku Landspítalans vegna alvarlegrar öndunarbilunar. Hafði hann greinst með COVID-19 sýkingu átta dögum áður. Á bráðamóttökunni mældist súrefnismettun 59% án viðbótarsúrefnis, en hækkaði í 69% með 15L/mín af súrefni á sarpmaska. Hann var fluttur beint á gjörgæslu og gefnir 40 L/mín af 100% innöndunarsúrefni í gegnum háflæði súrefnisgleraugu. Engu að síður náðist súrefnismettun ekki yfir 90% og var því ákveðið að svæfa hann og síðan barkaþræða fyrir meðferð í öndunarvél. Röntgenmyndir sýndu útbreiddar íferðir í báðum lungum (mynd 3A-i). Hafin var meðferð með remdesevír, dexametasón og tocilizúmab, og tveimur dögum síðar var sýklalyfjameðferð með ceftríaxón bætt við, en henni hætt fimm dögum síðar þegar neikvæðar ræktanir lágu fyrir.
Eftir 13 daga meðferð í öndunarvél og 17 daga á gjörgæslu var hann útskrifaður á lungnadeild Landspítala. Þar versnaði honum aftur fimm dögum síðar með háum hita, öndunarerfiðleikum og hækkandi C-reactive prótein (CRP) sem mældist 196 mg/L (viðmiðunargildi < 10 mg/L). Reynd var ytri öndunarvél (bilevel positive airway pressure, BiPAP) með 100% innöndunarsúrefni sem ekki dugði til að halda súrefnismettun yfir 90%. Hann var því aftur lagður inn á gjörgæslu þar sem hafin var innri öndunarvélameðferð og honum síðan komið fyrir í grúfulegu. Röntgenmynd af lungum sýndi auknar íferðir og í berkjuskoli ræktuðust Klebsiella aerogenes og oxacillín-næmur Staphylococcus aureus. Því var ljóst að um var að ræða bakteríulungnabólgu ofan í COVID-19 veirulungnabólgu. Var því cloxacillíni bætt við sýklalyfin meropenem og cíprófloxacín sem hann hafði verið settur á vegna gruns um bakteríusýkingu. Þar sem PaCO2 hélst áfram hátt, eða 127 mmHg, sýrustig í blóði mældist 7,01 og súrefnismettun 88%, var ákveðið að tengja sjúklinginn við lungnadælu. Var það gert á gjörgæslu Landspítala í Fossvogi, enda sjúklingurinn ekki talinn lifa af flutning yfir á skurðstofu Landspítala við Hringbraut. Við lungnadælumeðferðina batnaði ástand sjúklingsins hratt og var henni beitt í samtals 19 daga. Sjúklingurinn greindist þó með Candida albicans blóðsýkingu sem var meðhöndluð með micafungin í æð. Einnig var fleiðruvökvi hægra megin fjarlægður með brjóstholskera. Eftir að lungnadælumeðferðinni lauk, var hann fimm daga til viðbótar á gjörgæslu, og tóku síðan við tvær vikur á legudeild lungnadeildar Landspítalans. Tölvusneiðmyndir sýndu millivefsþéttingar (reticular interstitial infiltrates), hélubreytingar og byrjandi berkjuskúlk (bronchiectasis) (mynd 3B-i) sem að mestu voru horfnar hálfu ári síðar (mynd 3B-ii). Eftir útskrift af Landspítala tók við mánaðar endurhæfing á Reykjalundi og níu mánuðum síðar var hann kominn í fulla vinnu og er við góða heilsu í dag.
Umræður
Hér er lýst tveimur tilfellum svæsinnar COVID-19 lungnabólgu og bráðs andnauðarheilkennis þar sem lungnadæla reyndist lífsbjargandi meðferð. Hvorugur sjúklinganna svaraði hefðbundinni gjörgæslumeðferð á öndunarvél og báðir uppfylltu skilyrði fyrir lungnadælumeðferð. Tveimur árum eftir meðferðina voru þeir við góða heilsu og komnir aftur í fulla vinnu. Í íslenskri rannsókn á 17 lungnadælusjúklingum sem fengu meðferðina fyrir tíma COVID-19 (1991-2016) þá lifðu 59% þeirra af og útskrifuðust af Landspítala, og reyndust langtímahorfur þeirra góðar.6
Helsta ábendingin fyrir lungnadælumeðferð er öndunarbilun sem ekki svarar annarri meðferð, þá helst öndunarvélameðferð og grúfulegu og/eða vöðvaslökun. Oftast eru þessi alvarlegu andnauðarheilkenni af völdum lungnabólgu, áverka eða millivefslungnasjúkdóms (interstitial pneumonitits). Ef hjartabilun er einnig til staðar er hjarta- og lungnadælu (venoarterial extracorporeal membrane oxygenation, VA-ECMO) beitt og þannig stutt bæði við starfsemi lungna og hjarta.4,5 Frábendingar fyrir lungnadælumeðferð geta verið margar en yfirleitt er það heildarmynd af áhættuþáttum sjúklings og horfum sem ráða því hvort ákveðið sé að beita meðferðinni. Auk ábendinga sem taka til alvarleika öndunarbilunar, eins og áður var lýst, er mikilvægt að sjúklingur sé talinn geta lifað lungnadælumeðferðina af og náð ásættanlegum bata.5 Hugsanlegar frábendingar geta verið hár aldur, mikil sjúkdómsbyrði, ónæmisbælandi meðferð, aðrar alvarlegar líffærabilanir, frábending fyrir blóðþynningu, öndunarvélameðferð með háum innöndunarþrýstingum og/eða háu hlutfalli súrefnis sem hefur staðið lengur en í sjö daga og sjúklingar með langvinna alvarlega öndunarbilun sem uppfylla ekki skilyrði fyrir lungnaígræðslu.4,5 Í tilfelli A voru engar frábendingar fyrir meðferðinni en í tilfelli B hafði sjúklingurinn verið í öndunarvél í 13 daga sem hann losnaði þó úr 10 dögum áður en honum versnaði aftur. Var fyrri öndunarvélarmeðferðin því ekki talin frábending fyrir meðferðinni.
Þrátt fyrir að meðferð með lungnadælu geti reynst vel er rétt að hafa í huga að fylgikvillar eru tiltölulega tíðir, einkum sýkingar (30-55%), bráður nýrnaskaði (allt að 60% tilfella) og blæðingar (21-66%) sem oftast eru þó minniháttar.12 Meðferðin krefst einnig mikils mannafla þar sem þörf er á stöðugri vöktun sérþjálfaðs starfsfólks.13 Þetta getur því reynst veruleg áskorun í heimsfaraldri, en mikið álag var á heilbrigðisstofnunum um allan heim í COVID-19 faraldrinum, og þá ekki síst á gjörgæsludeildum. Til að mynda voru yfir 500 starfsmenn Landspítalans fjarverandi í einangrun eða sóttkví þegar verst lét.2 Auk þess var Ísland með lægsta fjölda gjörgæslurýma á höfðatölu af Norðurlöndunum (4,3 sjúkrarúm á hverja 100.000 íbúa) fyrir faraldurinn, en í Danmörku var það hæst (5,7 sjúkrarúm á hverja 100.000 íbúa). Því var legurýmum á gjörgæsludeildum Landspítala fjölgað um 140% í faraldrinum. Engu að síður var hlutfall þeirra sem lögðust inn á gjörgæslu lægst á Íslandi af Norðurlöndunum í fyrstu bylgju faraldursins, eða 1,6% samanborið við Svíþjóð þar sem hlutfallið var 6,7%. Fengu 59% gjörgæslusjúklinga hérlendis meðferð í öndunarvél borið saman við 81% í Svíþjóð.11 Þá var lungnadæla sjaldan notað á Norðurlöndunum í fyrstu bylgjunni,11 og á Íslandi var henni ekki beitt fyrr en síðar í faraldrinum, þar sem fyrra tilfellið sem hér er lýst var greint 21 mánuði frá upphafi hans. Þessir tveir sjúklingar sem þurftu lungnadælu í faraldrinum á Íslandi voru því 1,3% íslenskra COVID-19 gjörgæslusjúklinga, sem samtals voru 157 talsins. Til samanburðar voru lungnadælutilfellin í Danmörku 8% gjörgæslusjúklinga í fyrstu bylgju faraldursins, en 1% á hinum Norðurlöndunum.11
Árangur af notkun lungnadælu í COVID-19 heimsfaraldrinum var almennt nokkur góður víðast hvar í heiminum. Í safngreiningu á tæplega tvö þúsund lungnadælu-sjúklingum með COVID-19 lungnabólgu reyndist dánartíðni 36%.14 Jafnframt sýndi rannsókn Urner og félaga á um sjö þúsund sjúklingum með COVID-19 að dánartíðni á sjúkrahúsum við COVID-19 andnauðarheilkenni var marktækt lægri ef lungnadælu var beitt borið saman við hefðbundna gjörgæslumeðferð á öndunarvél (26% sbr. 33%).8 Ávinningur meðferðarinnar reyndist þó minni hjá sjúklingum yfir 65 ára aldri og þeim sem höfðu verið lengur en 7 daga á öndunarvél.3 Engu að síður er ljóst að lungnadælumeðferð getur komið til greina sem lífsbjargandi meðferð hjá völdum sjúklingum með COVID-19 sýkingu sem ekki svara annarri meðferð, líkt og raunin var í tilfellunum tveimur sem hér er lýst.
Þakkir
Fær starfsfólk Landspítala og Reykjalundar sem kom að meðferð þessara sjúklinga, en einnig sjúkraflutningamenn fyrir snör handtök í tilfelli A.
Heimildir
| 1.
Lu S, Huang X, Liu R, et al. Comparison of COVID-19 Induced Respiratory
Failure and Typical ARDS: Similarities and Differences. Front Med
(Lausanne) 2022;9:829771. https://doi.org/10.3389/fmed.2022.829771 PMid:35712114 PMCid:PMC9196311 | ||||
| | ||||
| 2. Kristjansson M, Gudlaugsson O, Jelle AE, et al. FARALDUR SARS-CoV-2 A ISLANDI. Landspitali Website. Available at: https://www.landspitali.is/lisalib/getfile.aspx?itemid=4e8187f7-1691-11ee-a2f5-005056865b13. | ||||
| | ||||
| 3.
Supady A, Combes A, Barbaro RP, et al. Respiratory indications for
ECMO: focus on COVID-19. Intensive Care Med 2022;48(10):1326-1337. https://doi.org/10.1007/s00134-022-06815-w PMid:35945343 PMCid:PMC9362963 | ||||
| | ||||
| 4.
Banfi C, Pozzi M, Siegenthaler N, et al. Veno-venous extracorporeal
membrane oxygenation: cannulation techniques. J Thorac Dis
2016;8(12):3762-3773. https://doi.org/10.21037/jtd.2016.12.88 PMid:28149575 PMCid:PMC5227239 | ||||
| | ||||
| 5.
Tonna JE, Abrams D, Brodie D, et al. Management of Adult Patients
Supported with Venovenous Extracorporeal Membrane Oxygenation (VV ECMO):
Guideline from the Extracorporeal Life Support Organization (ELSO).
ASAIO J 2021;67(6):601-610. https://doi.org/10.1097/MAT.0000000000001432 PMid:33965970 PMCid:PMC8315725 | ||||
| | ||||
| 6.
Ingvarsdottir IL, Vidarsdottir H, Valsson F, et al. Venovenous
extracorporeal membrane oxygenation treatment in a low-volume and
geographically isolated cardiothoracic centre. Acta Anaesthesiol Scand
2019;63(7):879-884. https://doi.org/10.1111/aas.13367 PMid:30937908 | ||||
| | ||||
| 7.
Peek GJ, Mugford M, Tiruvoipati R, et al. Efficacy and economic
assessment of conventional ventilatory support versus extracorporeal
membrane oxygenation for severe adult respiratory failure (CESAR): a
multicentre randomised controlled trial. Lancet 2009;374(9698):1351-63. https://doi.org/10.1016/S0140-6736(09)61069-2 PMid:19762075 | ||||
| | ||||
| 8.
Urner M, Barnett AG, Bassi GL, et al. Venovenous extracorporeal
membrane oxygenation in patients with acute covid-19 associated
respiratory failure: comparative effectiveness study. BMJ
2022;377:e068723. https://doi.org/10.1136/bmj-2021-068723 PMid:35508314 PMCid:PMC9065544 | ||||
| | ||||
| 9.
Feldhaus D, Brodie D, Lemaitre P, et al. The Evolution of the Use of
Extracorporeal Membrane Oxygenation in Respiratory Failure. Membranes
(Basel) 2021;11(7). https://doi.org/10.3390/membranes11070491 PMid:34208906 PMCid:PMC8305045 | ||||
| | ||||
| 10.
Patel AR, Patel AR, Singh S, et al. Venovenous Extracorporeal Membrane
Oxygenation Therapy in Adults. Cureus 2019;11(8):e5365. https://doi.org/10.7759/cureus.5365 | ||||
| | ||||
| 11.
Chew MS, Kattainen S, Haase N, et al. A descriptive study of the surge
response and outcomes of ICU patients with COVID-19 during first wave in
Nordic countries. Acta Anaesthesiol Scand 2022;66(1):56-64. https://doi.org/10.1111/aas.13983 PMid:34570897 PMCid:PMC8652908 | ||||
| | ||||
| 12.
Teijeiro-Paradis R, Gannon WD, Fan E. Complications Associated With
Venovenous Extracorporeal Membrane Oxygenation-What Can Go Wrong? Crit
Care Med 2022;50(12):1809-1818. https://doi.org/10.1097/CCM.0000000000005673 PMid:36094523 | ||||
| | ||||
| 13.
Oude Lansink-Hartgring A, van Minnen O, Vermeulen KM, et al. Dutch
Extracorporeal Life Support Study G. Hospital Costs of Extracorporeal
Membrane Oxygenation in Adults: A Systematic Review. Pharmacoecon Open
2021;5(4):613-623. https://doi.org/10.1007/s41669-021-00272-9 PMid:34060061 PMCid:PMC8166371 | ||||
| | ||||
| 14.
Ramanathan K, Shekar K, Ling RR, et al. Extracorporeal membrane
oxygenation for COVID-19: a systematic review and meta-analysis. Crit
Care 2021;25(1):211. https://doi.org/10.1186/s13054-021-03634-1 https://doi.org/10.1186/s13054-021-03714-2 | ||||