02. tbl. 111. árg. 2025
Fræðigrein
Sjúkratilfelli. Bráð lokun öndunarvegar utan sjúkrahúss vegna blæðingar í aftankoksbil
Ágrip
Inngangur
Lýst er tilfelli þar sem rúmlega sjötugur karlmaður leitaði á bráðamóttöku vegna kyngingarerfiðleika eftir byltu. Reyndist hann með mikla blæðingu í aftankoksbil sem á rúmri klukkustund frá áverka lokaði öndunarvegi. Þar sem ekki var unnt að barkaþræða um munn vegna blæðingarinnar var framkvæmdur bráður barkaskurður í sjúkrabíl af sérnámslækni. Var sjúklingur síðan fluttur til frekari meðferðar á Landspítala en útskrifaðist heim við góða heilsu 19 dögum síðar.
Aftankoksblæðingar í kjölfar áverka eru sjaldgæfar. Ekki hefur áður verið lýst að framkvæmdur hafi verið lífsbjargandi barkaskurður utan sjúkrahúsa vegna þessa áverka.
Sjúkratilfelli
Rúmlega sjötugur maður leitaði sjálfur á bráðamóttöku sjúkra-húss í nágrenni höfuðborgarsvæðisins. Lýsti hann erfiðleikum með kyngingu eftir byltu. Sagðist hann hafa verið á golfvelli þegar hann rann til, datt fram fyrir sig og lenti með andlitið í jörðinni, hafði ofreigt höfuð aftur. Við komu sagðist hann eiga í erfið-leikum með tal og kyngingu og gat ekki kyngt munnvatni. Neitaði hann að hafa misst meðvitund og sagðist muna eftir öllu sem gerðist. Hann tjáði einnig að hann væri á blóðþynningu með tvöfaldri blóðflöguhamlandi meðferð.
Við skoðun voru lífsmörk innan eðlilegra marka og var hann fulláttaður. Klár áverkamerki voru á enni en ekki merki um höfuðkúpubrot. Áverkamerki voru á nefi og enni en ekki virk blæðing frá nösum. Engir verkir voru við þreifingu yfir hálshrygg né yfir barkakýli. Ekki var áverkamerki að sjá framan á hálsi en til staðar var útstandandi barkakýli, húðin þar yfir vel strekkt. Gat hann ekki hreyft hálsinn að fullu upp né niður en gat horft lengra en 45° til beggja hliða. Ekki voru áverkamerki á brjóstkassa, kvið, baki eða útlimum.
Við mat sérnámslæknis vaknaði strax grunur um að hann gæti verið með áverka á hálsi, á barkakýli eða hálshrygg. Þar sem öndunarvegur var talinn í hættu var án tafar farið í að undirbúa öndunarvegaborð fyrir mögulega barkaþræðingu. Einnig var ákveðið að framkvæma strax tölvusneiðmynd af hálsi með skuggaefni.
Innan við 30 mínútur liðu frá áverka að skoðun sérnámslæknis á bráðamóttökunni og síðan 33 mínútur frá skoðun sérnámslæknis þar til tölvusneiðmyndin var framkvæmd. Fljótlega eftir að tölvusneiðmyndin var tekin fór sjúklingur að erfiða meira við öndun. Á þeirri stundu var sú ákvörðun tekin að flytja hann brátt með sjúkrabíl á bráðamóttöku Landspítalans þar sem við úrlestur sérnámslæknis á tölvusneiðmyndunum sást að um lífshættulega blæðingu í aftankoksbili (retrophar-yngeal space) væri að ræða (mynd 1).
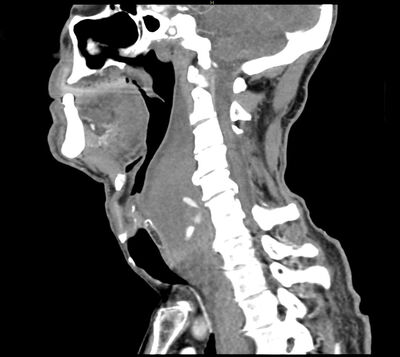
Mynd 1. Tölvusneiðmynd tekin um einni klukkustund frá áverka sem sýnir mikla aftankoksblæðingu.
Fyrir flutning var sjúklingurinn með fulla meðvitund, lífsmörk innan marka en tjáði áfram erfiðleika með tal og kyngingu ásamt því að eiga erfitt með að liggja útaf. Farið var yfir gátlista og hafður tiltækur fullur öndunarvegabúnaður til barkaþræðingar og barkaskurðar og svæfingarlyf uppdregin í sjúkrabíl ef þörf væri á að bregðast skjótt við á leiðinni til Reykjavíkur. Um 10 mínútum eftir að lagt var af stað versnaði sjúklingnum hratt og var hann hættur að geta andað sjálfur en hélt áfram fullri meðvitund. Var þá ákveðið að stöðva sjúkrabílinn svo hægt væri að meðhöndla öndunarveginn.
Engin leið var að veita öndunaraðstoð með belg og maska, voru því gefin strax s-ketamín 100mg, fentanyl 100µg ásamt succinylcholine 100 mg í æð, á þeim tíma var súrefnis-mettunin komin niður í 80%. Reynt var einu sinni að barkaþræða með hefðbundinni barkakýlissjá (laryngoscope) ásamt löngum leiðara án árangurs, engin sýn fékkst niður að raddböndum vegna mikils ytri þrýstings. Við þessar tilraunir til barkaþræðingar kom fram mikil blæðing í öndunarveginum. Ákvörðun var þá tekin um að framkvæma barkakýliskurð en þá hafði súrefnismettunin fallið niður í 60%. Skorið var með hníf í gegnum hring- og skjaldbrjóskhimnu (cricothyroid membrane), þræddur inn langur leiðari og yfir hann barkarenna númer sex, án vandræða. Rétt lega var staðfest með greiningu koltvísýrings í útöndunarlofti, jöfn loftun í bæði lungun auk þess sem súrefnismettunin hækkaði á 30-40 sekúndum upp í 97%. Lítil sem engin blæðing varð í kjölfar inngrips og barkarennan var tryggð með umbúðum og teipi.
Sjúklingnum var svo haldið sofandi með s-ketamíni og fentanyli á leiðinni til Reykjavíkur.
Á Bráðamóttökunni í Fossvogi var teymi sem tók á móti sjúklingnum. Tölvusneiðmynd var framkvæmd í annað sinn og ljóst var að um aftankoksblæðingu væri að ræða sem hafði lokað öndunarveginum (mynd 2). Ekki var merki um brot á hálshrygg en í brjóstholinu sást bæði loftbrjóst í hægra lunga ásamt lofti í miðmæti.
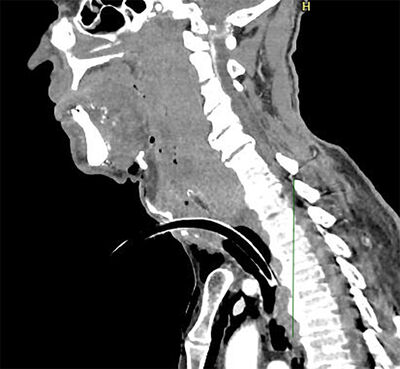
Mynd 2. Tölvusneiðmynd tekin á Landspítala sem sýnir umfang aftankoksblæðingar og barkarennu í gegnum skurð á hálsi.
Sjúklingurinn var færður á skurðstofu eftir meðferð á bráðamóttökunni þar sem gerð var barkaraufun og lagður brjóstholskeri í hægri fleiðru vegna loftbrjósts. Í aðgerðinni sást stór rifa í afturvegg efri loftvegar sem líklegast kom í kjölfar inngrips þegar reynt var að barkaþræða í upphafi og seytlaði þaðan úr. Talið var líklegt að margúllinn gæti tæmst þaðan með fullnægjandi hætti. Á tölvusneiðmyndunum var óljóst hvar upphafsblæðingin átti upptök en margúllinn hafði safnast fyrir einungis á aftankoksbili.
Sjúklingurinn var vistaður á gjörgæslu í fimm sólarhringa en eftir það fluttur á háls-, nef- og eyrnadeild þar sem margúllinn fór hægt og rólega að minnka. Var hann inniliggjandi í 19 daga en útskrifaðist heim við góða líðan.
Umræða
Hér hefur verið rakin sjúkrasaga þar sem öndunarvegur lokaðist brátt. Án nokkurs vafa hefði þetta leitt til dauða ef ekki hefði verið fyrir rétta bráðameðferð reynds sérnámslæknis í bráðalækningum sem tókst að tryggja öndunarveg og öndun við erfiðar aðstæður.
Höfundum er ekki kunnugt um að sambærilegt tilvik hafi áður gerst á Íslandi. Í erlendum rannsóknum hefur verið lýst sambærilegum sjaldgæfum tilfellum en í nýlegri samantekt fundust alls 68 slíkar aftankoksblæðingar í kjölfar áverka.1 Reyndist þessi áverki vera algengastur hjá eldri einstaklingum og í meirihluta tilvika eftir fall. Algengustu einkennin voru andþyngsli (88%), kyngingarerfiðleikar (37%) og verkur í hálsi (32%). Einkenni komu yfirleitt fram nokkrum klukkustundum eftir áverkann en í flestum tilvikum innan sólarhrings. Dauðsföllum hefur þó verið lýst, allt að fjórum sólarhringum eftir slíkan áverka.2 Í flestum tilvikum er þörf á sérhæfðri öndunarvegameðferð hjá þeim sem hljóta þennan sjaldgæfa áverka. Eftirtektarvert er að barkaþræðing um munn var reynd hjá 39 af þessum 68 einstaklingum (58%) en tókst ekki í 5 tilvikum þannig að gera þurfti barkaskurð.1,3 Er það staðfesting á að í ofangreindu tilfelli hafi verið rétt ákvörðun að reyna barkaþræðingu um munn fyrst en þarf ekki að koma á óvart að það hafi reynst tæknilega óframkvæmanlegt.
Hjá um tveimur af hverjum þremur, sem fá slíka aftankoksblæðingu í kjölfar áverka, reynist ekki þörf á inngripi vegna blæðingarinnar og hún hjaðnar á nokkrum vikum. Í tilvikum þar sem þörf er á aðgerðum, er oftast framkvæmd opin aðgerð en einnig hafa verið gerð æðainngrip til að stöðva blæðingu eða einfalda ástungu á blæðinguna.1
Flestir lifðu þennan áverka af, en talið að fimm einstaklingar hafi látist beinlínis vegna aftankoksblæðingarinnar.1 Þá hefur því verið lýst að eftir minni háttar bílslys, hafi loftpúði valdið ofréttingu og broti á hálshrygg og leitt til aftankoksblæðingar sem leiddi til dauða að völdum köfnunnar, strax á slysavettvangi.4 Engin fyrri tilfelli hafa hins vegar fundist þar sem gerður var barkaskurður vegna aftankoksblæðingar utan sjúkrahúss.
Við meðferð bráðveikra og slasaðra er alltaf í forgangi að öndunarvegur sé opinn. Ef sjúklingur er með lokaðan öndunarveg eða ekki að anda, þarf tafarlaust að veita bráða meðferð til þess að forða á sjúklingi frá súrefnisskorti og dauða.
Inni á stærri sjúkrahúsum hér á landi hefur fram á síðari ár alfarið verið á verksviði svæfingar- og gjörgæslulækna að sinna öndunarvegameðferð og öndunaraðstoð. Á bráðamóttöku Landspítala hefur meðhöndlun öndunarvegar síðustu árin verið sinnt í samvinnu bráðalækna og svæfingar- og gjörgæslulækna. Hafa læknar þessara sérgreina þjálfun til að sinna bráðum öndunarvegi en með lítillega ólíkum áherslum. Með samvinnu hefur reynst vel að nýta þekkingu beggja sérgreina, til þess að auka öryggi inngripsins við bráðar ástæður.
Ef einstaklingur er með lokaðan öndunarveg eða í öndunarstoppi, þarf að veita tafarlausa meðferð því ef dregst að tryggja öndun og öndunaraðstoð, þó ekki sé nema í fáeinar mínútur, getur það kostað mannslíf. Fullþjálfaðir bráðalæknar eða svæfingar- og gjörgæslulæknar verða aldrei tiltækir án tafar í öllum tilvikum þegar einstaklingur þarf bráða öndunarvegameðferð. Því hefur bráð meðhöndlun öndunarvegar oft fallið á herðar lækna úr öðrum sérgreinum, sérnámslækna eða læknanema, sjúkraflutningamanna, hjúkrunarfræðinga eða annarra heilbrigðisstétta sem í flestum tilvikum hafa takmarkaða þjálfun í öndunarvegameðferð. Á þetta einkum við bæði utan höfuðborgarsvæðisins og Akureyrar þar sem bráðri öndunarvegameðferð er, eins og annarri bráðaþjónustu, að mestu leyti sinnt af læknum starfandi á heilsugæslustöðvum, auk þess sem sjúkraflutningamenn veita oft fyrstu bráðameðferð á vettvangi.
Umtalsverða þjálfun þarf til að geta sinnt sérhæfðri öndunarvegameðferð með barkaþræðingu. Þannig er talið að fyrir utan fræðilega kennslu og þjálfun í hermisetri þurfi að framkvæma um 50 barkaþræðingar til þess að ásættanleg færni náist fram.5 Þar sem ekki er raunhæft að allir læknar ljúki þeirri þjálfun, er í vaxandi mæli lögð áhersla á að kenna grunnatriði öndunarvegameðferðar vel, með stellingu sjúklings, kok- og nefrennum, notkun belgs og maska og að nota einfaldari öndunarvegabúnað ofan raddbanda. Síðustu tvö árin, hefur sérstakt námskeið verið kennt á 6. ári við Læknadeild Háskóla Íslands, í samvinnu bráðalækningar og svæfingar- og gjörgæslulækningar því allir verðandi læknar eiga nú að hafa fengið þjálfun í hermisetri til að veita slíka öndunarvegameðferð ofan raddbanda.
Fullt sérnám í heimilislækningum hefur verið í boði á Íslandi síðan á síðustu öld og stunda nú um hundrað manns sérnám í faginu hér á landi. Í marklýsingu sérnámsins er tilgreint að heimilislæknir eigi að geta meðhöndlað lokun öndunarvegar og öndunarbilun en ekki er tilgreint hvaða gerðir öndunarvegainngripa heimilislæknir eigi að geta framkvæmt.
Ekki eru til nákvæmar rannsóknir á fjölda tilvika, þar sem læknar starfandi í heilsugæslu þurfa að beita öndunarvegameðferð, né hvers konar meðferð er beitt. Í rannsókn Gísla Ólafssonar og Jóhanns Ágústs Sigurðssonar frá árinu 2000, á vaktþjónustu landsbyggðarlækna, reyndist meiri hluti þeirra hafa framkvæmt barkaþræðingu einu sinni eða oftar á undangengum 5 árum.6 Því er ljóst að bráð öndunarvegameðferð er hluti af starfssviði þeirra.
Í rannsókn Ástu Evlalíu Hrafnkelsdóttur sem birtist í Læknablaðinu árið 2023 eru tilgreindar niðurstöður mats landsbyggðarlækna á Íslandi á eigin hæfni til að framkvæma ýmis bráðainngrip.7 Tók rannsóknin eingöngu til sérfræðinga í heimilislækningum og sérnámslækna með tveggja ára eða lengri starfsreynslu, auk þess að afmarkast við þann hóp sem starfaði fjórðung af ári á landsbyggðinni eða meira. Er því líklegt að þessi hópur hafi meiri reynslu í öndunarvegameðferð en læknar sem eru skemur komnir í þjálfun sinni eða starfa einungis lítinn hluta ársins á landsbyggðinni. Töldu alls 96% svarenda sig hafa góða þjálfun í að veita öndunaraðstoð með belg og maska eða geta veitt hana af nokkru öryggi. Heldur færri, eða 82%, töldu sig hafa þá sömu færni til að nota öndunarvegabúnað ofan raddbanda, en einungis 45% töldu sig geta framkvæmt barkaþræðingu af nokkru öryggi eða betur. Þegar læknar voru beðnir um að meta þá þjálfun í öndunarvegameðferð sem þau höfðu fengið áður en þau komu til starfa á landsbyggðinni, voru það einungis 45% sem töldu þá þjálfun góða en 57% töldu mikla þörf á að bæta kennslu í grunnnámi og endurmenntun hvað varðar öndunarvegameðferð.
Í BS-verkefni Kára Ingasonar læknanema sem gert var vorið 2023 var kannaður sá bráðabúnaður sem tiltækur var á heilbrigðisstofnunum landsbyggðarinnar á Íslandi. Reyndist vera umtalsverður munur á því hvaða búnaður var til staðar en á flestum heilsugæslustöðvum og smærri sjúkrahúsum voru barkakýlissjá (laryngoscope) og barkarennur tiltækar. Var slíkur búnaður víðar til staðar en einfaldari öndunarvegur ofan raddbanda.8
Á Íslandi hafa stöðluð námskeið í sérhæfðri endurlífgun reglulega verið haldin allt frá lokum síðustu aldar. Er þar ítarlega fjallað um endurlífgun og hjartsláttartruflanir, en mun takmarkaðri kennsla er um öndunarvegameðferð.
Í ofangreindu tilfelli lokaðist öndunarvegur brátt og hefði valdið dauða ef ekki hefði komið til bráð öndunarvegameðferð. Þó að aftankoksblæðingar séu sannarlega sjaldgæfur atburður gerist það ósjaldan að einstaklingar þurfi bráða öndunarvegameðferð, fjarri stærri sjúkrahúsum landsins. Er því mikilvægt að halda áfram að bæta þjálfun þess heilbrigðisstarfsfólks sem starfar á landsbyggðinni í öndunarvegameðferð, auk þess sem bæta þarf og staðla betur öndunarvegabúnað á landinu.
Heimildir
| 1. Tsao Y, Hsu C, Chen K, Blunt. Traumatic Retropharyngeal Hematoma with Respiratory Symptoms: A Systematic Review of Reported Cases. Emerg Med Int, 2021: 5158403. https://doi.org/10.1155/2021/5158403 PMid:34659833 PMCid:PMC8516559 |
||||
| 2. Wen S, Unama K, Watanabe R, et al. Forensic evaluation of fatal-suffocating retropharyngeal haematoma secondary to cervical fractures: Report of two cases. Forensic Leg Med, 2022, 85: 102274. https://doi.org/10.1016/j.jflm.2021.102274 PMid:34800774 |
||||
| 3. Alabdulqader A., Almudawi N., Alkhonezan A, et al., Traumatic retropharyngeal hematoma: A systematic review of reported cases. Saudi Med J, 2024. 45(1):10-26. https://doi.org/10.15537/smj.2024.45.1.20230565 PMid:38220242 PMCid:PMC10807669 |
||||
| 4. Tenofsky P, Porter S, Shaw J. Fatal Airway Compromise Due to Retropharyngeal Hematoma after Airbag Deployment. Am Surg, 2000. 66(7): 692-694. https://doi.org/10.1177/000313480006600719 PMid:10917485 |
||||
| 5. Buis M, Maissan M, Hoeks S, et al., Defining the learning curve for endotracheal intubation using direct laryngoscopy: A systematic review. Resuscitation, 2016, 99: 63-71. https://doi.org/10.1016/j.resuscitation.2015.11.005 PMid:26711127 |
||||
| 6. Olafsson G, Sigudsson J. Out-of-hours service in rural areas: An observational study of accessibility, attitudes and quality standards among general practitioners in Iceland. Scand J Prim Health Care, 2000. 18(2): 75-79. https://doi.org/10.1080/028134300750018945 PMid:10944060 |
||||
| 7. Hrafnkelsdottir, A, Bjornsson H, Oskarsson J, et al. Þjálfun landsbyggðarlækna í meðhöndlun slasaðra og bráðveikra. Læknablaðið, 2023. 109(6): 283-290. https://doi.org/10.17992/lbl.2023.06.747 PMid:37233619 |
||||
