06. tbl 93. árg. 2007
Fræðigrein
Sjálfsprottinn innankúpulágþrýstingur - sjúkratilfelli og umræða
Spontaneous intracranial hypotension - a case report and discussion
Ágrip
Þrjátíu og þriggja ára kona leitaði á slysa- og bráðamóttöku með þriggja daga sögu um versnandi höfuðverk sem varð betri við að liggja út af. Skoðun var eðlileg en segulómun af höfði sýndi upphleðslu í heilahimnum. Gerð var mænuholsástunga en þrýstingur var ekki mælanlegur og fékkst mænuvökvi með því að reisa höfðalag sjúklings. Próteinhækkun kom fram í mænuvökva en engin merki um sýkingar né bólgur. Tölvusneiðmyndataka með skuggaefni af mænuholi sýndi leka frá slíðri annarrar hálstaugar hægra megin. Gerð var blóðbót við aðra hálstaugarót hægra megin með nokkrum árangri. Sjúklingur lagðist aftur inn fjórum dögum síðar þar eð höfuðverkur hafði versnað. Blóðbót var endurtekin yfir annarri hálstaugarót með litlum árangri. Því var gerð bót með trefjalími á sama stað, en batinn af henni entist aðeins í sólarhring. Tölvusneiðmyndataka með skuggaefni af mænuholi sýndi leka frá áttundu háls- og fyrstu brjósttaugarót vinstra megin en engan leka frá annarri hálstaugarót. Gerðar voru endurteknar bætur á báðum þessum bilum með nokkrum árangri. Vegna takmarkaðs árangurs var gerð segulómmynd af háls- og brjósthrygg sem sýndi ummerki um bætur á fyrstu brjósttaugarót vinstra megin en engin merki um bót við áttundu hálstaugarót vinstra megin. Því var gerð bót með trefjalími á því bili. Við það varð sjúklingur einkennalaus og útskrifaðist heim við ágætis líðan. Hér að neðan verður tilfelli af sjálfsprottnum innankúpu lágþrýstingi með leka frá fleirum en einum stað lýst auk yfirlits yfir sjúkdóminn.
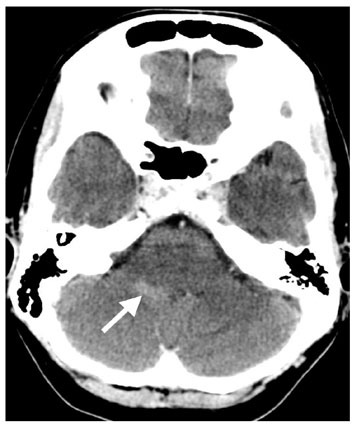
Mynd 1. TS mynd af heila sýnir staðbundið háþéttnisvæði hægra megin við fjórða heilahólf (hvít ör).
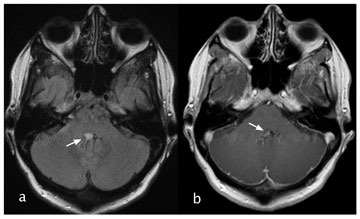
Mynd 2. (a) SÓ af heila sýndi aukið segulskin á T2 myndröð hægra megin við fjórða heilahólf (hvít ör). (b) Sýndi upphleðslu í æðahimnu á T1 myndröð eftir skuggaefnisgjöf (hvít ör).

Sjúkratilfelli: Þrjátíu og þriggja ára kona leitaði á slysa- og bráðamóttöku Landspítala vegna höfuðverkja. Þremur dögum áður fór hún að finna fyrir höfuðverk sem óx á hálfri klukkustund. Verkurinn byrjaði aftan til í hálsi en leiddi síðar fram í höfuðið beggja vegna. Verkurinn lýsti sér sem sláttur, verstur um 9,5/10 á VAS (Visual Analog Scale) og fylgdi honum ógleði og uppköst. Hún var með viðvarandi höfuðverk í liggjandi stöðu sem versnaði við að rísa upp að því marki að hún gat varla lengur reist höfuð frá kodda við komu á slysa- og bráðamóttöku.
Heilsufarsaga var ómarkverð, það var engin saga um höfuðverki, áverka né nýleg veikindi. Hún tók engin lyf. Almenn líkams- og taugaskoðun var eðlileg og engin merki fundust um hnakkastífleika. Blóðhagur, sölt, blóðsykur, kreatínín og CRP voru eðlileg. Tölvusneiðmynd (TS) af höfði (mynd 1) vakti grun um blæðingu eða fyrirferð í hægri heilastilk (pedunculus cerebri). Því var gerð segulómun (SÓ) af höfði með og án skuggaefnis. Breytingin í hægri heilastilk var óljós, hugsanlega blóðæxli (hemangioma) eða stækkun og tilfærsla á æðuflækju (plexus choroideus), en þetta var talið vera tilfallandi og ótengt einkennum sjúklings (mynd 2). SÓ sýndi einnig útbreidda skuggaefnisupptöku í heilahimnum sem náði niður á hálsmænu (mynd 3). Mænuvökvaþrýstingur var ekki mælanlegur og fékkst mænuvökvi með því að reisa höfðalag sjúklings. Mænuvökvarannsókn (tafla I) sýndi hækkun á prótínum en engin merki um bólgu eða sýkingu. Ræktanir á mænuvökva voru neikvæðar. Í ljósi þessa þótti líklegast að sjúklingur hefði höfuðverk vegna mænuvökvaleka. Gerð var mænugangarannsókn með skuggaefni og eftirfylgjandi TS rannsókn af öllum mænugangi strax þar á eftir. TS sýndi leka á mænuvökva frá annarri hálstaugarót (C1- C2) hægra megin og skuggaefnistaum þaðan yfir í skuggaefnispoll aftan við mænusekkinn (mynd 4). Sjúklingur var meðhöndlaður með koffeintöflum, 500 mg þrisvar á dag auk verkja -og ógleðistillandi lyfja eftir þörfum. Gerð blóðbót með 20 ml af blóði yfir annarri hálstaugarót daginn eftir. Höfuðverkurinn minnkaði en hvarf ekki. Sjúklingur var orðinn rólfær og útskrifaðist heim á níunda degi. Fjórum dögum síðar jókst höfuðverkurinn aftur. Sjúklingur var lagður inn á ný og blóðbót gerð daginn eftir á sama utanbastsbili. Árangur hennar var takmarkaður og var því gerð önnur bót með trefjalími (fibrinogen; Tissel®) á sama stað sex dögum síðar. Sjúklingur var höfuðverkjalaus í um sólarhring, en þá tók verkurinn sig upp aftur. TS mynd af mænuholi með skuggaefni var endurtekin, en hún sýndi nú mænuvökvaleka við áttundu hálstaugarót og fyrstu brjósttaugarót vinstra megin (mynd 5) en enginn leki sást frá annarri hálstaugarót hægra megin. Í kjölfarið var gerð blóðbót við áttundu hálstaugarót og fyrstu brjósttaugarót vinstra megin. Við þetta löguðust einkenni mikið og útskrifaðist hún heim á 16. degi frá þeirri innlögn. Lagðist aftur inn fimm dögum síðar, þar sem höfuðverkur hafði versnað. Verkurinn var þó minni en áður, en töluverð ógleði auk suðs og hellu fyrir eyrum var til staðar. Gerð var ný bót með vefjalími yfir áttundu hálstaugarót og fyrstu brjósttaugarót vinstra megin þremur dögum síðar. Við þetta urðu einkenni sjúklings betri og útskrifaðist hún heim. Hún lagðist þó enn inn þremur dögum síðar vegna versnandi stöðubundins höfuðverkjar. Gerð var SÓ af hálshrygg og efri hluta brjósthryggjar sem sýndi blóðbót aftan við fyrstu brjósttaugarót en ekki aftan við áttundu hálstaugarót vinstra megin (mynd 6). Því var sett trefjalím yfir þá hálstaugarót. Eftir það var sjúklingur með óþægindatilfinningu í höfði við langvarandi upprétta stöðu en engan höfuðverk. Ógleði og suð fyrir eyrum var enn til staðar. Sjúklingur fór því aftur í TS mænuholsmyndatöku af hálshrygg sem hluti af undirbúning fyrir opna skurðaðgerð en rannsóknin sýndi nú engin merki um mænuvökvaleka. Eftir það fór líðan sjúklings batnandi og útskrifaðist hún heim skömmu síðar.
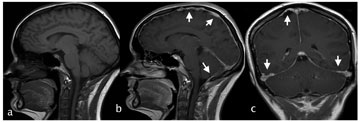
Mynd 3. (a) T1 mynd í þykktarskurði fyrir skuggaefnisgjöf. T1 myndir í þykktarskurði (b) og kransskurði (c) eftir skuggaefnisgjöf sýna útbreidda skuggaefnisupptöku í heilahimnum (hvítar örvar).
Yfirlit
Orsakir og meinalífeðlisfræði
Árið 1938 lýsti Schaltenbrand fyrstur manna sjálfsprottnum innankúpulágþrýstingi (SIL) (1, 2). Orsök lágþrýstingsins var talin stafa af minnkaðri seytingu æðuflækju og/eða auknu frásogi mænuvökva, en sannanir vantaði. Lekinn er nú oftast talinn stafa af rofi á heilahimnum. Við aðgerð geta sést mismunandi orsakir leka eins og einföld göt á basthimnu, veikleiki eða sekkur á heilahimnu og jafnvel að basthimnan, sem vanalega klæðir hryggjartaugina, sé ekki til staðar. Sýnt hefur verið fram á tengsl milli ýmissa frávika í gerð heilahimna og leka á mænuvökva, en almennt eru þessi frávik sjaldgæf (3, 4). Þekkt er að beinnabbar orsaki mænuvökvaleka með rofi á heilabastshimnum (5, 6). Hugsanlegt er að minni háttar hálsmeiðsli hjá slíkum einstaklingi geti valdið mænuvökvaleka. Í slíkum tilvikum getur verið nauðsynlegt að gera aðgerð og fjarlægja beinnabbann (4). Tengsl bandvefssjúkdóma og SIL eru þekkt, en allt að þriðjungur sjúklinga með SIL hafa undirliggjandi bandvefssjúkdóm eins og Marfan heilkenni, Ehlers-Danlos heilkenni af gerð 2 eða ofurhreyfanleika liða (8).
Mænuvökvaleki sést oftast í háls- eða brjósthrygg, en algengastur er hann á mótum háls- og brjósthryggjar. Hjá sjúklingum með SIL safnast vökvi oft aftan við mænusekk í hæð við fyrsta og annan hálshryggjarlið. Vökvasöfnun á því svæði er ekki öruggt merki um leka frá annarri hálstaugarót heldur getur verið um svokallaða falska staðsetningu að ræða. Líklegast er að vökvasöfnun þessi stafi þá af mænuvökvaleka annars staðar frá, en talið er að hún berist upp utanbastsbilið frá neðrihluta hálsmænu (9).
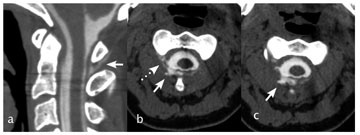
Mynd 4. (a) TS mænugangarannsókn með skuggaefni sýnir leka á mænuvökva frá (hvít ör) í þykktarskurði, (b) sýnir að lekinn er frá annarri hálsmænurót hægra megin (svört ör) auk þess að sýna skuggaefnispollinn aftan við mænusekkinn (hvít ör) sem sést einnig á mynd (c).
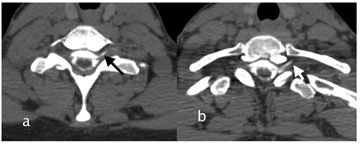
Mynd 5. (a) TS mynd af mænuholi með skuggaefni sýnir leka frá áttundu hálstaugarót vinstra megin (svört ör). (b) Sýnir leka frá fyrstu brjósttaugarót vinstra megin (hvít ör).)
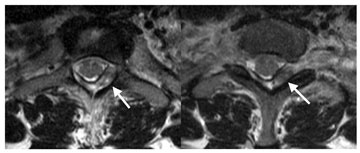
Mynd 6. SÓ mynd sýnir bót í hæð við fyrstu brjósttaugarót vinstra megin (hvít ör).
Höfuðverkur samfara SIL er talinn orsakast af tilfærslu heilans niður á við sem veldur togi á sársaukanæma vefi eins og basthimnu og æðar. Í uppréttri stöðu er heilinn ?fljótandi? inni í kúpunni vegna flotáhrifa mænuvökvans og haldreipisáhrifa innankúpuæða. Ef flotáhrif mænuvökvans minnka verður meira álag á innankúpuæðar vegna togs og aflögunar þeirra. Æðarnar og basthimnan eru næm fyrir sársauka og því kemur höfuð verkur fram í uppréttri stöðu vegna togs og aflögunar þeirra (10).
Monro-Kellie tilgátan segir til um að heildarrúmmál heilans, mænuvökvans og innankúpublóðs sé ávallt hið sama þegar stafsemi heilans er óskert (11, 12). Af þessu leiðir að ef rúmmál eins þáttar minnkar þarf að koma fram aukning í rúmmáli annarra þátta. Ef rúmmál mænuvökva minnkar þá þarf að koma til aukning á rúmmáli heilans eða innankúpublóðrúmmáli. Þar sem rúmmál heilans getur lítið breyst verður að koma til aukning á rúmmáli blóðs með meðfylgjandi víkkun á heilabláæðum, en hin útbreidda skuggaefnisupptaka í heilahimnum er talin vera teikn um þetta. Sýnt hefur verið fram á að utanbastsbláæðar í hálsi sjúklinga með SIL eru marktækt stærri en hjá viðmiðunarhópi sem ekki er með SIL. Einnig hefur verið sýnt fram á samsvörun í gráðu víkkunar heilabláæða og magns leka (13). Almennt er enginn kynjamunur hvað varðar mænuvökvaþrýsting (14), en athyglisvert er að höfuðverkur vegna SIL er algengari hjá konum en körlum í hlutfallinu 3:1 (15).
Skilyrði fyrir greiningu á SIL er að sýna fram á lágan mænuvökvaþrýsting þar sem rof á heilahimnu hefur ekki orðið vegna læknisfræðilegra inngripa (10). Eigi að síður hefur komið í ljós að sjúklingar geta haft SIL þrátt fyrir eðlilegan mænuvökvaþrýsting (16), en í einni rannsókn voru 11 af 60 sjúklingum með eðlilegan mænuvökvaþrýsting (3, 16). Í slíkum tilfellum skal leitað að leka þrátt fyrir eðlilegan mænuvökvaþrýsting (16). Því virðist sem mænuvökvaþurrð skipti meira máli en þrýstingslækkunin og hafa sumir viljað kalla ástandið mænuvökvaþurrðar heilkenni í stað innankúpulágþrýstings (13, 17). Í flestum tilfellum er mænuvökvaþrýstingur þó mjög lágur eða ómælanlegur. Mænuvökvaþrýstingur ræðst af sambandi rúmmáls mænuvökva og skúmshols (cavum subarachnoideale). Því þarf mænuvökvaþrýstingur ekki að lækka í kjölfar minnkandi rúmmáls mænuvökva ef jafn mikil minnkun verður á rúmmáli skúmhols.
Einkenni
Höfuðeinkenni SIL eru höfuðverkur sem versnar við að setjast upp en skánar við að liggja út af. Önnur einkenni eru tvísýni (lömun augnvöðva vegna togs í sjöttu heilataug), suð fyrir eyrum, hella, ógleði, uppköst, hálsverkur og ljósfælni. Hjá einstaka sjúklingum hefur skert meðvitund komið fram í kjölfar tilfærslu milliheilans niður á við eða vegna efri hálsmænuskaða sem kemur vegna tilfærslu og aflögunar mænunnar við að þrýstast niður á við (18).
Rannsóknir
Kjörmyndgreiningarannsókn við greiningu SIL er segulómun af heila með skuggefni. Rannsóknin sýnir innanbastsvökvasafnanir, upphleðslu skugga-?efnis í heilahimnur, aukna vídd bláæða, tilfærslu heila niður á við og stækkun á heiladingli. Það sem sérkennir skuggaefnisupphleðslu í SIL er að hún er dreifð, órofin, ekki hnútótt, sérstaklega yfir framheila og gagnaugablaði þar sem hún er oft þykk og bylgjulaga (19). Auk þessa getur SÓ sýnt hvort sjóntaugavíxl (chiasma opticum) hafi flast út, hvort tilfærsla hafi orðið á brúnni (pons) að hnakkabeinskleyf (clivus) eða hvort hnykileitlar (tonsilla cerebelli) hafi færst undir mænugat (foramen magnum), en þrjú hin síðarnefndu einkenna geta líkst Arnold-Chiari vansköpun.
Kjörrannsókn til að staðsetja mænuvökvalekann er mænugangarannsókn með skuggaefni með eftirfylgjandi TS rannsókn af mænugangi strax á eftir (3). Ísótopamænugangarannsókn og heilahólfamyndataka (radionuclide cisternography) er gerð þegar áfram er klínískur grunur um SIL en ekki hefur tekist að sýna fram á leka með ofangreindum aðferðum.
Mænuholsástungu með þrýstingsmælingu er eðlilegt að gera rétt á undan mænugangarannsókn með skuggaefni. Mænuvökvaþrýstingur er yfirleitt mjög lágur (<60mm vatns). Rannsóknir á mænuvökva sýna oft væga hækkun á hvítum einkyrningsfrumum og prótíni en eru að öðru leyti eðlilegar.
Sýnataka úr heilabasti og undirliggjandi heilahimnum sýnir fjölgun bandvefsfrumna og nýmyndun æða (20). Ekki er ástæða að taka sýni úr heilabasti nema grunur sé um aðra sjúkdóma.
Greining
Greining SIL byggir á sögu um höfuðverk sem versnar við að setjast upp en skánar við að liggja út af, lágan mænuvökvaþrýsting (<60mm vatns) og að ekki hafi orðið rof á heilahimnu vegna læknisfræðilegra inngripa (10). Skuggaefnisupphleðsla heilahimna á SÓ rannsókn af heila er það sem helst gefur grun um SIL, en útbreidd skuggaefnisupptaka í heilahimnum getur einnig orsakast af innanbastsblæðingum, meinvörpum í heilahimnur og vegna bólgusjúkdóma (21). Þessar orsakir valda þó ekki víkkun á utanbastsbláæðum né minnkuðu magni mænuvökva.
Meðferð
Almennt er mælt með að gera blóðbót við SIL og er árangur hennar ágætur (10). Í blóðbót felst að dregið er bláæðarblóð úr sjúklingi. Í skyggningu er blóðinu sprautað í utanbastsbil á lekastað, en við storknun þess á gat á mænusekk að lokast. Mikilvægt er fyrir sjúklinga að liggja fyrstu dagana eftir blóðbót til þess að þrýstingur byggist upp í mænuvökvarými að nýju. Koffein er oft notað við SIL en lítið er um rannsóknir sem liggja þar að baki. Verkjalyf eru notuð eftir þörfum en hafa takmörkuð áhrif. Sjaldgæft er að gera þurfi skurðaðgerð, en árangur þeirra er góður. Skurðaðgerð felst meðal annars í því að binda fyrir leka á heilahimnupoka eða pakka með vöðva eða gelfroðu (gelfoam) í utanbastsbilið á lekasvæði (3, 4). Það er sjaldgæft að meðferð beri ekki árangur og höfuðverkurinn verði langvinnur, en þekkist þó.
Umræða
Sjálfsprottinn innankúpulágþrýstingur er sjaldgæf og líklega vangreind orsök höfuðverkja. Sjúkdómurinn hefur sérkennandi klínískt og myndrænt útlit og svarar meðferð vel þegar rétt staðsetning lekans hefur verið greind. Í framangreindu sjúkratilfelli sást hin hefðbundna dreifða skuggaefnisupptaka í heilahimnum sem náði niður á hálsmænu (mynd 3). Hins vegar var fjórða heilahólf ekki samhverft auk þess sem skuggaefnisupptaka sást neðst og hægra megin í fjórða heilahólfi. Þetta vakti grun höfunda, síðar meir, hvort æðuflækjan hefði togast niður. Þar sem mynd af höfði var ekki endurtekin eftir að einkenni sjúklings gengu yfir er ekki hægt að staðfesta hvort breytingin hafi gengið til baka. Höfundar vita ekki til þess að slíkri breytingu hafi verið lýst áður.
Hér er því um nokkuð snúið tilfelli að ræða. Við teljum okkur hafa sýnt fram á að um leka frá þremur bilum hafi verið að ræða. Að öllum líkindum hefur fyrst lekið frá annarri hálstaugarót hægra megin, en síðar farið að leka frá áttundu hálstaugarót og fyrstu brjósttaugarót vinstra megin. Höfundar telja að ekki hafi verið um svokallaða falska staðsetningu leka að ræða. Það er þekkt að leki geti verið frá fleiri en einum stað samtímis, en höfundum er ekki kunnugt um að lýst hafi verið áður tilfellum þar sem sjálfsprottinn mænuvökvaleki kemur fram á mismunandi stöðum og á mismunandi tímum.
Heimildir
1. Schaltenbrand G. Normal and pathological physiology of the cerebrospinal fluid circulation. Lancet 1953; 1: 805-8.
2. Schaltenbrand G. Neure Anschauungen zur Pathophysiologie der Liquorzirkulation. Zentralb. Neurochir 1938; 3: 290-300.
3. Schievink WI, Meyer FB, Atkinson JLD, Mokri B. Spontaneous spinal cerebrospinal fluid leaks and intracranial hypotension. J Neurosurg 1996; 84: 598-605.
4. Schievink WI, Morreale VM, Atkinson JL, Meyer FB, Piepgras DG, Ebersold MJ. Surgical treatment of spontaneous spinal cerebrospinal fluid leaks. J Neurosurg 1998; 88: 243-6.
5. Vishteh AG, Schievink WI, Baskin JJ, Sonntag VK. Cervical bone spur presenting with spontaneous intracranial hypotension. Case report. J Neurosurg 1998; 89: 483-4.
6. Eross EJ, Dodick DW, Nelson KD, Bosch P, Lyons MK. Orthostatic headache syndrome with CSF leak secondary to bony pathology of the cervical spine. Cephalalgia 2002; 22: 439-43.
7. Schievink WI. Spontaneous spinal cerebrospinal fluid leaks and intracranial hypotension. JAMA 2006; 19: 2286-96.
8. Schievink W, Gordon O, Tourje J. Connective tissue disorders with spontaneous spinal cerebrospinal fluid leaks and intracranial hypotension: a prospective study. Neurosurgery 2004; 54: 65-71.
9. Schievink Wouter I, Maya M, Tourje J. False localising sign of C1-2 cerebrospinal fluid leak in spontaneous intracranial hypotension. J Neurosurg 2004; 100: 639-44.
10. Rando TA, Fishman RA. Spontaneous intracranial hypotension-report of 2 cases and review of the literature. Neurology 1992; 42: 481-7.
11. Monro-Kellie Fishman RA, Dillon WP. Dural enhancement and cerebral displacement secondary to intracranial hypotension. Neurology 1993; 43: 609-11. ?
12. Mokri B. The Monro-Kellie hypothesis. Applications in CSF volume depletion. Neurology 2001; 56: 1746-8.
13. Miyazawa K, Shiga Y, Hasegawa Y, Endoh M, Okita N, Higano S, et al. CSF hypovolemia vs intracranial hypotension in „spontaneous intracranial hypotension syndrome“. Neurology 2003; 60: 941-7.
14. Ekstedt J. CSF hydrodynamic studies in man. J Neurol Neurosurg Psychiatry 1978; 41: 345-53.
15. Horton JC, Fishman RA. Neurovisual findings in the syndrome of spontaneous intracranial hypotension from dural cerebrospinal fluid leak. Ophthalmology 1994; 101: 244-51.
16. Mokri B, Hunter SF, Atkinson JLD, Piepgras DG. Orthostatic headaches caused by CSF leak but with normal CSF pressures. Neurology 1998; 51: 786-90.
17. Mokri B. Spontaneous cerebrospinal fluid leaks: from intracranial hypotension to cerebrospinal fluid hypovolemia-evolution of a concept. Mayo Clin Proc 1999; 74: 1113-23.
18. Pleasure SJ, Abosch A, Friedman J, Ko NU, Barbaro N, Dillon W, et al. Spontaneous intracranial hypotension resulting in stupor caused by diencephalic compression. Neurology 1998; 50: 1854-7.
19. Tosaka M, Sato N, Fujimaki H, Takahashi A, Saito N. Wave-like appearance of diffuse pachymeningeal enhancement associated with intracranial hypotension. Neuroradiology 2005; 47: 362-7.
20. Mokri B, Parisi JE, Scheithauer BW, Piepgras DG, Miller GM. Meningeal biopsy in intracranial hypotension: meningeal enhancement on MRI. Neurology 1995; 45: 1801-7.
21. Case records of the Massachusetts General Hospital (Case 2- 1998). N Engl J Med 1998; 338: 180-8.
