05. tbl 93. árg. 2007
Fræðigrein
Samanburður á opinni aðgerð og aðgerð með brjóstholssjá við sjálfkrafa loftbrjósti
Ágrip
Inngangur: Á síðasta áratug hafa aðgerðir með brjóstholssjá rutt sér til rúms við sjálfkrafa loftbrjósti. Umdeilt er hvort langtímaárangur sé jafn góður og eftir hefðbundna opna aðgerð. Hérlendis hafa báðar aðgerðirnar verið framkvæmdar jöfnum höndum. Markmið þessarar rannsóknar er að kanna árangur þessara aðgerða og bera þær saman, sérstaklega með tilliti til tíðni enduraðgerða vegna viðvarandi loftleka og endurtekins loftbrjósts.
Efniviður og aðferðir: Rannsóknin er afturvirk og nær til allra sjúklinga sem fóru í aðgerð vegna sjálfkrafa loftbrjósts á Landspítala 1991-2005. Alls fóru 210 sjúklingar í 234 aðgerðir, þar af tíu með þekktan lungnasjúkdóm. Sjúklingunum var skipt í tvo hópa: sjúklinga sem fóru í aðgerð með speglun (n=134) og 100 sjúklinga sem fóru í brjóstholsskurð (mini-axillary thoracotomy). Þrír skurðlæknar framkvæmdu opna aðgerð og fjórir brjóstholsspeglun.
Niðurstöður: Fleygskurður á lungnatoppi var framkvæmdur í öllum aðgerðum og fleiðruertingu bætt við í 25% brjóstholsspeglana og í 67% opnu aðgerðanna. Aðgerðartími var 20 mínútum lengri fyrir speglunarhópinn (p=0,006). Enduraðgerðir vegna síðkomins endurtekins loftbrjósts voru þrjár eftir opna aðgerð og tíu eftir brjóstholsspeglun og vegna viðvarandi loftleka voru þær engar og þrjár hjá sjúklingum í sömu hópum (p=0,03). Enginn sjúklingur lést innan 30 daga frá aðgerð. Legutími (miðgildi) var einum degi lengri eftir opna aðgerð.
Ályktanir: Enduraðgerðir eru algengari eftir brjóstholsspeglanir og skýrist aðallega af hærra hlutfalli viðvarandi loftleka og endurtekins loftbrjósts. Báðar aðgerðir eru öruggar og meiriháttar fylgikvillar eru sjaldgæfir. Legutími er styttri eftir brjóstholsspeglun, en á móti kemur að aðgerðartími er lengri. Brýnt er að finna lausnir á því hvernig lækka megi tíðni enduraðgerða eftir brjóstholsspeglun.
Inngangur
Sjálfkrafa loftbrjóst er tiltölulega algengur sjúkdómur og leggst aðallega á ungt og annars hraust fólk. Í flestum tilvikum er orsökin talin vera rof á litlum blöðrum (blebs) sem staðsettar eru á toppi lungnanna (primary spontaneous pneumothorax, PSP) (1). Karlar eru í meirihluta og sjúkdómurinn er mun algengari hjá reykingafólki (2). Í 10-40% tilfella hafa sjúklingar með sjálfkrafa loftbrjóst þekktan lungnasjúkdóm (krónískt berkjukvef og lungnaþemba) sem veldur loftbrjóstinu (secondary spontaneous pneumothorax, SSP) (3-5).
Þegar loftbrjóst er lítið (?20% samfall á lunganu) kemur til greina að bíða og sjá til (1, 6), annars er yfirleitt komið fyrir kera í brjóstholinu sem tengdur er við sog. Oftast hættir loftlekinn eftir nokkurra daga sogmeðferð og ekki þörf á frekari meðferð. Í sumum tilvikum stöðvast loftlekinn ekki og verður þá að grípa til skurðaðgerðar. Algengari ábending fyrir skurðmeðferð er þó endurtekið loftbrjóst (recurrent pneumothorax) sem sést í allt að 40% tilfella eftir kera- og sogmeðferð (6). Til samanburðar er tíðni endurtekins loftbrjósts undir 6% eftir skurðaðgerðir við loftbrjósti (3, 4, 7-11). Þar sem líkur á endurteknu loftbrjósti aukast verulega með auknum fjölda loftbrjósta er oft gripið til skurðaðgerðar þegar sjúklingur leitar í annað eða þriðja skipti með loftbrjóst sömu megin (6, 12).
Fyrir rúmum áratug síðan voru skurðaðgerðir við sjálfkrafa loftbrjósti oftast framkvæmdar í gegnum brjóstholsskurð (thoracotomy). Á síðustu árum hafa aðgerðir með brjóstholssjá (video-assisted thoracoscopic surgery, VATS) víðast hvar komið í stað opnu aðgerðanna (4, 7, 8). Fjöldi rannsókna hefur sýnt að brjóstholsspeglunaraðgerðirnar valda minni örum og verkjum og sjúklingarnir útskrifast fyrr en eftir hefðbundna opna aðgerð (4, 7, 8, 13-15). Hins vegar hafa nokkrar erlendar rannsóknir sýnt aukna tíðni enduraðgerða vegna endurtekins loftbrjósts samanborið við opnar aðgerðir (14, 16-19), enda þótt það eigi ekki við um allar rannsóknir (14).
Markmið þessarar rannsóknar var að kanna árangur skurðaðgerða við loftbrjósti á Landspítala á tímabilinu 1991-2005. Einnig var markmið rannsóknarinnar að bera saman árangur tveggja mismunandi aðgerða við loftbrjósti með sérstöku tilliti til snemm- og síðkominna fylgikvilla, og þá sérstaklega endurtekins loftbrjósts, tegundar aðgerðar, legutíma og aðgerðartíma.
Efniviður og aðferðir
Rannsóknarþýði: Rannsóknin er afturvirk og nær til allra einstaklinga sem fóru í aðgerð vegna loftbrjósts á Landspítala frá 1. janúar 1991 til 31. desember 2005. Alls voru sjúklingarnir 210 sem gengust undir samtals 234 aðgerðir, 160 karlar (76,2%) og 50 konur (23,8%). Af þessum 210 sjúklingum voru 200 sjúklingar með loftbrjóst án undirliggjandi lungnasjúkdóms (PSP, 95%) og tíu (5%) með loftbrjóst tengt lungnasjúkdómi (SSP). Meðalaldur sjúklinga var 28,7 ± 12,3 ár en sjúklingarnir voru á bilinu 12 til 75 ára gamlir. Af 234 aðgerðum voru 119 (50,9%) á vinstra lunga. Alls reyktu 98 sjúklingar (41,4%) við greiningu en 50 höfðu reykt áður.
Upplýsingar um sjúklinga og aðgerðir voru fengnar úr sjúkraskrám og aðgerðalýsingum. Hjá fimm sjúklingum fundust upplýsingar ekki og var þeim sleppt úr rannsókninni. Nöfn sjúklinga fengust úr sjúklingabókhaldi spítalans og var bæði leitað að sjúklingum með greininguna loftbrjóst og þeim sem höfðu gengist undir aðgerð á lunga eða lungum. Til þess að tryggja að allir sjúklingar væru með í rannsókninni var einnig leitað í skrám Rannsóknarstofu Landspítala í meinafræði, meðal annars að öllum sjúklingum sem farið höfðu í fleygskurð á lunga.
Skráðar voru eftirfarandi breytur: aðgerðardagur og ár, aldur við aðgerð og kyn, reykingar og reykingasaga, tegund loftbrjósts og hlið, lungnasjúkdómar, myndrannsóknir til greiningar, tegund aðgerðar, aðgerðartími, snemm- (innan viku frá aðgerð) og síðkomnir fylgikvillar, enduraðgerðir og legutími. Sérstaklega voru skráðir sjúklingar með síðkomið endurtekið loftbrjóst sem þörfnuðust enduraðgerðar. Eftirlitstími frá aðgerð var 105 mánuðir (miðgildi) og var miðað við 1. mars 2006. Viðvarandi loftleki var skilgreindur sem loftleki sem stóð yfir í meira en fjóra daga frá aðgerð. Skurðdauði (operative mortality) var skilgreindur sem fjöldi sjúklinga sem létust innan 30 daga frá aðgerð.
Skurðaðgerðirnar: Sjúklingarnir 210 gengust undir tvenns konar aðgerðir (n=234), annars vegar brjóstholsspeglun (n=134) og hins vegar opna brjóstholsaðgerð (n=100). Í brjóstholsspeglunaraðgerðunum var tvöfaldri berkjupípu (double lumen intubation) komið fyrir þannig að hægt væri að fella saman það lunga sem aðgerð var gerð á. Sjúklingnum var komið fyrir í 90° hliðarlegu og lunganu haldið samanföllnu með CO2 sem blásið var inn í fleiðruholið. Síðan var þremur holstingjum (trocars) komið fyrir í brjóstveggnum, þar af einum fyrir myndavél sem tengd var við brjóstholssjá (10 mm/30º). Töngum og öðrum verkfærum var síðan komið fyrir í gegnum hin götin, meðal annars sérstakri heftibyssu (Autosuture® eða Ethicon®). Heftibyssan var notuð til að hefta fyrir og fjarlægja þær blöðrur sem fundust á lunganu (fleygskurður). Í sumum tilvikum var einnig gerð svokölluð fleiðruerting (pleurodesis) auk fleygskurðarins, en þá er fleiðran nudduð ýmist með sandpappír eða grisju (sjá töflu III). Einnig var notast við talkúm duft í nokkrum tilfellum. Talkúm veldur bólgu í fleiðrunni sem örvar myndun samvaxta, en samvextirnir eiga að koma í veg fyrir endurtekið samfall á lunganu síðar meir. Einnig fóru nokkrir sjúklingar í brottnám á hluta fleiðrunnar, oftast fleiðrunni fyrir ofan lungnatoppana (partial pleurectomy).
Í opinni aðgerð var svæfing og uppstilling sjúklings svipuð og í brjóstholsspeglunaraðgerð. Farið var í gegnum 6-10 cm skurð á brjóstveggnum, langoftast í gegnum þriðja eða fjórða millirifjabil (mini-axillary thoracotomy). Lungað var lekaprófað og síðan framkvæmdur fleygskurður með eða án fleiðruertingar á svipaðan hátt og í brjóstholsspeglunaraðgerð. Í lok bæði opinna og speglunaraðgerða var komið fyrir einum brjóstholskera sem tengdur var við sog (-20 cm H20).
Eftirmeðferð og eftirlit: Að skurðaðgerð lokinni var tekin lungnamynd af sjúklingi. Sjúklingarnir lágu yfirleitt inni í þrjá til fimm daga, eða þar til þeir höfðu jafnað sig á verkjum og loftleki hættur. Viku eftir útskrift komu sjúklingarnir í myndatöku og svo aftur mánuði seinna ef ástæða þótti til. Yfirleitt var ekki um frekara eftirlit að ræða.
Tölfræðiaðferðir: Upplýsingar voru skráðar í forritið Excel og það ásamt tölfræðiforritunum Sigmastat 3.1 og SPSS notað til tölfræðiúrvinnslu. Normaldreifðar stærðir (til dæmis aldur og aðgerðatími) voru bornar saman með t-prófi og Chi-square próf eða Fisher Exact próf notað fyrir ósamfelldar breytur og flokkabreytur. Marktæki miðaðist við p-gildi <0,05.
Leyfi: Áður en rannsóknin hófst voru fengin tilskilin leyfi frá Persónuvernd og Vísindasiðanefnd Landspítala.
Mynd 1. Fjöldi aðgerða við sjálfkrafa loftbrjósti á Landspítala á þremur fimm ára tímabilum, frá 1991-2005. Sýndar eru bæði opnar aðgerðir og brjóstholsspeglunaraðgerðir.
Niðurstöður
Á þeim 15 árum sem rannsóknin náði til voru framkvæmdar 234 aðgerðir á 210 sjúklingum vegna sjálfkrafa loftbrjósts. Að meðaltali voru því framkvæmdar 15,6 ± 6,3 aðgerðir á ári og sveiflaðist fjöldi aðgerða frá 8-29 milli ára. Ekki var þó um marktæka aukningu að ræða þegar borinn var saman fjöldi aðgerða á þremur fimm ára tímabilum (mynd I).
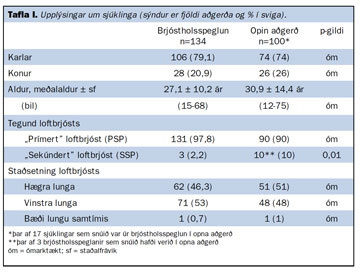
Upplýsingar um sjúklingana er að finna í töflu I. Flestar aðgerðanna, eða 221 (94,4%), voru framkvæmdar vegna loftbrjósts þar sem sjúklingarnir höfðu ekki þekktan lungnasjúkdóm (PSP) en 13 höfðu þekktan lungnasjúkdóm (SSP). Af sjúklingum í síðari hópnum voru sjö með lungnaþembu og fóru marktækt fleiri úr þessum hópi í opna aðgerð en í brjóstholsspeglun (p=0,01). Í opna hópnum voru 17 sjúklingar sem upphaflega fóru í brjóstholsspeglun en aðgerðinni var snúið í opna aðgerð, oftast vegna samvaxta sem gerðu brjóstholsspeglun erfiða. Ein stúlka gekkst undir skurðaðgerð vegna tíðaloftbrjósts. Ekki var marktækur munur á fjölda hægri og vinstri loftbrjósta í aðgerðarhópunum. Meðalaldur sjúklinga í opna hópnum var heldur hærri en í brjóstholsspeglunarhópnum og munaði 3,8 árum ( ). Þessi munur reyndist þó ekki marktækur.

Ábendingar fyrir aðgerð voru mjög sambærilegar fyrir báða aðgerðarhópa, og voru það annað hvort fyrsta loftbrjóst eða fyrsta endurtekið loftbrjóst sem sáust í rúmlega 2/3 tilfella í báðum hópum (tafla II).
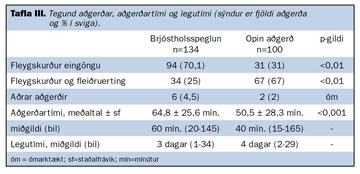
Tegund aðgerðar, aðgerðartími og legutími eru sýnd í töflu III. Í flestum brjóstholsspeglunum var eingöngu gerður fleygskurður, eða í 70,1% tilfella, en í opnu aðgerðunum var samsetning af fleygskurði og fleiðruertingu algengust (67%) (p<0,001). Opnu aðgerðirnar tóku skemmri tíma en speglunaraðgerðirnar og munaði 20 mínútum á miðgildi (40 mínútur samanborið við 60 mínútur) og 13,1 mínútum á meðalaðgerðartíma (p<0,001).
Legutími var styttri eftir brjóstholsspeglun en opna aðgerð, eða þrír dagar samanborið við fjóra daga (miðgildi). Rúmur meirihluti (60,4 %) sjúklinga sem gengust undir brjóstholsspeglun fóru heim innan þriggja daga frá aðgerð en 40% eftir opna aðgerð.
Algengustu snemmkomnu fylgikvillarnir voru viðvarandi loftleki (n=16) og blæðingar (n=6) (tafla IV). Einn sjúklingur fékk Horner?s heilkenni vegna skaða á taug við brjóstholsspeglun þar sem gerð var fleiðruerting. Ígerð í fleiðruholi greindist hjá einum sjúklingi og annar fékk lifrarbólgu (toxic hepatitis) sem rakin var til ísóflúran svæfingar. Nokkrir sjúklinganna fengu fleiri en einn fylgikvilla. Alls þurftu fimm sjúklingar að fara í enduraðgerð vegna blæðinga og þrír vegna viðvarandi loftleka. Hjá síðarnefnda hópnum fundust blöðrur og/eða loftleki sem ekki hafði greinst við fyrstu aðgerð. Enginn lést eftir aðgerðirnar (skurðdauði < 30 daga: 0%).
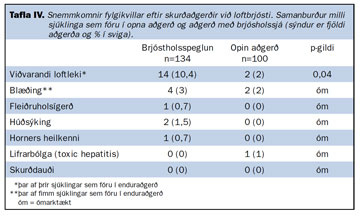
Ekki var marktækur munur á öðrum snemmkomnum fylgikvillum en viðvarandi loftleka, sem var algengari eftir brjóstholsspeglun en opna aðgerð. Alls greindust 14 sjúklingar (10,4%) með viðvarandi loftleka eftir brjóstholsspeglun samanborið við tvo (2%) eftir opna aðgerð (p=0,04). Tíðni síðkomins endurtekins loftbrjósts var sömuleiðis hærri eftir brjóstholsspeglanir, eða tíu (7,5%) á móti þremur (3%) eftir opna aðgerð (p=0,004). Samtals voru enduraðgerðir vegna viðvarandi loftleka og endurtekins loftbrjósts því 13 talsins eftir brjóstholsaðgerð (9,7%) og 3 (3%) eftir opnu aðgerðirnar (p=0,004). Tíðni enduraðgerða vegna blæðinga var sambærileg eða 2% fyrir báða hópa.
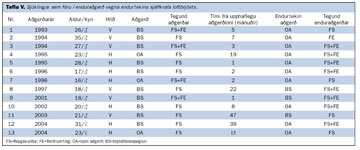
Þrettán sjúklingar fóru í enduraðgerð vegna síðkomins endurtekins loftbrjósts, að meðaltali 13,2 ± 15 mánuðum (bil 1-47 mánuðir) frá upphaflegu aðgerðinni. Í töflu V má sjá upplýsingar um sjúklingana, tegund fyrstu aðgerðar og hvernig enduraðgerð var gerð. Þessir sjúklingar voru marktækt yngri með meðalaldur 23,3 ± 5,8 ára í stað 28,7 ± 12,3 ára fyrir hópinn í heild (p=0,008). Flestir sjúklinganna fóru upphaflega í brjóstholsspeglun (76,9%) og var einungis gerður fleygskurður hjá níu þeirra (69,2%). Sjö (53,8%) enduraðgerðanna fólu í sér bæði fleygskurð og fleiðruertingu. Tíu af 13 enduraðgerðum voru opnar aðgerðir.
Samanburður á þremur fimm ára tímabilum sýndi að ekki var marktækur munur á fjölda aðgerða á milli tímabila. Kynjahlutfall, tegund og staðsetning loftbrjósts voru sambærileg milli ára en meðalaldur við aðgerð var aðeins hærri á síðasta tímabilinu, eða 29,7 ár miðað við 28,2 ár á fyrstu tveim tímabilum. Þessi munur var þó ekki marktækur. Fjöldi brjóstholsspeglana minnkaði milli tímabila, eða úr 58 (65,2%) á fyrsta tímabili niður í 32 (42,7%) á síðasta tímabilinu (p=0,008). Aðgerðum sem fólu eingöngu í sér fleygskurð fækkaði einnig frá fyrsta tímabili úr 52 (58,4%) í 37 (49,3%) á síðasta tímabili. Að sama skapi fjölgaði aðgerðum þar sem bæði fleygskurður og fleiðruerting voru framkvæmd í sömu aðgerð. Þessi munur var ekki marktækur. Aðgerðartími styttist frá fyrsta til síðasta tímabils, úr 63 mínútum í 45 mínútur (miðgildi), munurinn var þó ekki marktækur. Legutími breyttist ekki marktækt milli tímabila.
Umræða
Þessi rannsókn staðfestir að skurðaðgerð við loftbrjósti er örugg meðferð og það á bæði við um hefðbundna opna aðgerð og aðgerð með brjóstholssjá. Enginn sjúklingur lést innan 30 daga frá aðgerð og meiriháttar fylgikvillar voru sjaldséðir. Öryggi skurðmeðferðar er lykilatriði, enda eru sjúklingar með loftbrjóst yfirleitt ungt fólk og sjúkdómurinn í sjálfu sér ekki lífshættulegur nema í undantekningartilfellum (svo sem þrýstiloftbrjóst).
Skurðaðgerðir við loftbrjósti eru þó ekki án fylgikvilla. Blæðingar og sýkingar geta sést þó svo að þær séu tiltölulega sjaldgæfar (<3%). Mun algengari eru viðvarandi loftleki (6,8%) og endurtekið loftbrjóst sem krefst skurðaðgerðar (5,6%). Þetta á sérstaklega við eftir brjóstholsspeglun, en viðvarandi loftleki (skilgreindur sem loftleki í meira en fjóra sólarhringa frá aðgerð) sást hjá rúmlega 10% sjúklinga sem gengust undir aðgerð með brjóstholsspeglun samanborið við 2% hjá sjúklingum eftir opna aðgerð og var munurinn marktækur (p=0,04). Þrír sjúklinganna í fyrrnefnda hópnum þurftu að gangast undir enduraðgerð innan viku frá fyrstu aðgerð. Hjá hinum 13 sjúklingunum dugði meðferð með brjósthols-kera og sogi. En þótt ekki hafi komið til aðgerðar hjá þessum 13 sjúklingum lengdist sjúkrahússdvöl þeirra verulega (11 dagar í stað 4 daga).
Þessi rannsókn sýnir einnig að enduraðgerðir vegna síðkomins endurtekins loftbrjósts eru vandamál eftir brjóstholsspeglunaraðgerð. Svipuðum niðurstöðum hefur verið lýst áður, meðal annars í nýlegri sænskri rannsókn (19). Rúmlega helmingi fleiri sjúklingar (7,5%) þurftu að fara í enduraðgerð eftir brjóstholsspeglun samanborið við opna aðgerð (3%) og var munurinn greinilega marktækur. Þessi loftbrjóst greindust 1-47 mánuðum frá upphaflegu aðgerðinni (meðaltal 13 mánuðir) og voru þau oftast stór og ollu sjúklingunum töluverðum einkennum. Tekið skal fram að hér er eingöngu um að ræða endurtekin loftbrjóst sem kröfðust enduraðgerðar, en minni síðkomnum loftbrjóstum sem ekki kröfðust sérstakrar meðferðar eða meðferðar með brjósthols-kera var sleppt.
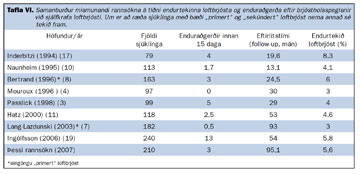
Tíðni enduraðgerða er sambærileg við erlendar rannsóknir hvað varðar opnu aðgerðirnar en yfirleitt er tíðnin helmingi lægri en eftir aðgerðir framkvæmdar með brjóstholssjá (14, 16-18). Í þessum sömu rannsóknum er tíðni enduraðgerða eftir brjóstholsspeglunaraðgerðir oftast á bilinu 3-6% (tafla VI). Okkar tíðnitölur (7,5%) eru því heldur í hærri kantinum, einnig samanborið við sænsku rannsóknina sem vitnað var í áður (5,8%) (19). Í þessu sambandi er rétt að taka fram að tíðni enduraðgerða er háð því hvaða ábendingar eru hafðar til hliðsjónar þegar tekin er ákvörðun um hvort framkvæma eigi enduraðgerð eða ekki. Aðrir meðferðarkostir koma til greina við endurtekið loftbrjóst, til dæmis brjóstholskeri sem tengdur er við sog. Á Landspítala hefur verið stefnan að taka sjúklingana frekar til enduraðgerðar, enda dugar meðferð með kera og sogi oft skammt í þessum tilfellum. Annar valkostur er að sprauta inn efnum í gegnum kerann sem örva samvaxtamyndun í fleiðruholi, til dæmis talkúmi. Talkúmi má einnig sprauta inn í fleiðruholið með aðstoð lítillar brjóstholssjár (medical thoracoscopy) þar sem sjúklingurinn er vakandi (20). Ókostur við þessi ertandi efni, og þá ekki síst talkúm, er að þau geta valdið töluverðum verkjum (21-24), sérstaklega á fyrsta sólarhringnum. Skurðaðgerð þarf því ekki að vera meira rask fyrir sjúklinginn en slík meðferð. Loks er kostur við skurðaðgerð að hægt er að greina ástæðuna fyrir loftbrjóstinu, til dæmis blöðrur eða leka frá heftilínum.
Þegar verið er að bera saman mismunandi skurðaðgerðir er mikilvægt að sjúklingahóparnir séu sambærilegir. Slembiröðun (randomization) er besta leiðin til þess að tryggja að hóparnir séu sem líkastir. Þessi rannsókn var ekki slembuð. Hins vegar voru aðgerðirnar framkvæmdar af aðeins sjö skurðlæknum sem hver um sig framkvæmdi annað hvort opna aðgerð eða brjóstholsspeglun (með fáeinum undantekningum). Val á aðgerðartækni (opin aðgerð vs. speglunaraðgerð) fór því eftir því hvaða læknir var á vakt hverju sinni þegar sjúklingarnir voru lagðir inn. Þetta minnkar svokallaða valskekkju (selection bias) í sjúklingahópunum sem verið er að bera saman. Sjúklingahóparnir reyndust einnig mjög sambærilegir í þessari rannsókn, bæði hvað varðar aldur og kyn. Ábendingar fyrir aðgerð voru einnig sambærilegar þótt reyndar væru heldur fleiri sjúklingar með lungnasjúkdóm (SSP) í opna hópnum. Ef eitthvað er eru því fleiri sjúklingar með alvarlegan lungnasjúkdóm í opna hópnum þar sem búast má við að tíðni endurtekins loftbrjósts og viðvarandi loftleka sé hærri. Annað sem hugsanlega hefði getað haft áhrif á niðurstöður rannsóknarinnar er ef sjúklingarnir 17 sem snúið var í opna aðgerð hefðu verið taldir með brjóstholsspeglunarhópnum í stað þess opna. Þá er fylgt svokallaðri „intention-to-treat“ aðferðafræði. Þetta var ekki gert í þessari rannsókn og þessir 17 sjúklingar breyttu litlu um tölfræðilegar niðurstöður nema hvað aðgerðartími fyrir opna hópinn lengdist lítillega.
Athyglisvert er að hlutfall sjúklinga með lungnasjúkdóm er mjög lágt í þessari rannsókn (5,6%) samanborið við svipaðar rannsóknir erlendis þar sem hlutfall þessara sjúklinga er í kringum 20-30% (3, 4). Skýring á þessu liggur ekki fyrir. Nýgengi alvarlegra lungnasjúkdóma er ekki ljóst hér á landi, enda þótt vitað sé að reykingar eru ekki jafn algengar hér og víða erlendis (25). Að öðru leyti voru ábendingar skurðaðgerða í þessari rannsókn sambærilegar við aðrar rannsóknir (4, 7, 8).
Há tíðni enduraðgerða eftir brjóstholsspeglun er áhyggjuefni og getur haft þýðingu þegar velja á aðgerð, til dæmis hjá sjúklingum þar sem endurtekin loftbrjóst eru mjög óæskileg (svo sem hjá flugmönnum og köfurum) eða hættuleg (sjúklingar með alvarlegan lungnasjúkdóm). Það er þó ekki þar með sagt að brjóstholsspeglunaraðgerðir eigi ekki rétt á sér. Þessar aðgerðir eru yfirleitt taldar þægilegri fyrir sjúklingana þar sem þær valda minni verkjum (14, 15) og ör eru minni. Hvort tveggja hefur stuðlað að því að speglunaraðgerðir hafa rutt sér til rúms á síðustu árum á kostnað hefðbundinna aðgerða. Í þessari rannsókn var ekki litið sérstaklega á verki eftir aðgerð eða verkjalyfjanotkun en fjöldi annarra rannsókna hefur sýnt fram á minni verki og verkjalyfjanotkun sjúklinga eftir speglunaraðgerðir (14, 15). Í niðurstöðum okkar sést að sjúklingarnir sem fóru í brjóstholsspeglun eru komnir heim einum degi fyrr en sjúklingar eftir opnar aðgerðir. Má því gera ráð fyrir að þeir séu eitthvað sprækari, en einn legudagur sparar umtalsvert fé og vegur upp á móti auknum kostnaði við enduraðgerðir og lengri aðgerðartíma (20 mín, miðgildi). Má í þessu sambandi nefna að legudagur á Landspítala kostar í kringum 72 þúsund krónur (apríl 2007). Einnig eru til rannsóknir sem sýna að þessir sjúklingar hafa minni fjarvistir úr vinnu sem skiptir máli bæði fyrir sjúklinga og vinnuveitendur, enda yfirleitt um tiltölulega unga einstaklinga að ræða (8, 14).
Nokkrar skýringar eru hugsanlegar á hærri tíðni endurtekins loftbrjósts eftir brjóstholsspeglun. Til dæmis er erfitt að lekaprófa lungað við aðgerðina en lekapróf er alltaf framkvæmt í opinni aðgerð. Þar með er hægt að sjá til þess að heftilínur séu þéttar og ekki hafi sést yfir blöðrur í lunganu. Einnig er sennilegt að stærri skurður við opnar aðgerðir valdi meiri samvöxtum og minnki því líkur á endurteknu loftbrjósti.
Við opnu aðgerðirnar var langoftast gerð fleiðruerting en sjaldan við speglunaraðgerðirnar. Ekki er ljóst af hverju fleiðruerting var sjaldnar framkvæmd í brjóstholsaðgerðunum. Þetta gæti hugsanlega skýrt hluta af hærri tíðni endurtekinna loftbrjósta í speglunarhópnum. Í sænsku rannsókninni sem áður var nefnd kom þó í ljós að endurtekin loftbrjóst sáust eftir ýmiss konar afbrigði af aðgerðum, til dæmis voru nokkrir sjúklingar með endurtekið loftbrjóst sem höfðu farið í fleiðru-úrnám, fleiðruertingu og fleygskurð í sömu aðgerð (19). Aukin hætta á endurteknu loftbrjósti sást hjá ungu fólki og sjúklingum þar sem fleygskurður var ekki framkvæmdur. Í síðarnefnda hópnum sáust yfirleitt ekki blöðrur á lungnatoppum. Í slíkum tilvikum er yfirleitt mælt með því að erta fleiðruna, til dæmis með grisju eða sandpappír. Auk þess eru margir þeirrar skoðunar að rétt sé að framkvæma einnig fleygskurð á lungnatoppnum þar sem þar geta oft leynst litlar blöðrur sem erfitt getur verið að sjá við speglunina. Er jafnvel talið að heftaröðin sjálf stuðli að myndun samvaxta (26). Við speglunaraðgerðir er víða mælt með því að auk fleygskurðar sé framkvæmd einhvers konar fleiðruerting, til dæmis með sandpappír, grisju eða jafnvel talkúmi (12). Fleiðran á innanverðu brjóstholinu er rispuð og þannig stuðlað að myndun samvaxta. Einnig kemur til greina að fjarlægja hluta af fleiðrunni efst yfir lungnatoppnum. Líkt og fleiðruerting er brottnám á hluta fleiðru tiltölulega auðvelt í framkvæmd. Hins vegar getur hún valdið fylgikvillum, til dæmis verkjum og blæðingum (27, 28). Þetta á sérstaklega við um umfangsmikið fleiðruúrnám. Af ofanskráðu er ljóst að skiptar skoðanir eru um það hvað sé besta aðgerðin við sjálfkrafa loftbrjósti. Til staðfestingar á því er norsk rannsókn með stórum hópi sjúklinga þar sem eingöngu var beitt fleygskurði við speglunaraðgerð og tíðni endurtekins loftbrjósts var einungis 5% (29).
Þegar rannsóknartímabilinu er skipt niður í þrjú fimm ára tímabil má sjá að brjóstholsspeglunum fækkar aðeins milli tímabila. Þessi þróun skýrist af því að á fyrri helmingi rannsóknarinnar voru heldur fleiri tilfelli meðhöndluð með brjóstholsspeglun. Þessi þróun er athyglisverð og er í raun öfug við þá þróun sem á sér stað annars staðar. Hlutfallsleg fækkun brjóstholsaðgerða skýrir einnig mun sem sást á aðgerðar- og legutíma, en þessi munur var tiltölulega lítill.
Lokaorð
Þessi rannsókn staðfestir að skurðaðgerðir við sjálfkrafa loftbrjósti eru öruggar aðgerðir og á það við um bæði opna hefðbundna aðgerð og aðgerð framkvæmda með brjóstholssjá. Síðarnefndu aðgerðirnar hafa verið í örum vexti á síðasta áratug, enda bendir flest til þess að sjúklingarnir hafi minni verki og ör eftir aðgerðina, útskrifist fyrr af sjúkrahúsi og séu komnir fyrr til vinnu. En þrátt fyrir þessa augljósu kosti er ljóst að brjóstholsspeglun er ekki fullkomin aðgerð þar sem allt að 12% sjúklinga þurfa að fara í enduraðgerð, aðallega vegna viðvarandi loftleka og síðkomins endurtekins loftbrjósts. Þetta er áhyggjuefni og finna verður úrræði til þess að bæta árangur brjóstholsspeglunaraðgerða.
Þakkir
Gunnhildi Jóhannsdóttur skrifstofustjóra á skurðdeild Landspítala er þökkuð aðstoð við öflun sjúkraskráa og Helga Sigvaldasyni verkfræðingi fyrir tölfræðiaðstoð. Rannsóknin var styrkt af Vísindasjóði Landspítala.
Heimildir
- Sahn SA, Heffner JE. Spontaneous pneumothorax. N Engl J Med 2000; 342: 868-74.
- Baumann MH, Noppen M. Pneumothorax. Respirology 2004; 9: 157-64.
- Passlick B, Born C, Haussinger K, Thetter O. Efficiency of video-assisted thoracic surgery for primary and secondary spontaneous pneumothorax. Ann Thorac Surg 1998; 65: 324-7.
- Mouroux J, Elkaim D, Padovani B, Myx A, Perrin C, Rotomondo C, et al. Video-assisted thoracoscopic treatment of spontaneous pneumothorax: technique and results of one hundred cases. J Thorac Cardiovasc Surg 1996; 112: 385-91.
- Gupta D, Hansell A, Nichols T, Duong T, Ayres JG, Strachan D. Epidemiology of pneumothorax in England. Thorax 2000; 55: 666-71.
- Baumann MH, Strange C. Treatment of spontaneous pneumothorax: a more aggressive approach? Chest 1997; 112: 789-804.
- Lang-Lazdunski L, Chapuis O, Bonnet PM, Pons F, Jancovici R. Videothoracoscopic bleb excision and pleural abrasion for the treatment of primary spontaneous pneumothorax: long-term results. Ann Thorac Surg 2003; 75: 960-5.
- Bertrand PC, Regnard JF, Spaggiari L, Levi JF, Magdeleinat P, Guibert L, et al. Immediate and long-term results after surgical treatment of primary spontaneous pneumothorax by VATS. Ann Thorac Surg 1996; 61: 1641-5.
- Ayed AK, Chandrasekaran C, Sukumar M. Video-assisted thoracoscopic surgery for primary spontaneous pneumothorax: clinicopathological correlation. Eur J Cardothorac Surg 2006; 29: 221-5.
- Naunheim KS, Mack MJ, Hazelrigg SR, Ferguson MK, Ferson PF, Boley TM, et al. Safety and efficacy of video-assisted thoracic surgical techniques for the treatment of spontaneous pneumothorax. J Thorac Cardiovasc Surg 1995; 109: 1198-203; discussion 203-4.
- Hatz RA, Kaps MF, Meimarakis G, Loehe F, Muller C, Furst H. Long-term results after video-assisted thoracoscopic surgery for first-time and recurrent spontaneous pneumothorax. Ann Thorac Surg 2000; 70: 253-7.
- Pearson FG, Cooper JD, Deslaurier J, Ginsberg RJ. Thoracic Surgery. 2nd ed. Philadelphia: Churchill Livingstone; 2002.
- Melvin WS, Krasna MJ, McLaughlin JS. Thoracoscopic management of spontaneous pneumothorax. Chest 1992; 102: 1877-9.
- Waller DA, Forty J, Morritt GN. Video-assisted thoracoscopic surgery versus thoracotomy for spontaneous pneumothorax. Ann Thorac Surg. 1994; 58: 372-6; discussion 6-7.
- Waller DA, Yoruk Y, Morritt GN, Forty J, Dark JH. Videothoracoscopy in the treatment of spontaneous pneumothorax: an initial experience. Ann R Coll Surg Engl 1993; 75: 237-40.
- Horio H, Nomori H, Fuyuno G, Kobayashi R, Suemasu K. Limited axillary thoracotomy vs video-assisted thoracoscopic surgery for spontaneous pneumothorax. Surg Endosc 1998; 12: 1155-8.
- Inderbitzi RG, Leiser A, Furrer M, Althaus U. Three years‘ experience in video-assisted thoracic surgery (VATS) for spontaneous pneumothorax. J Thorac Cardiovasc Surg 1994; 107: 1410-5.
- Noppen M, Meysman M, d‘Haese J, Monsieur I, Verhaeghe W, Schlesser M, et al. Comparison of video-assisted thoracoscopic talcage for recurrent primary versus persistent secondary spontaneous pneumothorax. Eur Respir J 1997; 10: 412-6.
- Ingolfsson IG, Gyllstedt E, Pikwer A, Lillo-Gil R, Jonsson P, Gudbjartsson T. Reoperations are common following VATS for spontaneous pneumothorax: study of risk factors. Interact Cardio Vasc Thorac Surg 2006; 5: 602-7.
- Tschopp JM, Rami-Porta R, Noppen M, Astoul P. Management of spontaneous pneumothorax: state of the art. Eur Respir J 2006; 28: 637-50.
- Kennedy L, Sahn SA. Talc pleurodesis for the treatment of pneumothorax and pleural effusion. Chest 1994; 106: 1215-22.
- Light RW, O‘Hara VS, Moritz TE, McElhinney AJ, Butz R, Haakenson CM, et al. Intrapleural tetracycline for the prevention of recurrent spontaneous pneumothorax. Results of a Department of Veterans Affairs cooperative study. JAMA 1990; 264: 2224-30.
- Maurice GL. Pleurodesis for spontaneous pneumothorax. Chest 1995; 107: 1183-4.
- Milton R, Cale AR. Chronic pain due to talc pleurodesis for spontaneous pneumothorax. Ann Thorac Surg 2003; 76: 1740-1.
- WHO European Country Profiles on Tobacco Control. World Health Organization; 2003.
- Czerny M, Salat A, Fleck T, Hofmann W, Zimpfer D, Eckersberger F, et al. Lung wedge resection improves outcome in stage I primary spontaneous pneumothorax. Ann Thorac Surg 2004; 77: 1802-5.
- Passlick B, Born C, Sienel W, Thetter O. Incidence of chronic pain after minimal-invasive surgery for spontaneous pneumothorax. Eur J Cardiothorac Surg 2001; 19: 355-8; discussion 8-9.
- Weder W, Schimmer RC, Matter H, Russi E, Largiader F. Long-term results of open parietal pleurectomy in treatment of recurrent spontaneous pneumothorax. Chirurg 1993; 64: 392-4; discussion 5.
- Korner H, Andersen KS, Stangeland L, Ellingsen I, Engedal H. Surgical treatment of spontaneous pneumothorax by wedge resection without pleurodesis or pleurectomy. Eur J Cardiothorac Surg 1996; 10: 656-9.

