06. tbl 92. árg. 2006
Fræðigrein
Klínískar leiðbeiningar um áhættumat og forvarnir hjarta- og æðasjúkdóma
Útdráttur
Inngangur
Hjarta- og æðasjúkdómar eru algengasta orsök ótímabærs heilsubrests og dauðsfalla á Vesturlöndum. Það er því mikilvægt að meðferð og forvarnir gegn þessum sjúkdómum séu markvissar. Markmið þessara leiðbeininga er að auðvelda heilbrigðisstarfsfólki forvarnarstarf vegna hjarta- og æðasjúkdóma með það að leiðarljósi að:
- hindra myndun æðakölkunar
- minnka líkur á að æðakölkun valdi skemmdum í líffærum
- fækka áföllum (sjúkdómstilfellum eða ótímabærum dauða) af völdum hjarta- og æðasjúkdóma
Á síðustu árum hafa birst fjölmargar mikilvægar rannsóknaniðurstöður varðandi forvarnir hjarta- og æðasjúkdóma (1?6). Með hliðsjón af þeim voru gefnar út nýjar evrópskar leiðbeiningar um forvarnir gegn hjarta- og æðasjúkdómum árið 2003 (7) og bandarískar leiðbeiningar árið 2001 (8), endurskoðaðar árið 2004 (9). Það er því augljóslega þörf á að endurskoða leiðbeiningar um forvarnir hjarta- og æðasjúkdóma sem stuðst hefur verið við hér á landi (10).
Gerð klínískra leiðbeininga er vandasamt verk. Bent hefur verið á að margar klínískar leiðbeiningar uppfylli ekki alltaf skilyrði fræðilegrar nálgunar (11-13). Í seinni tíð hefur verið lögð áhersla á það að höfundar reyni að leggja mat á það hvaða afleiðingar leiðbeiningar hafa fyrir samfélagið og hefur hér verið tekið mið af því, meðal annars með því að áætla þann fjölda sem telst í mikilli áhættu (7, 11-14).
Í mörgum erlendum klínískum leiðbeiningum vegna hjarta- og æðasjúkdóma er lögð megináhersla á heildarmat á hættu einstaklinga á að fá hjarta- og æðasjúkdóma ásamt því að að lækka viðmiðunarmörk meðferðarmarkmiða, svo sem kólesteróls (2) eða LDL-kólesteróls (9). Til þess að meta heildaráhættu hefur lengst af verið stuðst við gögn úr Framingham-rannsókninni, en í ljós hefur komið að hætta er á að reiknivélar sem styðjast við þau gögn ofmeti áhættuna, sérstaklega hjá þjóðum þar sem áhættan er lítil.
Höfundar íslensku leiðbeininganna telja að vænlegast sé fyrir íslenska heilbrigðisþjónustu að taka mið af leiðbeiningum Evrópusamtaka um forvarnir hjarta- og æðasjúkdóma frá 2003 (7). Evrópsku leiðbeiningarnar byggja á tveimur meginþáttum, annars vegar aðferðum til að reikna út fjölþáttaáhættu á hjarta- og æðasjúkdómum, svonefnt ?SCORE (Systematic COronary Risk Evaluation) system" (15), og hins vegar áhættukortum, svonefndum SCORE-kortum, sem eiga að auðvelda einstaklingsbundið áhættumat í klínískri vinnu. Höfundar evrópsku leiðbeininganna benda á að líta beri á þær sem ramma og eru þjóðir hvattar til að laga þær að séraðstæðum sínum og nota eigin gögn til að reikna út tíðni sjúkdóma og dauðsfalla þar sem því verður við komið til þess að leiðbeiningarnar henti því svæði þar sem þær skulu gilda.
Fyrir einstaklingsbundið áhættumat samkvæmt SCORE-kortum frá 2003 er Evrópu skipt upp í tvenns konar áhættusvæði. Annars vegar svæði með litla áhættu (low risk regions) og teljast Belgía, Frakkland, Grikkland, Ítalía, Luxemburg, Portúgal, Spánn og Sviss til þeirra. Hins vegar svæði með mikla áhættu (high risk regions) sem önnur lönd í Evrópu tilheyra og er Ísland þar á meðal. Til þess að meta einstaklingsbundna áhættu er því stuðst við tvær tegundir áhættukorta, eina fyrir svæði með litla áhættu og aðra fyrir svæði með mikla áhættu. Þjóðir eru hvattar til að nota eigin gögn ef þau eru til svo unnt sé að ákvarða hvort þau tilheyra svæðum með mikla áhættu eða litla.
Þær rannsóknir sem Evrópuleiðbeiningarnar byggja á eru frá 8. áratug síðustu aldar. Dánartíðni af völdum hjarta- og æðasjúkdóma hefur lækkað mikið í mörgum löndum Evrópu á síðustu áratugum (mynd 1). Það hefur gert að verkum að dánartíðni af völdum hjartasjúkdóma á Norðurlöndum (að Finnlandi undanskildu) og í ýmsum öðrum löndum sem áður töldust til svæða með mikla áhættu er í dag svipuð og dánartíðni margra landa sem töldust í lítilli áhættu á 8. áratugnum. Áhættukort evrópsku leiðbeininganna byggja á gömlum efnivið og hafa komið fram fjölmargar vísbendingar um að þau leiði til ofmats á áhættu í mörgum löndum Evrópu, einkum þeim löndum sem talin eru vera í mikilli áhættu (16). Á vefsetri norska hjartalæknafélagsins www.hjerte.no hafa norskir sérfræðingar í hjarta- og æðasjúkdómum áætlað að 5% líkur á dauða af völdum hjarta- og æðasjúkdóma árið 1985 geti svarað til 2,5% áhættu árið 2003. Svíar hafa einnig lagað evrópsku leiðbeiningarnar að sínu svæði þar sem skoðun leiddi í ljós að í Svíþjóð valda áhættuþættir miðlungsáhættu og liggja því mitt á milli þeirra svæða sem evrópsku leiðbeiningarnar telja svæði með litla áhættu og svæði með mikla áhættu (17).
Með hliðsjón af framansögðu var ákveðið að við gerð íslenskra leiðbeininga yrði notuð aðferðafræði SCORE-kerfisins til að útbúa ný áhættukort þar sem stuðst væri við nýjustu niðurstöður faraldsfræðilegra rannsókna á hjarta- og æðasjúkdómum á Íslandi.
Til þess að leiðbeiningar af þessu tagi komi að sem mestu gagni þurfa þær að innihalda raunhæf markmið, vera einfaldar í notkun og vera aðgengilegar við klíníska vinnu. Ekki nota allir tölvur við vinnu sína og því er æskilegt að boðið sé upp á möguleika á að nota bæði áhættukort og reiknivél, eins og áhættureiknivél Hjartaverndar, til þess að meta áhættuna á nákvæmari hátt. Leiðbeiningar verða þó aldrei annað en stuðningur fyrir heilbrigðisstarfsmenn við forvarnarstarf. Erfitt er að láta fara saman að leiðbeiningar séu einfaldar og aðgengilegar en svari jafnframt öllum helstu spurningum sem upp koma í klínísku starfi. Forgangsröðun vandamála, klínískt mat og góð dómgreind eru jafnnauðsynleg við forvarnarstörf og við önnur læknisstörf.?
Mikilvægi áhættu reykinga, hreyfingarleysis og offitu er ótvírætt og því verða allar leiðbeiningar að leggja megináherslu á þessa þætti, jafnt fyrir þá sem þegar hafa æðakölkunarsjúkdóm og þá sem hafa ekki merki hjarta- og æðasjúkdóma. Í síðarnefnda hópnum getur verið nægilegt að ráðleggja aðeins lífsstílsbreytingar til þess að koma í veg fyrir æðakölkunarsjúkdóm ef viðkomandi er ekki í mikilli áhættu.
Meðferð annarra áhættuþátta eins og háþrýstings er einnig nauðsynleg og eru flestar þjóðir með sérstakar leiðbeiningar um meðferð þess áhættuþáttar.
Heildarmat á áhættu tekur mið af mörgum áhættuþáttum í senn. Íhlutun til að minnka áhættu beinist því að öllum þeim þáttum sem hugsanlega er hægt að hafa áhrif á eins og að ofan greinir.
Þær leiðbeiningar sem hér eru settar fram lúta aðallega að spurningum um meðferð hækkaðrar blóðfitu. Þótt ákveðin markgildi hafi verið skilgreind er óraunhæft að ætla að allir geti náð þeim markmiðum og ber því að líta á þau sem viðmið.
Hvaða rannsóknagögn á að nota hér á landi?
Stuðst er við útreiknað áhættumat á sjúkdóms- og dánarlíkum af völdum hjarta- og æðasjúkdóma sem unnið hefur verið úr gögnum Hjartaverndar fram til ársins 2003.
Viðmiðunarmörk
Nýju evrópsku leiðbeiningarnar nota dauða vegna hjarta- og æðasjúkdóma (fatal cardiovascular event) sem viðmiðunarmörk. Niðurstöður Hjartaverndar sýna að hætta á að fá sjúkdóm (hjartadrep, gangast undir kransæðaútvíkkun eða hjáveituaðgerð) er um það bil tvöfalt meiri en hættan á dauða af völdum hjartasjúkdóms, þannig að ef líkur á að deyja úr hjarta- og æðasjúkdómi næstu 10 árin eru um 5% þá eru líkurnar á að fá kransæðasjúkdóm um 10% á sama tímabili. Að mati höfunda skiptir því ekki miklu máli hvor mælikvarðinn er notaður. Ef stuðst er við dánarlíkur eins og í evrópsku leiðbeiningunum er unnið með lágar hlutfallstölur. Mörgum finnst eðlilegra að nota líkur á að fá kransæðasjúkdóm næstu 10 árin þegar rætt er við skjólstæðinga frekar en líkur á dauða. Við erum þá einnig að vinna með hærri hlutfallstölur. Í þessum leiðbeiningum er því lagt til að miðað sé við líkur á að fá kransæðasjúkdóm í stað dauða af völdum hjarta- og æðasjúkdóma.
Áhættukort og reiknivél
Útbúin hafa verið áhættukort sem byggja á ofannefndum viðmiðunarmörkum auk þess sem reiknivél Hjartaverndar er nokkuð aðgengileg. Í leiðbeiningunum er miðað við að nota íslensku áhættukortin frá 2005. Til nánara mats á áhættu er mælt með reiknivél Hjartaverndar sem er aðgengileg á netinu
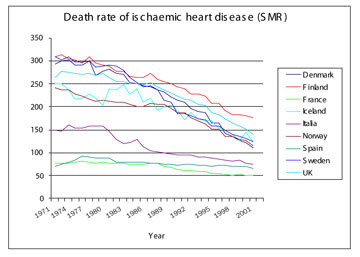
Mynd 1. Dánartíðni af völdum kransæðasjúkdóma meðal ýmissa Evrópuþjóða. Myndin byggist á upplýsingum sem fengnar eru á vefsetri Alþjóðaheilbrigðis-málastofnunarinnar.
Forgangsröðun
Samkvæmt evrópsku leiðbeiningunum hafa eftirfarandi einstaklingar forgang varðandi forvarnir gegn hjarta- og æðasjúkdómum:
- Sjúklingar með þekktan kransæðasjúkdóm, heilaæðasjúkdóm eða útæðasjúkdóm.
- Einkennalausir einstaklingar með mikla hættu á æðakölkunarsjúkdómi, þ.e.: i) >5% hættu á dauða af völdum hjarta- og æðasjúkdóma innan næstu 10 ára (eða með framlengdri áhættu til sextugs vegna margra áhættuþátta (samkvæmt SCORE-áhættukorti). ii) einn sterkan áhættuþátt, til dæmis kólesteról ?8,0 mmól/L eða blóðþrýsting ?180/110 mmHg. iii) Sykursýki af tegund II eða tegund I með smáalbúmínmigu.
- Nánir ættingjar (systkini eða foreldrar) sjúklinga sem hafa ungir fengið æðakölkunarsjúkdóm eða þeirra sem eru í mikilli áhættu.
- Aðrir sem greinast með æðakölkunarsjúkdóm.
Score-kortið sem notað er samkvæmt nýju evrópsku leiðbeiningunum á ekki við þá sem eru með þekktan æðakölkunarsjúkdóm, sykursýki, eru utan við aldurshópinn 40-65 ára, með slagbilsþrýsting utan við 120-180 mmHg og þá sem eru með kólesterólgildi utan við 4-8 mmól/L.
Í flestum leiðbeiningum er áhætta sem tengist sykursýki talin jafngilda því að vera með þekktan æðakölkunarsjúkdóm. Nýlegar rannsóknir styðja þetta enn frekar (18), sérstaklega þegar um er að ræða sykursýki af tegund II og að minnsta kosti einn annan áhættuþátt hjarta- og æðasjúkdóma. Hjá þeim sem eru með sykursýki af tegund I er smáalbúmínmiga merki um talsvert aukna hættu. Þótt ekki uppfylli allir sjúklingar með sykursýki þessi skilyrði er ljóst að flestir gera það og því er eðlilegt að líta svo á að allir sjúklingar með sykursýki séu í forgangshópi. Hins vegar liggja ekki fyrir nein gögn sem sýna ávinning af því að meðhöndla sjúklinga með sykursýki sem hafa kólesterólgildi <4,5 mmól/L, með kólesteróllækkandi lyfjum. Þessi hópur er fámennur og til einföldunar leggur nefndin til að litið verði á sjúklinga með sykursýki sem einn hóp. Í þessu samhengi má þó benda á að ávinningur forvarna er mestur hjá þeim sem hafa hæst kólesterólgildi. Ávinningur af meðferð þeirra sem eru með mjög lág gildi er mun minni (19).
Sjúklingar sem fengið hafa heilablóðfall tilheyra einnig þessum forgangshópi og meðferð þessara sjúklinga með blóðfitulækkandi lyfjum hefur sýnt góðan árangur (20).
Lagt er til að við íslenskar aðstæður sé tekið mið af ofanskráðu en að eftirfarandi aðilar teljist í forgangshópi þar sem meðferð með kólesteróllækkandi lyfi er talin vænlegur valkostur.
- Allir sjúklingar sem eru með þekktan æðakölkunarsjúkdóm, það er þegar eftirfarandi er til staðar:
1. Þekktur kransæðasjúkdómur
2.Saga um heilablóðfall eða skammvinn blóðþurrðarköst í heila (transient ischemic attack, TIA)
3. Útæðasjúkdómur (blóðþurrðarhelti)
- Sjúklingar með sykursýki
- Sjúklingar með arfgenga kólesterólhækkun (familial hypercholesterolaemia, FH)?Þessir einstaklingar eru í verulegri hættu á að fá hjarta- og æðasjúkdóma enda með hátt kólesteról frá fæðingu. Þeir eru því í forgangshópi og ætti að ráðleggja meðferð með kólesteróllækkandi lyfjum.
- Aðrir
- Einstaklingar sem eru ekki með þekktan æðakölkunarsjúkdóm en eru í mikilli áhættu, það er >10% hættu á að fá kransæðasjúkdóm næstu 10 árin samkvæmt íslenskum áhættukortum frá 2005.
Til þess að meta áhættuna á nákvæmari hátt en áhættukortin gera er hægt að nota reiknivél Hjartaverndar. Jafnframt er rétt að hafa í huga að áhættan er meiri en áhættukortin gefa til kynna ef viðkomandi einstaklingur hefur hækkun á þríglýseríðum (fastandi gildi >2,5 mmól/L), lágt HDL-kólesteról (<1,0 mmól/L hjá körlum og <1,2 mmól/L hjá konum) eða ættarsögu (systkini eða foreldrar) um hjarta- og æðasjúkdóma. Unga einstaklinga sem eru í mikilli hættu á að fá hjarta- og æðasjúkdóm getur verið erfitt að greina með því að nota áhættukortin. Þótt raunáhætta þeirra (absolute risk) á að fá hjarta- og æðasjúkdóm næstu 10 árin sé lítil getur hlutfallsáhættan (relative risk) verið há. Hér þurfa læknar því að beita klínísku mati.
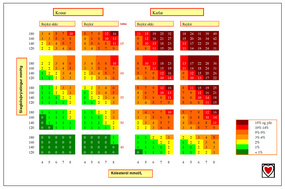
Líkur á að fá kransæðasjúkdóm næstu 10 árin miðað við slagbilsþrýsting, heildarkólesteról og reykingar.
Hver eiga meðferðarmarkmiðin að vera?
Hjá einstaklingum sem eru með staðfestan kransæðasjúkdóm hafa meðferðarmarkmið á Íslandi verið að ná kólesterólgildi niður fyrir 5,0 mmól/L. Var þetta í samræmi við þær leiðbeiningar sem giltu í Evrópu á þeim tíma er þær voru gerðar. Í nýjustu útgáfu evrópsku leiðbeininganna frá 2003 er lagt til að heildarkólesterólgildi sé undir 5,0 mmól/L og LDL-kólesteról undir 3,0 mmól/L hjá öllum óháð "annarri" áhættu, en hjá sjúklingum með þekktan æðakölkunarsjúkdóm eða sykursýki ætti að miða við lægri gildi, það er heildarkólesteról <4,5 mmól/L og LDL-kólesteról <2,5 mmól/L (7).
Í nýlegri útgáfu bandarísku leiðbeininganna er lagt til að reynt verði að ná LDL-kólesteróli niður fyrir 1,8 mmól/L hjá þeim sem eru í mjög mikilli áhættu og niður fyrir <2,6 mmól/L hjá þeim sem eru í mikilli áhættu (9).
Endurskoðaðar sænskar leiðbeiningar frá 2004 setja sem meðferðarmarkmið að kólesteról sé <5,0 mmól/L en við mjög mikla áhættu sé það <4,5 mmól/L. Samsvarandi markmið fyrir LDL-kólesteról er <3,0 mmól/L og <2,5 mmól/L (21).
Rétt er að taka fram að rannsóknir hafa sýnt að þeir sem eru í mikilli áhættu hafa gagn af kólesteróllækkandi lyfjameðferð óháð upprunalegu LDL-kólesterólgildi (2). Í ASCOT-LLA rannsókninni var einnig sýnt fram á ávinning þess að meðhöndla kólesteról þó það sé ekki sérlega hátt (<6,5 mmól/L) hjá háþrýstingssjúklingum sem höfðu að minnsta kosti þrjá aðra áhættuþætti æðakölkunarsjúkdóma (4).
Rannsóknir seinni tíma virðast því allar benda til þess að lækka eigi meðferðarmarkmið hjá þeim sem eru í mjög mikill áhættu, en enginn veit hversu neðarlega skuli fara með heildarkólesteról eða LDL-kólesteról (4).
Tvennt þarf þó að hafa í huga í þessu samhengi. Í fyrsta lagi eru áhrif kólesteróllækkandi lyfja (statína) sennilega ekki eingöngu bundin við kólesteróllækkunina sem slíka heldur virðast þau einnig hafa önnur áhrif, meðal annars að hemja bólguþættií því skyni að æðakölkunarskellur verði stöðugri og rofni síður. Í öðru lagi eru aukaverkanir statína vel þekktar og virðast vera skammta-háðar. Mikilvægi reykinga, offitu, hreyfingarleysis og óheilbrigðs lífsstíls er einnig ótvírætt og ætti að huga að þessum þáttum í öllu forvarnarstarfi. Loks þarf að hyggja að félagslegum aðstæðum og almennri vellíðan.
Með hliðsjón af framansögðu eru ráðlögð eftirfarandi meðferðarmarkmið:
- Minnka eða koma í veg fyrir reykingar, of háan blóðþrýsting og offitu.
- Fyrir sjúklinga með þekkta hjarta- og æðasjúkdóma og/eða sykursýki er miðað við heildarkólesterólgildi <4,5 mmól/L og/eða LDL-kólesteról <2,5 mmól/L.
- Fyrir einkennalausa einstaklinga sem eru taldir í mikilli áhættu (>10% áhættu á að fá kransæðasjúkdóm innan 10 ára) samkvæmt íslensku SCORE-korti frá 2005 er markmið að ná kólesteróli niður fyrir 5 mmól/L og LDL-kólesteróli niður fyrir 3 mmól/L.
Aldur
Almennt virðast leiðbeiningar forðast að taka á þessu atriði umfram það sem fram kemur hér að framan. Aldursviðmið hér virðast þó fara hækkandi og í Heart Protection Study virtust þátttakendur allt að 80 ára gamlir hafa gagn af meðferð (2).?
Mat á áhrifum leiðbeininganna
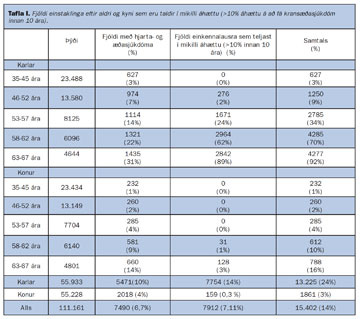
Reynt var að leggja mat á það hversu margir myndu teljast í mikilli áhættu hér á landi samkvæmt ofanskráðum tillögum. Tekið var mið af gögnum Hjartaverndar fyrir karla og konur í aldurshópnum 35?67 ára frá árinu 2003 (tafla I).
Ef 10% áhætta er skilgreind sem mikil áhætta myndu um það bil 14% einstaklinga í framangreindum aldurshópi lenda í þeim flokki þar sem íhuga þyrfti kólesteróllækkandi lyfjameðferð. Sé tekið mið af 50 ára og eldri myndu 60% karla og um 9% kvenna teljast í mikilli áhættu samkvæmt framangreindum viðmiðunargildum.
Þakkir
Hjartavernd fær þakkir fyrir að leggja til faraldsfræðileg gögn sem íslenskt áhættumat er byggt á. Sérstakar þakkir fær Thor Aspelund, tölfræðingur Hjartaverndar, fyrir mikla og vandaða vinnu við undirbúning gagna sem eru grundvöllur þessara leiðbeininga.
Heimildir
1. Shepherd J, Blauw GJ, Murphy MB, Bollen EL, Buckley BM, Cobbe SM, et al. Pravastatin in elderly individuals at risk of vascular disease (PROSPER): a randomised controlled trial. Lancet 2002; 360: 1623-30.
2. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002; 360: 7-22.
3. Major outcomes in moderately hypercholesterolemic, hypertensive patients randomized to pravastatin vs usual care: The Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT-LLT). JAMA 2002; 288: 2998-3007.
4. Sever PS, Dahlöf B, Poulter NR, Wedel H, Beevers G, Caulfield M, et al. Prevention of coronary and stroke events with atorvastatin in hypertensive patients who have average or lower-than-average cholesterol concentrations, in the Anglo-Scandinavian Cardiac Outcomes Trial--Lipid Lowering Arm (ASCOT-LLA): a multicentre randomised controlled trial. Lancet 2003; 361: 1149-58.
5. Cannon CP, Braunwald E, McCabe CH, Rader DJ, Rouleau JL, Belder R, et al. Intensive versus moderate lipid lowering with statins after acute coronary syndromes. N Engl J Med 2004; 350:1495-504.
6. LaRosa JC, Grundy SM, Waters DD, Shear C, Barter P, Fruchart JC, et al. Intensive lipid lowering with atorvastatin in patients with stable coronary disease. N Engl J Med 2005; 352:1425-35.
7. Backer GD, Ambrosioni E, Borch-Johnsen K, Brotons C, Cifkova R, Dallongeville J. European guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J 2003; 24: 1601-10.
8. Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). JAMA 2001; 285: 2486-97.
9. Grundy SM, Cleeman JI, Merz CN, Brewer HB Jr, Clark LT, Hunninghake DB, et al. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel III guidelines. Circulation 2004; 110: 227-39.
10. Þorgeirsson G, Sigurðsson G, Sigurðsson J, Högnason J, Sverrisson JÞ, Guðmundsson ÞV, et al. Meðferð við hárri blóðfitu. Læknablaðið 1991; 77: 59-60.
11. Shaneyfelt TM, Mayo-Smith MF, Rothwangl J. Are guidelines following guidelines? The methodological quality of clinical practice guidelines in the peer-reviewed medical literature. JAMA 1999; 281: 1900-5.
12. Hasenfeld R, Shekelle PG. Is the methodological quality of guidelines declining in the US? Comparison of the quality of US Agency for Health Care Policy and Research (AHCPR) guidelines with those published subsequently. Qual Saf Health Care 2003; 12 : 428-34.
13. Grilli R, Magrini N, Penna A, Mura G, Liberati A. Practice guidelines developed by specialty societies: the need for a critical appraisal. Lancet 2000; 355: 103-6.
14. McKee M, Raine R. Choosing health? First choose your philosophy. Lancet 2005; 365 : 369-71.
15. Conroy RM, Pyörälä K, Fitzgerald AP, Sans S, Menotti A, De Backer G, et al. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project. Eur Heart J 2003; 24: 987-1003.
16. Getz L, Sigurdsson JA, Hetlevik I, Kirkengen AL, Romundstad S, Holmen J. Estimating the high risk group for cardiovascular disease in the Norwegian HUNT 2 population according to the 2003 European guidelines: modelling study. BMJ 2005; 331: 1551.
17. Wilhelmsen L, Wedel H, Conroy R, Fitzgerald T. The Swedish SCORE chart for cardiovascular risk. Better possibilities for prevention of cardiovascular diseases. Läkartidningen 2004; 101: 1798-801.
18. Colhoun HM, Betteridge DJ, Durrington PN, Hitman GA, Neil HA, Livingstone SJ, et al. Primary prevention of cardiovascular disease with atorvastatin in type 2 diabetes in the Collaborative Atorvastatin Diabetes Study (CARDS): multicentre randomised placebo-controlled trial. Lancet 2004; 364: 685-96.
19. Olivarius Nde F. Diabetes care today: not everyone should have intensive multipharmacological treatment. Scand J Prim Health Care 2004; 22: 67-70.
20. Collins R, Armitage J, Parish S, Sleight P, Peto R. Effects of cholesterol-lowering with simvastatin on stroke and other major vascular events in 20536 people with cerebrovascular disease or other high-risk conditions. Lancet 2004; 363: 757-67.
21. Information från Läkemedelsverket. Behandlingsrekommend-ation. Prevention af aterosklerotisk hjärtkärlsjukdom med lip-idreglerande läkemedel; 2005: 1: 9-19.
Útdráttur
Nýjar íslenskar leiðbeiningar um forvarnir hjarta- og æðasjúkdóma taka mið af aðferðafræði evrópskra leiðbeininga frá árinu 2003. Helstu áhersluatriði nýrra leiðbeininga eru:
Grunnatriði forvarnarstarfs hjarta- og æðasjúkdóma snúast að jafnaði um reykingar, offitu, mataræði, hreyfingu, félagslega stöðu og heilbrigðan lífsstíl.
- Notuð eru íslensk faraldsfræðileg gögn við gerð samhæfðs áhættumats og áhættukorta.
- Áhersla er lögð á að gert sé einstaklingsbundið áhættumat.
- Við útreikninga áhættu er lokaviðmiðið hættan á að fá kransæðasjúkdóm.
- Þau verkfæri sem heilbrigðisstarfsmenn geta beitt við útreikninga áhættu eru annars vegar reiknivél Hjartaverndar og hins vegar áhættukort sem unnin hafa verið úr gögnum Hjartaverndar.
- Eftirtaldir sjúklingar eru í mikilli áhættu og hjá þeim er mælt með kólesteróllækkandi lyfjameðferð: Þeir sem eru með?
1. þekktan kransæðasjúkdóm
2. sögu um heilablóðfall eða skammvinn blóðþurrðarköst í heila
3. útæðasjúkdóm
4. sykursýki af tegund II eða tegund I með smáalbúminmigu
- Einstaklingar með >=10% líkur á að fá kransæðasjúkdóm næstu 10 ár samkvæmt áhættumati teljast einnig vera í mikilli áhættu. Mælt er með heildrænni íhlutun til að minnka áhættu hjá þessum hópi og er kólesteróllækkandi lyfjameðferð einn af álitlegum valkostum.
- Mælt er með því að markgildi þeirra sem eru með þekktan æðakölkunarsjúkdóm eða sykursýki (annars stigs forvörn) séu:
1. heildarkólesteról <4,5 mmól/L eða
2. LDL-kólesteról <2,5 mmól/L
- Markgildi hjá öðrum einstaklingum sem teljast í mikilli áhættu samkvæmt útreiknuðu áhættumati (fyrsta stigs forvörn) eru:
1. heildarkólesteról <5,0 mmól/L
2. LDL-kólesteról <3,0 mmól/L
