05.tbl. 112. árg. 2026
Fræðigrein
Rannsókn. Burðarmálskrampar á Landspítala: Klínísk, tölfræðileg lýsing á tímabilinu 1982-2022
Fyrirspurnum svarar Þóra Steingrímsdóttir, thoraste@landspitali.is
Greinin barst 3. september 2025, samþykkt til birtingar 3. mars 2026
Ágrip
Inngangur
Burðarmálskrampi er alvarlegur fylgikvilli meðgöngu og fæðingar. Meðgöngueitrun er talin vera forstig hans og meðgöngueftirlit því mikilvægur þáttur í forvörnum. Markmið rannsóknar var að kanna tíðni burðarmálskrampa á Landspítala, tímasetningu krampans miðað við fæðingu, merki meðgöngueitrunar fyrir krampann, greiningu taugasjúkdóma síðar meir og mæðradauða innan 42 daga frá krampa.
Efniviður og aðferðir
Rannsóknarþýðið samanstóð af konum greindum með burðarmálskrampa á árunum 1982-2022 á Landspítala. Fjörtíu tilfelli fundust og upplýsingum var safnað úr sjúkraskrám þeirra kvenna. Sjö tilfelli voru útilokuð vegna ranggreiningar. Marktækni var könnuð með nákvæmu Fisher-prófi, fjölkostaprófi og kí-kvaðrat prófi.
Niðurstöður
Tíðni burðarmálskrampa var ~1:3610 fæðingum (33 tilfelli af 119.125 fæðingum) og breyttist ekki á rannsóknartímabilinu (bil: 0-3 tilfelli á ári). Tímasetning krampa við burðarmál: 52% urðu fyrir fæðingu, 27% í fæðingu og 21% eftir fæðingu. Tuttugu og fjórar konur voru greindar með meðgöngueitrun þegar þær fengu krampa. Níu konur höfðu engin merki meðgöngueitrunar á meðgöngunni og sá hópur var hlutfallslega stærri á seinni hluta tímabilsins (þó ómarktækt, p=0,44). Fimm konur greindust með taugasjúkdóm eða fengu einkenni frá taugakerfi síðar meir. Allar konur sem upplýsingar fundust um (32 af 33) voru lifandi 42 dögum eftir krampann.
Ályktun
Tíðni burðarmálskrampa var lág og jöfn á rannsóknartímabilinu og dánartíðnin nálgast núll. Ekkert bendir til að tíðnin muni lækka nema til komi aukin þekking á forspárþáttum. Fáar konur greindust með taugasjúkdóm eða fengu einkenni frá taugakerfi síðar á ævinni, en mjög virðist skorta á vinnuvenjur og verkferla við uppvinnslu og leit að slíkum einkennum og öðrum afleiðingum burðarmálskrampa.
Inngangur
Burðarmálskrampi (eclampsia) er alvarlegt hástig meðgöngu-eitrunar (preeclampsia) og er algeng orsök mæðradauða í heiminum, og einnig burðarmálsdauða, einkum þar sem meðgöngueftirliti er ábótavant. Þar sem mæðravernd er aðgengileg og heilbrigðisþjónusta góð er tíðni lægri og dauðsföll af þessum völdum sjaldgæf. Árangursrík viðbrögð við alvarlegri meðgöngueitrun eru fyrst og fremst fyrirbyggjandi krampameðferð með magnesiumsúlfati (MgSO4) og að flýta fæðingu barns og fylgju. Einkenni ganga til baka eftir fæðingu og krampahættan gengur yfir.1 Vel staðfestur er árangur meðferðar með acetýlsalicylsýru (ASA) til að seinka alvarlegri meðgöngueitrun í áhættuhópum2,3 og þar af leiðir mögulega lægri tíðni burðarmálskrampa. Lyfjameðferð við háþrýstingi á meðgöngu er mikilvæg til þess að vernda æðakerfi móður, en alls er óvíst hvort slík meðferð hefur áhrif á tilurð og þróun meðgöngueitrunar og burðarmálskrampa.4 Rannsókn birt 1994 lýsir lágri tíðni burðarmálskrampa á Íslandi5 en frá þeim tíma er tíðnin ekki þekkt og þá ekki heldur hvort hún hefur breyst í kjölfar aukinnar tíðni framköllunar fæðinga. Lítið er vitað um tíðni annarra sjúkdóma eða einkenna frá taugakerfi síðar á ævi kvenna sem fengið hafa burðarmálskrampa.6 Markmið rannsóknar okkar var að kanna tíðni burðarmálskrampa á Landspítala síðustu fjóra áratugi, lýsa að-draganda þeirra, klínískri birtingarmynd og athuga mögu-leg tengsl við taugasjúkdóma.
Efniviður og aðferðir
Gerð var lýsandi rannsókn (tilfellaröð, case series) og að hluta til afturskyggn ferilrannsókn (retrospective cohort study). Rann-sóknar-úrtakið samanstóð af öllum konum sem fengu greiningu burðarmálskrampa á 41 árs tímabili 1. janúar 1982 til 31. desember 2022 í sjúkraskrárkerfi Landspítala, þar sem um 70% allra fæðinga landsins eiga sér stað. Leitað var að greiningarnúmer-um samkvæmt ICD-10 og ICD-9 kerfunum. Í ICD-10 var leitað að: O15.0, O15.1, O15.2, O15.9. Í ICD-9 var leitað að: 637.1. Fenginn var listi frá hagdeild Landspítala með kennitölum þeirra sem hlotið höfðu greininguna, alls 40 konur en 41 meðganga þar sem ein kona hafði fengið greininguna í tveimur meðgöngum. Breytum var safnað úr sjúkraskrá, á rafrænu formi og pappír, og átti söfnun gagna sér stað vorið 2023. Í töflu I má sjá lista yfir breytur sem notaðar voru í rannsókninni.

Þegar vafi lék á réttri greiningu var úr skorið af fyrsta höf-undi (SR), fæðingalækni (ÞS) og taugalækni (HH) og við það féllu sjö þátttakendur úr rannsókninni. Í einu tilfelli var rangt ICD-númer skráð. Í fimm tilfellum var starfrænn krampi ranglega greindur sem burðarmálskrampi. Í einu tilfelli var ICDnúmer endurtekið í seinni sjúkrahúsinnlögn án þess að burðarmálskrampi hafi átt sér stað aftur.
Rannsóknartímabilinu var skipt í tvö 21 og 20 ára tímabil, til að gefa yfirsýn yfir breytingar á tíðni. Til að reikna tíðni burðarmálskrampa var gagna um fæðingafjölda á Landspítala á ári hverju aflað hjá Fæðingarskrá Embættis landlæknis. Tíðni burðarmálskrampa var reiknuð sem hlutfall tilfella af öllum fæðingum á Landspítala á rannsóknartímanum. Tímasetning burðarmálskrampa var flokkuð í þrennt: Fyrir fæðingu, í fæðingu eða eftir fæðingu.
Tölfræðin fólst í aðferðum lýsandi tölfræði með framsetningu myndrita og taflna. Einnig var framkvæmt nákvæmt Fisher-próf til að kanna marktækni þess að konur hefðu frekar verið einkennalausar áður en þær fengu krampa á síðara tímabilinu, borið saman við hið fyrra. Marktæknipróf út frá fjölkostadreifingu (multinomial exact test) var framkvæmt með núlltilgátuna: „Jöfn er dreifing kvenna sem fá krampa fyrir, í og eftir fæðingu“. Miðað var við marktæknimörk =0,05. Loks var kí-kvaðrat prófi beitt þegar borin var saman tímasetning krampa milli undirhópa. Gagnavinnsla og tölfræði var framkvæmd í Python forritunarmálinu með pökkunum Matplotlib og SciPy.
Niðurstöður
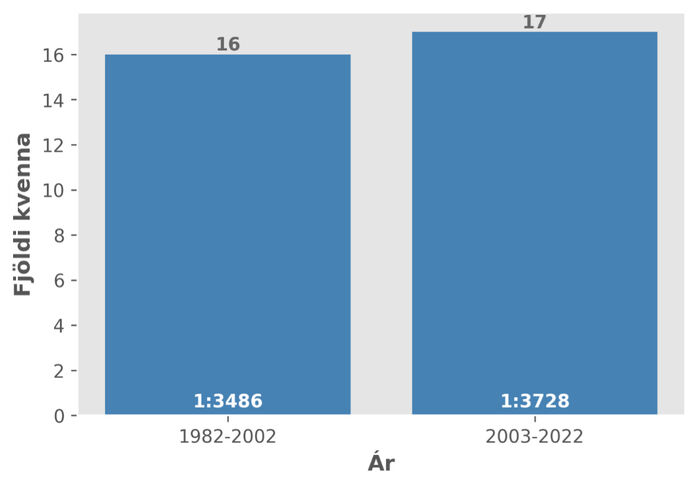
Á mynd 1 sést fjöldi kvenna (N=33) með greininguna burðarmálskrampa á Landspítala á rannsóknartímanum, sem skipt var í tvö tímabil, 21 og 20 ár. Heildarfjöldi fæðinga á Landspítala á tímabilinu var 119.125 og var því tíðnin á öllu tímabilinu 1:3610 fæðingum, 0-3 (bil) tilfelli á ári. Á fyrra tímabilinu, 1982-2002, var tíðnin 1:3486, en á því seinna, 2003-2022, 1:3728. Marktækni mismunar var ekki reiknuð.
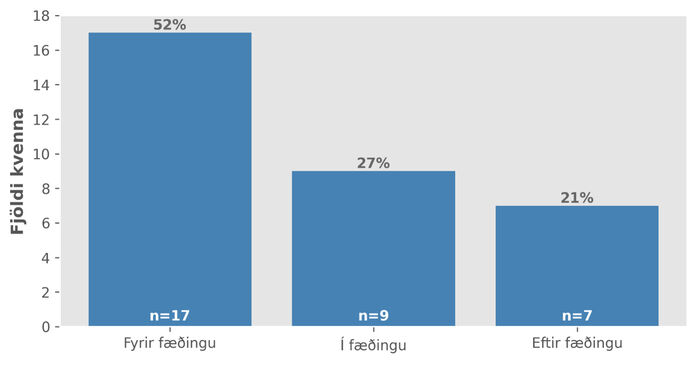
Mynd 2 sýnir dreifingu krampa við burðarmál og var hlut-fall krampa fyrir fæðingu 52% (n=17), í fæðingu 27% (n=9) og eftir fæðingu 21% (n=7). Konurnar í síðastnefnda hópnum fengu krampa hálfri til sjö klukkustundum eftir fæðinguna. Samkvæmt niðurstöðum fjölkosta prófs var ekki marktækur munur á dreifingu krampanna fyrir, í og eftir fæðingu (p=0,09) og sú innbyrðis dreifing var mjög svipuð á fyrri og seinni hluta rannsóknartímans.
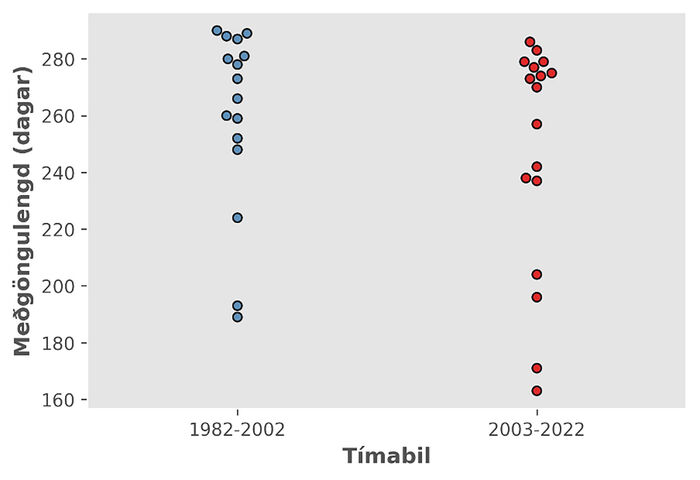
Mynd 3 sýnir dreifingu meðgöngulengdar á tímabilunum tveimur. Meðalmeðgöngulengd við fæðingu var 253 dagar (36 vikur + 1 dagur), miðgildi var 266 dagar (38 vikur + 0 dagar) og náði meðgöngulengd frá 163 dögum (23 vikur + 2 dagar) upp í 290 daga (41 vika + 3 dagar). Mesti fyrirburinn fæddist andvana, en öll lifandi fædd börn voru enn á lífi við sjö daga aldur.
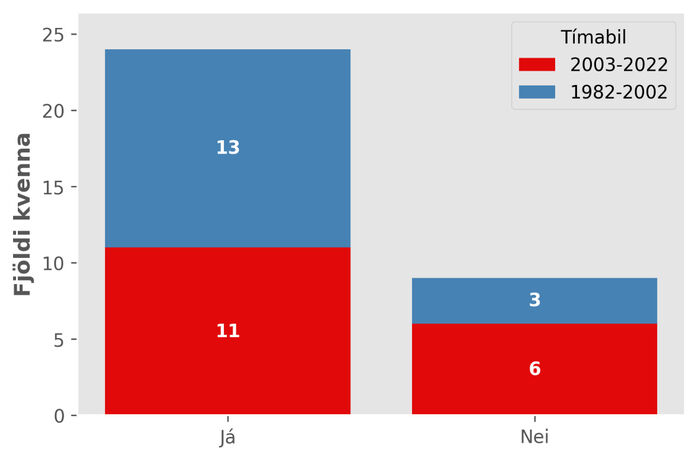
Mynd 4 sýnir hve margar konur höfðu merki eða staðfesta rétta greiningu meðgöngueitrunar þegar þær fengu krampa og er þeim skipt eftir tímabilunum tveimur. Hlutfallslega fleiri (6 af 17) voru einkennalausar á seinna tímabilinu, 2003-2022, en því fyrra, 1982-2002, (3 af 16). Þessi munur var ómarktækur (Fish-er-próf, p=0,44). Þegar borin var saman tímasetning krampa í hópum þeirra sem höfðu og höfðu ekki merki meðgöngueitrunar, reyndist munurinn ómarktækur samkvæmt kíkvaðrat-prófi, p=0,34.
Frá og með árinu 1995 fengu allar konurnar MgSO4-meðferð. Fyrir 1995 voru níu konur af tólf sem ekki fengu MgSO4. Fjórar konur (12%) voru með magnesíumdreypi þegar þær fengu krampann.
Tuttugu og þrjár konur (70%) fæddu með keisaraskurði, 20 í bráðaaðgerð, en þrjár í valaðgerð. Meðgöngulengd þeirra var á bilinu 24v3d – 41v3d, miðgildi 259d = 37v0d. Af þeim 17 konum sem fengu krampa fyrir fæðingu, fæddu fjórar um leggöng en 13 með bráðakeisaraskurði. Af þeim níu konum sem fengu krampa í fæðingu, fæddu tvær um leggöng, sex með bráðakeisaraskurði en ein með valkeisaraskurði. Af þeim sjö konum sem fengu krampa eftir fæðingu, höfðu fjórar fætt um leggöng, tvær með valkeisaraskurði og ein með bráðakeisaraskurði. Hjá fimm konum var fæðing framkölluð.
Fimm konur (15%) fengu síðar (gögnum safnað fram til ársins 2023) greiningu taugasjúkdóms eða einkenni frá taugakerfi samkvæmt sjúkraskrárkerfi Landspítala. Greiningar kvennanna voru flogaveiki, MS, PRES (Posterior Reversible Encephalopathy Syndrome), RCVS (Reversible Cerebral Vasoconstriction Syndrome) og eftirköst eftir innanskúmsblæðingu sem átti sér stað í fæðingunni.
Rannsóknir sem gerðar voru á konunum 33 í kjölfar burðarmálskrampa voru: Heilalínurit (6 konur), tölvusneiðmynd af höfði (12 konur), segulómun af höfði (4 konur). Hjá 14 konum voru engar slíkar rannsóknir gerðar.
Þrjátíu og tvær konur voru á lífi 42 dögum eftir fæðingu en upplýsingar vantaði um eina konu vegna búsetu hennar erlendis. Upplýsingar um taugasjúkdóma vantaði fyrir þrjár konur vegna búsetu erlendis en ein þeirra fellur þó í hóp þeirra sem fengu taugaeinkenni þar sem þau komu fram í legu á kvennadeild Landspítala eftir burðarmálskrampann.
Umræður
Tíðni burðarmálskrampa í rannsóknarhópnum var ~ 1:3610 fæð-ingum, lág og nokkuð jöfn á rannsóknartímanum. Um helmingur kvennanna fékk burðarmálskrampa fyrir fæðingu og rúmur fjórðungur hafði ekki merki eða einkenni meðgöngueitrunar fyrir krampann. Engin dauðsföll urðu í kjölfar burðarmálskrampa svo vitað sé, en upplýsingar fengust ekki um lifun einnar konu. Fáar konur greindust með taugasjúkdóma eða -einkenni síðar. Öll lifandi fædd börn voru enn á lífi við sjö daga aldur en eitt barn (mikill fyrirburi) fæddist andvana.
Eldri rannsókn á tíðni burðarmálskrampa á Íslandi sem náði yfir tímabilið 1972-1991 (seinni áratugur skarast við okkar rannsóknartímabil) á öllu landinu leiddi í ljós hærri tíðni eða 1:2149.5 Líkleg skýring á þessari ólíku tíðni er að í okkar rannsókn var farið yfir öll tilfellin til að sannreyna eða hrekja greininguna. Sjö tilvik af 41 voru metin þannig að ekki væri um burðarmálskrampa að ræða og þau því útilokuð úr rannsókninni en í eldri rannsókninni var unnið með greiningar úr Fæðingaskrá Embættis landlæknis og ekki rýnt í klínísk gögn. Í rannsókn frá síðustu aldamótum á þremur Norðurlöndum (Noregi, Danmörku og Svíþjóð) var sýnt fram á mun hærri tíðni burðarmálskrampa en hjá okkur, eða um 1:2000 fæðingum (211:420.309).7 Í þeirri rannsókn var eins að farið og hjá okkur, rýnt í sjúkraskrár og einungis sannreyndar greiningar teknar með.
Það að tíðnin hafi haldist óbreytt á rannsóknartímanum kemur að einhverju leyti á óvart þar sem meðgöngueftirlit hefur aukist og batnað markvisst og fyrirbyggjandi meðferð verið beitt í auknum mæli. Þar má telja tíðari framköllun fæðingar vegna háþrýstingssjúkdóma og víðtækari ASA-meðferð hjá konum í áhættu.3,4 Vísbendingar hafa fengist um að þessháttar fyrirbyggjandi meðferð gæti leitt til lækkunar á tíðni burðarmálskrampa þar sem komið væri í veg fyrir versnun meðgöngueitrunar.8 Hins vegar hefur hlutfall kvenna með áhættuþætti á meðgöngu, svo sem háan aldur, mikla yfirþyngd, sykursýki og tæknifrjóvgun, aukist og ætla má að það geti haft áhrif til aukinnar tíðni.9,10-16 Ekkert bendir til að tíðnin muni lækka nema til komi aukin þekking á forspárþáttum.
Notkun magnesíumsúlfats í meðferð burðarmálskrampa hefur verið þekkt í heila öld17 og hefur verið beitt á Íslandi í að minnsta kosti hálfa öld. Notkunin hefur aukist jafnt og þétt og notkunarsviðið stækkað, einkum á síðustu áratugum, eftir því sem gagnsemin hefur verið staðfest og er MgSO4 nú beitt í fyrirbyggjandi tilgangi í meira mæli en áður.18,19 Niðurstöður rann-sóknarinnar endurspegla þessa aukningu vel, þar sem allar konurnar fengu MgSO4 eftir 1995 en aðeins 25% fyrir þann tíma.
Í áðurnefndri Norðurlandarannsókn8 reyndust 86% kvennanna hafa þá þegar fengið greininguna meðgöngueitrun þegar krampinn varð, en sambærileg tala í okkar rannsókn var 73% (24 af 33). Í niðurstöðum okkar voru þannig 27% kvennanna (níu af 33) án merkja um meðgöngueitrun áður en þær fengu krampa, þrjár af 16 á fyrra tímabilinu en sex af 17 á því seinna. Hækkandi hlutfall þeirra sem fengu krampa án undanfarandi merkja eða greiningar meðgöngueitrunar á síðari hluta rannsóknartímabilsins fellur að tilgátum okkar fyrir upphaf rannsóknar, það er að tekist hafi að koma í veg fyrir krampa hjá þeim sem höfðu fengið merki um meðgöngueitrun og eða greiningu fyrir. Það væri þannig mögulega til vitnis um árangursríkar forvarnir. Þessi munur milli tímabila var þó ekki marktækur, sem má líklega rekja til þess að rannsóknarþýði var lítið. Þetta undirstrikar hve brýnt er að rannsakendur hafi aðgang að sameiginlegum fjölþjóðlegum gagnagrunnum fyrir sjaldgæfa sjúkdóma svo hægt sé að gera betri rannsóknir.
Í okkar rannsókn var reiknað hlutfall burðarmálskrampa út frá tímasetningu þannig að 52% krampa urðu fyrir fæðingu, 27% í fæðingu og 21% eftir fæðingu. Framkvæmt var fjölkostapróf sem sýndi að þessi dreifing tímasetningar var jöfn, og má aftur velta upp spurningunni hvort smæð rannsóknarþýðis hafi þar áhrif. Í íslensku rannsókninni fyrir tímabilið 1972-1991 kom fram að 40% krampa urðu fyrir fæðingu, 25% í fæðingu og 25% eftir fæðingu, 5% kvenna fengu krampa tvisvar sinnum og féllu kramparnir hvor í sinn flokkinn.5 Í Norðurlandarannsókn frá árinu 2006 var dreifingin 40% fyrir fæðingu, 29% í fæðingu og 31% eftir fæðingu. Í rannsókn sem var gerð í Memphis, Tennessee í Bandaríkjunum árin 1977-1998, var dreifing krampa 53% fyrir fæðingu, 19% í fæðingu og 2 % eftir fæðingu.4 Rannsókn sem gerð var í Súrínam árið 2020 hafði dreifinguna 54% fyrir fæðingu, 19% í fæðingu og 26% eftir fæðingu.19 Í ofangreindum rannsóknum á því hvenær burðarmálskrampar verða, er fjöldi kvenna í hverjum hópi breytilegur en hlutfallið nokkuð svipað milli rannsókna og sker okkar rannsókn sig ekki úr hvað þetta varðar. Allar eiga þær það sameiginlegt að hópurinn sem fékk krampa fyrir fæðingu er fjölmennastur.
Í okkar litla þýði var dánartíðni við burðarmálskrampa lág, þótt ekki sé hægt að fullyrða að hún hafi verið núll, þar sem upplýsingar vantaði um lifun einnar konu (3% hópsins). Raunar voru allar konurnar, sem upplýsingar fengust um, enn á lífi árið 2023. Í íslenskri rannsókn á erfðum meðgöngueitrunar og burðarmálskrampa, sem birt var 1990, kemur fram að þrjár konur létust af þeim 38 (um 8%), sem fengið höfðu burðarmáls-krampa á tæplega tveggja áratuga tímabili fyrir miðja síðustu öld.20 Mjög lágri dánartíðni hefur verið lýst á Norðurlöndum og Bretlandi. Í yfirlitsrannsókn sem birt var 2017 var dánartíðni í kjölfar burðarmálskrampa á Norðurlöndum 1:100.000 fæðingum og í Bretlandi um 1:1.000.000 fæðingum.21 Í rannsókn frá litlum hluta Indlands sem náði yfir 52.413 fæðingar á árunum -2000 -2012 var dánartíðni í kjölfar burðarmálskrampa 212:100.000 fæðingum og 8,1% í hópi þeirra sem fengu krampa.22
Lág burðarmálsdánartíðni í okkar rannsókn er allrar athygli verð, en benda má á margar erlendar rannsóknir frá ólíkum heimshlutum, sem sýna mun hærri dánartíðni við burðarmál.23-25 Beint liggur við að rekja þessa góðu útkomu til góðrar og aðgengilegrar heilbrigðisþjónustu, mæðraverndar, fæðingaþjónustu og nýburagjörgæslu.
Fáar konur greindust með taugasjúkdóma eða fengu einkenni frá taugakerfi fram að tímasetningu gagnasöfnunar, vorið 2023. Lítið er hægt að álykta um þessar niðurstöður, þar sem engin kerfisbundin uppvinnsla eða eftirfylgni hafði farið fram og gagna aðeins aflað úr skrám Landspítala en ekki frá öðrum stofnunum. Aldur kvennanna getur skipt máli þar sem elstu konur hópsins eru í dag að nálgast áttrætt en flestar mun yngri. Burðarmálskrampar hafa verið tengdir við heilablæðingar, heilabjúg, æðasamdrætti og minnkað blóðflæði í heilavef, auk þess sem bólgumerki hafa fundist í mænuvökva sjúklinganna.26,27 Uppvinnsla með tilliti til þessa eða annarra hugsanlegra taugasjúkdóma, svo sem myndrannsóknir, heilalínurit og mænuvökvasýni, var takmörkuð og ekki gerð með neinu skipulögðu vinnulagi. Benda má á að í nýlegri rannsókn sem gerð var í Svíþjóð og birt 2025 fundust tengsl milli burðarmálskrampa og nýgreiningar mígrenis, höfuðverkja, flogaveiki, svefntruflana og síþreytu. Höfundar þeirrar rannsóknar mæla með eftirfylgd taugaeinkenna með tilliti til þeirra niðurstaðna.28 Til þess að auka þekkingu á tilurð burðarmálskrampa og þýðingu taugasjúkdóma og einkenna, getur stöðluð skráning einkenna og aðdraganda þeirra, sem og skýrir verkferlar við uppvinnslu og eftirfylgd, vafalítið haft gildi.
Helsta styrkleika þessarar rannsóknar má telja að úti-lokaðar voru rangar skráðar greiningar burðarmálskrampa í sjúkraskrám með nákvæmri yfirferð sérfróðra höfunda. Takmörkun má hins vegar telja smæð rannsóknarhópsins, sem gerir marktæknimælingar örðugar. Við því er lítið að gera, smæðin skýrist af því að ástandið/sjúkdómurinn er afar sjaldgæfur en til grundvallar liggja ríflega hundrað þúsund fæðingar og fjórir áratugir. Við þetta bætist sú almenna takmörkun að afturvirk gagnaöflun ber í sér innbyggða hættu á vanskráningum. Þannig getum við ekki verið viss um að hafa náð öllum tilfellum burðarmáls-krampa en teljum þó að vanskráning á svo sjaldgæfum, alvarlegum og dramatískum atburði sé fátíð. Þá er ótalin sú takmörkun þessarar rannsóknar að hún nær einungis til Landspítala en ekki landsins alls. Við eftirgrennslan í Fæðingaskrá Embættis landlæknis um fjölda burðarmálskrampagreininga á fæðingastöðum utan Landspítala á rannsóknartímanum fundust 11 greiningar. Ef við gerum ráð fyrir sama hlutfalli ranggreininga og var í Landspítalarannsóknninni, þá reiknast okkur til að níu konur í viðbót ættu heima í rannsóknarhópnum ef hann næði til alls landsins. Þá væri tíðnin utan Landspítala 1:5892 (9 tilfelli af 53.028 fæðingum) en var 1:3610 (33 tilfelli af 119.125 fæðingum) á Landspítala. Með þessari aðferð má áætla tíðnina á landinu öllu 1:4099 (42 tilfelli af 172.153 fæðingum). Þá áætluðu tíðni mætti bera saman við niðurstöðu eldri íslensku rannsóknarinnar5, sem sýndi næstum tvöfalt hærri tíðni 1972-1991 (1:2149) og marktækt lækkandi tíðni milli þeirra tveggja áratuga. Þessi samanburður gefur vísbendingu um að tíðnin hafi haldið áfram að lækka á síðustu áratugum, þótt okkar rannsókn hafi ekki sýnt mun á milli fyrri og seinni hluta tímabilsins.
Að viðbættum þessum fjöldatölum utan Landspítala má áætla að í Landspítalahópnum séu 80% af burðarmálskrampatilfellum landsins á rannsóknartímanum, þegar 70% fæðinga landsins áttu sér stað á Landspítala. Þetta var viðbúið, þar sem konur í áhættumeðgöngu fæða frekar á spítalanum.
Þótt dánartíðni af völdum burðarmálskrampa í hátekjulöndum sé lág, blandast engum hugur um að ástandið er alvarlegt og ógnar heilsu móður og barns og mikilvægt er að koma í veg fyrir þá og tryggja rétta greiningu og meðferð. Tíðni þeirra er mismunandi eftir löndum og getur farið eftir aðstæðum og gæðum mæðraeftirlits. Á Íslandi er tíðnin lág og konum með burðarmálskrampa farnast vel, sem og börnum þeirra. Það er gott að geta hallað sér upp að slíkum staðreyndum hér á landi. Við skiljum að einhverju leyti tilurð þeirra með því að meðgöngueitrun virðist skipta máli. Hún virðist þó geta birst í dulinni mynd í einhverjum tilvikum þar sem engin einkenni koma fram áður en krampi á sér stað. Víst er að frekari rannsókna er þörf til að kortleggja betur burðarmálskrampa, aðdraganda þeirra og afleiðingar.
Þakkir
Tölfræði- og forritunaraðstoð fékkst frá Garðari Ingvarssyni Juto tölvunarfræðingi sem við þökkum kærlega fyrir.
Heimildir
1. Möller B, Lindmark G. Eclampsia in Sweden, 1976-1980. Acta Obstet Gynecol Scand. 1986;65(4):307-14.
2. Chappell LC, Brocklehurst P, Green ME, et al. Planned early delivery or expectant management for late preterm pre-eclampsia (PHOENIX): a randomised controlled trial. Lancet. 2019;394(10204):1181-90.
3. Rolnik DL, Wright D, Poon LCY, et al. ASPRE trial: performance of screening for preterm pre-eclampsia. Ultrasound Obstet Gynecol. 2017;50(4):492-5.
4. Koopmans CM, Bijlenga D, Groen H, et al. Induction of labour versus expectant monitoring for gestational hypertension or mild pre-eclampsia after 36 weeks' gestation (HYPITAT): a multicentre, open-label randomised controlled trial. Lancet. 2009;374(9694):979-88.
5. Geirsson RT, Arngrimsson R, Apalset E, et al. Falling population incidence of eclampsia. A case-control study of short term outcome. Acta Obstet Gynecol Scand. 1994;73(6):465-7.
6. Postma IR, Slager S, Kremer HP, et al. Long-term consequences of the posterior reversible encephalopathy syndrome in eclampsia and preeclampsia: a review of the obstetric and nonobstetric literature. Obstet Gynecol Surv. 2014;69(5):287-300.
7. Beathe Andersgaard A, Herbst A, Johansen M, et al. Eclampsia in Scandinavia: incidence, substandard care, and potentially preventable cases. Acta Obstetricia et Gynecologica Scandinavica. 2006;85(8):929-36.
8. Cook R, Lyon-Maris J, Davidson P. Planned earlier delivery for late pre-eclampsia may be better for mothers. BMJ. 2020;368:l6779.
9. Eiríksdóttir VH, Sigbjörnsdóttir HB. Fæðingar og meðgöngutengdir sjúkdómar 2020. Talnabrunnur. 2021;15(8).
10. Bartsch E, Medcalf KE, Park AL, et al. Clinical risk factors for pre-eclampsia determined in early pregnancy: systematic review and meta-analysis of large cohort studies. BMJ. 2016;353:i1753.
11. Brown MA, Magee LA, Kenny LC, et al. The hypertensive disorders of pregnancy: ISSHP classification, diagnosis & management recommendations for international practice. Pregnancy Hypertension. 2018;13:291-310.
12. Global burden and strength of evidence for 88 risk factors in 204 countries and 811 subnational locations, 1990-2021: a systematic analysis for the Global Burden of Disease Study 2021. Lancet. 2024;403(10440):2162-203.
13. Martin JA, Hamilton BE, Osterman MJK, et al. Births: Final Data for 2018. Natl Vital Stat Rep. 2019;68(13):1-47.
14. Sweeting A, Wong J, Murphy HR, et al. A Clinical Update on Gestational Diabetes Mellitus. Endocr Rev. 2022;43(5):763-93.
15. Jónsdóttir KD, Hrólfsdóttir L, Gunnarsson B, et al. Þróun líkamsþyngdar barnshafandi kvenna við upphaf meðgöngu á Norðurlandi árin 2004-2022. Læknablaðið. 2024;110(4):200-5.
16. Erez O, Vardi IS, Hallak M, et al. Preeclampsia in twin gestations: association with IVF treatments, parity and maternal age. J Matern Fetal Neonatal Med. 2006;19(3):141-6.
17. Sibai BM, Mercer BM, Schiff E, et al. Aggressive versus expectant management of severe preeclampsia at 28 to 32 weeks' gestation: a randomized controlled trial. Am J Obstet Gynecol. 1994;171(3):818-22.
18. Sibai BM. Magnesium sulfate prophylaxis in preeclampsia: Lessons learned from recent trials. Am J Obstet Gynecol. 2004;190(6):1520-6.
19. Verschueren KJC, Paidin RR, Broekhuis A, et al. Why magnesium sulfate 'coverage' only is not enough to reduce eclampsia: Lessons learned in a middle-income country. Pregnancy Hypertens. 2020;22:136-43.
20. Arngrimsson R, Björnsson S, Geirsson RT, et al. Genetic and familial predisposition to eclampsia and pre-eclampsia in a defined population. Br J Obstet Gynaecol. 1990;97(9):762-9.
21. Vangen S, Bødker B, Ellingsen L, et al. Maternal deaths in the Nordic countries. Acta Obstetricia et Gynecologica Scandinavica. 2017;96(9):1112-9.
22. Das R, Biswas S. Eclapmsia: The Major Cause of Maternal Mortality in Eastern India. Ethiop J Health Sci. 2015;25(2):111-6.
23. Kidanemariam R, Teka H, Tadesse H, et al. Prevalence, clinical presentations, and feto-maternal outcomes of eclampsia in a teaching hospital setting in Tigray region, Ethiopia: A five-year review. PLoS One. 2025;20(10):e0332620.
24. Irene K, Amubuomombe PP, Mogeni R, et al. Maternal and perinatal outcomes in women with eclampsia by mode of delivery at Riley mother baby hospital: a longitudinal case-series study. BMC Pregnancy Childbirth. 2021;21(1):439
25. Kullberg G, Lindeberg S, Hanson U. Eclampsia in Sweden. Hypertens Pregnancy. 2002;21(1):13-21.
26. Bergman L, Hannsberger D, Schell S, et al. Cerebral infarcts, edema, hypoperfusion, and vasospasm in preeclampsia and eclampsia. American Journal of Obstetrics and Gynecology. 2025;232(6):550.e1-.e14.
27. Bucher V, Herrock OT, Schell S, et al. Blood-brain barrier injury and neuroinflammation in pre-eclampsia and eclampsia. EBioMedicine. 2025;116:105742.
28. Friis T, Bergman L, Hesselman S, et al. Gestational Hypertension, Preeclampsia, and Eclampsia and Future Neurological Disorders. JAMA Neurol. 2025;82(2):142-51.

