05.tbl. 112. árg. 2026
Umræða og fréttir
Getur innleiðing margþættra tæknilausna umbylt íslensku heilbrigðiskerfi?
Íslensk heilbrigðisþjónusta hefur að ýmsu leyti komið vel út í alþjóðlegum samanburði á undanförnum árum. Á sama tíma hafa fjölmiðlar hérlendis gjarnan birt neikvæðar fréttir af heilbrigðiskerfinu sem margar beinast að ómarkvissu aðgengi að þjónustu sem og sífelldri örtröð og löngum biðtíma á bráðamóttöku Landspítala. Í þessu felst viss þversögn en það er okkar skoðun að heilbrigðiskerfið búi yfir fjölþættum styrkleikum þó að heildarskipulag þess og verkstjórn gætu verið betri. Meginstoðir íslensks heilbrigðiskerfis, Landspítali, heilsugæsla, einkarekin þjónusta sérfræðilækna og annarra heilbrigðisstarfsmanna ásamt heilbrigðis-stofnunum í dreifbýli, búa yfir ýmsum kostum en skilgreina mætti verkaskiptingu þeirra mun betur og auka verulega samstarf þeirra á milli.
Í jafn fámennu samfélagi eins og okkar þarf að hámarka nýtingu allra úrræða svo unnt sé að mæta vaxandi eftirspurn fólks eftir þjónustu. Enn fremur er mikilvægt að lágmarka sóun sem því miður er vel þekktur fylgifiskur heilbrigðisþjónustu. Þetta eru lykilatriði ef við ætlum að reyna að viðhalda háum gæðastaðli í heilbrigðisþjónustunni, nú þegar fjölþættar áskoranir steðja að.
Á undanförnum árum hefur ör þróun stafrænna lausna og annarrar heilbrigðistækni leitt til hugleiðinga um að heilbrigðisþjónusta kunni að standa á krossgötum og að framundan séu tækifæri til að nútímavæða og bæta ýmsa grundvallarþætti. Þær hugmyndir byggja ekki síst á því að hugbúnaðarlausnir, einkum þær sem fela í sér gervigreind, geti í náinni framtíð stutt mun betur við heilsueflingu, áhættumat, sjúkdómsgreiningu og klíníska ákvarðanatöku en hingað til. Sömuleiðis standa væntingar til þess að þjónustan gæti þróast yfir í að vera betur sniðin að hverjum og einum einstaklingi en áður, auk þess sem samskiptaleiðir við notendur heilbrigðisþjónustu munu líklega gjörbreytast.
Það er afar brýnt að skoða með hvaða hætti heilbrigðistækni getur gert okkur kleift að veita áfram hagkvæma heilbrigðisþjónustu í háum gæðaflokki. Öldrun vestrænna samfélaga, hækkandi algengi langvinnra sjúkdóma, mannekla í röðum heilbrigðisstarfsfólks auk vaxandi kostnaðar við heilbrigðisþjónustu gera það að verkum að það mun reynast nánast útilokað að viðhalda sama þjónustustigi með óbreyttri nálgun.
Stafræn heilbrigðisþjónusta er samnefnari yfir þjónustu sem byggist meðal annars á nýtingu heilbrigðisupplýsinga sem safnað er með margvíslegum hætti, svo sem skráningu í rafræn sjúkraskrárkerfi og með samskiptum í gegnum smáforrit, gjarnan í snjallsíma. Á Landspítala hefur Heilsugátt verið þróuð sem viðmót rafrænnar sjúkraskrár og Landspítala-appið sem samskiptaleið við þjónustunotendur og hlaut spítalinn UT-verðlaunin 2024 fyrir framúrskarandi framlag til upplýsingatækni. Íslensk fyrirtæki á borð við Helix, Kara Connect, Sidekick Health og Leviosa hafa sömuleiðis verið í fararbroddi við að þróa nýjar lausnir sem bæta aðgengi, skilvirkni og öryggi í heilbrigðisþjónustu. Fjarvöktun með stafrænni tækni er áhugaverður kostur fyrir eftirfylgni sjúklinga með langvinna sjúkdóma, einkum ef ástand þeirra hefur haldist tiltölulega stöðugt. Með frekari þróun fjarvöktunarmöguleika mætti fækka komum þessa hóps til eftirlits á heilbrigðisstofnanir en á sama tíma bjóða upp á jafnvel tíðara samband en áður gegnum stafræna miðla. Sömuleiðis gæti svona nálgun orðið til þess að versnun á langvinnum sjúkdómi uppgötvist fyrr en ella og það gæti ef til vill leitt til fækkunar heimsókna á bráðamóttöku.
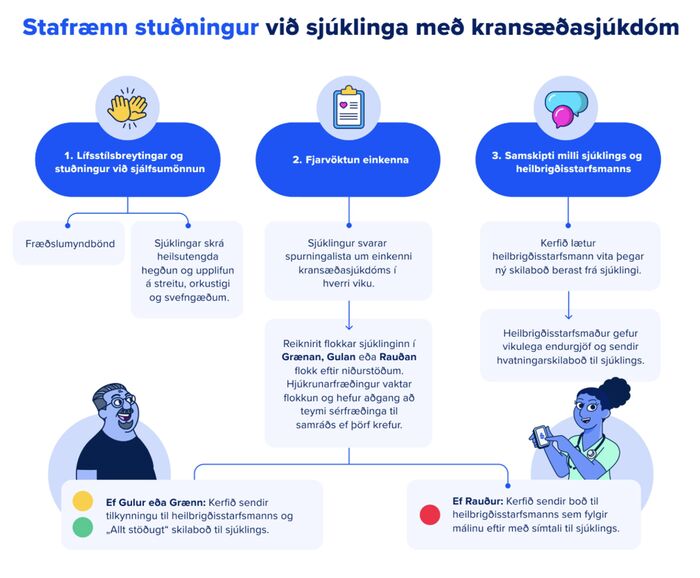
Spurningin er hins vegar hvort fólki myndi hugnast svona nálgun. Slembaðar vísindarannsóknir hjartaþjónustu Landspítala og Sidekick Health á sjúklingum með hjartabilun annars vegar og kransæðasjúkdóm hins vegar gáfu mjög góða raun hvað varðar þátttöku og ánægju með fjarvöktun, jafnvel meðal roskinna einstaklinga.1,2 Fjarvöktunin í áðurnefndum rannsóknum fór þannig fram að þátttakendur svöruðu einföldum spurningum um einkenni og líðan gegnum smáforrit og gátu auk þess skráð lífsmörk úr stafrænum mælitækjum. Gervigreindarhugbúnaður stigaði svörin og flokkaði einstaklinga byggt á samanburði við þeirra grunnlíðan. Þannig var hægt að bregðast við vísbendingum um alvarleg frávik en fylgjast jafnframt áfram með þeim sem bjuggu við stöðugt ástand (mynd 1).
Dæmi um árangursríka innleiðingu fjarþjónustulausnar á Landspítala er Cloudcare-vöktunarkerfi fyrir sykursjúka frá Medtronic sem minnkað hefur göngudeildarheimsóknir einstaklinga með góða blóðsykurstjórnun um 70%.
Einstaklingssniðin heilbrigðisþjónusta hefur verið að ryðja sér til rúms á undanförnum árum. Fram til þessa hefur verið reynt eftir fremsta megni að styðjast við gagnreynda þekkingu þegar taka þarf ákvarðanir um nálgun klínískra vandamála og meðferð sjúkdóma. Þessi gagnreynda þekking byggist gjarnan á slembuðum meðferðarprófunum sem mynda grundvöll klínískra leiðbeininga ásamt öðrum rannsóknum og samdóma áliti sérfræðinga á því sviði sem fjallað er um. Gagnreynd heilbrigðisþjónusta hefur á margan hátt virkað vel en hefur þann annmarka að vera sniðin að meðalsjúklingnum. Það hefur í för með sér að ýmis úrræði sem mælt er með, meðal annars algeng lyf við langvinnum sjúkdómum, koma að litlu eða engu gagni fyrir suma sem þau taka.
Einstaklingssniðin heilbrigðisþjónusta felur í sér að forvarnir, rannsóknir og meðferð sjúkdóma eru sérsniðnar fyrir hvern og einn einstakling. Notaðar eru víðtækar heilbrigðisupplýsingar og líffræðileg gögn sem sýnt hafa tengsl við áhættu, horfur og meðferðarsvörun, þar á meðal arfgerðarupplýsingar og prótínmælingar í blóðvökva, til að spá fyrir um eða ákvarða á mun nákvæmari hátt en áður hvaða meðferð eða fyrirbyggjandi inngrip henta við tilteknum sjúkdómi.3 Jafnframt er mögulegt að forða fólki frá gagnslítilli meðferð og aukaverkunum sem kunna að fylgja ásamt því að draga úr sóun.
Hérlendis erum við í þeirri einstöku stöðu að erfðaupplýsingar eru fyrirliggjandi fyrir stóran hluta þjóðarinnar fyrir tilstilli rannsókna Íslenskrar erfðagreiningar.4 Niðurstöður þessara rannsókna hafa aukið skilning okkar á áhættuþáttum og meinmyndunarferlum margra sjúkdóma og í völdum tilvikum veitt innsýn í nýja meðferðarmöguleika. Hins vegar hefur ekki verið unnt að nýta upplýsingar um arfgerð fólks í þágu heilbrigðisþjónustu, þar sem ekki er heimilt að upplýsa hlutaðeigandi einstaklinga um mikilvæga arfgerðarbreytileika sem fundust fyrir tilviljun. Vonandi verður breyting þar á því með nýtingu erfðaupplýsinga gæti verið mögulegt að draga úr hættu einstaklings á að þróa með sér sjúkdóm eða alvarlega framrás hans.5
Gervigreind mun að líkindum valda byltingu í heilbrigðisþjónustunni á komandi árum. Ljóst er að möguleikar til að hagnýta gervigreindarlausnir eru fjölbreyttir, svo sem markvissari greining sjúkdóma, ekki síst afar sjaldgæfra sjúkdóma, aukin skilvirkni í daglegu starfi, minnkun álags á starfsfólk og stýring forgangsröðunar, til dæmis með því að vakta biðlista. Þá mun gervigreind gegna lykilhlutverki við greiningu gagna í einstaklingssniðinni heilbrigðisþjónustu.
Þótt gervigreind virðist flókin við fyrstu sýn þá byggir hún í raun á frekar einfaldri hugmyndafræði. Gögnum er fyrst komið á form sem tölvur skilja og þannig er myndum, myndböndum og texta breytt í tölur. Gervigreindarlíkön læra svo af gögnunum með því að skoða þau endurtekið og stilla innri breytur til þess að fá sem nákvæmasta niðurstöðu. Með þessum hætti breytast flókin gagnasett í hagnýta þekkingu.
Í framtíðinni mun eflaust draga úr stökum gervigreindarlausnum en þess í stað munu koma til sögunnar heildstæðari kerfi sem geta leyst mörg vandamál samtímis. Líkön munu geta tekið inn ólíkar tegundir gagna, til dæmis myndir, myndbönd og hljóð, og nýtt þau til að spá fyrir um ýmsa þætti, svo sem svörun við lyfjameðferð. Vonir eru bundnar við að gervigreind verði tól sem einfaldar og straumlínulagar ýmis verk-efni heilbrigðisþjónustunnar, minnkar álag og bætir þjónustu án þess að starfsfólk þurfi að huga sérstaklega að tækninni sjálfri. Gervigreind felur því í sér gríðarlega spennandi tækifæri sem eiga eftir að efla og bæta heilbrigðisþjónustu en til þess þarf heilbrigðisstarfsfólk að vera þátttakendur í að móta hagnýtingu hennar í framtíðinni.
Af framansögðu má ljóst vera að mörg áhugaverð tækifæri felast í frekari þróun á sviði heilbrigðistækni og stafrænna lausna í heilbrigðisþjónustu hér á landi. Vaxandi verkefni og takmarkaður mannauður innan heilbrigðisþjónustunnar kallar á nýja nálgun og eru vonir helst bundnar við stafrænar fjarvöktunaraðferðir, ýmsar snjalllausnir og gervigreindarlíkön sem styðja við klíníska þjónustu.
Mynd 1. Flæðirit sem sýnir virkni smáforrits Sidekick Health sem notað er hjá einstaklingum með kransæðasjúkdóm.
Heimildir
1. Arnar DO, Dobies B, Gudmundsson EF, et al. Effect of a digital health intervention on outpatients with heart failure: a randomized, controlled trial. Eur Heart J Digit Health. 2025;6(4):749-62.
2. Arnar DO, Isberg AP, Sigurdardottir S, et al. Digital health program for coronary artery disease: engagement, retention and remote patient symptom assessment in a randomized controlled trial. Eur Heart J. 2025;46 (Supplement_1): ehaf784.3646.
3. Arnar DO, Palsson R. Precision medicine and advancing clinical care: Insights from Iceland. JAMA Intern Med. 2019;179(2):139-40.
4. Gudbjartsson DF, Helgason H, Gudjonsson SA, et al. Large-scale whole-genome sequencing of the Icelandic population. Nat Genet. 2015;47(5):435-44.
5. Jensson BO, Arnadottir GA, Katrinardottir H, et al. Actionable genotypes and their association with life span in Iceland. N Engl J Med. 2023;389(19):1741-52.

