04. tbl. 94. árg. 2008
Fræðigrein
Holsjármeðferð á sýndarblöðru í briskirtli
Endoscopic drainage of posttraumatic pancreatic pseudocyst in a child
Ágrip
Lýst er holsjármeðferð á áverka-sýndarblöðru í briskirtli (posttraumatic pancreatic pseudocyst). Sýndarblaðra í briskirtli er vel þekktur fylgikvilli brisbólgu og áverka á briskirtli. Hefðbundin meðferð við tæmingu slíkrar blöðru hefur verið með opinni aðgerð eða í gegnum húð.
Undanfarin ár hefur holsjármeðferð færst í aukana og er nú vel þekkt sem meðferð á sýndarblöðru hjá fullorðnum. Hjá börnum er hlutverk holsjármeðferðar við þessum vanda illa skilgreint. Lýst er tilfelli þar sem framkvæmd var í fyrsta skipti á Íslandi holsjármeðferð á áverkaorsakaðri sýndarblöðru í briskirtli barns.
Sjúkratilfellið
Ellefu ára gamall almennt heilsuhraustur drengur féll af hjóli sínu og fékk högg á kvið af stýri hjólsins. Eftir það lá hann fyrir með kviðverki, var lystarlaus og síðar fékk hann uppköst. Einkenni drengsins færðust í aukana næstu tvo sólarhringa og því var farið með hann á bráðamóttöku Landspítala. Við skoðun voru lífsmörk eðlileg en mar og bólga í ofanverðum kviðvegg. Kviður var harður, mest vinstra megin og í uppmagálssvæði og það voru dreifð þreifieymsli í kvið.
Blóðrannsóknir við komu sýndu að blóðrauði var innan viðmiðunarmarka, amýlasi 1347 U/L (25-120 U/L) og lípasi 3616 U/L (25-300 U/L), lifrarrannsóknir voru eðlilegar. Tekin var fjöláverka tölvusneiðmynd sem sýndi fullþykktar rifu í bol brisins, vökva aðlægt brisi og milli mjógirnislykkja í kvið ásamt fríum vökvi í grindarholi. Ekki sást frítt loft í kviðarholi. Áverkar greindust ekki á öðrum líffærum. Drengnum var haldið fastandi og fluttur á barnaskurðdeild þar sem lögð var magaslanga og hann tengdur sírita með reglubundnum mælingum á lífsmörkum.
Daginn eftir komu var gerð ómskoðun á kviðarholi sem sýndi lítilsháttar frían vökva í grindarholi og ómsnautt svæði í bol briskirtilsins. Í framhaldi af því var gerð segulómun á brisi og brisgöngum (MRCP) sem sýndi heilþykktarrof á mótum bols og hala briskirtilsins en gaf ekki ákveðið svar um það hvort aðalbrisrásin væri heil. Almenn líðan hans var góð og því ákveðið að meðhöndla hann án skurðaðgerðar. Settur var í hann miðbláæðarleggur og næring gefin í æð fyrstu dagana en rúmri viku eftir komu var lögð niður ásgarnar (jejunal) slanga um nef til áframhaldandi næringar. Lípasi og amýlasi voru hæstir þremur vikum eftir innlögn, lípasi 11.913 U/L og amýlasi 1813 U/L. Eftir það fóru gildin lækkandi og sjö vikum eftir innlögn fékk hann fitusnautt fæði. Ómskoðanir sýndu myndun sýndarblöðru sem fór stækkandi. Fylgst var með blöðrunni og var henni leyft af ásetningi að stækka og afmarkast. Ellefu vikum eftir slysið var stærsta þvermál hennar 10,7 sentímetrar. Tölvusneiðmynd þá sýndi að blaðran var vel afmörkuð, lá þétt upp að maganum á breiðu svæði og klemmdi bolhluta hans alveg fram að kviðvegg (mynd 1). Í kjölfarið var blaðran tæmd í svæfingu með ísetningu blöðrumagastoðrörs í gegnum holsjá.
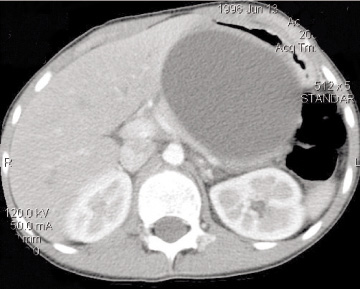
Mynd 1. Tölvusneiðmynd af sýndarblöðru í briskirtli.
Aðgerðin með holsjá og holsjárómun
Notað var holsjárómskoðunartæki (endoscopic ultrasound) sem gefur langleguómmynd (linear ultrasound).
Byrjað var á hefðbundinni holsjárskoðun á vélinda, maga og skeifugörn. Þar sást innbungun á neðan- og aftanverðum magabol. Annað var eðlilegt. Næst var farið niður með holsjárómskoðunartæki og gerð langleguómskoðun á magaveggnum. Handan við magavegg sást stór vel afmörkuð vökvafyllt blaðra staðsett eins og lýst var á tölvusneiðmynd. Gerð var flæðisómskoðun (doppler) til að tryggja að engar æðar væru á milli maga og blöðruveggs á fyrirhuguðum ástungustað. Holuð nál 19 G var þrædd um vinnugang tækisins og stungið ómstýrt gegnum magavegginn inn í blöðruna. Dreginn var út gulleitur vökvi og þannig ásamt með röntgenskyggningu tryggt að nálarendinn var staðsettur inni í blöðrunni. Síðan var leiðari með mjúkum enda 0,035 inch þræddur um nálina inn í blöðruna. Holsjárómskoðunartækið var fjarlægt og holsjá með stærri vinnugangi þrædd niður í magann yfir leiðarann. Magablöðruopið var víkkað með þanþinli (6 Fr Sohendra dilator®) sem þræddur var gegnum tækið og yfir leiðarann. Hann var svo fjarlægður og lagt inn 2,3 mm (7Fr) vítt, fjögurra sentímetra langt plaststoðrör með lykkjum á sitt hvorum enda (double pigtail). Lega stoðrörsins var staðfest með röntgenskyggningu og holsjá (mynd 2). Töluvert magn af vökva sem tæmdist úr sýndarblöðrunni um stoðrörið var sogað upp úr maganum. Engrar blæðingar var vart. Aðgerðin tók um eina klukkustund.
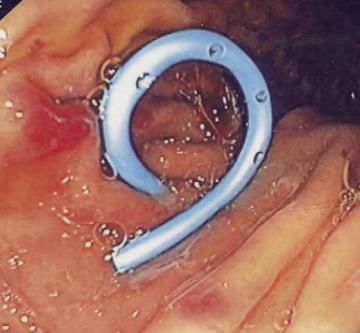
Mynd 2. Holsjárspeglun, stoðrör í maga.
Eftir stoðrörsísetninguna var drengurinn settur á almennt fæði og hafður á prótónupumpuhemjara. Amýlasi og lípasi gildi í sermi lækkuðu skarpt við tæminguna blöðrunnar niður í eðlileg gildi. Almennt ástand drengsins var gott. Tölvusneiðmynd strax eftir aðgerð og ómskoðun fjórum og átta vikum síðar sýndu að blaðran var að fullu samfallin og því var stoðrörið fjarlægt. Ómskoðun tveimur vikum eftir það sýndi áfram samfallna blöðru. Almennt ástand drengsins var gott.
Umræða
Sýndarblaðra í briskirtli (pancreatic pseudocyst) er bandvefsholrúm, tengt við brisið, fyllt með samsafni af vef, vökva, úrfellingum, pancreas ?ensímum og blóði sem myndast við rof á brisgöngum (1). Hún er vel þekktur fylgikvilli brisbólgu og áverka á briskirtli (2). Margar blöðrur, sérstaklega ef þær eru litlar, gefa lítil einkenni og hverfa án aðgerða. Aðrar halda áfram að stækka og geta gefið einkenni, svo sem kviðverk, fyrirferð í kviði og erfiðleika við fæðuinntöku. Blætt getur inn í blöðruna og hún getur sýkst eða myndað fistla (3). Greining er venjulega með tölvusneiðmynd eða ómskoðun (2, 3).
Algengasta ástæðan fyrir briskirtilssýndarblöðrum í börnum er bráð brisbólga en aðrar orsakir eru langvinn brisbólga og áverkar en þeir eru sjaldgæfar hjá börnum (4).
Ef tæma þarf blöðru er hefðbundna meðferðin að gera blöðrumagaop (cystogastrostomy), blöðru-ásgarnarop (cystojejunostomy) eða blöðruskeifu-garnarop (cystoduodenostomy) með skurðaðgerð eða kviðarholsspeglun. Endurmyndun blaðra eftir opna aðgerð er um 10% (5). Einnig er hægt að tæma þær í gegnum húð í völdum tilfellum hjá mikið veikum sjúklingum eða ef blöðrur sýkjast (6). Seinni ár hefur holsjármeðferð færst í aukana og er vel þekkt hjá fullorðnum þar sem í 85% tilfella næst góður árangur (7). Þekktir fylgikvillar hjá fullorðnum eru blæðing, gat á görn, sýking, leki við stoðrör, tilfærsla á stoðröri og endurmyndun blöðru (5-7). Hægt er að tæma blöðrur í maga og skeifugörn en einnig er hægt að tæma í gegnum stóruskeifugarnartotu (papilla Vateri). Reynslan af þessari meðferð hjá börnum er takmörkuð en virðist þó vera að færast í aukana og á síðari árum hefur nokkrum tilfellum verið lýst.
Ekki eru allir sammála um hvenær heppilegast sé að tæma einkennalausar blöðrur. Sumir miða við ákveðna stærð en aðrir við vissan tíma. Þannig hefur verið talað um að ósennilegt sé að blöðrur sem eru stærri en sex sentímetrar og blöðrur sem eru viðvarandi í sex vikur eða lengur hverfi án aðgerða (1, 3). Þessar tölur eru byggðar á reynslu varðandi fullorðna sjúklinga. Stærð blaðranna við tæmingu er allt frá 4-13 sentímetrum í þeim barnatilfellum sem lýst hefur verið en tímasetningin allt frá þremur vikum upp í fjóra mánuði (1-3).
Í þessu tilfelli stækkaði blaðran jafnt og þétt. Þar sem sjúklingurinn hafði lítil einkenni var ákveðið að bíða og fylgjast með blöðrunni þangað til að hún var um tíu sentímetra stór en þá voru liðnar um 11 vikur frá slysinu. Þetta var gert til þess að auðvelda holsjártæminguna og auka líkurnar á vel heppnaðri tæmingu þar sem blaðran var vel afmörkuð og bungaði inn á magann. Þetta er í samræmi við reynslu annarra (1-3).
Varðveitandi (conservative) meðferð felur oftast í sér langvarandi næringu í æð og magaslöngu ásamt lyfjagjöf í sumum tilfellum (sandostatin® octreotide), án þess að fullvíst sé að ekki verði þörf á tæmingu síðar (3). Þetta er óþægileg meðferð, sérstaklega fyrir börn. Það eru fáir fylgikvillar og engir alvarlegir skráðir við holsjártæmingu hjá börnum og í flestum tilfellum er stoðrörið fjarlægt 4-12 vikum eftir ísetningu en sum falla út sjálfkrafa (1-3). Við teljum að rétt tímasetning fyrir tæmingu á einkennalausri eða einkennalítilli blöðru sé þegar hún er nógu þroskuð til þess að holsjártæming verði framkvæmd á þægilegan hátt og án fylgikvilla. Hugsanlegt er að stytta megi varðveitandi meðferð með holsjártæmingu eins og hér er lýst.
Sjúkrasaga þessa drengs bendir til þess að holsjártæming sé áhrifarík og örugg meðferð við sýndarblöðru í briskirtli hjá börnum. Holsjárómun er gagnleg til að meta afstöðu blöðru til maga og til að tryggja að engar stærri æðar séu á milli maga og blöðruveggs fyrir ísetningu kera. Æskilegt er að tæma blöðrurnar þegar þær hafa náð ákveðinni stærð og þroska ef mögulegt er að bíða.
Þakkir
Þakkir fá Jóhann Heiðar Jóhannsson og Halldór Benediktsson.
Heimildir
1. Patty I, Kalaoui M, Al-Shamali M, Al-Hassan F, Al-Naqeeb B. Endoscopic drainage for pancreatic pseudocyst in children. J Pediatr Surg 2001; 36: 503-5.
2. Al-Shanafey S, Shaun A, Williams S. Endoscopic drainage of pancreatic pseudocyst in children. J Pediatr Surg 2004; 39: 1062-5.
3. Mas E, Barange K, Breton A, et al. Endoscopic cystostomy for posttraumatic pseudocyst in children. J Pediatr Gastroenterol Nutr 2007; 45: 121-4.
4. Canty TG Sr, Weinman D. Management of Major Pancreatic duct Injury in Children. J Trauma 2001; 50: 1001-7.
5. Grace PA, Williamson RCN. Modern management of pancreatic pseudocysts. Br J Surg 1987; 74: 573-81.
6. Pitchumoni CS, Agarwal N. Pancreatic pseudocysts. When and how should drainage be performed? Gastroenterolog Clin North Am 1999; 28: 615-39.
7. Vitale GC, Lawhon JC, Larson GM, et al. Endoscopic dreinage of pancreatic pseudocyst. Surgery 1999; 126: 616-21.
