10. tbl 93. árg. 2007
Fræðigrein
Gaumstol - Yfirlit - Einkenni, tíðni, greining og horfur
Unilateral spatial neglect: A review of symptoms, frequency diagnosis and prognosis
Ágrip
Gaumstol er tiltölulega algeng truflun sem hlýst af heilaskaða, einkum heilablóðfalli í hægra heilahveli. Það kemur fram í því að sjúklingur gefur umhverfi og hlutum til gagnstæðrar áttar við heilaskaðan ónógan gaum og bregst ekki við því sem gerist til þeirrar áttar. Gaumstol felur í sér flókna röskun á samspili skynjunar, hreyfingar og umhverfis sjúklings þar sem athygli hans og rýmið sem umlykur hann skiptir miklu máli. Vandi sjúklings getur verið að hann borðar einungis af hægri hlið disks við máltíðir og les einungis orð í setningum sem eru til hægri við miðju. Oft hafa sjúklingar ekki fullt innsæi í eigin vanda og hjá sjúklingum með heilablóðfall dregur gaumstol úr batalíkum. Gaumstol er ekki alltaf augljóst en til eru fljótleg próf sem má beita til frekari glöggvunar og staðfestingar á einkennum sjúklinga. Gaumstol og afleiðingar þess eru oft óljósari en til að mynda lamanir og málstol og því er gildi greiningar og fræðslu fyrir sjúklinga, aðstandendur og aðra mikilvægt.
Inngangur
Gaumstol er hugtak sem notað er yfir truflun í hegðun og vitrænni getu sjúklinga og vísar til ákveðins ástands sem hlýst af heilaskemmd, einkum í hægra heilahveli. Í þessari grein er fjallað um einkenni sjúklinga, greiningu, tíðni og horfur. Gefið er almennt yfirlit um þessa þætti en einnig stuðst við klíníska reynslu höfunda. Í seinni grein verður gerð grein fyrir orsökum og staðsetningu heilaskemmda, megin kenningum um gaumstol og helstu meðferðarúrræðum.
Algengasta orsök gaumstols er heilablóðfall, oftast vegna dreps á næringarsvæði hægri miðhjarnaslagæðar (a. cerebri media). Í lýsingum á einkennum sjúklinga hér á eftir er miðað við þessa orsök gaumstols og staðsetningu heilaskaða. Flestir þessara sjúklinga hafa skert húðskyn og eru lamaðir í vinstri líkamshlið. Dæmigerður sjúklingur með gaumstol getur litið til beggja átta en lítur þó oftar til hægri og gefur hlutum til þeirrar áttar greinilega meiri gaum. Gerist eitthvað í umhverfi sjúklings sem kallar á athygli hans er líklegt að fyrsta viðbragð hans verði að snúa sér eða beina athygli sinni til hægri auk þess að hann tekur augljóslega ekki eftir öllu sem gerist honum á vinstri hönd. Komi til að mynda ættingjar að sjúkrabeði hans er ekki víst að hann sýni þess merki að hann viti af þeim séu þeir honum til vinstri handar. Gaumstol einskorðast þó ekki við skynjun eða eftirtekt, það getur líka komið fram við daglegar athafnir eins og líkamssnyrtingu, að klæðast og að borða. Þegar vandinn er sem mestur má segja að "það sé eins og að vinstri hluti tilverunnar sé ekki lengur til" (1).
Til að draga ofangreindan gaumstolsvanda í eina setningu má notast við algenga skilgreiningu: Gaumstol vísar til erfiðleika eða vanmáttar heilaskaðaðra sjúklinga að bregðast við, átta sig á eða gera grein fyrir áreitum frá gagnstæðri hlið við heilaskemmdina án þess að þessi einkenni verði skýrð með lömun eða skyntruflun (2).
Gaumstol er þýðing á enska orðinu neglect en það er yfirleitt notað ásamt öðrum orðum til nánari skýrgreiningar, þau yfirgripsmestu eru unilateral neglect eða hemineglect (gaumstol sem veit til annarrar hliðarinnar), visual neglect (sjónrænt gaumstol) og hemispatial neglect (gaumstol sem vísar til annarrar hliðar þess rýmis sem umlykur sjúklinginn). Einnig er orðið visual inattention (sjónrænn athyglisskortur) stundum notað. Íslenska orðið gaumstol varð til 1993 vegna greinar sem birtist þá í Sálfræðiritinu og fjallaði um gaumstol og áhrif myrkurs (3). Þýðinguna á Eysteinn Björnsson.
Tíðni og horfur
Gaumstol er tiltölulega algengt meðal heilablóðfallssjúklinga (4). Því hefur verið lýst í tengslum við skemmdir á mismunandi stöðum í heila, sérstaklega í hægra heilahveli (5), en getur líka orðið við skaða í vinstra heilahveli, rannsóknum ber þó saman um að það er algengara, meira og þrálátara ef skaðinn er í hægra heilahveli (6). Uppgefin tíðni gaumstols er háð fjölda og gerð þeirra prófa sem notuð eru við greiningu og eins tímalengd frá byrjun heilablóðfalls. Zoccolotti og félagar (7) rannsökuðu 104 sjúklinga með heilablóðfall í hægra heilahveli sem komu til endurhæfingar ekki skemur en tveimur mánuðum frá byrjun veikinda. Þeir fundu gaumstol hjá 27-52% sjúklinga allt eftir þeim prófum sem notuð voru, en um 20% sjúklinganna höfðu mikið gaumstol eins og það var greint með klínísku mati. Stone og fleiri (8) prófuðu 171 heilablóðfallssjúkling með safni gaumstolsprófa 2-3 dögum eftir byrjun veikinda og fundu gaumstol hjá 82% þeirra með skemmd í hægra heilahveli og 65% þeirra með skemmd í því vinstra. Halligan og félagar (9), prófuðu, einnig með safni prófa, 80 sjúklinga um tveimur mánuðum eftir heilablóðfall og fundu gaumstol hjá 48% þeirra með skaða í hægra heilahveli en einungis 15% þeirra með skaða vinstra megin. Í nýlegri rannsókn, sem náði til 1281 heilablóðfallssjúklinga, var gaumstol greint við komu á sjúkrahús, með NIH skala (sem er víða notaður við mat einkenna heilablóðfallssjúklinga), hjá 43% þeirra með hægri heilaskaða og 20% með skaða í vinstra heilahveli. Við endurmat þremur mánuðum síðar var tíðni gaumstols hins vegar 17% meðal sjúklinga með hægri skaða og einungis 5% þeirra með skaða í vinstra heilahveli (10). Eins og þessar tölur gefa til kynna minnkar gaumstol hjá mörgum sjúklingum og hverfur hjá hluta þeirra þegar dregur frá byrjun heilablóðfalls (sjá einnig 11).
Rannsóknir á heilablóðfallssjúklingum hafa leitt í ljós að gaumstol í byrjun veikinda spáir fyrir um minni færni og að sjúklingar verða síður sjálfbjarga (12-15). Nýleg rannsókn (16) sem tók til 166 heilablóðfallssjúklinga með skaða í hægra heilahveli sýndi að gaumstol spáði betur en umfang heilaskemmdarinnar fyrir um færniskerðingu sjúklinga og það fjölskylduálag sem veikindum fylgdi.
Greining
Einkenni gaumstols geta verið augljós við almenna skoðun og koma þá helst fram í því að eftirtekt sjúklings (og höfuðhreyfingar) beinist frekar til hægri en vinstri. Gaumstol má staðfesta með taugasálfræðilegum prófum en þó er rétt að benda á að þau leiða ekki alltaf í ljós gaumstol sem er til staðar í daglegum athöfnum sjúklings. Sjúklingur getur ráðið betur við vel afmarkaðar prófunaraðstæður þar sem hann hefur ráðrúm til íhugunar lausna heldur en í ys og þys hversdagsins þar sem atburðir og hlutir umhverfis eru ekki alltaf fyrirsjáanlegir. Þetta á sérstaklega við þegar líður á endurhæfingu og með auknu innsæi sjúklings (17, 18). Greining og skoðun á hegðun eða athöfnum daglegs lífs sjúklings getur því leitt betur í ljós ýmsa þætti gaumstols en taugasálfræðileg próf (19).

Mynd 1. Línuskiptingarpróf. Sjúklingur er beðinn að skipta línunni í miðju eða tvo jafna hluta. Dæmigert er að gaumstol sjúklings komi fram í því að hann skipti línunni til hægri um hina sönnu miðju, eins og sést hér.
Þau taugasálfræðilegu próf eða verkefni sem yfirleitt eru notuð til greiningar gaumstols eru á pappírsformi, þau eru sett fyrir framan sjúkling miðjan og hann beðinn að nota hægri hönd við lausn. Hann má hreyfa höfuð og handleggi eins og hann kýs en ekki hreyfa sig úr stað eða færa til blaðið. Verkefnið er útskýrt og sjúklingur beðinn að gefa til kynna þegar hann hefur lokið því. Ýmis próf eru til en hér verður þrenns konar vel þekktum prófum lýst. Þau eru einföld og má nota við sjúkrabeð sem hluta eða viðbót við aðra skoðun. Þessi próf eru: 1. Að skipta línu (e. line-bisection), þar sem sjúklingur er beðinn að skipta línu í tvo jafna hluta eða um miðju hennar, sjá mynd 1 (20). Dæmigert er að sjúklingur skipti línunni í áttina að hægri endanum. 2. Leitarpróf (e. cancellation tests), sem felast í að mörg eins áreiti eru lögð fyrir sjúkling og hann beðinn að merkja við þau sem hann sér (21). Áreitin geta verið mismörg, eru oftast samhverf um miðju blaðs (mynd 2, a og b) og er stundum fyrirkomið innan um önnur ólík eða truflandi áreiti (e. distractors) (sjá mynd 3) (22). ?3. Að afrita mynd (sjá mynd 4) (23) eða teikna mynd án fyrirmyndar (sjá mynd 5). Í þessum prófum og leitarprófum kemur gaumstol fram í því að sjúklingur teiknar eða merkir ekki við áreiti til vinstri. Sjúklingar með gaumstol eru líklegri til að missa af áreitum þeim mun lengra til vinstri sem þau eru en ef gaumstolið er mikið getur sjúklingur þó líka misst af áreitum sem eru til hægri (24).

Myndir 2a og 2b.
Línuleitarpróf. Á hvoru blaðinu eru 40 stuttar línur sem sjúklingur er beðinn að merkja við. Gaumstol kemur fram í því að sjúklingar merkja ekki við línur til vinstri. Mynd a) og b) sýna gaumstol tveggja sjúklinga með mismikið gaumstol.

Mynd 3. Stafaleitarpróf. Á blaðinu eru 30 ´A´ , sem dreifast samhverft um miðju og innan um aðra bókstafi á hvorum helmingi blaðsins. Sjúklingur er beðinn að gera hring um þau ´A´ sem hann sér.
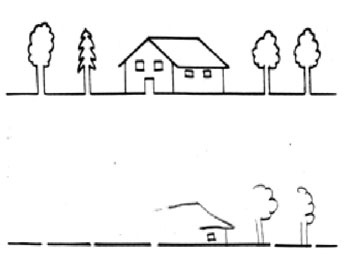
Mynd 4. Mynd sem notuð er til greiningar og mats á gaumstoli. Sjúklingur er beðinn að gera eftirmynd af teikningunni á neðri línuna. Gaumstol kemur fram í því að sjúklingur afritar ekki hluti til vinstri á heildarmyndinni og eins getur vantað vinstri hluta einstakra hluta myndarinnar, eins og sést hér.
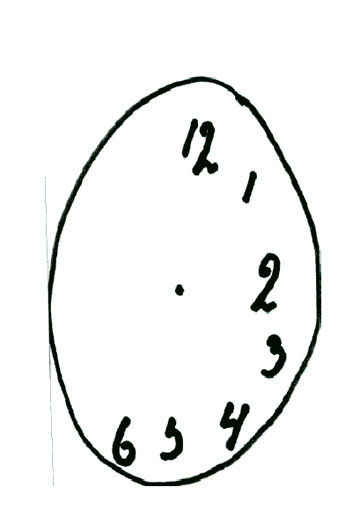
Mynd 5. Teikning sjúklings sem beðinn var að teikna mynd af klukkuskífu án fyrirmyndar.
Þótt gaumstol komi fram á einu prófi er ekki víst að það komi fram á öðru. Ekkert eitt próf er til sem sem útilokar gaumstol eða leggur til endanlegt viðmið um hvort það er til staðar hjá sjúklingi (17, 25). Til greiningar og glöggvunar á gaumstoli er því yfirleitt notuð fleiri en eitt próf og til eru prófasöfn (e. test battery, til dæmis The Behavioural Inattention Test, 26) sem beita má í þessum tilgangi.
Sökum ókunnugleika á gaumstoli er ekki óalgengt að leikmenn og heilbrigðisstarfsfólk skýri gaumstolseinkenni sem sjónsviðsskerðingu. Sjónsviðsskerðing til vinstri er þó aðeins til staðar hjá hluta sjúklinganna (5) og skýrir ekki gaumstol. Gaumstol felst ekki í því að sjúklingurinn sé blindur eða sjái ekki til vinstri (eins og í sjónsviðsskerðingu) heldur í því að hann snýr höfði og lítur síður til vinstri en hægri. Sjónsviðsskerðingu og gaumstol er þó ekki alltaf auðvelt að greina í sundur. Ein leið er að biðja sjúklinginn að snúa höfði og líta sér til hægri handar. Hann lítur þar með frá gaumstolshliðinni. Ef sjónsvið hans til vinstri er óskert er auðveldara að leiða það í ljós í þessari breyttu höfuð- og augnstöðu hans með hefðbundinni aðferð við skoðun, það er að sá sem skoðar hreyfi fingur hægra og vinstra megin við miðlínu augna sjúklings. Sjái sjúklingur nú fingurhreyfingar sér á vinstri hönd er sjónsvið hans líklega óskert (27).
Nánar um einkenni og gaumstol í daglegu lífi
Í hvíldarstöðu snúa margir gaumstolssjúklingar höfði frekar til hægri en vinstri (28). Þegar verst lætur getur verið erfitt að fá sjúkling til að líta beint fram. Fyrstu viðbrögð sjúklinga við áreitum í umhverfi eru oft þau að þeir snúa höfði og líta til hægri, jafnvel þótt áreiti sé til vinstri. Almennt taka þeir verr eftir því sem gerist til vinstri í umhverfi, við máltíðir geta þeir skilið eftir mat á vinstri hlið disks, lesa ekki stafi til vinstri í einstökum orðum eða fyrirsögnum eða orð til vinstri í línum (e. neglect dyslexia) (29). Við lestur gaumstolssjúklings getur "Læknablaðið" því breyst í "blaðið". Slíkir erfiðleikar, hvort sem er við lestur bókar eða blaðs, eða texta í sjónvarpi, eru nærstöddum oftast óljósir. Greinilegri er vandi við að teikna mynd eftir fyrirmynd (sjá mynd 4).
Gaumstolseinkenni geta verið misjöfn og mismikil meðal sjúklinga. Þættir eins og álag og þreyta geta aukið gaumstol (30). Aðstæður og áreiti í umhverfi skipta líka máli. Í rólegum aðstæðum inni á sjúkrastofu þarf ekki að bera mikið á gaumstolsvanda. Öðru kann að gegna um sama sjúkling sem fer um í hjólastól, á í samræðum við þann sem gengur við hlið hans og þarf líka að fylgjast með fólki sem kemur á móti. Flóknari aðstæður og viðbótaráreiti sem gera tilkall til athygli, eins og samræður, geta dugað til og magnað eða kallað fram gaumstol sjúklings (31). Sýnt hefur verið að gaumstol, til dæmis eins og það er metið með línuskiptingarprófi (sjá mynd 1), er minna þegar umhverfisáreiti eru útilokuð í myrkvuðum aðstæðum, en við dagsbirtu (32). Í línuútstrikunarprófi (sjá mynd 2) hefur verið sýnt að gaumstol sjúklinga er minna séu þeir beðnir um að stroka út þær línur sem þeir sjá en ef þeir strika yfir línurnar (33). Skýring þessara niðurstaðna er líklegast sú að umhverfisáreiti sem eru til hægri halda í athygli sjúklings í þá áttina. Þegar umhverfisáreitin hverfa (í myrkrinu eða þegar línurnar eru strokaðar út) reynist auðveldara að líta til vinstri og gaumstolið minnkar.
Akstur er dæmi um flóknar aðstæður hlaðnar áreitum sem ökumaður verður að skynja og taka tillit til. Akstur krefst hæfni í að meta skjótt áreitin og upplýsingar úr ýmsum áttum, þau geta verið mörg, þau geta verið ófyrirséð og þau koma og fara. Í slíkum aðstæðum er erfitt fyrir sjúkling með gaumstol að höndla öll áreiti, þau til hægri geta haldið athygli hans og þau til vinstri læðst framhjá án eftirtektar hans. Slíkur vandi skerðir augljóslega akstursgetu þótt engar skýrar íslenskar reglur séu til um akstur og gaumstol.
Eitt af einkennum gaumstols er skortur á innsæi sjúklinga í eigin gaumstolsvanda (34). Sjúklingur játar kannski að hann eigi við vanda að stríða og snýr höfði og beinir athygli sinni til vinstri þegar honum er bent á að hann missi af því sem gerist til þeirrar hliðar (ósjaldan þarf að ítreka slíkar ábendingar). Yfirleitt líður þó ekki á löngu þar til sjúklingurinn virðist missa jafnmikið og áður af því sem er honum á vinstri hönd án þess að hann minnist á þann vanda sjálfur. Sé gaumstolsvandinn mikill er ekki víst að sjúklingur geri sér nokkra grein fyrir honum. Innsæisleysið getur líka beinst að öðru en gaumstolinu. Það er vel þekkt að sjúklingar með hægri heilaskaða og vinstri helftarlömun neiti því að þeir séu lamaðir (e. a- nosognosia for hemiplegia) og Babinski lýsti fyrstur árið 1914 (35). Annað hugtak, anosodiaphoria, er notað yfir vægari tegund innsæisvanda, eða þegar sjúklingar gangast við einkennum sínum en láta sig þau þó litlu skipta. Þótt báðar þessar gerðir innsæisvanda geti komið fyrir við heilaskaða án gaumstols eru þau oft til staðar samhliða því, og þá sérstaklega það að sjúklingar sýni einkennum sínum fálæti (17).
Skortur á innsæi hefur áhrif á endurhæfingu og dregur úr batalíkum (36, 37). Skortur á innsæi getur beinst að almennri getu og komið fram í því að sjúklingar ofmeti getu sína til ýmissa athafna daglegs lífs og telji sig geta betur en þeir raunverulega gera. Ein leið til að meta slíkt er að bera saman mat annarra, til dæmis nákominna ættingja, á getu sjúklings við mat hans sjálfs (38, 39).
Mismunandi gerðir gaumstols
Gaumstol sem snýr að líkama sjúklings (e. personal neglect) er stundum aðgreint sérstaklega (40, 41). Það getur til dæmis falist í að sjúklingur hirðir vinstri líkamshlið verr við snyrtingu, skegghýjungur verður kannski eftir við rakstur og andlitsfarðinn ófullkominn, og skyrtan illa girt vinstra megin. Stundum verður matur eftir innan kinnar vinstra megin, á ensku kallað buccal neglect (42).
Gaumstoli hefur verið lýst við aðra skynjun en þá sem tengist sjón (e. visual neglect); við snertingu (43), lykt (44) og heyrn (45). Önnur skipting gaumstols sem hefur verið allmikið rannsökuð er sú að gaumstol sem tengist skynjun (e. perceptual neglect) megi aðgreina frá gaumstoli sem tengist hreyfingum (46-48). Það síðarnefnda getur til dæmis komið fram í því að sjúklingur hreyfi lítið eða ekki vinstri útlim án þess að lömun verði um kennt, með öðrum orðum þá skýrist hreyfingarleysið af gaumstoli sjúklings en ekki eiginlegri lömun (nefnt á ensku motor neglect). Hreyfi-gaumstol getur líka komið fram í því að sjúklingur hreyfi ekki, eða lítið, hægri ólamaðan handlegg sinn yfir til vinstri hliðar sem hann gefur ekki gaum (nefnt á ensku directional hypokinesia). Þegar sjúklingur merkir ekki við strik vinstra megin á blaði með hægri handlegg (sjá mynd 2) eða teiknar ekki vinstri hluta myndar (sjá mynd 4) er truflun á skynjun hans og eftirtekt til vinstri því ekki eina mögulega skýringin. Stefnumiðað hreyfi-gaumstol getur þar skipt máli. Vísbendingar eru um að hreyfi-gaumstol tengist frekar skemmdum í framhluta heila, en gaumstol tengt skynjun, skemmdum í hvirfilblaði (49).
Gaumstolseinkenni geta komið fram óháð umhverfisáreitum eins og þegar sjúklingur teiknar mynd beint úr minni án fyrirmyndar (mynd 5) eða lýsir fjarlægum aðstæðum. Þekkt er tilraun þar sem sjúklingar áttu að kalla fram í minni sínu byggingar við dómkirkjutorgið í Mílanó (sem var þeim vel kunnugt) og jafnframt að hugsa sér að þeir stæðu með bakið í kirkjuna. Í þessum ímynduðu aðstæðum vantaði í lýsingu þeirra byggingar til vinstri. Þegar svo sjúklingarnir voru beðnir um að ímynda sér að þeir stæðu við torgið andspænis kirkjunni lýstu þeir þessum byggingum (nú til hægri) en misstu af þeim sem þeir höfðu áður munað eftir og lýst en voru þeim nú á vinstri hönd (50). Þessi tegund gaumstols hefur á ensku verið kölluð representational neglect, sem ef til vill má þýða sem hugmyndar-gaumstol. Þegar gaumstolssjúklingur staddur á sjúkrahúsi hugsar til innviða heimilis síns er ekki víst að önnur herbergi en þau, sem eru honum á hægri hönd í huganum, séu í hugarskoti hans (51). Þessi tegund gaumstols getur verið til staðar ein og sér (52) en er þó sjaldgæfari en gaumstol sem tengist sjónskynjun og beinist að umhverfi sjúklings (53).
Í lýsingum á gaumstoli er oft miðað við miðlínu (sagittal línu) sjúklings þegar rætt er um hægri og vinstri. Við mikið gaumstol getur eftirtektarvandi sjúklings þó oft náð langt til hægri um miðlínuna, sjá til dæmis mynd 2b þar sem sjúklingur hefur einungis tekið eftir og merkt við strik lengst til hægri. Þegar gaumstolið er vægara getur sjúklingur í sama verkefni merkt við öll strik nema þau sem eru lengst til vinstri (mynd 2a). Eins og sést á mynd 4 getur gaumstolsvandinn þó verið flóknari en þetta. Þegar heildarmyndin er samsett úr mismunandi hlutum geta stakir hlutir myndar (eins og húsið eða einstök tré) verið ófullgerðir vinstra megin að hluta eða alveg þótt hluturinn í heild sinni sé hægra megin við miðju blaðs (og sjúklings) og þótt aðrir hlutir komi fyrir í heildateikningunni vinstra megin við þann sem vantaði vinstri hlutann á. Gaumstol sem beinist þannig að einstökum hlutum er á ensku kallað hlut-miðað (object-centered) en það sem snýr að heildarmyndinni og miðast við sjúklinginn kallast sjálf-miðað (ego-centered). Þannig er það ekki bara miðlína sjúklings sem skiptir máli heldur líka miðlína þeirra hluta sem unnið er með, hvort sem þeir eru til hægri eða vinstri frá sjúklingnum séð. Einnig skiptir innbyrðis hægri-vinstri afstaða hluta máli í gaumstoli, sjúklingur er til dæmis líklegri að bregðast hraðar við áreiti sem er lengra til hægri af tveimur áreitum staðsettum honum á hægri hönd (24). Þetta er stundum kallað umhverfis-miðað gaumstol (e. allocentric) (54, 55).
Þótt oftast sé miðað við miðlínu eftir bol sjúklings í sjálf-miðuðu gaumstoli hefur verið leitt í ljós að þegar sjúklingur snýr höfði, og eða augum, til hægri frá miðlínu verða til aðrar miðlínur út frá höfði og augum sem líka geta skipt máli í gaumstoli (56, 57). Málið er þó enn flóknara því sýnt hefur verið fram á gaumstol sem takmarkast við mismunandi hluta umhverfis sjúklings þegar því er skipt um mismunandi ása sem marka fjær- og nær-umhverfi (58), efri og neðri hluta, hægri og vinstri, aftur og fram (59). Gaumstol getur til að mynda verið einskorðað við hluti sem eru úr seilingarfjarlægð frá sjúklingi (e. extrapersonal) (60), og gæti komið fram í því að, ef hann væri beðinn að lýsa hlutum sem hann sér, til dæmis á lóðinni fyrir utan sjúkrahússgluggann, myndi hann einungis lýsa hlutum eða fólki til hægri. Dæmi um hið gagnstæða er pílukastari sem veiktist og hafði mikið gaumstol á prófum sem lögð voru fyrir hann (e. peri-per-sonal neglect), en stóð sig áfram vel í að skjóta pílum í mark sem var í viðeigandi fjarlægð (61).
Niðurlag
Einkenni gaumstols eru margvísleg. Hér að framan hefur verið leitast við að draga fram notadrjúga lýsingu sem auðveldar greiningu og skilning á þeim vanda sem sjúklingar eiga við að stríða. Þótt gaumstol sé óljósari vandi í lífi sjúklinga en ef um lömun eða málstol er að ræða, þá heftir það engu að síður tilveru þeirra og skerðir getu til endurhæfingar líklega meira. Gaumstol felur í sér flókna truflun á samspili skynjunar, hreyfingar og umhverfis sjúklings þar sem athygli hans og rýmið sem umlykur hann skiptir miklu máli. Þeir sem þekkja til gaumstols vita að ættingjar og ekki síður sjúklingar sjálfir eiga oft og tíðum erfitt með að átta sig á þeim vanda sem við er að glíma og það í meira mæli en þegar um mál- og hreyfitruflanir er að ræða. Gildi fræðslu fyrir sjúklinga, aðstandendur og aðra er mikilvægt, skilningur á vanda glæðir áhuga á að takast á við hann og hlýtur að styrkja þjálfun og alla endurhæfingu. Í ljósi þess að heilablóðfall er einn af þeim sjúdómum sem er dýrastur vestrænum samfélögum hvað fötlun og endurhæfingu varðar (62) skiptir gaumstol augljóslega máli ekki bara fyrir sjúkling og aðstandendur hans heldur samfélagið allt.
Heimildir
1. Mesulam MM. A cortical network for directed attention and unilateral neglect. Anna Neurol 1981; 10: 309-25.
2. Heilman KM, Valenstein E. eds. In Clinical Neuropsychology 3nd New York, Oxford University Press:1993, 279-336.
3. Hjaltason H, Tegnér R. Gaumstol og áhrif myrkurs. Sálfræðiritið 1993-4; 33-9.
4. Kerkhoff G, Rossetti Y. Plasticity in spatial neglect Recovery and rehabilitation. Restorative Neurol Neurosci 2006: 24; 201-6.
5. Karnath HO, Berger MF, Küker W, Rorden C. The anatomy of spatial neglect based on voxelwise statistical analysis: A study of 140 patients. Cerebral Cortex 2004; 14: 1164-72.
6. Heilman KM, Watson RT, Valenstein E. Neglect; Clinical and anatomic issues. In Feinberg TE, Farah MJ eds. Behavioral neurology and neuropsychology 2nd edn New York: McGraw-Hill, 2003: 303-12.
7. Zoccolotti P, Antonucci G, Judica A, Montenero P, Pizzamiglio L, Razzano C. Incidence and evolution of the hemineglect disorder in chronic patients with unilateral right brain damage. Int J Neurosci 1989; 47: 209-16.
8. Stone SP, Halligan PW, Greenwood RJ. The incidence of neglect phenomena and related disorders in patients with an acute right or left hemisphere stroke. Age Ageing 2003; 22: 48-52.
9. Halligan PW, Marshall JC, Wade DT. Visuospatial neglect: Underlying factors and test sensitivity. Lancet 1989; 2: 908-11.
10. Ringman J M, Saver JL, Woolson RR, Clarke WR, Adams HP. Frequency, risk factors, anatomy, and course of unilateral neglect in an acute stroke cohort. Neurology 2004; 63: 468-78.
11. Farné A, Buxbaum LJ, Ferraro M, Frassinetti F, Whyte J, Veramonti T, et al. Pattern of spontaneous recovery of neglect and associated disorders in acute right brain-damaged patients. J Neurol Neurosurg Psychiatry 2004; 75: 1401-10.
12. Denes G, Semenza C, Stoppa E, Lis A. Unilateral spatial neglect and recovery from hemiplegia. A follow-up study. Brain 1982; 105: 543-52.
13. Kinsella G, Ford B. Hemi-inattention and the recovery patterns of stroke patients. Int Rehabil Med 1985; 7: 107-8.
14. Katz, N, Hartman-Maeir A, Ring H, Soroker N. Functional disability and rehabilitation outcome in right hemisphere damaged patients with and without unilateral spatial neglect. Arch Phys Med Rehabil 1999; 80: 379-84.
15. Cherney LR, Halper AS, Kwasnica CM, Harvey RL, Zhang M. Recovery of functional status after right hemisphere stroke: Relationship with unilateral neglect. Arch Phys Med Rahabil 2001; 82: 322-8.
16. Buxbaum LJ, Ferraro MK, Veramonti T, Farne A, Whyte J, Ladavas E, et al. Hemispatial neglect. Subtypes, neuroanatomy, and disability. Neurology 2004; 62: 749-56.
17. Barrett AM, Buxbaum LJ, Coslett HB, Edwards E, Heilman KM et al. Cognitive rehabilitation interventions for neglect and related disorders: Moving from bench to bedside in stroke patients. J Cognitive Neurosci 2006; 18: 1223-36.
18. Robertson IH, Halligan PW Spatial neglect: A clinical handbook for diagnosis and treatment. East Sussex Psychology Press 1999.
19. Azouvi P, Bartolomeo P, Beis JM, Perennou D, Pradat-Diehl P, Rousseaux M. A battery of tests for the quantitative assessment of unilateral neglect. Restor Neurol Neurosci 2006; 24: 273-85.
20. Schenkenberg T, Bradford DC. Ajax ET. Line bisection and unilateral visual neglect in patients with neurological impairment. Neurology 1980; 30: 509-17.
21. Albert ML. A simple test of visual neglect. Neurology 1973; 23: 658-64.
22. Weintraup S, Mesualam MM. Mental state assessment of young and elderly adults in behavioral neurology. In Mesulam M.-M. ed. Principles of Behavioral Neurology. Philadelphia; F.A. Davis Company 1985; 71-168.
23. Gainotti G, D´Erme P, Monteleone D, Silveri MC. Mechanisms of unilateral spatial neglect in relation to laterality of cerebral lesions. Brain 1986; 109: 599-612.
24. Marshall JC, Halligan PW. Does the midsagittal plane play any privileged role in "left neglect" Cognitive Neuropsychology 1989; 6: 403-22.
25. Halligan PW, Marshall JC. Left visuospatial neglect: A meaningless entity? Cortex 1992; 28: 525-35.
26. Wilson B, Cockburn J, Halligan PW. Development of a behavioral test of visuospatial neglect. Arch Physical Med Rehabil 1987; 68: 98-102.
27. Kooistra CA, Heilman KM. Hemispatial visual inattention masquerading as hemianopia. Neurol 1989; 39: 1125-7.
28. Fruhmann-Berger M, Karnath H-O. Spontaneous eye and head position in patients with spatial neglect. J Neurol 2005; 252: 1194-200.
29. Ellis AW, Young AW, Flude BM. Neglect and visual language. In Robertson IH, Marshall JC eds Unilateral neglect: Clinical and experimental studies. Hove, Lawrence Erlbaum Associates, 1993; 27-59.
30. Fleet WS, Heilman KM. The fatigue effect in hemispatial neglect. Neurol 1986; 36: 258.
31. Robertson IH, Halligan PW. Spatial neglect: A clinical handbook for diagnosis and treatment. East Sussex, Psychology Press Ltd 1999.
32. Hjaltason H, og Tegnér R. Darkness improves line bisection in unilateral spatial neglect. Cortex 1992; 28: 353-8.
33. Mark VW, Kooistra CA, Heilman KM. Hemispatial neglect affected by non?neglected stimuli. Neurol 1988; 38: 1207-11.
34. Halligan PW, Marshall JC. Neglect of awareness. Conscious Cogn 1998; 7: 356-80.
35. Feinberg TE, Roane, DM. Anosognosia. In Feinberg TE, Farah MJ eds. Behavioral neurology and neuropsychology 2nd edn New York: McGraw-Hill, 2003: 345-62.
36. Gialanella B, Mattioli F. Anosognosia and extrapersonal neglect as predictors of functional recovery following right hemisphere stroke. Neuropsychol Rehabil 1992; 2: 169-78.
37. Diller L, Riley E. The behavioral management of neglect. In Robertson IH, Marshall JC eds Unilateral neglect: Clinical and experimental studies. Hove, Lawrence Erlbaum Associates, 1993; 293-308.
38. Hjaltason H, Tegnér R, Tham K, Levander M, Ericson K. Sustained attention and awareness of disability in chronic neglect. Neuropsychologia 1996; 34: 1229-33.
39. Marcel AJ, Tegnér R, Nimmo-Smith I. Anosognosia for plegia: Specificity, extension, partiality and disunity of bodily unawareness. Cortex 2004; 40: 19-40.
40. Bisiach E, Perani D, Vallar G, Berti A . Unilateral neglect: Personal and extrapersonal. Neuropsychologia 1986; 24: 759-67.
41. Beschin N, Robertson IH. Personal versus extrapersonal neglect: A group study of their dissociation using a reliable clinical test. Cortex 1997; 33: 379-84.
42. André J-M, Beis J-M, Morin N, Paysant J. Buccal Hemineglect. Arch Neurol 2000; 57: 1734-40.
43. De Renzi E, Faglioni P, Scotti G. Hemispheric contribution to exploration of space through the visual and tactile modality. Cortex 1970; 6: 191-203.
44. Bellas DN, Novelly RA, Eskenazi B, Wasserstein J. The nature of unilateral neglect in the olfactory sensory system. Neuropsychologia 1988; 26: 45-52.
45. De Renzi E, Gentilini M, Barbieri C. Auditory neglect. J Neurol Neurosurg Psychiatry 1989; 52: 613-7.
46. Laplane D, Degos JJD. Motor neglect. J Neurol Neurosurg Psychiatry 1983; 46: 152-8.
47. Heilman KM, Bowers D, Coslett B, Whelan H, Watson RT. Directional hypokinesia: Prolonged reaction times for leftward movements in patients with right hemisphere lesions and neglect. Neurology 1985; 35: 855-9.
48. Tegnér R, Levander M. Through a looking glass. A new technique to demonstrate directional hypokinesia in unilateral neglect. Brain 1991; 114: 1943-51.
49. Bisiach E, Tegnér R, Ládavas E, Rusconi MC, Mijovic D, Hjaltason H. Dissociation of opthalmokinetic and melokinetic attention in unilateral neglect. Cerebral Cortex 1995; 5: 439-47.
50. Biciach E, Luzzatti C. Unilateral neglect of representational space. Cortex 1978 ;14: 129-133.
51. Meador KJ, Loring DW, Bowers D, Heilman KM. Remote memory and neglect syndrome. Neurology 1987; 37: 522-6.
52. Guariglia C, Padovani A, Pantano P, Pizzamiglio L. Unilateral neglect restricted to visual imagery. Nature 1993; 364: 235-7.
53. Bartolomeo P, D´Erme P, Gainotti G. The relationship between visuospatial and representational neglect. Neurology 1994; 44: 1710-4.
54. Kerkhoff G. Spatial hemineglect in humans. Progress Neurobiol 2001; 63: 1-27.
55. Niemeier M, Karnath H-O. The exploration of space and objects in neglect. In Karnath H-O, Milner D, Vallar G. The cognitive and neural bases of spatial neglect. Oxford; Oxford University Press 2002; 101-18.
56. Ládavas E. Is the hemispatial deficit produced by right parietal lobe damage associated with retinal or gravitational coordinates? Brain 1987; 110: 167-80.
57. Walker R. Spatial and object-based neglect. Neurocase 1995; 1: 371-83.
58. Committeri G, Pitzalis S, Galati G, Patria F, Pelle G, et al. Neural bases of personal and extrapersonal neglect in humans. Brain 2007; 130: 431-41.
59. Vallar G. Spatial hemineglect in humans. Trends Cogn Sci 199; 2: 87-97.
60. Vuilleumier P, Valenza N, Mayer E, Reverdin A, Landis T. Near and far visual space in unilateral neglect. Ann Neurol 1998; 43: 406-10.
61. Halligan PW, Marshall JC. Left neglect for near but not far space in man. Nature 1991; 350: 498-500.
62. Feigin VL, Lawes CM, Bennett DA, Anderson CS. Stroke epidemiology: A review of population-based studies of incidence, prevalence, and case-fatality in the late 20th century. Lancet Neurology 2003; 2: 43-53.
