02. tbl 93. árg. 2007
Fræðigrein
Langvinn eósínófíl lungnabólga á Íslandi Faraldsfræði, klínísk einkenni og yfirlit
Chronic eosinophilic pneumonia in Iceland: Clinical features, epidemiology and review
Ágrip
Inngangur: Tilgangur rannsóknarinnar var að kanna nýgengi langvinnrar eósínófíl lungnabólgu á Íslandi, lýsa klínískum einkennum og veita yfirlit yfir sjúkdóminn.
Efniviður og aðferðir: Aftursæ rannsókn þar sem upplýsingar voru fengnar úr sjúkraskrám árin 1990-2004. Sjúkraskrár voru yfirfarnar, kannaðar voru myndgreiningarrannsóknir og vefjafræðilegar greiningar endurskoðaðar.

Mynd 1. Röntgenmynd af lungum hjá sjúklingi með langvinna eósínófíla lungnabólgu og dæmigerðar útlægar íferðir.
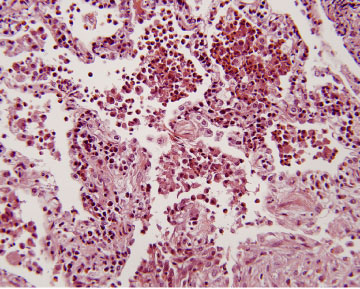
Mynd 2. Sýni frá berkjuspeglun (tilfelli #6) þar sem lungnablöðrur eru fylltar með eósínófílum og breytilegum fjölda átfrumna. Einnig sést væg millivefsbólga (H&E, x 25).
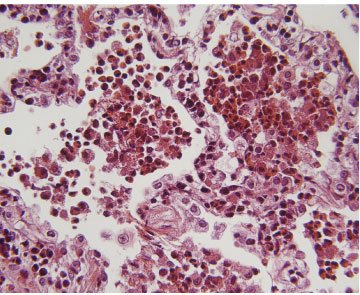
Mynd 3. Sýni frá berkjuspeglun (tilfelli #6). Lungnablöðrur eru fylltar með eósínófílum í bland við átfrumur (H&E, x 40).
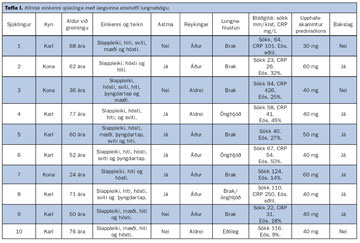
Niðurstöður: Á tímabilinu greindust 10 manns, sjö karlar og þrjár konur. Meðalaldur var 58 ár. Enginn sjúklinganna reykti. Nýgengi sjúkdómsins á öllu tímabilinu var 0,23 á 100.000/ári en jókst síðustu fimm árin í 0,54 á 100.000/ári. Einkenni voru slappleiki, þreyta, hósti, mæði, og megrun. Sökk var 72 mm/klst og C-reactive protein (CRP) 125 mg/L. Átta af 10 voru með aukningu eósínófíla í blóði. Við lungnahlustun heyrðist brak hjá sjö en önghljóð hjá þremur. Forced vital capacity (FVC) var 75% af áætluðu gildi og forced expiratory volume in one second (FEV1) var 73% af áætluðu gildi. Meðalhlutþrýstingur súrefnis (pO2) var 68 mmHg. Sjúklingarnir höfðu allir dæmigerðar dreifðar íferðir beggja vegna sem voru yfirleitt útlægar. Allir fengu sterameðferð og svöruðu meðferðinni fljótt og vel. Meðaltalsskammtur af prednisólon í upphafi meðferðar var 42,5 mg. Hjá sjö kom sjúkdómurinn aftur en allir svöruðu endurtekinni sterameðferð.
Ályktanir: Langvinn eósínófíl lungnabólga er sjaldgæfur sjúkdómur en þó með einkennandi myndrænt og vefjafræðilegt útlit. Mikilvægt er að hafa hann í huga hjá sjúklingum með dreifðar íferðir sem svara ekki hefðbundinni sýklalyfjameðferð. Sjúkdómurinn svarar vel meðferð með barksterum sem getur þó þurft að endurtaka.
Inngangur
Langvinn eósínófíl lungnabólga (LEL) sem einnig hefur verið kölluð Carrington´s sjúkdómur er sjaldgæfur lungnasjúkdómur (1). Hann einkennist af íferðum í lungum af lungnablöðrugerð (alveolar) sem oft flakka um lungun og eru með sérstöku mynstri þannig að þær eru gjarnan útlægar. Grundvallarskilyrði fyrir greiningu eru að einkenni hafi staðið yfir í tvær vikur og að til staðar sé aukning á lungnablöðru og/eða blóðeósínófílum. Almennt er mælt með yfir 40% eósínófíla af heildarfjölda hvítra blóðkorna í berkjuskoli og yfir 1000/mm3 í blóði. Útiloka þarf ýmsa aðra lungnasjúkdóma áður en komist verður að greiningu (2). Lítið er vitað um faraldsfræði þessa sjúkdóms en hann hefur verið talinn vera innan við 2,5% af öllum millivefslungnasjúkdómum þegar reynt er að taka þá alla saman og áætla algengi (2-3). Ekkert er vitað um faraldsfræði LEL hjá heilum þjóðum. Tilgangur rannsóknarinnar var að kanna faraldsfræði, klínísk einkenni, meðferð og afdrif þessara sjúklinga á Íslandi og bera saman við erlendar rannsóknir.
Efniviður og aðferðir
Um er að ræða aftursæja rannsókn sem náði yfir tímabilið 1990-2004. Fengin voru sjúkdómsgreiningarnúmer frá sjúkrahúsum, vefjafræðigreiningar frá Rannsóknastofu í meinafræði og upplýsingar frá læknastofum um sjúklinga sem greindir höfðu verið með langvinna eósínófíl lungnabólgu. Eingöngu voru teknir í rannsóknina sjúklingar sem höfðu vefjasýni til staðfestingar sjúkdómsgreiningu. Öll vefjasýni voru yfirfarin af meinafræðingi (HJÍ) og stuðst við alþjóðleg skilmerki til að ganga úr skugga að um LEL væri að ræða en ekki aðra sjúkdóma. Sjúklingar sem höfðu merki um aðra sjúkdóma voru útilokaðir frá rannsókninni. Úr sjúkraskýrslum fengust upplýsingar um klínísk einkenni, blóðrannsóknir, meðferð og klínískan gang. Þessum upplýsingum var safnað skipulega í gagnagrunn. Fengin voru leyfi frá Vísindasiðanefnd og Persónuvernd auk leyfa frá yfirlæknum sjúkrastofnana.
Niðurstöður
Á rannsóknartímanum greindust 10 sjúklingar með LEL. Um var að ræða þrjár konur og sjö karla. Nýgengni sjúkdómsins á öllu rannsóknartímabilinu var 0.23 á 100.000/ári en jókst síðustu fimm árin í 0,54 á 100.000/ári. Flestir sjúklinganna greindust því á seinni hluta rannsóknartímabilsins. Meðalaldur við greiningu var 58 ár en aldursbilið náði frá 24 árum til 77 ára. Enginn sjúklinganna reykti við greiningu. Sex höfðu sögu um astma og tveir um ofnæmiskvef. Eins og sést í töflu I voru klínísk einkenni sjúklinganna öll svipuð. Mikið bar á slappleika, þreytu, þurrum hósta, mæði, og megrun. Margir sjúklinganna kvörtuðu um hitakóf og svita, sérstaklega á kvöldin og á nóttunni. Mikil bólguvirkni sást í blóði og sökk var 72 mm/klst og C-reactive protein (CRP) 125 mg/L. Átta af 10 voru með hækkað hlutfall eósínófíla í blóði. Við skoðun heyrðist brak við lungnahlustun hjá sjö en önghljóð hjá þremur. Aðeins einn var með eðlilega lungnahlustun. Allar sýklaræktanir voru neikvæðar. Algengt var að reynd hafði verið sýklalyfjameðferð áður en greining fékkst. Forced vital capacity (FVC) var 75% af áætluðu gildi og forced expiratory volume in one second (FEV1) var 73% af áætluðu gildi. Hlutþrýstingur súrefnis (pO2) var 68 mmHg. Á röntgenmynd af lungum höfðu allir sjúklingarnir dæmigerðar dreifðar íferðir beggja vegna og yfirleitt nokkuð útlægar (mynd 1). Vefjasýni frá öllum sjúklingum sýndu millivefs- og lungnablöðrubólgu sem samrýmdist langvinnri eósínófíl lungnabólgu eins og sést á myndum 2 og 3. Allir fengu sterameðferð og svöruðu allir meðferðinni vel í upphafi. Meðalupphafsskammtur með prednisólon var 42,5 mg (sjá töflu I). Sjö sjúklingar fengu endurkomu sjúkdóms en allir svöruðu aftur sterameðferð sem gjarnan var gefin í að minnsta kosti 1-2 ár. Enginn lést vegna sjúkdómsins. Tímalengd eftirfylgdar í rannsókninni var að meðaltali 5,5 ár.
Umræða
Faraldsfræði
Langvinn eósínófíl lungnabólga (LEL) er sjaldgæfur sjúkdómur og algengi er ekki vel þekkt. Hefur sjúkdómurinn verið talinn allt að 2,5% af millivefslungnasjúkdómum í hinum ýmsu skrám (2-3). LEL getur komið fyrir í hvaða aldurshóp sem er, en er afskaplega sjaldgæf í börnum (4). Okkar rannsókn er sú fyrsta í heiminum sem kannar nýgengi á landsvísu sem höfundar þekkja. Flestar rannsóknir erlendis eru frá stórum háskólastofnunum sem fá marga slíka sjúklinga til sín en endurspegla ekki nýgengi í almennu þýði. Rannsóknin bendir til þess að hér séu greindir 1-2 sjúklingar á ári að meðaltali með þennan sjúkdóm á síðustu árum. Hugsanlega er hér um vanmat að ræða því stundum eru sjúklingar greindir án vefja-sýnis. Erfitt er að alhæfa hvað það gerist oft.
Aukning hefur orðið á tíðni sjúkdómsins. Skýringar á því gætu verið aukinn fjöldi berkjuspeglana með vaxandi fjölda lungnalækna og/eða aukin tíðni ofnæmissjúkdóma á Íslandi (5). Sjúkdómurinn er talinn vera um tvisvar sinnum algengari í konum en körlum (4, 6). Reyndist hlutfallið þó öfugt í okkar rannsókn. Hér gæti verið um tilviljun að ræða vegna smæðar rannsóknarhópsins. Allt að helmingur sjúklinga hafa sögu um astma (4, 7) og kom það skýrt fram í okkar rannsókn. Athyglisvert er að innan við 10% sjúklinga í mörgum rannsóknum eru núverandi reykingamenn (4, 8). Enginn sjúklingur í okkar rannsókn reykti en margir voru fyrrverandi reykingamenn.
Meingerð
Margt er enn á huldu um meingerð LEL en tengslin við astma eru náin. Því hafa ýmsir höfundar rætt möguleikan á svipaðri meingerð þessara sjúkdóma (9). Í báðum sjúkdómum taka Th2 eitilfrumur og eósínófílar virkan þátt í bólguviðbragðinu og svipuð boðefni (cytokines) eru til staðar í berkjuskoli. Einnig hefur verið spurt hvort að LEL sé sérstakur sjúkdómur (9). Allir sjúklingarnir í þessari rannsókn höfðu mjög svipaða klíníska sjúkdómsmynd auk þess að svara meðferð á sambærilegan hátt. Styrkir það frekar hugmyndina að hér sé um að ræða sérstakan sjúkdóm, frekar en óhefðbundið birtingarform annars sjúkdóms.
Klínísk einkenni
Einkenni eru yfirleitt fremur ósértæk sem gerir greininguna oft erfiða. Þau eru bæði frá öndunarfærum og almenns eðlis. Yfirleitt hafa einkennin verið til staðar í að minnsta kosti mánuð áður en að greining fæst. Oft hafa sjúklingar fengið margendurtekna sýklalyfjakúra án árangurs. Sást það einnig í okkar rannsókn. Töluverð almenn einkenni eru til staðar sem endurspegla hið mikla bólguástand í líkamanum. Þróttleysi og þyngdartap (oft töluvert) koma iðulega fyrir. Nætursviti og hitakóf eru algeng (4, 6). Einkenni utan brjóstkassa eru sjaldgæf í LEL og leiða frekar líkur að öðrum sjúkdómum sem geta verið í mismunagreiningu. Nánast alltaf eru mæði og hósti til staðar. Mæðin er breytileg milli einstaklinga. Öndunarbilun sem þarfnast öndunaraðstoðar er afar sjaldgæf og gerir aðra sjúkdóma, svo sem bráða eósínófíl lungnabólgu, líklegri (2). Lungnahlustun er ósértæk en yfirleitt heyrist innöndunarbrak. Önghljóð heyrast í um helmingi tilfella og endurspegla astmatilhneigingu hópsins (4). Klínísk einkenni sjúklinga í okkar rannsókn eru svipuð og sjúklinga í mörgum öðrum rannsóknum.
Myndrannsóknir
Einkennandi fyrir LEL eru útlægar íferðir á rönt-genmynd. Íferðirnar geta verið í öðru lunganu en yfirleitt eru þær beggja vegna eins og sást hjá öllum sjúklingunum í okkar rannsókn. Oft er þeim lýst eins og spegilmynd af hjartabilun (4, 6) og geta þær stundum verið flakkandi (migratory), aðeins þó í um fjórðungi tilfella (6). Þetta útlit er þó alls ekki alltaf til staðar og er ekki sértækt fyrir þennan sjúkdóm. Það getur sést í öðrum sjúkdómum eins og trefjavefslungnabólgu (organizing pneumonia), sarklíki (sarcoidosis) eða eósínófíl lungnabólgu sem orsökuð er af lyfjum. Íferðirnar eru af lungnablöðrugerð, allt frá hélun (ground glass) yfir í þéttingar með loftberkjukorti (air bronchogram). Fleiðruvökvi er sjaldgæfur en getur sést. Öfugt við marga aðra millivefssjúkdóma bætir tölvusneiðmynd af lungum ekki miklu við rönt-genmynd til greiningar. Fleiri þéttingar sjást þó á tölvusneiðmynd og yfirleitt í báðum lungum auk einstaka hélunar sem sést ekki á hefðbundinni röntgenmynd af lungum. Þá geta verið til staðar eitlastækkanir í miðmæti (4, 6).
Blóðrannsóknir
Yfirleitt eru eósínófílar yfir 1000/mm3 í blóði en þó þekkjast undantekningar (2). Sökk og CRP eru yfirleitt töluvert hækkuð eins og kom fram í okkar rannsókn. Heildar IgE er hækkað í um helmingi tilfella, sem endurspeglar ofnæmistilhneigingu margra sjúklinga (2). Ekki voru til upplýsingar um IgE í okkar sjúklingahópi.
Berkju- og lungnablöðruskol
Berkju- og lungnablöðruskol er mikilvægt til greiningar á LEL og sýnir mikla aukningu á hlutfalli eósínófíla. Rannsóknir sýna hlutfall þeirra á milli 12-95 % (meðaltal 58%) (2). Fjöldi eósínófíla fellur mjög hratt í berkjuskoli eftir að sterameðferð er hafin (6).
Öndunarmælingar
Bæði getur sést herpandi og teppt mynd í LEL eins og sást í okkar rannsókn. Eins og áður sagði endurspeglar teppan astmatilhneigingu hópsins. Ekki aðeins er astmi algengur fyrir greiningu á LEL heldur greinist einn af hverjum fjórum með astma síðar. Með meðferð verða öndunarmælingar eðlilegar hjá flestum en sumir sjúklingar mynda fasta og óafturkræfa teppu á öndunarprófum (6). Loftskiptapróf sýna minnkuð loftskipti fyrir kolmónoxíði (DLCO). Blóðgös sýna væga til meðalsvæsna súrefnisbilun (2). Í okkar hópi var súrefnisþrýstingur í blóði lækkaður en sjaldan þannig að þyrfti súrefnisgjöf og aldrei öndunaraðstoð.
Meinafræði
Í vefjasýnum frá lungum kemur fram millivefs- og lungnablöðrubólga með mjög þéttri íferð eósínófíla, ásamt vægri langvinnri bólgufrumuíferð með plasmafrumum, eitilfrumum og eósínófílum í millivef (sjá mynd 2-3) (2, 6). Eósínófíl graftarkýli (abscess) og íferð eósínófíla í æðar geta komið fram en drepandi æðabólga eða æðabólga með átfrumuhnúðum (granuloma) sést ekki í LEL. Svæðisbundin trefjavefslungnabólga sést ennfremur í mörgum tilfellum og er því trefjavefslungna-bólga helsta mismunagreiningin (2).
Mismunagreiningar
Mismunagreiningar LEL eru margar en flestar þeirra tilheyra flokki eósínófíl lungnabólgna (6). Hér að neðan eru þær helstu og reynt er að raða þeim í röð mikilvægis miðað við íslenskar aðstæður.
1) Trefjavefslungnabólga (Cryptogenic organizing pneumonia)
Þrátt fyrir að vera ekki í flokki með eósínófíl lungnabólgum hefur trefjavefslungnabólga mörg sameiginleg einkenni með LEL (10). Lungnamyndir sjúklinga eru áþekkar og vefja-sýnin geta verið lík. Í rannsóknum höfunda á þessum tveimur sjúkdómum reyndust þeir gjarnan helstu mismunagreiningar hvors annars (11-12). Grundvallarmunur liggur þó í fjölda eósínófíla, hvort sem um er að ræða í blóði, berkjuskoli eða í vefjasýni.
2) Bráð eósínófíl lungnabólga af óþekktri orsök (Idiopathic acute eosinophilic pneumonia)
Í bráðri eósínófíl lungnabólgu er gangurinn hraðari en í LEL og alvarleiki einkenna mun meiri (13). Tími frá upphafi einkenna að greiningu er á milli 7-20 dagar. Yfirleitt er ekki saga um ofnæmi og enginn kynjamunur er til staðar. Meðalaldur við greiningu er lægri en í LEL, eða um 30 ár. Sjúklingar hafa slæma mæði og öndunarbilun sem þarfnast öndunaraðstoðar er oft til staðar. Meðalhlutþrýstingur súrefnis var í einni rannsókn 58 mmHg án súrefnisgjafar (14). Íferðir á rönt-genmynd af lungum eru ekki endilega útlægar. Fleiðruvökvi er algengur og oft beggja vegna (15). Öfugt við LEL eru eósínófílar í blóði undir 300/mm3 í tveimur þriðju sjúklinga. Berkjuspeglun sýndi að hlutfall eósínófíla í skolinu var 37% í einni rannsókn (14). Svörun við barksterum er mjög góð og endurkomu sjúkdóms er ekki lýst eftir að meðferð er hætt eins og í LEL.
3) Eósínófíl lungnabólga af völdum lyfja
Ýmis lyf geta valdið eósínófíl lungnabólgu. Algengustu lyfin eru bólgueyðandi gigtarlyf, salílyf notuð í bólgusjúkdómum í meltingarvegi og sýklalyf eins og mínócýklín og trímetóprím/súlfametoxasól. Mikilvægt er því að fá fram skýra lyfjasögu þegar grunur er um eósínófíl lungnabólgu og ekki má gleyma að spyrja um náttúruefni (16).
4) Churg-Strauss heilkenni (CSH)
Churg-Strauss heilkenni er almenn eósínófíl æðabólga sem kemur yfirleitt fram í einstaklingum með langa sögu um ofnæmi, astma og ofnæmiskvef (17). Það sem aðgreinir CS heilkenni frá LEL eru einkenni utan lungna. Geysileg aukning eósínófíla er í blóði auk íferðar þeirra í hin ýmsu líffæri. Dæmi um líffæri eru hjarta (hjartabilun, brátt kransæðaheilkenni, gollurshúsbólga), meltingarvegur (kviðverkir, blæðingar og rof á görn), húð (purpuri, ofsakláði og hnúðar) og taugakerfi (taugabólgur og áhrif á miðtaugakerfið)(2).
Andkleyfkjarna-umfrymissjálfsmótefni (ANCA) með umhverfiskjarnamynstri (perinuclear) (p-ANCA) og með and-mýelóperoxýdasa sér-?tækni finnast í um 50% tilfella sjúklinga með CS heilkenni (17). Ýmsir rannsakendur hafa viljað halda fram tengslum á milli LEL og CS heilkennis (18, 19).
5) Heilkenni sjálfvakinnar eósínófílfjölgunar
(Idiopathic hypereosinophilic syndrome (IHS))
Heilkenni sjálfvakinnar eósínófílfjölgunar er afar sjaldgæfur sjúkdómur sem hefur verið skilgreindur sem aukning eósínófíla í blóði yfir 1500/mm³ í meira en sex mánuði og einkenni vegna vefja-skaða sem orsakaður er af íferð eósínófíla í ýmis líffæri (2, 20). Algengust og alvarlegust er íferð í hjarta sem veldur meðal annars veggsegamyndun og bandvefsaukningu í hjartaþelinu, sem leiðir til herpandi hjartabilunar, og veldur einna mestum skaða í þessum sjúkdómi (2). Áhrif á lungun sjást í um 40% tilfella og einkennast af millivefsíferðum. Fleiðruvökvi sést í um helmingi tilfella (6).
6) Ofnæmisberkjulungnabólga við ýrumyglu (All- lergic broncho-pulmonary aspergillosis (ABPA))
Ofnæmisberkjulungnabólga við ýrumyglu orsakast af ofnæmisviðbrögðum af gerð I og III gegn myglusveppnum Aspergillus fumigatus. Einkennandi fyrir sjúkdóminn eru astmi, flakkandi íferðir á röntgenmynd af lungum, aukning á eósínófílum í blóði og lungnablöðruvökva, miðlægt berkjuskúlk (bronchiectasis), hátt heildar IgE, sértækt IgE og fellimótefni (2, 6).
7) Sýkingar af völdum sníkjudýra
Sumar sníkjudýrasýkingar geta líkst LEL með aukningu á eósínófílum í blóði og íferðum á lungnamynd. Dæmi um sníkjudýr eru Ascaris lumbricoides og Toxocara canis. Greining byggist á sögu, staðháttum, blóðvatnsprófum og saursýnum (6, 21).
Meðferð langvinnrar eósínófíl lungnabólgu
Meðferðin byggist á barksterum. Yfirleitt er sláandi svörun sem lýsir sér í minni einkennum og fækkun eósínófíla í blóði innan nokkurra klukkustunda. Svörun sést á lungnamynd eftir nokkra daga (2, 4). Það er ekki almennt samkomulag um skammta eða tímalengd meðferðar. Flestir höfundar mæla með upphafsskömmtum á milli 0,5-1 mg/kg og að minnka skammta hægt á næstu 6 til 12 mánuðum (9). Eins og kom fram í okkar rannsókn, að þrátt fyrir að svörunin við sterum sé sláandi og að meðferð virki vel, þá fá um helmingur sjúklinga endurkomu sjúkdóms (4). Það á sér yfirleitt stað þegar verið er að minnka stera eða eftir að þeim er hætt. Endurkoman svarar sterum jafn vel og í upphafi sjúkdóms. Í það heila þurfa um helmingur sjúklinga langvinna meðferð með barksterum um munn vegna tíðra endurkoma eða vegna slæms astma. Sumir höfundar telja innúðastera geta minnkað tilhneigingu til að fá bakslag (2). Vegna þess hve sterar eru mikið notaðir er mikilvægt að huga að beinvernd alveg frá upphafi.
Samantekt
Í samantekt er LEL er sjaldgæfur sjúkdómur með einkennandi myndrænt og vefjafræðilegt útlit. Mikilvægt er að hafa hann í huga hjá sjúklingum með dreifðar íferðir í lungum. Tengsl sjúkdómsins við astma eru sterk. Sjúkdómurinn svarar vel meðferð í upphafi með barksterum, en endurkoma sjúkdóms er algeng og krefst lengri meðferðar.
Þakkir
Rannsóknin var styrkt af Vísindasjóði Lanspítala, Vísindasjóði Félags íslenskra lungalækna og Minningarsjóði Odds Ólafssonar. Höfundar þakka lungnalæknum fyrir aðgang að upplýsingum um sjúklingana í rannsókninni og Inger Helene Bóasson fyrir aðstoð við myndvinnslu.
Heimildir
1. Carrington CB, Addington WW, Goff AM, Madoff IM, Marks A, Schwaber JR, et al. Chronic eosinophilic pneumonia. N Engl J Med 1969; 280: 787-98.
2. Marchand E, Cordier JF. Idiopathic chronic eosinophilic pneumonia. Orpanet J Rare Dis 2006; 1: 11.
3. Thomeer MJ, Costabel U, Rizzato G, Poletti V, Demedts M. Comparison of registries of interstitial lung diseases in three European countries. Eur Respir J 2001; 18: 114-8.
4. Marchand E, Reynaud-Gaubert M, Lauque D, Durieu J, Tonnel AB, Cordier JF. Idiopathic chronic eosinophilic pneumonia. A clinical and follow-up study of 62 cases. The Groupe d?Etudes et de Recherche sur les Maladies "Orphelines" Pulmonaires (GERM"O"P). Medicine (Baltimore) 1998; 77: 299-312.
5. Gíslason D, Björnsdóttir US, Blöndal Þ, Gíslason Þ. Evrópurannsóknin Lungu og heilsa (ECRHS): Hverjar eru helstu niðurstöður fram að þessu í ljósi sérstöðu Íslands? Læknablaðið 2002; 88: 891-907.
6. Cottin V, Cordier JF. Eosinophilic pneumonias. Allergy 2005; 60: 841-57.
7. Naughton M, Fahy J, Fitzgerald MX. Chronic eosinophilic pneumonia. A long-term follow-up of 12 patients. Chest 1993; 103: 162-5.
8. Jederlinic PJ, Sicilian L, Gaensler EA. Chronic eosinophilic pneumonia. A report of 19 cases and a review of the literature. Medicine (Baltimore) 1988; 67: 154-62.
9. Marchand E, Cordier JF. Idiopathic chronic eosinophilic pneumonia. Semin Respir Crit Care Med 2006; 27: 134-41.
10. Cordier JF. Organizing pneumonia. Thorax 2000; 55: 318-28.
11. Sveinsson OA, Ísaksson HJ, Guðmundsson G. Trefja-vefslungnabólga af völdum lyfsins amíódarón. Sjúkratilfelli og yfirlit. Læknablaðið 2006; 92: 385-8.
12 Guðmundsson G, Sveinsson O, Ísaksson HJ, Jónsson S, Fróðadóttir H, Aspelund T. Epidemiology of organising pneumonia in Iceland. Thorax 2006 Sep; 61: 805-8.
13. Allen J. Acute eosinophilic pneumonia. Semin Respir Crit Care Med 2006; 27: 142-7.
14. Pope-Harman AL, Davis WB, Allen ED, Christoforidis AJ, Allen JN. Acute eosinophilic pneumonia. A summary of 15 cases and review of the literature. Medicine (Baltimore) 1996; 75: 334-42.
15. King MA, Pope-Harman AL, Allen JN, Christoforidis GA, Christoforidis AJ. Acute eosinophilic pneumonia: radiologic and clinical features. Radiology 1997; 203: 715-9.
16. Solomon J, Schwarz M. Drug-, toxin-, and radiation therapy-induced eosinophilic pneumonia. Semin Respir Crit Care Med 2006; 27: 192-7.
17. Guillevin L, Cohen P, Gayraud M, Lhote F, Jarrousse B, Casassus P. Churg-Strauss syndrome. Clinical study and long-term follow-up of 96 patients. Medicine (Baltimore) 1999; 78: 26-37.
18. Hueto-Perez-de-Heredia JJ, Dominguez-del-Valle FJ, Garcia E, Gomez ML, Gallego J. Chronic eosinophilic pneumonia as a presenting feature of Churg-Strauss syndrome. Eur Respir J 1994; 7: 1006-8.
19. Steinfeld S, Golstein M, De Vuyst P. Chronic eosinophilic pneumonia (CEP) as a presenting feature of Churg-Strauss syndrome (CSS). Eur Respir J 1994; 7: 2098.
20. Cogan E, Goldman M. The hypereosinophilic syndrome revisited. Ann Rev Med 2003; 54: 169-84.
21. Kuzucu A. Parasitic diseases of the respiratory tract. Curr Opin Pulm Med 2006; 12: 212-21.
