12. tbl 92. árg. 2006
Fræðigrein
Endurlífgun nýbura - klínískar leiðbeiningar
Inngangur
Flest börn fæðast í þennan heim í góðu ástandi, en í 5-10% tilvika þarf nýburinn á aðstoð að halda fyrst eftir fæðinguna (1). Yfirleitt nægir þá að örva barnið eða veita því öndunaraðstoð í stuttan tíma. Mjög sjaldan þarf að grípa til hjartahnoðs og enn sjaldnar að gefa lyf, en í þeim tilvikum er oft tvísýnt um horfur barnsins ef endurlífgun tekst þá á annað borð (2). Gott mæðraeftirlit og góð fæðingarhjálp er hornsteinn að velferð nýburans, en jafnvel þó vel sé að því staðið verður alltaf að gera ráð fyrir að nýfætt barn geti þurft á hjálp að halda á fyrstu mínútum lífsins.
Hér eru gefnar leiðbeiningar um endurlífgun nýbura. Eiga þær fyrst og fremst við um endurlífgun fyrst eftir fæðinguna, en jafnframt um endurlífgun á börnum upp að eins mánaða aldri. Byggjast þær einkum á ráðleggingum sem gefnar hafa verið út á vegum International Liaison Committee on Resuscitation (ILCOR) og voru nýlega endurskoðaðar (3-6).
Orsakir fósturköfnunar við burðarmál
(asphyxia perinatalis)

Algengasta ástæða þess að endurlífga þarf nýfætt barn er að skerðing hefur orðið á flutningi súrefnis frá blóðrás móður til vefja fósturs. Oftast er um að ræða truflun á loftskiptum yfir fylgju eða blóðflæði um naflastreng, en einnig getur orsökin verið sjúkdómur hjá móður eða barni (tafla I).
Stundum gerir fósturköfnun ekki boð á undan sér (7). Því er mikilvægt að við allar fæðingar sé til staðar sá tækjabúnaður sem nauðsynlegur er við endurlífgun nýbura og að minnsta kosti einn tiltækur sem kann til verka á því sviði (6).
Lífeðlisfræði
Strax eftir fæðingu verða lífeðlisfræðilegar breytingar hjá hinu nýfædda barni sem gera því fært að lifa utan móðurkviðar. Mikilvægastar eru breytingar á öndun og blóðrás sem verða til þess að loftskipti færast frá fylgju til lungna barnsins.
Öndun
Á fósturskeiði eru lungun vökvafyllt. Lungnavökvi flyst inn í lungablöðrur (alveoli) fyrir tilstilli virks jónaflutnings yfir þekju þeirra og berst síðan upp berkjutréð, út um vit fóstursins og leggur þannig til hluta af legvökvanum. Rétt fyrir fæðingu hægir á þessum vökvaflutningi inn í lungnablöðrurnar og hann snýst síðan við, þannig að í lok eðlilegrar fæðingar er aðeins um 40% af þeim vökva í lungunum sem var áður en fæðingarferlið hófst (8).
Undir eðlilegum kringumstæðum þenur barnið út lungun og grætur kröftuglega strax eftir fæðinguna. Við það berst mest af þeim vökva sem eftir er í loftvegunum inn í rými sem er umhverfis lungnaæðarnar (perivascular space) og þaðan inn í blóðrásina. Eftir því sem öndunartilburðir barnsins eru betri, þeim mun hraðar berst vökvinn úr loftvegunum og loftskipti verða betri. Þan lungnanna stuðlar einnig að því að viðnám í lungnaslagæðum minnkar og lungnablóðflæði eykst.
Blóðrás
Á fósturskeiði fara loftskipti fram í fylgju milli blóðrásar móður og fósturs. Blóðflæði gegnum lungu fóstursins er þá mjög lítið vegna mikils viðnáms í lungnaslagæðum. Súrefnisríkt blóð sem kemur frá fylgju fer að mestu fram hjá lungunum í gegnum sporgatið (foramen ovale) og fósturslagrás (ductus arteriosus).
Eftir fæðingu fellur viðnám í lungnaslagæðum og blóðflæði um lungun eykst við það að barnið fer að anda og hlutþrýstingur súrefnis í blóði hækkar. Á sama tíma hækkar blóðþrýstingur í slagæðakerfi barnsins þegar lokað er fyrir blóðrás til fylgjunnar þar sem viðnám í æðum var lítið. Við það hættir rennsli framhjá lungum yfir í slagæðakerfi barnsins undir eðlilegum kringumstæðum. Ef öndun barnsins er hins vegar ófullnægjandi og hlutþrýstingur súrefnis í blóði þess lágur er hætta á að viðnám í lungnaslagæðum verið áfram svo hátt að súrefnissnautt blóð fari framhjá lungunum yfir í slagæðakerfi þess. Við það getur myndast vítahringur sem aðeins verður rofinn með markvissri öndunaraðstoð og súrefnisgjöf.
Almennt um endurlífgun nýbura
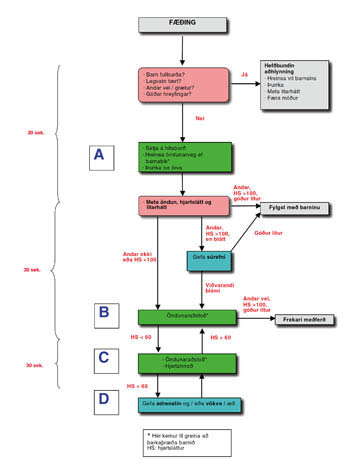
Við aðhlynningu og endurlífgun nýbura er mikilvægt að ganga skipulega til verks, líkt og við endurlífgun á eldri einstaklingum. Því hefur svokallað ABCD-kerfi verið þróað í þeim tilgangi að auðvelda mat á ástandi sjúklingsins og rétt inngrip. Hér á eftir verður stuðst við það kerfi.
Almenn aðhlynning og fyrsta mat
(A: asessment)
Í flestum tilvikum grætur barnið kröftuglega þegar eftir fæðinguna, hreyfir sig vel og fær fljótt góðan litarhátt. Í þeim tilvikum er yfirleitt nóg að hreinsa lítillega úr vitum þess og færa það síðan móðurinni, þar sem breitt er yfir barnið og það þurrkað. Yfirleitt þarf ekki að soga úr koki barnsins og hafa ber í huga að slíkt getur hægt á hjartslætti og valdið öndunarstoppi á fyrstu mínútunum eftir fæðinguna (9).
Þurfi barnið á aðstoð að halda skal það lagt á hitaborð þar sem ástand þess er metið og því veitt viðeigandi aðhlynning. Höfuð barnsins skal snúa að þeim sem annast það. Best er að fyrirbyggja hitatap með því að þurrka barnið vel. Einkum eru það fyrirburar og vaxtarskert börn sem eiga á hættu að kólna um of.
Öndun
Öndun barnsins þarf að vera nægilega góð til að hjartsláttur þess haldist eðlilegur og það fái góðan litarhátt. Barn sem andar illa en hefur góðan hjartslátt tekur oftast við sér og fer að anda betur fái það viðeigandi örvun. Í þeim tilgangi er best að þurrka barnið eða nudda bak þess. Ef barnið andar ekki eða tekur aðeins andköf og hefur hægan hjartslátt skal veita því öndunaraðstoð tafarlaust.
Hjartsláttur
Best er að meta hjartslátt með því að hlusta yfir brjóstkassanum eða með því að þreifa eftir púlsi í naflastrengsstúfnum. Finnist ekki púls í naflasteng skal hlusta eftir hjartslætti. Eðlileg hjartsláttartíðni hjá nýfæddu barni er >100/mínútu.
Litarháttur
Undir eðlilegum kringumstæðum fær barnið eðlilegan litarhátt fljótlega eftir fæðinguna án þess að þurfa súrefnisgjöf. Blámi á andliti, bol og slímhúðum (miðlægur blámi) er óeðlilegur og gefur til kynna lága súrefnismettun blóðrauða í slagæðablóði. Hins vegar telst eðlilegt að nýfædd börn hafi bláar hendur og fætur fyrsta sólarhringinn eftir fæðingu (acrocyanosis), svo framarlega sem miðlægur litarháttur sé eðlilegur.
Ef barnið andar sjálft en hefur miðlægan bláma þarf að gefa því súrefni. Ef það fær þá eðlilegan litarhátt og hefur ekki öndunarörðugleika er rétt að draga smám saman úr súrefnisgjöf með því að færa súrefnisgjafann frá vitum þess og hætta henni ef litarháttur helst áfram góður. Barn með öndunarörðugleika (stunur, inndrætti og nasavængjablakt) sem ekki fær eðlilegan litarhátt við súrefnisgjöf þarf tafarlaust viðeigandi öndunaraðstoð. Grunur vaknar um meðfæddan hjartasjúkdóm hjá barni sem ekki hefur öndunarörðugleika en hefur áfram miðlægan bláma þrátt fyrir að því sé gefið 100% súrefni.

Apgar
Ástand nýbura er metið við einnar og fimm mínútna aldur með svokallaðri Apgarstigun (tafla II). Apgar við eina mínútu gefur einkum til kynna það inngrip sem barnið þarf strax eftir fæðingu. Hins vegar hefur Apgar við fimm mínútur betra forspárgildi um langtímahorfur barna sem orðið hafa fyrir fósturköfnun (10).
Barnabik í legvatni

Mynd 1. Millistykki til að soga barnabik úr barka nýbura í gegnum barkarennu.
Barnabik (meconium) er til staðar í legvatni við fæðingu 2,5-14% fullburða barna og eykst tíðnin með vaxandi meðgöngulengd (11). Getur það verið til marks um streitu hjá fóstrinu, til dæmis vegna fósturköfnunar. Ef barnabik berst ofan í lungun getur það valdið alvarlegum öndunarörðugleikum hjá barninu, þar sem það lokar minnstu loftvegunum og gerir spennuleysi lungna (pulmonary surfactant) óvirkan. Jafnframt eru þessi börn í aukinni hættu að fá lungnaháþrýsting.
Ef fósturköfnun verður í fæðingu eða fyrir hana getur það valdið svo kröftugum öndunarhreyfingum hjá fóstrinu að það nái að soga barnabik ofan í lungun. Einnig getur barnabik borist ofan í lungun við fyrsta andardrátt barnsins sé það til staðar í vitum þess (5, 6).
Þegar legvatn er litað barnabiki skal soga vel úr vitum barnsins þegar eftir fæðinguna. Ef barnið er slappt er mælt með að soga jafnframt fyrir neðan raddbönd þess (5, 6). Best er að gera það í gegnum barkarennu sem á er fest þar til gert millistykki sem tengt er við sog (sjá mynd 1). Ekki er talin þörf á að soga fyrir neðan raddbönd hjá börnum sem eru kröftug strax eftir fæðinguna og því lítill grunur um að ásvelging (aspiration) hafi átt sér stað (12, 13). Einnig benda niðurstöður nýlegrar rannsóknar til þess að enginn ávinningur sé af því að soga úr vitum barnanna strax eftir að höfuðið hefur fæðst, það er á spönginni (14).
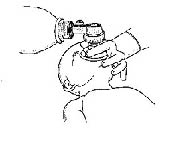
Mynd 2. Andað fyrir nýbura með belg og maska.
Öndunaraðstoð (B: breathing)
Ef barnið andar ekki skal soga vel úr vitum þess og veita því öndunaraðstoð tafarlaust. Einnig þarf að veita öndunaraðstoð þeim börnum sem hafa öndunarörðugleika og miðlægan bláma þrátt fyrir súrefnisgjöf.
Ef veita þarf nýbura öndunaraðstoð nægir í flestum tilvikum að nota belg og maska. Best er að halda um maskann með svokölluðu ,,CE-gripi", þar sem þumalfingur og vísifingur mynda ,,C" og hinir þrír fingurnir mynda ,,E" (mynd 2). Með fyrstu tveimur fingrunum er maskanum haldið þétt að andliti barnsins en gripið er undir kjálkann með hinum þremur.
Þegar andað er fyrir barnið skal gefinn nægilegur þýstingur til að brjóstkassinn lyftist sýnilega við öndun. Þó skal gæta þess að nota ekki hærri þrýsting en þarf til að barnið fái eðlilegan hjartslátt og litarhátt. Góð vinnuregla er að nota þrýstingsmæli, einkum þegar fyrirburum er veitt öndunaraðstoð þar sem of hár innöndunarþrýstingur getur valdið skemmdum á vanþroska lungum (15, 16). Sá þrýstingur sem yfirleitt þarf til að opna lungu fullburða barna er 30-40 cm H2O (17), en 20-25 cm H20 þegar um fyrirbura er að ræða (18, 19). Eftir að lungun hafa verið opnuð er yfirleitt hægt að anda fyrir barnið með lægri þrýstingi (15-20 cm H2O). Með því að viðhalda þrýstingi í útöndun (positive end-expiratory pressure, PEEP) fást yfirleitt betri loftskipti ef barnið hefur lungnasjúkdóm, til dæmis hjá fyrirbura með vanþroskuð lungu (20). Hæfileg öndunartíðni er 40-60 x á mínútu.
Langoftast nægir öndunaraðstoð ein og sér til þess að hjartsláttur komi upp og haldist eðlilegur. Oftast fer barnið að anda sjálft þegar hjartsláttur er orðinn eðlilegur, en ef ekki skal halda öndunaraðstoð áfram þar til það andar vel sjálft. Eftir því sem fósturköfnunin hefur verið meiri og staðið lengur, þeim mun lengri tími líður þar til barnið fer að anda sjálft.
Rannsóknir hafa sýnt að endurlífgun með andrúmslofti er jafn árangursrík og þegar 100% súrefni er notað (21). Jafnframt benda rannsóknir til þess að notkun 100% súrefnis við endurlífgun nýbura geti haft óæskileg áhrif á öndun og heilablóðflæði, auk þess sem minna myndast af frjálsum súrefnishvarfefnum (oxygen free radicals) þegar andrúmsloft er notað og heilaskemmdir því hugsanlega minni. Hins vegar er talið að ekki liggi fyrir nægilegar rannsóknaniðurstöður enn sem komið er til þess að almennt sé hægt að mæla með ákveðinni súrefnisþéttni við endurlífgun nýbura (5, 6). Ef notað er viðbótarsúrefni (>21%) við endurlífgun nýbura sem orðið hafa fyrir fósturköfnun teljum við rétt að nota ekki súrefni í óhófi og að súrefnisgjöfin sé minnkuð niður í andrúmsloft sem fyrst eftir að hjartsláttur er orðinn eðlilegur og barnið ekki lengur með miðlægan bláma.
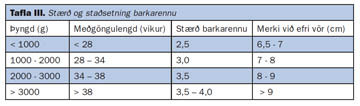
Í þeim tilvikum sem barnið þarf áframhaldandi öndunaraðstoð þarf yfirleitt að barkaþræða það. Rétt stærð barkarennu miðað við stærð barnsins er sýnd í töflu III. Eftir að barkarennunni hefur verið komið fyrir er visst öryggi fólgið í því að staðfesta rétta staðsetningu hennar með koltvísýringsskynjara (22) og síðan með röntgenmyndatöku ef meðhöndla þarf barnið með öndunarvél.
Til greina kemur að nota kokmaska (laryngeal mask) við endurlífgun á nýburum ef viðkomandi heilbrigðisstarfsmaður hefur fengið viðeigandi þjálfun í því (3, 4, 23). Hins vegar er talið að enn sem komið er sé aðeins hægt að mæla með notkun kokmaska í þessum tilgangi þegar erfitt reynist að anda fyrir barnið með belg og maska eða barkaþræða það (3, 4, 23).
Blóðrás og hjartahnoð (C: circulation)
Þegar andað hefur verið fyrir barnið í hálfa mínútu skal hjartsláttur kannaður. Ef hann enn mjög hægur (<60/mínútu) skal hefja hjartahnoð (5, 6). Ef einn er að endurlífga skal viðkomandi þrýsta með tveimur fingrum á neðsta þriðjung bringubeinsins með hraðanum 120 x á mínútu (mynd 3). Þrýst skal niður sem svarar 1/3 af þvermáli brjóstkassans. Hlutfall öndunar og hjartahnoðs skal vera 1:3 (6, 24).
Ef tveir eru að endurlífga er mælt með að sá sem sér um hjartahnoðið grípi með báðum höndum um brjóstkassann (mynd 4). Þrýst er með þumalfingrum á neðsta þriðjung bringubeinsins meðan hinir fingurnir veita stuðning við bakið. Sýnt hefur verið fram á með dýratilraunum að með því nota báðar hendur við hjartahnoð næst hærri blóðþrýstingur og betra kransæðablóðflæði en þegar hnoðað er með tveimur fingrum (25, 26).
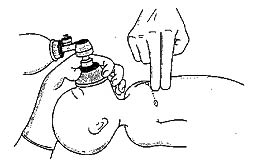
Mynd 3. Hjartahnoð með tveimur fingrum annarrar handar.
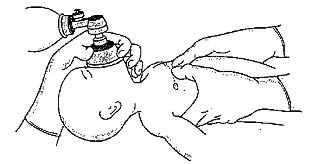
Mynd 4. Hjartahnoð með báðum höndum.
Lyf og vökvi - (D: drugs)
Þegar hjartahnoði hefur verið beitt í hálfa mínútu skal hjartsláttur kannaður að nýju. Ef hjartsláttur er þá enn mjög hægur (<60/mínútu) skal gefa adrenalín (5, 6).
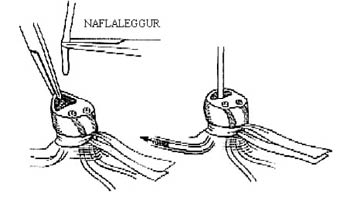
Mynd 5. Æðaleggur settur í naflabláæð.
Adrenalín
Mikilvægasti verkunarmáti adrenalíns við endurlífgun er örvun alfaviðtaka í slagæðum sem hækkar blóðþrýsting og eykur þannig blóðflæði um kransæðar (27). Jafnframt örvar adrenalín betaviðtaka í hjarta og eykur þannig samdráttarkraft hjartavöðvans og sjálfvirkni í leiðslukerfi hjartans, en sú verkun virðist hafa minni þýðingu við endurlífgun (27).
Mælt er með því að gefa adrenalín í æð sé þess nokkur kostur þar sem óvíst er hversu mikið af lyfinu berst inn í blóðrásina þegar það er gefið í barkarennu (28). Þó kemur til greina að gefa lyfið í barkarennu meðan verið er að setja inn æðalegg. Best er að komast í æð á nýburum með því að þræða legg í gegnum bláæðina í naflastrengnum (vena umbilicalis, mynd 5). Yfirleitt er notaður naflaleggur af stærðinni 3,5 eða 5 French. Leggurinn er þræddur inn þar til blóð fæst til baka og hann festur þar. Ef leggurinn er þræddur lengra er hætta á að hann fari inn í lifrina, en óæskilegt er að gefa lyf þangað.
Skammtar adrenalíns eru 0,01-0,03 mg/kg (0,1-0,3 ml/kg af 1:10.000 lausn) ef það er gefið í æð, en mælt er með að gefa hærri skammta ef lyfið er gefið í gegnum barkarennu, eða allt að 0,1 mg/kg. Mælt er með að nota 1:10.000 lausn í báðum tilvikum (5, 6).
Naloxone
Ef barnið andar illa og móðirin hefur fengið morfín eða skyld lyf innan fjögurra klukkustunda frá fæðingu kemur til greina að gefa því naloxone. Lyfið má gefa í æð eða í vöðva. Skammturinn er 0,1 mg/kg. Hafi móðirin notað morfín eða skyld lyf reglulega ber að varast að gefa nýfæddu barni hennar naloxone þar sem það getur valdið bráðum fráhvarfseinkennum, svo sem krampa (29).
Vökvagjöf
Ef grunur er um blóðmissi eða lost af völdum sýkingar skal gefa barninu ísótónískan vökva, svo sem 0,9% saltvatn eða ringer acetate (30). Gefa skal 10 ml/kg og sá skammtur endurtekinn eftir þörfum. Hafi barnið misst blóð skal gefa því sem fyrst neyðarblóð.
Meðferð eftir endurlífgun nýbura
Mikilvægt er að fylgjast vel með börnum sem orðið hafa fyrir fósturköfnun. Einkum þarf að fylgjast vel með lífsmörkum, þvagútskilnaði og blóðsykri. Sum þessara barna fá krampa og til greina kemur að fylgjast með þeim með heilasírita. Í flestum tilvikum eru krampar meðhöndlaðir með fenemali eða fosfófenýtóíni í æð.
Hætta er á að nýburar sem orðið hafa fyrir fósturköfnun hafi lágan blóðsykur sem hefur í för með sér verri langtímahorfur fyrir barnið (31). Flest þurfa því að fá sykurlausn í æð til að viðhalda blóðsykri innan eðlilegra marka (2,5-5,5 mmól/L), en jafnframt ber að forðast að blóðsykur verði of hár (6).
Súrefnisþurrð í hjartavöðvanum af völdum fósturköfnunar getur skert hjartaútfall eftir fæðinguna. Því er mikilvægt að fylgjast vel með blóðþrýstingi og kanna samdráttargetu hjartavöðvans með hjartaómun. Dópamín og dóbútamín eru þau lyf sem helst eru notuð til að auka hjartaútfall og hækka blóðþrýsting hjá nýburum.
Rannsóknir benda til þess að kæling eftir fósturköfnun geti minnkað líkur á heilaskemmdum. Ýmist er allur líkami barnsins kældur eða aðeins höfuðið. Í nýlegri rannsókn á 208 nýburum sem orðið höfðu fyrir fósturköfnun var helmingur þeirra kældur niður í 33,5º C í 72 klukkustundir (32). Við 18-22 mánaða aldur voru marktækt fleiri börn lifandi og færri með alvarlega fötlun meðal þeirra sem höfðu verið kæld. Benda niðurstöður þessarar rannsóknar og annarra minni rannsókna til þess að kæling geti bætt lífslíkur og minnkað líkur á fötlun eftir alvarlega fósturköfnun. Hins vegar er talið að enn sem komið er liggi ekki fyrir nægilegar rannsóknaniðurstöður til þess að almennt sé hægt að mæla með kælingu nýbura eftir fósturköfnun (5, 6, 33). Verið er að vinna að frekari rannsóknum á þessu sviði og vonandi verður þess ekki langt að bíða að hægt verði að segja til um í hvaða tilvikum sé rétt að kæla nýbura eftir fósturköfnun og hvernig standa beri að þeirri meðferð.
Lokaorð
Þar sem viðbúið er að endurlífga þurfi nýbura eftir fæðingu er nauðsynlegt að við allar fæðingar sé einhver tiltækur sem kann til verka á því sviði og að viðeigandi tækjabúnaður sé til staðar. Jafnframt er mikilvægt að hafa hugfast að fósturköfnun gerir ekki alltaf boð á undan sér. Réttur viðbúnaður og skjót og rétt handtök undir þessum kringumstæðum geta skipt sköpum fyrir framtíð hins nýfædda barns.
Heimildir
1. Saugstad OD. Practical aspects of resuscitating asphyxiated newborn infants. Eur J Pediatrics 1998; 157/Suppl 1: S11-5.
2. Perlman JM, Risser R. Cardiopulmonary resuscitation in the delivery room. Associated clinical events. Arch Pediatrics Adolesc Med 1995; 149: 20-5.
3. International Liaison Committee on Resuscitation. Neonatal resuscitation. Resuscitation 2005; 67: 293-303.
4. International Liaison Committee on Resuscitation. Neonatal resuscitation. Circulation 2005; 112: III-91-9.
5. Biarent D, Bingham R, Richmond S, Maconochie I, Wyllie J, Simpson S, et al. European resuscitation council guidelines for resuscitation 2005: Section 6. Paediatric life support. Resuscitation 2005; 67: S97-133.
6. American Heart Association. Neonatal resuscitation guidelines. Circulation 2005; 112: 188-95.
7. Peliowski A, Finer NN. Birth asphyxia in the term infant, in Effective Care of the Newborn Infant, Sinclair JC, Bracken MB, al et, Editors. Oxford University Press 1992: 249-73.
8. Barker PM, Southern KW. Regulation of liquid secretion and absorption by the fetal and neonatal lung: in Fetal and neolatal physiology. Polin RA, Fox WW, Abman SH, Editors. Saunders 2004: 822-34.
9. Cordero L Jr, Hon EH. Neonatal bradycardia following nasopharyngeal stimulation. J Pediatrics 1971; 78: 441-7.
10. Finster M, Wood M. The Apgar score has survived the test of time. Anesthesiology 2005; 102: 855-7.
11. Hjaltadóttir H, Bjarnadóttir RB, Harðardóttir H, Þórkelsson Þ. Kjörmeðgöngulengd með tilliti til lægstrar tíðni fylgikvilla við fæðingu fyrir móður og barn. Rannsóknarverkefni þriðja árs læknanema, læknadeild Háskóla Íslands. Háskóli Íslands, Reykjavík 2005: 50-1.
12. Wiswell TE, Gannon CM, Jacob J, Goldsmith L, Szyld E, Weiss K, et al. Delivery room management of the apparently vigorous meconium-stained neonate: results of the multicenter, international collaborative trial. Pediatrics 2000; 105: 1-7.
13. Halliday HL. Endotracheal intubation at birth for preventing morbidity and mortality in vigorous, meconium-stained infants born at term. Cochrane Database Syst Rev 2001(1): CD000500.
14. Vain NE, Szyld EG, Prudent LM, Wiswell TE, Aguilar AM, Vivas NI. Oropharyngeal and nasopharyngeal suctioning of meconium-stained neonates before delivery of their shoulders: multicentre, randomised controlled trial. Lancet 2004; 364: 597-602.
15. Ingimarsson J, Bjorklund LJ, Curstedt T, Guðmundsson S, Larsson A, Robertson B, et al. Incomplete protection by prophylactic surfactant against the adverse effects of large lung inflations at birth in immature lambs. Intensive Care Med 2004; 30(7): 1446-53.
16. Bjorklund LJ, Ingimarsson J, Curstedt T, John J, Robertson B, Werner O, et al. Manual ventilation with a few large breaths at birth compromises the therapeutic effect of subsequent surfactant replacement in immature lambs. Pediatr Res 1997; 42: 348-55.
17. Upton CJ, Milner AD. Endotracheal resuscitation of neonates using a rebreathing bag. Arch Dis Child 1991; 66: 39-42.
18. Hird MF, Greenough A, Gamsu HR. Inflating pressures for effective resuscitation of preterm infants. Early Hum Dev 1991; 26: 69-72.
19. Lindner W, Vossbeck S, Hummler H, Pohlandt F. Delivery room management of extremely low birth weight infants: spontaneous breathing or intubation Pediatrics 1999; 103: 961-7.
20. Probyn ME, Hooper SB, Dargaville PA, McCallion N, Crossley K, Harding R, et al. Positive end expiratory pressure during resuscitation of premature lambs rapidly improves blood gases without adversely affecting arterial pressure. Pediatr Res 2004; 56: 198-204.
21. Davis PG, Tan A, O?Donnell CP, Schulze A. Resuscitation of newborn infants with 100% oxygen or air: a systematic review and meta-analysis. Lancet 2004; 364: 1329-33.
22. Repetto JE, Donohue P-CP, Baker SF, Kelly L, Nogee LM. Use of capnography in the delivery room for assessment of endotracheal tube placement. J Perinatol 2001; 21: 284-7.
23. Esmail N, Saleh M, Sakamoto T, Saitoh D, Kaneko N, Kawakami M, et al. Laryngeal mask airway versus endotracheal intubation for Apgar score improvement in neonatal resuscitation. Egypt J Anesth 2002; 18: 115-21.
24. Berkowitz ID, Chantarojanasiri T, Koehler RC, Schleien CL, Dean JM, Michael JR, et al. Blood flow during cardiopulmonary resuscitation with simultaneous compression and ventilation in infant pigs. Pediatr Res 1989; 26: 558-64.
25. Houri PK, Frank LR, Menegazzi JJ, Taylor R. A randomized, controlled trial of two-thumb vs two-finger chest compression in a swine infant model of cardiac arrest. Prehosp Emerg Care 1997; 1: 65-7.
26. Menegazzi JJ, Auble TE, Nicklas KA, Hosack GM, Rack L, Goode JS. Two-thumb versus two-finger chest compression during CRP in a swine infant model of cardiac arrest. Ann Emerg Med 1993; 22: 240-3.
27. Otto CW, Yakaitis RW, Blitt CD. Mechanism of action of epinephrine in resuscitation from asphyxial arrest. Crit Care Med 1981; 9: 364-5.
28. Kleinman ME, Oh W, Stonestreet BS. Comparison of intravenous and endotracheal epinephrine during cardiopulmonary resuscitation in newborn piglets. Crit Care Med 1999; 27: 2748-54.
29. Gibbs J, Newson T, Williams J, Davidson DC. Naloxone hazard in infant of opioid abuser. Lancet 1989; 2: 159-60.
30. Oca MJ, Nelson M, Donn SM. Randomized trial of normal saline versus 5% albumin for the treatment of neonatal hypotension. J Perinatol 2003; 23: 473-6.
31. Salhab WA, Wyckoff MH, Laptook AR, Perlman JM. Initial hypoglycemia and neonatal brain injury in term infants with severe fetal acidemia. Pediatrics 2004; 114: 361-6.
32 Shankaran S, Laptook AR, Ehrenkranz RA, Tyson JE, McDonald SA, Donovan EF, et al. Whole-body hypothermia for neonates with hypoxic-ischemic encephalopathy. N Engl J Med 2005; 353: 1574-84.
33. Papile LA. Systemic hypothermia--a "cool" herapy for neonatal hypoxic-ischemic encephalopathy. N Engl J Med 2005; 353: 1619-20.