10. tbl. 95. árg. 2009
Fræðigrein
Árangur skurðaðgerða við meðfæddri ósæðarþrengingu hjá börnum á Íslandi 1990-2006
Ágrip
Tilgangur: Að kanna árangur skurðaðgerða við meðfæddri ósæðarþrengingu hér á landi.
Efniviður og aðferðir: Afturskyggn rannsókn sem tekur til allra barna (<18 ára) sem gengust undir skurðaðgerð við meðfæddri ósæðarþrengingu á Íslandi frá 1990 til 2006. Börnum sem ekki gengust undir aðgerð (n=12) eða gengust undir skurðaðgerð erlendis (n=17) var sleppt.
Niðurstöður: Af 67 börnum sem greindust á tímabilinu gengust 38 undir skurðaðgerð á Íslandi (meðalaldur 36 mánuðir, 22 drengir), þar af 10 undir bráðaaðgerð vegna hjartabilunar. Átta börn greindust án einkenna. Bein æðatenging var gerð hjá 31 barni og subclavianflap viðgerð hjá sjö þeirra. Aðgerðartími var að meðaltali 134 mínútur (bil 80-260) og tangartími á ósæð 21 mínúta. Miðgildi legutíma var níu dagar og algengustu fylgikvillar eftir aðgerð voru tímabundinn háþrýstingur (58%) og hjartabilun (11%). Endurþrenging greindist hjá sjö sjúklingum (18%), að meðaltali 35 mánuðum frá aðgerð og tókst í öllum tilfellum að meðhöndla hana með belgvíkkun. Öll börnin lifðu aðgerðina og útskrifuðust af sjúkrahúsi. Við eftirlit hafði eitt barn látist, en það lést fjórum mánuðum eftir aðgerð vegna hjartabilunar.
Ályktun: Rúmlega helmingur barna með meðfædda ósæðarþrengingu gengst undir skurðaðgerð á Íslandi. Árangur þessara aðgerða er mjög góður hér á landi, bæði hvað varðar snemmkomna fylgikvilla og langtíma lífshorfur.
Inngangur
Meðfædd ósæðarþrenging (aortic coarctation) er algengasti fæðingargalli á ósæð, og er 3,8% meðfæddra hjartagalla á Íslandi.1 Þrengingin er oftast í enda ósæðarbogans (aortic arch), handan við upptök vinstri neðanviðbeinsslagæðar (left subclavian artery) þar sem fósturæð (ductus arteriosus) tengist ósæðinni á fósturskeiði. Helmingur sjúklinganna hefur aðra meðfædda hjartagalla, oftast tvíblaðka ósæðarloku og fjórði hver sjúklingur fæðingargalla utan hjarta- og æðakerfis.2 Litningagallar geta verið til staðar og stundum er þrengingin hluti af heilkenni.3 Flest tilfelli eru þó án tengsla við erfðir (sporadic) og hefur meingerð sjúkdómsins ekki verið að fullu skýrð.4
Einkenni sjúkdómsins eru háð alvarleika þrengingarinnar. Algengt er að ungabörn greinist vegna hjartabilunar eða minnkaðs blóðflæðis til ganglima. Eldri börn og fullorðnir greinast hins vegar frekar vegna þreytu í ganglimum eða vegna höfuðverkjar sem rekja má til háþrýstings í efri hluta líkamans.5 Nárapúlsar eru yfirleitt veiklaðir og oft má heyra blásturshljóð yfir brjóstkassa og aftan á baki. Greining fæst með ómskoðun og dopplermælingu yfir þrenginguna. Í vafatilfellum var áður gerð slagæðamyndataka til að staðfesta greininguna en á síðustu árum hefur segulómskoðun leyst slagæðamyndatöku af hólmi.6 Hægt er að greina ósæðarþrengingu á fósturskeiði en slík greining er erfið.7
Meðferð ósæðarþrengingar er oftast fólgin í skurðaðgerð þar sem þrengingin er fjarlægð og æðaendarnir tengdir saman. Á síðasta áratug hefur útvíkkun með belg, með eða án stoðnets, rutt sér til rúms sem valkostur í meðferð þessara sjúklinga. Hér á landi hefur belgvíkkun aðallega verið beitt við endurþrengingu eftir skurðaðgerð en í vaxandi mæli erlendis sem fyrstu meðferð.8
Hér á landi er til faraldsfræðileg rannsókn á meðfæddum hjartasjúkdómum þar sem meðal annars er greint frá nýgengi meðfæddrar ósæðarþrengingar.1 Rannsóknir á árangri skurðaðgerða við meðfæddum hjartasjúkdómum hafa hins vegar ekki birst hér á landi. Tilgangur rannsóknarinnar var því að kanna árangur skurðaðgerða við meðfæddri ósæðarþrengingu á Íslandi á 17 ára tímabili, með sérstakri áherslu á snemmkomna fylgikvilla og lífshorfur.
Efniviður og aðferðir
Á rannsóknartímabilinu, sem nær frá 1. janúar 1990 til 31. desember 2006, greindust 67 íslensk börn með meðfædda ósæðarþrengingu, 43 drengir og 24 stúlkur (hlutfall drengja/stúlkna 1,8, p=0,03). Af þessum 67 börnum gengust 38 undir skurðaðgerð á Íslandi, 22 drengir og 16 stúlkur, og er það efniviður þessarar afturskyggnu rannsóknar. Meðalaldur við aðgerð var 35 ± 58 mánuðir og var yngsta barnið þriggja daga gamalt og það elsta 17 ára. Sautján sjúklingum sem gengust undir skurðagerð erlendis á sama tímabili var sleppt og sömuleiðis 12 sjúklingum sem ekki ngd lokunar á ósæð (tangartími), fylgikvillar í og eftir aðgerð og afdrif sjúklinga. Skurðdauði (operative mortality) var skilgreindur sem andlát innan 30 daga fr á skurðaðgerð.
Endurþrenging var skilgreind sem >20 mmHg þrýstingsfall (mælt með doppler) yfir æðatenginguna á ósæð. Tímabundinn háþrýstingur eftir aðgerð (early postoperative eða paradoxical hypertension) var skilgreindur sem alvarlegur háþrýstingur (>35 mmHg aukning í slagbilsþrýstingi) á fyrstu viku eftir aðgerð sem síðan gekk til baka.
Skurðaðgerðirnar voru framkvæmdar í gegnum brjóstholsskurð vinstra megin, nánar tiltekið á milli 3. og 4. rifbeins (lateral thoracotomy). Töngum var komið fyrir á ósæðinni sín hvorum megin þrengingarinnar og hún síðan fjarlægð. Endarnir voru annaðhvort tengdir saman með beinni æðatengingu (extended end-to-end anastomosis) eða svokallaðri subclavian flap viðgerð, en þá er skorið upp í vinstri neðanviðbeinsslagæð (left subclavian artery) og hún vafin inn í ósæðartenginguna til að gera tenginguna víðari. Í einu tilfelli þurfti að nota hjarta- og lungnavél. Sjúklingarnir voru hafðir á gjörgæslu yfir nótt en voru síðan færðir á legudeild Barnaspítala Hringsins.
Athugað var hverjir sjúklinganna væru á lífi samkvæmt Þjóðskrá Hagstofu Íslands þann 31. mars 2009 (hráar lífshorfur). Eftirlitstími var að meðaltali 9,7 ± 4,2 ár. Við tölfræðilega útreikninga var notast við t-próf og Fisher/Exact próf og miðast marktæki við p-gildi undir 0,05.
Áður en rannsóknin hófst fengust öll tilskilin leyfi frá Siðanefnd Landspítala, Vísindasiðanefnd, Persónuvernd og forstjóra Landspítala.
Niðurstöður
Af 38 börnum sem gengust undir skurðaðgerð á Íslandi voru tvö með jákvæða fjölskyldusögu um meðfædda ósæðarþrengingu (1. eða 2. gráðu ættingjar). Fjögur börn greindust með sjúkdómsheilkenni, eitt hvert með heilkenni: Turner, Arnold-Chiari og Williams. Aðrir meðfæddir hjartagallar greindust hjá 33 sjúklingum (86,8%), þar sem tvíblaðka ósæðarloka, op á milli slegla og opin fósturæð voru algengust. Yfirlit yfir aðra hjartagalla og tíðni þeirra er sýnd í töflu I.

Helstu einkenni eru sýnd í töflu II. Af 22 börnum undir eins árs aldri greindust 19 (86,4%) vegna einkenna ósæðarþrengingar, oftast vegna mæði og slappleika. Hjá eldri börnum (≥1 árs) greindust 7 af 16 (43,8%) vegna þreytu við áreynslu, aðallega í ganglimum. Algengustu teikn hjá báðum hópunum voru óhljóð við hjartahlustun og daufur eða upphafinn nárapúls. Önnur teikn eru sýnd í töflu II. Átta börn (21,1%) greindust fyrir tilviljun, þar af voru fimm sem voru eldri en eins árs. Algengasta ástæða tilviljanagreiningar voru veiklaðir nárapúlsar sem fundust við ungbarnaeftirlit eða skólaskoðun. Eitt tilfelli greindist við mæðraeftirlit þegar gerð var ómskoðun á 20. viku meðgöngu. Mörg barnanna voru með stækkað hjarta á lungnamynd og óeðlilegt hjartalínurit, oftast teikn um stækkaðan slegil. Hjá tveimur börnum sáust úrátur (rib notching) á neðri hluta rifa á röntgenmynd af lungum (mynd 1).


Mynd 1. Röntgenmynd af brjóstholi 17 ára drengs með ósæðarþrengingu. Örvarnar benda á úrátur á neðanverðum rifjum sem stafa af stækkuðum millirifjaslagæðum sem miðla blóði framhjá þrengingunni í ósæðinni.
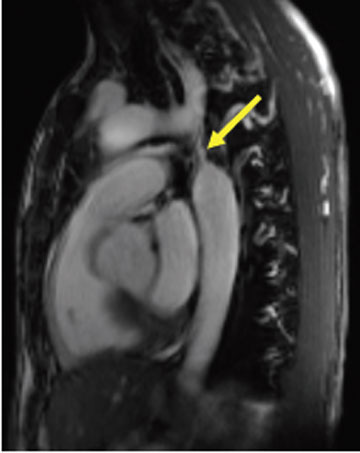
Mynd 2. Segulómmynd af tilfellinu á mynd 1. Ósæðarþrenging (ör) sést rétt handan við vinstri neðanviðbeinsslagæð.
Í öllum tilvikum var greining staðfest með ómskoðun. Tíu sjúklingar, oftast þeir eldri, fóru að auki í ósæðarþræðingu (angiography) og einn í segulómun (greindur árið 2005) (mynd 2). Í 30 tilfellum (83,3%) var þrengingin staðsett neðan við vinstri neðanviðbeinsslagæð en hjá 6 börnum rétt ofan við hana. Hjá tveimur sjúklingum vantaði upplýsingar um staðsetningu þrengingar.
Þrýstingsfall yfir þrenginguna var að meðaltali 49 ± 13 mmHg (bil 25-83) fyrir aðgerð og 12 ± 8 mmHg (bil 0-30) eftir aðgerð (p<0,001).
Algengasta aðgerðin var bein æðatenging, eða hjá 31 sjúklingi, og subclavian-flap viðgerð var gerð hjá sjö sjúklingum. Skurðaðgerðirnar tóku að meðaltali 134 ± 39 mínútur (bil 80-260) og tangartími á ósæð var 21 ± 7 mínútur (bil 11-35). Tíu sjúklingar (26%) fóru í bráðaaðgerð, oftast vegna alvarlegrar hjartabilunar og losts. Meðalaldur þeirra sem fóru í bráðaaðgerð var 11 dagar (bil 3-25 dagar). Í aðeins einu tilviki þurfti að nota hjarta- og lungnavél sem tengd var í nára í samtals 109 mínútur. Það var hjá 17 ára gömlum dreng sem jafnframt var eina tilfellið þar sem notast þurfti við gerviæð (Hemashield®) til að lagfæra ósæðarþrenginguna.

Fylgikvillar í aðgerð greindust hjá tveimur sjúklingum, blæðing hjá öðrum og sogæðaleki hjá hinum. Í töflu III eru sýndir fylgikvillar eftir aðgerð en tímabundinn (paradoxical) háþrýstingur (n=22) og endurþrenging (n=7) voru algengastir. Vegna mistaka fékk eitt barnið lífshættulega skammta (17,2 mg/kg) af labetalóli í æð en lifði af án fylgikvilla og hefur þetta tilfelli verið birt sérstaklega.9 Enginn sjúklingur lamaðist á ganglimum eftir aðgerð og enginn hlaut skaða á vinstri raddbandataug né þindartaug. Einn sjúklingur sem gekkst undir subclavian flap viðgerð hlaut skaða á vinstri armflækju (brachial plexus) sem orsakaði skerta hreyfigetu í vinstri handlegg. Endurþrenging var greind að meðaltali 35 mánuðum ± 50 (bil 0,5-145) eftir aðgerð og var meðalaldur barnanna þá 5,5 mánuðir ± 13,6 (bil 0,1-36). Öll tilfelli endurþrengingar tókst að meðhöndla með blöðruvíkkun. Endurtekna skurðaðgerð vegna endurþrengingar hefur ekki þurft að gera hjá neinum sjúklinganna en eitt barn fór í enduraðgerð vegna ósæðargúls sem greindist í kjölfar blöðruvíkkunar.
Miðgildi legutíma var 9 dagar eða frá fjórum og upp í 127 daga. Allir sjúklingarnir lifðu skurðaðgerðina og við eftirlit (31. desember 2007) voru öll börnin á lífi utan eitt. Það barn lést fjórum mánuðum eftir aðgerð vegna hjartasjúkdóms (Shone´s anomaly). Eins árs lífshorfur (hráar tölur) voru því 100% og 97,3% eftir fimm ár.
Umræða
Þessi rannsókn sýnir að skurðaðgerð við meðfæddri ósæðarþrengingu er örugg aðgerð og að tíðni alvarlegra fylgikvilla er lág. Öll börnin lifðu aðgerðina og eftir útskrift hefur aðeins eitt barn látist og það var vegna annars hjartasjúkdóms en ósæðarþrengingar.
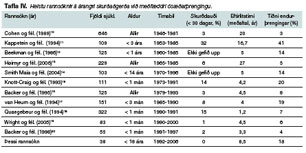
Árangur þessara aðgerða hér á landi er vel sambærilegur við aðrar rannsóknir en þær helstu eru sýndar í töflu IV. Þar sést að skurðdauði er yfirleitt á bilinu 1-14%10-20 en var 0% í þessari rannsókn. Við samanburð þessara rannsókna verður þó að hafa í huga að 17 íslensku barnanna voru send til Boston í skurðaðgerð og því ekki tekin með í þessari rannsókn. Í þessum hópi voru börn með aðra alvarlega hjarta- og fæðingargalla þar sem skurðdauði getur verið allt að 32%.11, 18 Þessi rannsókn nær því ekki til allra tilfella sem greindust á Íslandi á þessu 17 ára tímabili, heldur einungis þeirra sem gerð var skurðaðgerð á hér á landi.
Fylgikvillar aðgerðanna voru oftast minniháttar. Blæðingar og sýkingar voru sjaldgæfar (<3%) og sogæðaleki, sem kom vegna leka frá brjóstrás (thoracic duct), sást í aðeins einu tilfelli. Í einu tilviki varð skaði á armflækju (brachial plexus), sennilega vegna skerts blóðflæðis í aðgerð, sem olli skertri hreyfigetu á vinstri handlegg. Þetta er sjaldgæfur fylgikvilli sem hefur áður verið lýst.21 Hvorki greindust lamanir á vinstri raddbandataug né þindartaug og ekkert barnanna hlaut mænuskaða með lömun á ganglimum (paraplegia). Lömun ganglima er einn alvarlegasti fylgikvilli þessara aðgerða og er tíðnin í erlendum rannsóknum um 0,4%.22 Orsökin er skert blóðflæði til mænu þegar klemmt er fyrir ósæðina. Því er reynt að stytta tangartíma á ósæðinni eins og hægt er. Tangartími var aðeins 21 mínúta sem er svipað eða styttra og í öðrum rannsóknum.23, 24 Í flóknari tilfellum kemur til greina að beina flæði yfir þrenginguna með hjáveitu (shunt) eða notast við hjartadælu sem tengd er við nára og sér neðri hluta líkamans fyrir blóðrás. Í þessari rannsókn þurfti aðeins einu sinni að grípa til til hjarta- og lungnavélar, en sá sjúklingur var jafnframt elstur sjúklinganna (17 ára) og þurfti að notast við gerviæð til að lagfæra þrenginguna.
Rúmlega helmingur sjúklinganna greindist með tímabundinn háþrýsting á fyrstu dögunum eftir aðgerð en háþrýstingurinn var horfinn innan viku frá aðgerð hjá öllum sjúklingunum. Þetta er vel þekktur fylgikvilli sem á ensku kallast paradoxical eða early postoperative hypertension. Blóðþrýstingshækkunin virðist fyrst og fremst sjást eftir skurðaðgerðir og síður eftir útvíkkun með belg.25 Oft er um verulega hækkun á blóðþrýstingi að ræða sem yfirleitt svarar vel meðferð.26 Orsökin er ekki þekkt en örvun semjutaugakerfisins (sympathetic nervous system) og aukin seytrun reníns og vasopressíns eru talin koma við sögu.27
Langvinnur háþrýstingur er algengt vandamál hjá þessum sjúklingum, til dæmis greindust tæplega 70% sjúklinga með háþrýsting 30 árum frá aðgerð í ítalskri rannsókn.28 Í okkar rannsókn lágu ekki fyrir nákvæmar upplýsingar um langvinnan háþrýsting og tíðni hans. Aðallega var stuðst við sjúkraskýrslur af Landspítala og sjaldan gögn af stofum þar sem mörgum sjúklinganna var fylgt eftir. Þetta hefur þó verið rannsakað í annarri íslenskri rannsókn en áreynslubundinn háþrýstingur reyndist algengari hjá sjúklingum sem voru eldri en eins árs þegar þeir gengust undir aðgerð.29 Orsakir háþrýstings svo löngu eftir aðgerð eru ekki þekktar en tíðnin virðist hækka eftir því sem aðgerð er gerð síðar á ævinni. Mikilvægt er að útiloka endurþrengingu hjá þessum sjúklingum, enda getur háþrýstingur verið eitt einkenna endurþrengingar.3 Fæstir þessara sjúklinga reynast þó hafa endurþrengingu.
Endurþrenging greindist hjá 18% sjúklinganna, að meðaltali 35 mánuðum frá aðgerðinni. Til samanburðar er tíðnin í flestum erlendum rannsóknum á bilinu 3-14%, þó að til séu rannsóknir með allt að 41% tíðni11 (tafla IV). Endurþrenging verður vegna þess að ósæðin vex hægar á þeim stað þar sem viðgerðin var gerð. Því myndast þrenging að nýju á ósæðinni þegar börnin stækka. Áhættuþættir fyrir endurþrengingu eru ungur aldur við aðgerð (sérstaklega hjá nýburum en einnig hjá börnum <1 árs) og vanþroska ósæðarbogi (hypoplastic aortic arch).30 Í okkar rannsókn voru átta börn með vanþroska ósæðarboga og greindust tvö þeirra með endurþrengingu. Sex sjúklingar (35%) undir eins árs aldri fengu endurþrengingu eftir aðgerð en aðeins einn (5%) sem gekkst undir aðgerð eftir fyrsta árið. Munurinn er marktækur (p=0,02) en hafa verður í huga að aðrir þættir en aldur gætu skýrt þennan mun. Til dæmis voru yngri börnin oftar með alvarlega ósæðarþrengingu og sum að auki með vanþroska ósæðarboga. Í þessum tilfellum er oftar gripið til subclavian flap viðgerðar en rannsóknir hafa sýnt fram á hærri tíðni endurþrengingar en eftir beina æðatengingu,31 með nokkrum undantekningum þó.28 Í þessari rannsókn fengu þrír af sjö sjúklingum með subclavian flap viðgerð endurþrengingu (43%) en aðeins fjórir af 31 (13%) sem fengu beina æðatengingu (p=0,09).
Í öllum tilvikum tókst að víkka út endur-þrengingarnar með belg og án snemmkominna fylgikvilla. Einn sjúklingur fékk ósæðargúl á aðgerðarsvæðinu þremur árum eftir aðgerð. Ósæðargúll er þekktur fylgikvilli aðgerðar og er lýst í um það bil 5% tilfella eftir útvíkkun á endurþrengingu.32
Hér á landi, líkt og í flestum nágrannalöndum okkar, hefur skurðaðgerð verið talin kjörmeðferð við meðfæddri ósæðarþrengingu. Útvíkkun með belg hefur síðan verið beitt við endurþrengingu. Sums staðar erlendis er þó í vaxandi mæli farið að beita útvíkkun sem fyrstu meðferð og á allra síðustu árum víkkun með stoðneti. Hér á landi hefur útvíkkun verið beitt sem fyrstu meðferð í einu tilfelli. Það var hjá unglingsstúlku og tókst meðferðin mjög vel. Erfitt er að bera saman árangur skurðaðgerða og útvíkkunar, enda sjúklingar í flestum rannsóknanna fáir. Auk þess vantar slembaðar rannsóknir og því hætta á valskekkju (selection-bias).33-35 Dánartíðni virðist heldur lægri eftir útvíkkun (<1%) en opna skurðaðgerð (<2%), að minnsta kosti við ósæðarþrengingu án annarra meðfæddra hjartagalla.3, 36 Alvarlegir fylgikvillar eins og endurþrenging og ósæðargúlar eru hins vegar heldur algengari eftir útvíkkun með belg.33, 37
Í dag er skurðaðgerð talin kjörmeðferð á fyrstu sex mánuðum ævinnar.38 Þessi börn eru mörg alvarlega hjartabiluð og því reynt að koma þeim sem fyrst í aðgerð. Útvíkkun getur þó komið til greina, til dæmis hjá börnum sem ekki er treyst í aðgerð. Eftir sex mánaða aldur og fram til fimm ára kemur víkkun frekar til greina, enda hefur verið sýnt fram á að tíðni endurþrengingar (10-15%) og ósæðargúla (5-7%) er svipuð og eftir skurðaðgerð.39, 40 Útvíkkun með stoðneti kemur síðan til greina hjá eldri börnum og unglingum (>25 kg), enda þótt ekki sé enn ljóst hver langtímaárangur stoðnetsmeðferðar er.
Á næstu árum kemur í ljós hvort útvíkkunaraðgerðum muni fjölga miðað við skurðaðgerðir. Þessi rannsókn sýnir glögglega að árangur skurðaðgerða er mjög góður og ljóst að árangur nýrri meðferðarúrræða verður að taka mið af þeim árangri. Í dag virðist skurðaðgerð því enn standa fyrir sínu sem meðferð við meðfæddri ósæðarþrengingu.
Rúmlega helmingur sjúklinga með meðfædda ósæðarþrengingu gengst undir aðgerð á Íslandi og fjórðungur erlendis. Árangur þessara aðgerða er mjög góður hér á landi, bæði þegar litið er til fylgikvilla og langtíma lífshorfa. Útvíkkun með belg hefur reynst vel við meðhöndlun endurþrenginga eftir skurðaðgerð.
Þakkir
Þakkir fær starfsfólk skjalavörslu Landspítalans í Vesturhlíð. Rannsóknin hlaut styrk úr Vísindasjóði Landspítala og Rannsókna- og fræðslusjóði Hjartasjúkdómafélags Íslands.
Heimildir
1. Stephensen SS, Sigfússon G, Eiríksson H, et al. Nýgengi og greining meðfæddra hjartagalla á Íslandi 1990-1999. Læknablaðið 2002; 88: 281-7.
2. Greenwood RD, Rosenthal A, Parisi L, Fyler DC, Nadas AS. Extracardiac abnormalities in infants with congenital heart disease. Pediatrics 1975; 55: 485-92.
3. Rothman A. Coarctation of the aorta: an update. Curr Probl Pediatr 1998; 28: 33-60.
4. Tikkanen J, Heinonen OP. Risk factors for coarctation of the aorta. Teratology 1993; 47: 565-72.
5. Brickner ME, Hillis LD, Lange RA. Congenital heart disease in adults. First of two parts. N Engl J Med 2000; 342: 256-63.
6. Godart F, Labrot G, Devos P, McFadden E, Rey C, Beregi JP. Coarctation of the aorta: comparison of aortic dimensions between conventional MR imaging, 3D MR angiography, and conventional angiography. Eur Radiol 2002; 12:2034-9.
7. Sharland GK, Chan KY, Allan LD. Coarctation of the aorta: difficulties in prenatal diagnosis. Br Heart J 1994; 71:70-5.
8. Hornung TS, Benson LN, McLaughlin PR. Interventions for aortic coarctation. Cardiol Rev 2002; 10: 139-48.
9. Thorsteinsson A, Johannesdottir A, Eiriksson H, Helgason H. Severe labetalol overdose in an 8-month-old infant. Paediatric Anaesthesia 2008; 18: 435-8.
10. Cohen M, Fuster V, Steele PM, Driscoll D, McGoon DC. Coarctation of the aorta. Long-term follow-up and prediction of outcome after surgical correction. Circulation 1989;80: 840-5.
11. Kappetein AP, Zwinderman AH, Bogers AJ, Rohmer J, Huysmans HA. More than thirty-five years of coarctation repair. An unexpected high relapse rate. J Thorac Cardiovasc Surg 1994; 107: 87-95.
12. Beekman RH, Rocchini AP, Behrendt DM, et al. Long-term outcome after repair of coarctation in infancy: subclavian angioplasty does not reduce the need for reoperation. J Am Coll Cardiol 1986;8: 1406-11.
13. Hoimyr H, Christensen TD, Emmertsen K, et al. Surgical repair of coarctation of the aorta: up to 40 years of follow-up. Eur J Cardiothorac Surg 2006; 30: 910-6.
14. Smith Maia MM, Cortes TM, Parga JR, et al. Evolutional aspects of children and adolescents with surgically corrected aortic coarctation: clinical, echocardiographic, and magnetic resonance image analysis of 113 patients. J Thorac Cardiovasc Surg 2004; 127: 712-20.
15. Knott-Craig CJ, Elkins RC, Ward KE, et al. Neonatal coarctation repair. Influence of technique on late results. Circulation 1993; 88:II198-204.
16. Backer CL, Paape K, Zales VR, Weigel TJ, Mavroudis C. Coarctation of the aorta. Repair with polytetrafluoroethylene patch aortoplasty. Circulation 1995; 92:II132-6.
17. van Heurn LW, Wong CM, Spiegelhalter DJ, et al. Surgical treatment of aortic coarctation in infants younger than three months: 1985 to 1990. Success of extended end-to-end arch aortoplasty. J Thorac Cardiovasc Surg 1994; 107: 74-85; discussion 85-6.
18. Quaegebeur JM, Jonas RA, Weinberg AD, Blackstone EH, Kirklin JW. Outcomes in seriously ill neonates with coarctation of the aorta. A multiinstitutional study. J Thorac Cardiovasc Surg 1994; 108: 841-51; discussion 52-4.
19. Wright GE, Nowak CA, Goldberg CS, Ohye RG, Bove EL, Rocchini AP. Extended resection and end-to-end anastomosis for aortic coarctation in infants: results of a tailored surgical approach. Ann Thorac Surg 2005; 80: 1453-9.
20. Backer CL, Mavroudis C, Zias EA, Amin Z, Weigel TJ. Repair of coarctation with resection and extended end-to-end anastomosis. Ann Thorac Surg 1998;66: 1365-70; discussion 70-1.
21. Lawless CE, Sapsford RN, Pallis C, Hallidie-Smith KA. Ischemic injury to the brachial plexus following subclavian flap aortoplasty. Journal of Thoracic & Cardiovascular Surgery 1982; 84: 779-82.
22. Brewer LA, 3rd, Fosburg RG, Mulder GA, Verska JJ. Spinal cord complications following surgery for coarctation of the aorta. A study of 66 cases. J Thorac Cardiovasc Surg 1972; 64: 368-81.
23. Farouk A, Karimi M, Henderson M, Ostrowsky J, Siwik E, Hennein H. Cerebral regional oxygenation during aortic coarctation repair in pediatric population. Eur J Cardiothorac Surg 2008; 34: 26-31.
24. Palatianos GM, Kaiser GA, Thurer RJ, Garcia O. Changing trends in the surgical treatment of coarctation of the aorta. Ann Thorac Surg 1985; 40: 41-5.
25. Choy M, Rocchini AP, Beekman RH, et al. Paradoxical hypertension after repair of coarctation of the aorta in children: balloon angioplasty versus surgical repair. Circulation 1987; 75: 1186-91.
26. Rouine-Rapp K, Mello DM, Hanley FL, Mohan Reddy V, Soifer S. Effect of enalaprilat on postoperative hypertension after surgical repair of coarctation of the aorta. Pediatr Crit Care Med 2003; 4: 327-32.
27. Stewart JM, Gewitz MH, Woolf PK, Niguidula F, Fish BG, Zeballos GA. Elevated arginine vasopressin and lowered atrial natriuretic factor associated with hypertension in coarctation of the aorta. J Thorac Cardiovasc Surg 1995; 110: 900-8.
28. Presbitero P, Demarie D, Villani M, et al. Long term results (15-30 years) of surgical repair of aortic coarctation. Br Heart J 1987; 57: 462-7.
29. Sigurdardottir LY, Helgason H. Exercise-induced hypertension after corrective surgery for coarctation of the aorta. Pediatr Cardiol 1996; 17: 301-7.
30. Puchalski MD, Williams RV, Hawkins JA, Minich LL, Tani LY. Follow-up of aortic coarctation repair in neonates. J Am Coll Cardiol 2004; 44: 188-91.
31. Zehr KJ, Gillinov AM, Redmond JM, et al. Repair of coarctation of the aorta in neonates and infants: a thirty-year experience. Ann Thorac Surg 1995; 59: 33-41.
32. Yetman AT, Nykanen D, McCrindle BW, et al. Balloon angioplasty of recurrent coarctation: a 12-year review. J Am Coll Cardiol 1997; 30: 811-6.
33. Rodes-Cabau J, Miro J, Dancea A, et al. Comparison of surgical and transcatheter treatment for native coarctation of the aorta in patients > or = 1 year old. The Quebec Native Coarctation of the Aorta study. Am Heart J 2007; 154: 186-92.
34. Walhout RJ, Lekkerkerker JC, Oron GH, Bennink GB, Meijboom EJ. Comparison of surgical repair with balloon angioplasty for native coarctation in patients from 3 months to 16 years of age. Eur J Cardiothorac Surg 2004; 25:7 22-7.
35. Rao PS, Chopra PS, Koscik R, Smith PA, Wilson AD. Surgical versus balloon therapy for aortic coarctation in infants < or = 3 months old. J Am Coll Cardiol 1994; 23:1479-83.
36. McCrindle BW, Jones TK, Morrow WR, et al. Acute results of balloon angioplasty of native coarctation versus recurrent aortic obstruction are equivalent. Valvuloplasty and Angioplasty of Congenital Anomalies (VACA) Registry Investigators. J Am Coll Cardiol 1996; 28:1810-7.
37. Cowley CG, Orsmond GS, Feola P, McQuillan L, Shaddy RE. Long-term, randomized comparison of balloon angioplasty and surgery for native coarctation of the aorta in childhood. Circulation 2005; 111:3453-6.
38. Younoszai AK, Reddy VM, Hanley FL, Brook MM. Intermediate term follow-up of the end-to-side aortic anastomosis for coarctation of the aorta. Ann Thorac Surg 2002; 74:1631-4.
39. Rao PS, Galal O, Smith PA, Wilson AD. Five- to nine-year follow-up results of balloon angioplasty of native aortic coarctation in infants and children. J Am Coll Cardiol 1996; 27:462-70.
40. Fawzy ME, Sivanandam V, Galal O, et al. One- to ten-year follow-up results of balloon angioplasty of native coarctation of the aorta in adolescents and adults. J Am Coll Cardiol 1997; 30: 1542-6.
