06. tbl. 95. árg. 2009
Fræðigrein
Mígreni - greining og meðferð í heilsugæslu
Ágrip
Tilgangur: Tilgangur þessarar rannsóknar var að skoða greiningu og meðferð sjúklinga með mígreni meðal skjólstæðinga Heilsugæslunnar Sólvangi í Hafnarfirði.
Efniviður og aðferðir: Upplýsingum um alla þá sem höfðu sjúkdómsgreininguna mígreni (ICD-9 346.0-346.9 og ICD-10 G43.0-G43.9) árin 1990-2000 á Heilsugæslustöðinni Sólvangi Hafnarfirði var safnað saman afturvirkt. Gagnasöfnun fór fram á tímabilinu nóvember 2004 til maí 2005.
Niðurstöður: Alls greindust 490 einstaklingar með lögheimili á upptökusvæði stöðvarinnar, með mígreni á tímabilinu 1990-2000, algengið var rúmlega 2%. Tæplega fjórðungur sjúklinganna höfðu haft einkenni í meira en 10 ár áður en sjúkdómurinn var greindur. Við greiningu reyndust um 15% vera með 2-4 köst á mánuði og um 8% með fimm eða fleiri höfuðverkjaköst á mánuði. Fimmtungur sjúklinga var með fyrirboða (aura). Um fjórðungur sjúklinga höfðu einnig þunglyndisgreiningu og fimmti hver sjúklingur var með kvíðagreiningu. Þriðjungur sjúklinganna hafði farið í tölvusneiðmynd af höfði og tæplega 90% sjúklinganna fengu útskrifuð lyf hjá lækni við mígreni.
Ályktun: Líklegt má telja að aðeins hluti sjúklinga með mígreni fái meðferð hjá heimilislæknum vegna síns sjúkdóms. Stór hluti hópsins fer í tölvusneiðmynd af höfði sem ekki er nauðsynleg til greiningar. Langflestir þessara sjúklinga fá lyfjameðferð, þar af hefur helmingur þeirra verið meðhöndlaður með triptan-lyfjum. Með markvissari greiningu mígrenis gæti verið unnt að fækka tölvusneiðmyndum og á þann hátt draga úr kostnaði.
Inngangur
Höfuðverkur er algeng kvörtun í heilsugæslu og mígreni (heilakveisa) ásamt spennuhöfuðverk eru algengustu höfuðverkjasjúkdómar sem heimilis-læknar fást við.1, 2 Talið er að flestir mígreni sjúklingar leiti til heimilislækna, en sjúklingar með mígreni leita einnig til annarra sérgreinalækna. Algengi mígrenis er í erlendum faraldsfræðilegum rannsóknum talið vera um 18% hjá konum og 6% hjá körlum.3, 4
Þrátt fyrir að mígreni sé ekki lífshættulegur sjúkdómur er það venjulega langvarandi sjúkdómur og honum fylgja oft bráðaköst sem valda sjúklingum miklum þjáningum og hafa oft veruleg áhrif á lífsgæði og vinnufærni.5 Þannig hafa rannsóknir sýnt að lífsgæði mígrenisjúklinga eru sambærileg við lífsgæði sjúklinga með gigt og sykursýki en verri en hjá sjúklingum með astma. Þriðjungur sjúklinga með mígreni telur að sjúkdómurinn stjórni lífi þeirra og hafi áhrif á fjölskyldu og vini.6
Margar erlendar rannsóknir hafa sýnt að mígreni er vangreint og ekki meðhöndlað sem skyldi.7-9 Ástæður þessa geta verið margþættar. Í fyrsta lagi er algengt að fólk leiti sér ekki aðstoðar lækna vegna höfuðverkja og meðhöndli sig sjálft með verkjalyfjum sem það kaupir án lyfseðils, eða með öðrum aðferðum. Í öðru lagi hafa erlendar rannsóknir sýnt að mígrenisjúklingar upplifa oft að læknar taki vandamálið ekki nægilega alvarlega og/eða þeir hafi ekki nægan tíma til að sinna sjúklingunum.10 Í þriðja lagi getur tekið tíma að finna réttu meðferðina fyrir sjúklinginn og þá getur komið til þess að annaðhvort sjúklingur eða læknir gefist upp áður en markmiðum er náð.
Tilgangur rannsóknarinnar var að skoða greiningu og meðferð sjúklinga með mígreni meðal skjólstæðinga Heilsugæslunnar Sólvangi í Hafnarfirði og kanna á hvaða forsendum greining sjúkdómsins byggist. Ennfremur að skoða tíðni fylgisjúkdóma, lyfjanotkun og aðra meðferð sem þessum sjúklingum er veitt á heilsugæslustöð. Ekki hafa áður verið gerðar rannsóknir á mígreni í heilsugæslu á Íslandi.
Efniviður og aðferðir
Upplýsingum var safnað úr sjúkraskýrslum á heilsugæslustöðinni Sólvangi Hafnarfirði, bæði úr pappírsskráðum og tölvuskráðum sjúkraskýrslum. Upptökusvæði stöðvarinnar er Hafnarfjörður og Álftanes með 21.188 íbúum (1. desember 2000) samkvæmt tölum Hagstofu Íslands. Upplýsingum um alla þá sem höfðu sjúkdómsgreininguna mígreni (ICD-9 346.0-346.9 og ICD-10 G43.0-G43.9) árin 1990-2000 á Heilsugæslustöðinni Sólvangi Hafnarfirði var safnað saman afturvirkt. Gagnasöfnun fór fram á tímabilinu nóvember 2004 til maí 2005. Skráð voru einkenni, tímalengd frá byrjun einkenna þar til sjúkdómurinn var greindur, fjöldi kasta, lyfjameðferð, sjúkraþjálfun, fylgisjúkdómar, hvort viðkomandi hefði farið í tölvusneiðmynd af höfði og hvort sjúklingur hefði farið til taugalæknis. Öll notkun sértækra mígrenilyfja á þessu tímabili var skráð, ásamt notkun lyfja sem oft eru notuð við mígreni en einnig öðrum sjúkdómum. Hér er til dæmis átt við NSAID (non steroid antiinflamatory drugs), beta-hemla og lyf sem innihalda kódein.
Rannsóknin var samþykkt af Persónuvernd og Vísindasiðanefnd. Tölfræðileg úrvinnsla var gerð með SPSS og tölfræðileg marktækni miðuð við p-gildi minna en 0,05 við tvíhliða prófun.

Mynd 1. Algengi mígrenis í mismunandi aldurshópum meðal karla og kvenna.
Niðurstöður
Algengi: Alls greindust 490 einstaklingar, með lögheimili á upptökusvæði stöðvarinnar, með mígreni á tímabilinu 1990-2000. Mígrenigreining fannst því hjá 2,3% skjólstæðinga stöðvarinnar. Aldursdreifing var frá 8 ára og upp í 91 árs og var meðalaldur við greiningu 39,9 ár (mynd 1). Af þeim voru 364 konur (74%) og 126 karlar (26%). Kynjahlutfall var því nálægt 1:3 (kk:kvk).
Einkenni: Tæplega fjórðungur sjúklinganna (23%) höfðu haft einkenni í tugi ára (10-40 ár) áður en sjúkdómurinn var greindur, en hjá rúmlega helmingi sjúklinga var ekki skráður tími einkenna fyrir greiningu (mynd 2). Við greiningu reyndust um 15% vera með 2-4 köst á mánuði og um 8% með fimm eða fleiri höfuðverkjaköst á mánuði. Hjá rúmlega 60% var tíðni kasta ekki skráð við greiningu.
Þegar skoðuð voru skráð einkenni við greiningu reyndust 19% vera með slæman verk í höfði, 38% með verk öðrum megin í höfði, 41% með ógleði/uppköst, 14% púlserandi verk, 31% með ljós-/hljóðfælni. Fimmtungur sjúklinga var með fyrir-boða (aura).
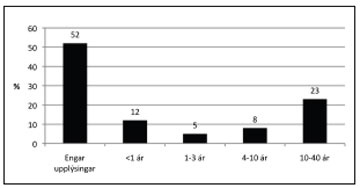
Mynd 2. Hve lengi haft einkenni áður en sjúkdómurinn var greindur.
Aðrir sjúkdómar: Um fjórðungur (26%) sjúklinga hafði einnig þunglyndisgreiningu og fimmti hver sjúklingur var með kvíðagreiningu (mynd 3). Ekki var um tölfræðilegan marktækan mun að ræða milli kynja nema hvað varðar þunglyndi (p=0,025). Tæplega 1% höfðu fengið heilablóðfall og 2,4% voru með sjúkdómsgreininguna flogaveiki.
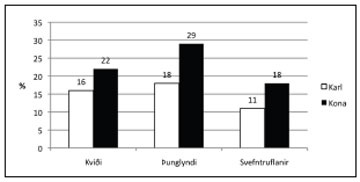
Mynd 3. Algengi kvíða, þunglyndis og svefntruflana meðal sjúklinga með mígreni.
Rannsóknir: Þriðji hver sjúklingur hafði farið í tölvusneiðmynd af höfði og hjá þriðjungi voru upplýsingar um að viðkomandi hefði farið eða verið vísað til taugalæknis.
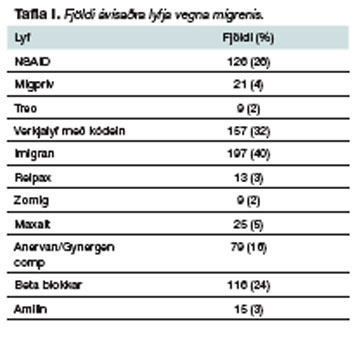
Meðferð: Þegar meðferð sjúklinganna var skoðuð kom í ljós að 28% höfðu fengið meðferð hjá sjúkraþjálfara á þessu tímabili, meðal annars vegna vöðvabólgu (verkja og spennu) í hálsi og herðum. Lyfjameðferð var afar mismunandi og höfðu sumir ekki fengið neina lyfjameðferð en aðrir voru meðhöndlaðir með sjö mismunandi lyfjum. Fjöldi lyfja sem notuð voru er sýndur í töflu I. Tæplega 50% höfðu notað lyf úr flokki triptan-lyfja, en þar var Imigran langalgengasta lyfið á þessum tíma, 32% höfðu fengið kódein-innihaldandi lyf og tæplega 24% höfðu notað beta-hemla. 32% höfðu notað bólgueyðandi lyf (NSAID) og 16% ergótamín- blönduð lyf (mynd 4).
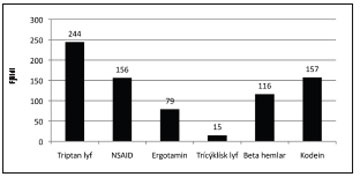
Mynd 4. Fjöldi lyfja sem notuð eru við mígreni, eftir lyfjaflokkum.
Umræður
Niðurstöður þessarar rannsóknar sýna að rúmlega 2% skjólstæðinga stöðvarinnar hafa fengið sjúkdómsgreininguna mígreni. Flestar faraldursfræðilegar rannsóknir sýna að algengi mígrenis er 4-10% hjá körlum og 15-18% hjá konum.3, 4 Fjölmargar rannsóknir sýna hins vegar að mígreni er vangreint8, 9 og ástæður þess geta verið margar, meðal annars leita margir sjúklingar með höfuðverki ekki endilega til lækna. Hugsanleg skýring á lægri tíðni mígrenis í okkar rannsókn er að heimilislæknar setja gjarnan vinnugreininguna höfuðverkur í stað sjúkdómsgreiningarinnar mígrenis, sérstaklega í byrjun. Ekki er víst að þeirri greiningu sé breytt þó sjúkdómsmyndin verði skýrari með tímanum. Einnig er algengt að mígrenisjúklingar séu með blandaða mynd höfuðverkja. Töluvert algengt er að saman fari mígreni og spennuhöfuðverkur og einnig er vel þekkt að mikil notkun verkjalyfja við höfuðverk getur valdið lyfjaorsökuðum höfuðverk. Hjá þessum sjúklingum getur verið að sett sé önnur sjúkdómsgreining en mígreni.2, 11 Ef stuðst er við greiningarskilmerki IHS12 þegar greiningin mígreni með eða án áru er sett, er hægt að greina marga með mígreni. Hins vegar er það svo að mígrenisjúklingar geta upplifað verkinn á öðru svæði höfuðs og háls en venjulegt er að tengja við mígreniverk og því eru stundum settar aðrar greiningar en mígreni í þeim tilfellum, til dæmis skútabólgur og verkur í hálsi og/eða hnakka.13, 14
Kynjaskipting reyndist vera sambærileg við aðrar rannsóknir4 og aldursdreifing einnig. Meðalaldur við greiningu var 39,9 ár sem einnig er sambærilegt við það sem aðrar rannsóknir hafa sýnt.15 Þessi rannsókn sýndi að margir höfðu verið með einkenni í tugi ára fyrir greiningu og hafa aðrar rannsóknir sýnt að nokkuð algengt er að fólk leiti ekki aðstoðar læknis fyrr en höfuðverkirnir eru versnandi eða þegar „venjuleg“ verkjalyf virka ekki lengur.16
Í þessari rannsókn reyndust ógleði/uppköst, hljóð- og ljósfælni, ásamt höfuðverk öðrum megin algengustu einkennin sem skráð voru í sjúkraskrár þegar sjúkdómsgreiningin mígreni var sett. Meta-analýsa sem gerð var árið 2006 sýndi að einkennin ógleði, hljóð- og ljósfælni ásamt versnandi verk við áreynslu voru þau einkenni sem höfðu mesta fylgni við mígrenigreininguna.17, 18 Um 20% mígrenisjúklinga í okkar rannsókn reyndust fá fyrirboða (auru) og er það sambærilegt við það sem aðrar rannsóknir hafa sýnt.19
Rúmlega 30% höfðu farið í tölvusneiðmynd af höfði og þar af aðeins fleiri karlar en konur. Þetta er nokkuð athyglisvert í ljósi þess að tölvusneiðmynd er ekki talin nauðsynleg til að setja greininguna mígreni heldur nægir saga og skoðun í langflestum tilfellum. Hafa verður í huga að myndgreining hjá höfuðverkjasjúklingi sem er með óeðlilega taugaskoðun er talin auka líkur á að finna undirliggjandi orsök.20-22 Aðrar ábendingar fyrir því að senda sjúkling í myndgreiningu eru meðal annars versnandi höfuðverkur, „versti höfuðverkur sem viðkomandi hefur fengið“, skyndilegur eða bráður höfuðverkur.23 Ekki er ólíklegt að gott aðgengi hér á landi að tölvusneiðmyndum lækki þröskuld lækna til að senda í slíkar rannsóknir. Það eitt og sér hefur vafalaust áhrif á að sjúklingar eru sendir í tölvusneiðmynd oftar en leiðbeiningar segja til um. Einnig er hugsanlegt að þrýstingur frá sjúklingum leiði til þess að oftar er sent í myndgreiningu.
Heimilislæknar geta í flestum tilfellum greint og meðhöndlað mígreni, en rúmlega 30% sjúklinga í okkar rannsókn höfðu farið eða verið vísað til taugalækna. Líklegt er að heimilislæknar vísi til taugalækna þeim sjúklingum þar sem greining er erfið og/eða hefðbundin lyfjameðferð dugar ekki. Vafalaust er svo einhver hópur sjúklinga sem leitar beint til taugalækna án viðkomu hjá heimilislæknum. Aðrar rannsóknir hafa sýnt að um 80% höfuðverkjasjúklinga eru meðhöndlaðir í heilsugæslu.24
Tæplega 30% sjúklinganna höfðu farið til sjúkraþjálfa vegna verkja og/eða spennu í hálsi og herðum. Hugsanlegt er að einhverjir af þeim hafi spennuhöfuðverk með eða án mígrenis. Ekki var skráð sérstaklega hversu margir höfðu farið í nálarstungumeðferð en bæði sjúkraþjálfarar og læknar nota slíka meðferð við mígreni og stoðkerfisvandamálum tengdum höfuðverkjum.25
Þegar skoðað var kvíði og þunglyndi meðal þessara sjúklinga út frá sjúkdómsgreiningum í sjúkraskrá kom í ljós að fjórðungur hafði fengið þunglyndisgreiningu og fimmtungur verið greindur með kvíða. Rannsóknir sem byggjast á því að spurningar eru lagðar fyrir sjúklinga hafa sýnt fram á mismunandi algengi kvíða og þunglyndis hjá höfuðverkjasjúklingum allt frá 45%26 en aðrar rannsóknir hafa sýnt fram á að um eða yfir 60% af sjúklingum með mígreni hafa kvíða og/eða þunglyndi.27 Algengi kvíða á Íslandi var 44%, þar af var algengi almennrar kvíðaröskunar 22%, í rannsókn sem gerð var meðal einstaklinga sem voru fæddir árið 193128 og í annarri íslenskri rannsókn meðal miðaldra kvenna var algengi kvíða um 25% og um 16% höfðu þunglyndiseinkenni.29
Meðferð mígrenis felur í sér bæði meðferð með og án lyfja. Það síðarnefnda skyldi alltaf vera hluti af meðferð þessara sjúklinga. Í því felst meðal annars ákveðinn lífsstíll með áherslu á fæði, hreyfingu og svefn auk þess að forðast mígrenikveikjur („triggers“).30 Lyfjameðferð við mígreni er mjög einstaklingsbundin. Þeirri meðferð er oft skipt í bráðameðferð við köstum og fyrirbyggjandi meðferð. Meta verður í hvert skipti hvaða lyf á að nota eftir því hversu slæm köstin eru. Algengt er að byrja á NSAID-lyfjum eða koffín-innihaldandi verkjalyfjablöndum ef köstin eru væg eða meðalslæm. Ef þau lyf duga ekki, köstin eru mjög slæm eða sjúklingur þolir ekki NSAID-lyf eru mælt með að nota triptan-lyf.23, 30, 31 Lyf við ógleði eru einnig notuð við meðferð mígrenis. Ef köstin eru 2-4 í mánuði eða fleiri skyldi íhuga fyrirbyggjandi meðferð en sú meðferð er almennt talin fækka köstum um helming hjá tveimur af hverjum þremur sjúklingum.23, 32
Það kemur ekki á óvart að þessi rannsókn sýndi að mígrenisjúklingar sem leita til heimilis-lækna nota mikið af verkjalyfjum. Tæplega 90% sjúklinganna fengu útskrifuð lyf hjá lækni við mígreni. Lyfjanotkun var nokkuð mismunandi, sumir höfðu ekki fengið nein lyf en aðrir allt að sjö mismunandi lyf.
Rúmlega þriðjungur sjúklinga í þessari rannsókn höfðu fengið ávísað NSAID-lyfjum. Er þá tekið saman hrein NSAID-lyf og einnig í blöndum (Migpriv og Treo). Öll þessi lyf eru einnig seld í lausasölu og því líklegt að þau séu meira notuð en fram kemur í þessari rannsókn. Svipað hlutfall sjúklinga eða þriðjungur hafði fengið ávísað kódein-innihaldandi lyfjum en á rannsóknartímanum var unnt að kaupa takmarkað magn af Parkódíni, án lyfseðils, og því líklegt að meira hafi verið notað af því en fram kemur hér. Almennt er ekki mælt með kódein-innihaldandi lyfjum við mígreni af sömu ástæðum og við aðra verkjameðferð.2 Það á þó rétt á sér hér eins og í annarri verkjameðferð og er töluvert notað eins og sést í þessari rannsókn. Þetta háa hlutfall þeirra sem eru að nota kódeinlyf gæti bent til þess að hluti þeirra þoli illa NSAID-lyf. Parasetamól getur virkað á mild og meðalslæm mígreniköst og einnig í blöndu við önnur lyf.23
Triptan-lyf eru sérhæfð lyf við mígreni. Einu ábendingarnar fyrir þeim lyfjum eru mígreni og cluster-höfuðverkur. Tæplega 50% sjúklinga í þessari rannsókn höfðu einhvern tímann fengið ávísun á lyf úr triptan-flokki.
Erlendar rannsóknir hafa sýnt að einungis 13-20% mígrenisjúklinga hafa fengið ávísun á triptan-lyf og er það almennt talið of lítið hlutfall.30, 32, 33 Triptan-lyfin eru talin nokkuð örugg og talin virka í allt að 70% tilfella.34, 35 Frábendingar triptan-lyfja eru þekktur kransæðasjúkdómur og/eða mikill háþrýstingur og einnig sérstök sjaldgæf form af mígreni (hemoplegic og blasilar migren).
Samkvæmt þessari rannsókn fengu rúmlega 15% sjúklinga ergótamín (Anervan og Gynergen Comp). Líklegt er að ergótamín hafi verið notað meira fyrri hluta tímabilsins sem skoðað var. Eftir að triptan-lyfin komu á markað er líklegt að þau hafi komið í stað ergótamíns að töluverðu leyti, enda eru þau með sérhæfðari virkni og minni ávanahættu.
Þessi rannsókn sýndi að beta-hemlar og amitryptilin eru talsvert notuð í fyrirbyggjandi meðferð mígrenis og er það í samræmi við leiðbeiningar.23
Styrkleikar þessarar rannsóknar eru meðal annars að efniviður er vel afmarkaður og með afturvirkni aðferðafræði fæst nokkuð skýr mynd af því hvernig greiningu og meðferð mígrenis er háttað á heilsugæslustöð á Íslandi. Ef rannsóknin hefði hins vegar verið lögð upp með framvirkum hætti er alltaf hætta á að læknar hefðu breytt verklagi sínu vitandi af því að rannsókn væri í gangi. Veikleikar rannsóknarinnar eru hins vegar þeir að ekki er hægt að fullyrða almennt um faraldsfræðilegar upplýsingar eins og algengi mígrenis á Íslandi og jafnframt er vafalaust nokkur hópur sjúklinga með mígreni sem ekki nýtir sér þjónustu á heilsugæslustöð og við höfum því ekki upplýsingar um.
Niðurstöður rannsóknarinnar sýna að talsvert stór hópur fólks fær greiningu og meðferð vegna mígrenis á heilsugæslustöð á Íslandi. Miðað við algengistölur erlendis frá, í faraldsfræðilegum rannsóknum, er þó ljóst að ákveðinn hluti mígrenisjúklinga virðist ekki leita til heimilislæknis vegna greiningar eða meðferðar. Með markvissari greiningu mígrenisjúklinga er líklegt að draga mætti eitthvað úr notkun tölvusneiðmynda af höfði. Lyfjanotkun er mikil og útbreidd hjá þessum sjúklingahópi og algengustu lyfjaflokkarnir sem læknar ávísuðu voru triptan-lyf, NSAID og verkjalyf sem innihalda kódein.
Þakkir
Rannsókn þessi var að hluta til styrkt af Vísindasjóði Félags íslenskra heimilislækna.
Sérstakar þakkir fær Guðný Sigurvinsdóttir læknaritari fyrir aðstoð við vinnslu gagna.
Heimildir
1. McConaghy JR. Headache in primary care. Prim Care 2007; 34: 83-97.
2. Fuller G, Kaye C. Headaches. BMJ 2007; 334: 254-6.
3. Lipton RB, Stewart WF, Diamond S, Diamond ML, Reed M. Prevalence and burden of migraine in the United States: data from the American Migraine Study II. Headache 2001; 41: 646-57.
4. Dahlöf C, Linde M. One-year prevalence of migraine in Sweden: a population-based study in adults. Cephalalgia 2001; 21: 664-71.
5. Menken M, Munsat TL, Toole JF. The global burden of disease study: implications for neurology. Arch Neurol 2000; 57: 418-20.
6. Belam J, Harris G, Kernick D, et al. A qualitative study of migraine involving patient researchers. Br J Gen Pract 2005; 55: 87-93.
7. Landy SHM, Kwong WJP, Hutchinson SM, Roselli AM, Burch SP. Migraine: a better way to recognize and treat it. J Fam Pract 2006; 55: 1038-47.
8. Lipton RB, Diamond S, Reed M, Diamond ML, Stewart WF. Migraine diagnosis and treatment: results from the American Migraine Study II. Headache 2001; 41: 638-45.
9. Bigal ME, Kolodner KB, Lafata JE, Leotta C, Lipton RB. Patterns of medical diagnosis and treatment of migraine and probable migraine in a health plan. Cephalalgia 2006; 26: 43-9.
10. MacGregor EA. The doctor and the migraine patient: improving compliance. Neurology 1997;48(SUPPL 3):S16-20.
11. Kaniecki RG. Migraine and tension-type headache: an assessment of challenges in diagnosis. Neurology 2002; 58:S15-20.
12. The International Classification of Headache Disorders: 2nd edition. Cephalalgia 2004;24 Suppl 1:9-160.
13. Mehle MEMF, Schreiber CP. Sinus headache, migraine, and the otolaryngologist. Otolaryngol Head Neck Surg 2005; 133: 489-96.
14. Schreiber CPM, Hutchinson SM, Webster CJB, Ames MP, Richardson MSPB, Powers CB. Prevalence of migraine in patients with a history of self-reported or physician-diagnosed „sinus“ headache. Arch Intern Med 2004; 164: 1769-72.
15. Lipton RB, Stewart WF, Scher AI. Epidemiology and economic impact of migraine. Curr Med Res Opin 2001;17 Suppl 1:s4-12.
16. Lipton RBM, Bigal ME. Ten lessons on the epidemiology of migraine. Headache 2007;47(Suppl 1):S2-9.
17. Ebell MH. Diagnosis of migraine headache. Am Fam Physician 2006; 74: 2087-8.
18. Smetana GW. The diagnostic value of historical features in primary headache syndromes: a comprehensive review. Arch Intern Med 2000; 160: 2729-37.
19. Launer LJ, Terwindt GM, Ferrari MD. The prevalence and characteristics of migraine in a population-based cohort: the GEM study. Neurology 1999; 53: 537-42.
20. Evans RWM, Olesen JMP. Migraine classification, diagnostic criteria, and testing. Neurology 2003; 60:S24-30.
21. Lipton RM, Bigal MMP, Rush SML, et al. Migraine practice patterns among neurologists. Neurology 2004; 62: 1926-31.
22. Detsky MEB, McDonald DRB, Baerlocher MOM, et al. Does this patient with headache have a migraine or need neuroimaging? JAMA 2006; 296: 1274-83.
23. Scottish Intercollegiate Guidelines Network (SIGN). Diagnosis and management of headache in adults. A national clinical guideline. 2008.
24. Landy SH. Challenging or difficult headache patients. Prim Care 2004; 31: 429-40. VIII.
25. Facco E, Liguori A, Petti F, et al. Traditional acupuncture in migraine: a controlled, randomized study. Headache 2008; 48: 398-407.
26. Maeno TM, Inoue KMP, Yamada KM, Maeno TMP, Sato TMP. Indicators of a major depressive episode in primary care patients with a chief complaint of headache. Headache 2007; 47: 1303-10.
27. Radat F, Mekies C, Geraud G, et al. Anxiety, stress and coping behaviours in primary care migraine patients: results of the SMILE study. Cephalalgia 2008; 28: 1115-25.
28. Líndal E, Stefánsson JG. The lifetime prevalence of anxiety disorders in Iceland as estimated by the US National Institute of Mental Health Diagnostic Interview Schedule. Acta Psychiatr Scand 1993; 88: 29-34.
29. Benediktsdóttir B, Tómasson K, Gíslason Þ. Einkenni breytingaskeiðs og meðferð þeirra hjá 50 ára íslenskum konum. Læknablaðið 2000; 86: 501-7.
30. Goadsby PJ, Lipton RB, Ferrari MD. Migraine--current understanding and treatment. N Engl J Med 2002; 346: 257-70.
31. Aukerman G, Knutson D, Miser WF. Management of the acute migraine headache. Am Fam Physician 2002; 66: 2123-30.
32. Goadsby PJ. Recent advances in the diagnosis and management of migraine. BMJ 2006; 332: 25-9.
33. Walling AD, Woolley DC, Molgaard C, Kallail KJ. Patient satisfaction with migraine management by family physicians. J Am Board Fam Pract 2005; 18: 563-6.
34. Diener HC, Tfelt-Hansen P, de Beukelaar F, et al. The efficacy and safety of sc alniditan vs. sc sumatriptan in the acute treatment of migraine: a randomized, double-blind, placebo-controlled trial. Cephalalgia 2001; 21: 672-9.
35. Dahlöf CG, Lipton RB, McCarroll KA, Kramer MS, Lines CR, Ferrari MD. Within-patient consistency of response of rizatriptan for treating migraine. Neurology 2000; 55: 1511-6.
