06. tbl. 94. árg. 2008
Fræðigrein
Fyrirferð í brjóstholi - ekki er allt sem sýnist!
Congenital diaphragmatic hernia diagnosed in adulthood - a case report and review of the literature
Ágrip
Meðfætt þindarslit er sjaldgæfur sjúkdómur (1 af hverjum 2-4000 lifandi fæddum börnum) sem getur haft þær afleiðingar að kviðarholslíffæri smeygja sér upp í brjóstholið. Auk þess eru lungu þessara sjúklinga oft vanþroskuð og lungnaháþrýstingur til staðar sem hvort tveggja getur valdið lífshættulegri öndunarbilun. Flestir þessara sjúklinga greinast á fyrsta sólarhring eftir fæðingu en fjórðungur síðar á ævinni, langoftast á fyrstu vikum eða mánuðum ævinnar. Það er mjög sjaldgæft að meðfætt þindarslit greinist á fullorðinsaldri. Hér er lýst 45 ára gamalli áður hraustri konu sem greindist með stóra fyrirferð í hægra brjóstholi. Hún hafði um sex mánaða skeið fundið fyrir hósta og verk í hægra brjóstholi. Við aðgerð kom í ljós að fyrirferðin innihélt netju sem þakin var lífhimnu og reyndist orsökin vera lítið þindarslit. Bati var góður eftir aðgerð og rúmu hálfu ári síðar var hún einkennalaus frá bæði lungum og kviðarholi.
Tilfelli
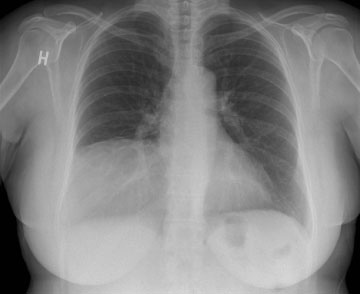
Mynd 1. Röntgenmynd af lungum sem sýnir þéttingu í neðri hluta hægra brjósthols.
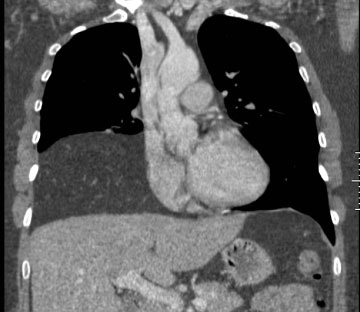
Mynd 2. Endurgerð tölvusneiðmynd sýnir fituríka fyrirferð í hægri hluta brjósthols (-110 Hounsfield einingar).
45 ára gömul kona leitaði til heimilislæknis vegna ertingshósta og brjóstverkjar hægra megin um sex mánaða skeið. Hún var áður hraust og hafði aldrei reykt. Við lungnahlustun voru lungnahljóð minnkuð yfir neðri hluta hægra lunga og við bank var deyfa til staðar. Röntgenmynd af lungum sýndi þéttingu í neðanverðu hægra brjóstholi (mynd 1) og á tölvusneiðmyndum af brjóstholi sást 12x10 cm stór fiturík fyrirferð í brjóstholinu (mynd 2). Fyrirferðin virtist vel afmörkuð frá þindinni og þrýsti greinilega á hægra lungað. Blóðrannsóknir voru eðlilegar og öndunarmæling (tafla I) sýndi herpu. Stungið var á fyrirferðinni og nálarstungusýni tekið sem sýndi fitufrumur með góðkynja útliti þótt ekki væri með öllu hægt að útiloka vel þroskað fitusarkmein (liposarcoma).
Gerð var brjóstholsskurðaðgerð með skurði undir fimmta rifbeini hægra megin. Í aðgerðinni kom í ljós fyrirferð, 12 cm í þvermál, vel afmörkuð frá nærliggjandi líffærum og þind (mynd 3a). Fyrirferðin var mjúk viðkomu og reyndist innihalda netju (omentum) (mynd 3b) sem umlukin var þindarhaulspoka (mynd 3c). Í botni fyrirferðarinnar þreifaðist 3 cm gat framarlega á þindinni, 4 cm til hliðar við vélindað. Netjan var fjarlægð (mynd 3d) og gatinu á þindinni síðan lokað með stökum Prolene®-saumum (mynd 3e). Gangur eftir aðgerð var góður og sjúklingur útskrifaðist heim til sín fimm dögum eftir aðgerð. Fyrir útskrift var fengin röntgenmynd af lungum sem sýndi eðlileg lungu með væga þindarhástöðu hægra megin (mynd 4). Við síðasta eftirlit, tæpu ári frá aðgerð, var konan án einkenna frá lungum og kviðarholi. Öndunarmæling sýndi þá eðlilega lungnastarfsemi (tafla I).
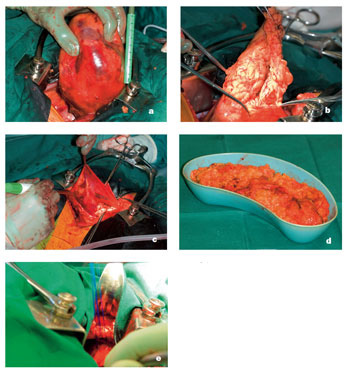
Mynd 3a-e. Myndir úr brjóstholsaðgerð. Upphaf aðgerðar, fyrirferð vel afmörkuð með himnu frá nærliggjandi vefjum (a). Himna opnuð (b). Innihaldið, netja, himnan og þindarhaulspoki (c). Netja fjarlægð og sett í nýrnabakka (d). Gati á þind lokað með saumi (e).
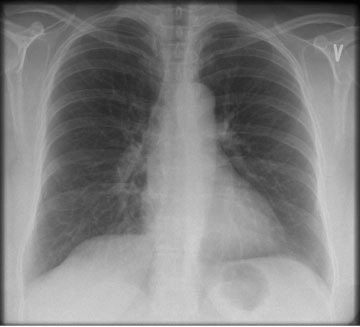
Mynd 4. Röntgenmynd af lungum tveimur mánuðum frá aðgerð. Væg hástaða sést á hægri þindarhelmingi, á sama stað og gert hafði verið við þindarslitið. Að öðru leyti er um nánast eðlilega röntgenmynd að ræða.
Umræða
Fyrirferðin í brjóstholi sjúklingsins reyndist vera meðfætt Morgagni þindarslit. Greiningin kom á óvart enda um sjaldgæft fyrirbæri að ræða, ekki síst hjá fullorðnum. Mun algengari orsakir ?þéttrar fyrirferðar í brjóstholi eru æxli ýmiss konar; illkynja, svo sem lungnakrabbamein og sarkmein, eða góðkynja æxli eins og solitary fibrous tumor og fitufrumuæxli (lipoma), og jafnvel sýkingar, til dæmis berklar (1). Fleiðruvökvi er þó mun algengari orsök fyrir minnkuðum öndunarhljóðum og bankdeyfu, en fleiðruvökva er auðvelt að greina með myndrannsóknum og/eða ástungu á fleiðru (2).
Yfirleitt fæst greining á þéttri fyrirferð í brjóstholi með vefjasýni sem oft er fengið með ástungu. Tölvusneiðmyndir og segulómun geta einnig gefið vísbendingu um gerð æxlanna, hvað varðar samsetningu þeirra og afmörkun frá nærliggjandi vefjum (3). Í þessu tilfelli sást að um fituríkt æxli var að ræða á tölvusneiðmyndum þar sem þéttleiki breytingarinnar var lágur. Auk þess benti vefjasýni sterklega til góðkynja fitufrumuæxlis, enda þótt meinafræðingur teldi ekki með öllu útilokað að um þroskað illkynja fitufrumuæxli væri að ræða. Þótti þetta styrkja enn frekar ábendingu fyrir skurðaðgerð. Einnig réðu einkenni sjúklings miklu um að aðgerð var gerð þar sem hún hafði veruleg óþægindi af hósta og brjóstverk sem rekja mátti til fyrirferðarinnar. Einkenni hurfu eftir aðgerðina, röntgenmynd varð eðlileg og öndunarmæling sýndi umtalsvert bætta lungnastarfsemi.
Þindarslitum er skipt í tvo flokka; meðfædd þindarslit og áunnin, en þau síðarnefndu eru miklu algengari hjá fullorðnum og þá sérstaklega vélindisgapshaull (hiatus hernia). Orsök meðfæddra þindarslita má rekja til fósturfræðilegra galla, en algengustu tvær gerðirnar eru nefndar eftir læknum sem lýstu þeim fyrst. Algengast er Bochdalek þindarslit sem eru 90-95% af öllum meðfæddum þindarslitum (4). Þau eru yfirleitt staðsett vinstra megin, aftarlega og til hliðar á þindinni. Algengt er að nýra, milta, garnir eða netja smokri sér í gegnum það og upp í brjóstholið. Morgagni þindarslit eru mun sjaldgæfari, eða 5% meðfæddra þindarslita, og um það var að ræða í þessu tilfelli. Þau eru oftast hægra megin og framar á þindinni og nær miðlínu. Í gegnum Morgagni þindarslit geta lifur, garnir og netja farið upp í brjósthol og valdið verkjum frá kviðar- eða brjóstholi (5).
Meðfætt þindarslit er sjaldgæfur sjúkdómur en í nýlegri íslenskri rannsókn sem tók til 23 tilfella sem greindust á 30 ára tímabili á Íslandi (1983-2002) mældist nýgengi 1 af hverjum 3700 lifandi fæddum börnum (6). Þetta eru svipaðar tölur og lýst hefur verið erlendis, eða á bilinu 1/2000-1/4000 lifandi fædd börn (7-9). Hugsanlega er þó sjúkdómurinn vangreindur, sérstaklega í fullorðn-um, þar sem margir þeirra hafa lítil þindarslit sem gefa lítil eða engin einkenni. Meðfætt þindarslit er mun algengara vinstra megin (60-80% tilfella) en hægra megin (10).
Þrír af hverjum fjórum sjúklingum greinast innan sólarhrings frá fæðingu (6), oftast vegna öndunarerfiðleika sem rekja má til þrýstings kviðarholslíffæra á lungun. Þar við bætist að lungu þessara sjúklinga eru oft vanþroska (pulmonary hypoplasia) og lungnaháþrýstingur til staðar sem eykur enn frekar á öndunarerfiðleikana (11). Þessi börn þurfa því oft á öndunaraðstoð með öndunarvél að halda áður en hægt er að taka þau til aðgerðar og loka þindarslitinu (9, 12). Í þessum hópi sjúklinga er dánarhlutfall hátt (15-50%), fylgikvillar eru tíðir og mörg þessara barna fá langvinnan lungnasjúkdóm (6, 7, 9-13).
Í fjórðungi tilvika greinist þindarslitið síðar á ævinni (6), oftast nokkrum dögum frá fæðingu eða jafnvel löngu síðar eins og í okkar tilfelli. Öndunarerfiðleikar eru þá yfirleitt ekki áberandi og röntgenmynd af lungum því ekki tekin strax eftir fæðingu. Horfur þessa sjúklingahóps eru mun betri en hinna sem greinast á fyrsta sólarhring eftir fæðingu og undantekning er að þessir einstaklingar lifi ekki af skurðaðgerð (6, 10). Í nýlegri rannsókn voru til dæmis fimm af 29 sjúklingum greindir síðar en einum sólarhring frá fæðingu og 4 af 23 sjúklingum sem greindust á Íslandi (6). Langflestir þessara sjúklinga voru á aldrinum 6-12 mánaða og enginn á fullorðins-aldri eins og í þessu tilfelli, enda afar sjaldgæft að meðfætt þindarslit greinist í svo fullorðnum einstaklingum. Svipuðum tilfellum hefur þó verið lýst áður (14) .
Helstu einkenni hjá sjúklingum með meðfætt þindarslit sem greinist seint eru hósti, mæði og verkir í brjóst- eða kviðarholi. Líkt og konan í tilfellinu sem lýst er hér þá geta þessir einstaklingar þó verið algjörlega einkennalausir í langan tíma. Einnig getur meðfætt þindarslit greinst fyrir tilviljun, til dæmis við kviðar- eða brjóstholsaðgerðir eða myndrannsóknir sem gerðar eru af öðrum ástæðum. Meðfædd þindarslit hjá fullorðn-um eru oft lítil og kviðarholslíffæri ná því ekki að þrengja sér í gegnum þindina og valda einkennum. Í tilfellinu sem hér er lýst hafði netja troðist í gegnum gatið, jafnvel þótt lifrin hyldi stóran hluta af gatinu. Meðferð er fólgin í því að draga kviðarholslíffæri í kviðarhol eða fjarlægja netju eins og í þessu tilviki og sauma fyrir gatið. Er þá oftast farið í gegnum kviðarholsskurð en ekki brjósthol eins og gert var í þessu tilviki. Þó er í auknum mæli farið að nálgast þindarslit frá brjóstholi með brjóstholsspeglun (15).
Lokaorð
Þetta sjúkratilfelli sýnir að meðfætt þindarslit getur greinst á fullorðinsárum. Einkennin eru oftast ósértæk og væg, þar sem hósti, mæði og verkir í brjóstholi eru algengust. Greining getur því verið snúin og dregist á langinn. Því er mikilvægt að taka röntgenmynd af lungum hjá einstaklingum með langvinnan hósta og önnur öndunarfæraeinkenni og þá ekki síst til að útiloka ýmsar sjaldgæfar orsakir langvinns hósta.
Þakkir
Þakkir fær Inger B. Helgason ljósmyndari fyrir aðstoð við gerð mynda og Anna Gunnarsdóttir barnaskurðlæknir fyrir yfirlestur handrits og góðar ábendingar.
Heimildir
1. Sabanathan S, Salama FD, Morgan WE, Harvey JA. Primary chest wall tumors. Ann Thorac Surg 1985; 39: 4-15.
2. Froudarakis ME. Diagnostic work-up of pleural effusions. Respiration 2008; 75: 4-13.
3. Boiselle PM, Rosado-de-Christenson ML. Fat attenuation lesions of the mediastinum. J Comput Assist Tomogr 2001; 25: 881-9.
4. Swain JM, Klaus A, Achem SR, Hinder RA. Congenital diaphragmatic hernia in adults. Semin Laparosc Surg 2001; 8: 246-55.
5. Torfs CP, Curry CJ, Bateson TF, Honore LH. A population-based study of congenital diaphragmatic hernia. Teratology 1992; 46: 555-65.
6. Guðbjartsson T, Gunnarsdóttir A, Topan C, Larsson L, Rósmundsson T, Dagbjartsson A. Congenital diaphragmatic hernia: Improved surgical results should influence abortion decision making. Scand J Surg 2008; 97: 71-6.
7. Colvin J, Bower C, Dickinson JE, Sokol J. Outcomes of congenital diaphragmatic hernia: a population-based study in Western Australia. Pediatrics 2005; 116: e356-63.
8. Skari H, Bjornland K, Frenckner B, et al. Congenital diaphragmatic hernia: a survey of practice in Scandinavia. Pediatr Surg Int 2004; 20: 309-13.
9. Smith NP, Jesudason EC, Featherstone NC, Corbett HJ, Losty PD. Recent advances in congenital diaphragmatic hernia. Arch Dis Child 2005; 90: 426-8.
10. Skari H, Bjornland K, Frenckner B, et al. Congenital diaphragmatic hernia in Scandinavia from 1995 to 1998: Predictors of mortality. J Pediatr Surg 2002; 37: 1269-75.
11. Robert E, Kallen B, Harris J. The epidemiology of diaphragmatic hernia. Eur J Epidemiol 1997; 13: 665-73.
12. Frenckner B, Ehren H, Granholm T, Linden V, Palmer K. Improved results in patients who have congenital diaphragmatic hernia using preoperative stabilization, extracorporeal membrane oxygenation, and delayed surgery. J Pediatr Surg 1997; 32: 1185-9.
13. Wilson JM, Lund DP, Lillehei CW, Vacanti JP. Congenital diaphragmatic hernia--a tale of two cities: the Boston experience. J Pediatr Surg 1997; 32: 401-5.
14. Goh BK, Teo MC, Chng SP, Soo KC. Right-sided Bochdalek's hernia in an adult. Am J Surg 2007; 194: 390-1.
15. Ambrogi V, Forcella D, Gatti A, Vanni G, Mineo TC. Transthoracic repair of Morgagni's hernia: a 20-year experience from open to video-assisted approach. Surg Endosc 2007; 21: 587-91.
