06. tbl. 90. árg. 2004
Fræðigrein
Tíðni alvarlegra fylgikvilla gallkögunar
Frequency of serious complications following laparoscopic cholecystectomy
Niðurstöður fyrstu 1008 aðgerða á Landspítala
Ágrip
Tilgangur: Fyrsta gallkögunin á Íslandi var framkvæmd árið 1991. Hún er nú með algengari aðgerðum. Þekktur alvarlegur fylgikvilli aðgerðarinnar er áverki á gallpípu. Tilgangur þessarar rannsóknar var að kanna tegundir og tíðni fylgikvilla gallkögunar frá 1991-1998 á Landspítalanum með sérstakri áherslu á gallgangaáverka.
Efniviður og aðferðir: Um er að ræða afturvirka rannsókn á öllum sjúklingum sem fóru í gallkögun á árunum 1991-1998. Farið var yfir sjúkraskrár allra sjúklinganna en þeir voru fundnir með ICD greiningum og aðgerðarnúmerum. Skráð voru aldur og kyn, hvort um bráðaaðgerð eða valaðgerð var að ræða og hvort snúið var yfir í opna aðgerð. Fylgikvillar, þar á meðal áverki á gallpípu eftir aðgerð, voru skráðir, svo og tíðni enduraðgerða.
Niðurstöður: 1008 sjúklingar komu til aðgerðar fyrstu átta árin. Af þeim voru 727 (72%) konur. Algengasti fylgikvilli reyndist vera gallleki. Tuttugu og þrír sjúklingar (2,3%) fengu gallleka frá gallpíplu eða gallblöðrubeð í kjölfar aðgerðarinnar. Tuttugu sjúklingar (2%) fengu blæðingu í kviðarhol eftir aðgerð. Steinar urðu eftir í gallpípu hjá 17 sjúklingum (1,5%). Fjórir sjúklingar (0,4%) fengu blóðkökk (hematoma) í gallblöðrubeð. Tveir sjúklingar (0,2%) fengu skaða á gallpípu og þrír sjúklingar (0,3%) létust í kjölfar aðgerðarinnar. Hundrað og sex (10,5%) gallkögunum var snúið í opna aðgerð en fjöldi þeirra var mjög mismunandi milli ára, mest 29 (23%) annað árið, en eftir það á bilinu 5-10%. Sjötíu og fjórar (70%) þeirra aðgerða sem snúið var í opna aðgerð voru bráðaaðgerðir.
Ályktun: Tíðni alvarlegra fylgikvilla eftir gallblöðruaðgerðir með kviðsjá á Landspítala er lág og sambærileg við niðurstöður rannsókna erlendis frá.
Inngangur
Árið 1991 var fyrsta gallkögunin (laparascopic cholecystectomy) á Íslandi framkvæmd af Sigurgeiri Kjartanssyni á Landakotsspítala. Læknar á öðrum sjúkrahúsum fylgdu fljótlega á eftir og aðgerðin varð fljótt algeng víða hérlendis (1-4). Þessi aðgerð var tekin upp á Vesturlöndum án grundvallarsamanburðar á henni og opinni aðgerð með tilliti til meiriháttar fylgikvilla en fljótlega var þó ljóst að um örugga aðgerð var að ræða (5). Hafa ber í huga að opin gallblöðrutaka var og er ein allra öruggasta aðgerð sem kviðarholskurðlæknar gera (6, ). Í kjölfar gallkagana fór að bera á alvarlegum fylgikvilla, það er áverka á gallpípum (ductus hepaticus communis og/eða ductus choledochus). Virtist tíðni slíkra áverka vera ríflega helmingi hærri en þekkst hafði við opna gallaðgerð (7-9). Áverkar sem urðu við kviðsjáraðgerð voru alvarlegri og erfiðari viðureignar en sést hafði í opinni aðgerð (10). Gallpípuáverki er einn versti fylgikvilli sem hægt er að fá, bæði fyrir sjúkling og kviðarholskurðlækni (11). Við mat á gæðum þeirrar þjónustu sem veitt er er tíðni þessara áverka mikilvæg. Til þess að meta árangur á Landspítala voru fyrstu átta árin tekin fyrir (1991-1998), alls 1008 sjúklingar fóru í þessa aðgerð og var litið sérstaklega á gögn þeirra með tilliti til meiriháttar áverka á gallganga. Tilgangur rannsóknarinnar var að kanna tegundir og tíðni fylgikvilla gallkögunar frá 1991-1998 á Landspítala. Jafnframt var reynt að meta árangur aðgerðar sem tekin er upp með ákveðnum hætti og haldið á fárra höndum meðan vinnuferlar voru þjálfaðir.
Efniviður og aðferðir
Um er að ræða afturvirka rannsókn og voru sjúkraskrár allra sjúklinga sem gengust undir gallkögun fyrstu átta árin yfirfarnar. Sjúklingarnir voru fundnir með ICD greiningum og með aðgerðanúmerum. Fyrst var farið í gegnum læknabréf hvers sjúklings og ef einhver afbrigði frá eðlilegum gangi fundust var frekari upplýsinga leitað í sjúkraskrá viðkomandi sjúklings. Upplýsingar voru skráðar í gagnagrunn með forritinu FileMaker. Skráður var aldur og kyn, hvort um bráða eða valaðgerð var að ræða (skráð var ábending skurðlæknisins í aðgerðarlýsingunni fyrir aðgerðinni), hvort gerð var röntgenrannsókn í aðgerð og hvort snúið var yfir í opna aðgerð. Fylgikvillar eftir aðgerð voru skráðir, svo og enduraðgerðir.
1008 sjúklingar komu til aðgerðar á fyrstu átta árunum. Af þeim var mikill meirihluti konur, eða 727 (72%), en karlar voru 281 (28%). Meðalaldur við aðgerð var 52,2 ár en aldursbilið var breitt, yngsti sjúklingurinn var 15 ára og sá elsti 98 ára (miðgildi 53 ár). Aðeins voru gerðar níu aðgerðir fyrsta árið (byrjað um haust) en síðan jókst fjöldinn og flestar aðgerðir voru gerðar árið 1996, eða 161 gallkögun. Bráðaaðgerðir vegna meintrar gallblöðrubólgu voru fleiri en valaðgerðir, eða 573 (57%), en 11% sjúklinga taldist hafa bráða gallblöðrubólgu við útskriftargreiningu.
Gallkaganir á Landspítala voru meðal annars undirbúnar þannig að ráðinn var sérfræðingur erlendis frá með þekkingu á þessum aðgerðum. Einnig var ákveðið að einungis tveir skurðlæknar, báðir reyndir í opnum gallaðgerðum, tækju upp þessa nýju aðgerð og að framvegis yrðu gallkaganir einungis á ábyrgð þessara þriggja skurðlækna. Þeir höfðu allir mikla reynslu af opnum aðgerðum (>300 aðgerðir á lækni).
Tveir skurðlæknar fóru síðan á námskeið erlendis og einnig kom skoskur skurðlæknir til Reykjavíkur og með honum voru gerðar nokkrar gallkaganir. Hann hélt einnig fræðileg erindi fyrir aðgerðarteymin í byrjun. Þegar nýir sérfræðingar bættust í hóp kviðarholskurðlækna komu þeir heim með þessa þjálfun.
Frá upphafi var einnig lögð áhersla á að sérþjálfa skurðstofuhjúkrunarfræðinga í aðgerðunum enda tæknin framandi fyrir alla í byrjun. Notuð var svokölluð Dundee aðgerðaruppsetning (12). Í fyrstu var notuð bein kviðsjá, eða 0 gráðu optík, en því var síðar breytt í 30 gráðu optík árið 1994. Röntgenrannsókn af gallgangi í aðgerð var gerð eftir þörfum. Mörkuð var stefna á Landspítala sem þegar var ríkjandi við opnar aðgerðir, það er að bjóða öllum sjúklingum sem leituðu á bráðamóttöku og reyndust hafa gallsteina upp á aðgerð í viðkomandi legu, hvort sem um var að ræða gallkveisu eða bráða gallblöðrubólgu. Einnig var ákveðið að hafa lágan þröskuld fyrir því að snúa yfir í opna aðgerð ef speglunaraðferðin var torveld, frekar en að reyna sérstaklega að klára aðgerðirnar með speglun.
Niðurstöður
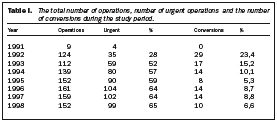
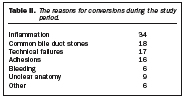
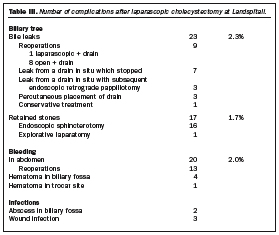
Valaðgerðir voru fleiri fyrstu tvö árin en eftir það voru bráðaaðgerðir fleiri og sýnir tafla I hlutfall bráðaaðgerða. Tafla I sýnir einnig hlutfall þeirra aðgerða sem snúið var yfir í opna aðgerð á hverju ári. Samtals 106 (10,5%) gallkögunum var snúið yfir í opna aðgerð og voru 74 (70%) af þeim aðgerðum bráðaaðgerðir. Árið 1991 var ekki neinni aðgerð snúið yfir í opna enda einungis framkvæmdar níu aðgerðir það árið. Á öðru ári var næstum fjórðungi aðgerða snúið yfir í opna aðgerð en síðan fór hlutfallið lækkandi og var milli 5 og 10% síðustu árin. Tafla II sýnir helstu orsakir fyrir því að snúið var yfir í opna aðgerð. Tafla III sýnir fylgikvilla. Algengasti fylgikvilli reyndist vera gallleki, en 23 (2,3%) sjúklingar fengu gallleka frá gallpíplu (ductus cysticus) eða gallblöðrubeð í kjölfar aðgerðarinnar. Lekinn var meðhöndlaður á ýmsan hátt, flestir þurftu á enduraðgerð að halda, kerar voru lagðir í aðgerð eða eftir ástungu en í þremur tilfellum var hringvöðvi í papillu Vaters klofinn (endoscopic sphincterotomy). Tuttugu sjúklingar (1,9%) fengu blæðingu í kviðarhol eftir aðgerð og þurftu 13 (65%) þeirra á enduraðgerð að halda. Að auki kom í ljós hjá fjórum sjúklingum (0,4%) blóðkökkur í gallbeð sem ekki þarfnaðist inngripa. Einn sjúklingur fékk óverulegan blóðkökk í holstingssár. Sýkingar voru hverfandi en tveir (0,2%) sjúklingar fengu kýli (abscess) í gallbeð og 3 (0,3%) fengu sársýkingu. Steinar urðu eftir í gallpípu hjá 17 sjúklingum (1,5%) og voru 16 þeirra meðhöndlaðir með speglun (ERS) en einn var endurskorinn. Aðrir fylgikvillar voru fágætir og það er athyglisvert að einungis einn sjúklingur greindist með lungnarek í þessum stóra hópi.
Þrír (0,3%) sjúklingar létust í kjölfar aðgerðar. Þeir höfðu allir verið í valaðgerð. Sá fyrsti var áttatíu ára gömul kona sem hafði gallfistil út á húð. Hún fékk áverka á hægri gallgang og lést vegna hjartadreps í kjölfar enduraðgerðar vegna gallleka. Annar sjúklingurinn var níutíu og tveggja ára gömul kona sem lést skyndilega á þriðja sólarhring eftir einfalda aðgerð. Ekki var gerð krufning. Sá þriðji var sjötugur karl sem lést á öðrum sólarhring eftir aðgerð vegna heiftarlegrar briskirtilsbólgu.
Alvarlegir galláverkar komu fram hjá tveimur sjúklingum (0,2%). Sá fyrri hefur þegar verið tíundaður í dauðsföllum (sjúklingur 1). Sá síðari var sjötugur karl. Við kviðspeglunina varð ljóst að ekki fékkst botn í líffærafræðina og aðgerðinni því snúið í opna aðgerð. Mikla frílagningu þurfti til og var stór hluti gallpípunnar frílagður. Eftir aðgerðina fékk hann nokkurn gallleka sem var meðhöndlaður með kera og hringvöðvi Vaters klofinn með speglunartæki.
Hálfu ári síðar kom hann aftur inn vegna gulu sem reyndist vera vegna útbreiddrar þrengingar í gallpípu. Nauðsynlegt reyndist að gera samgötun á gallpípu og mjógirni vegna blóðþurrðar í gallpípunum sem líklegast var orsökuð af frílagningunni í gallköguninni (13).
Umræða
Fyrsta gallkögunin var framkvæmd í Þýskalandi árið 1985 (14). Nokkru síðar eða upp úr 1990 var gallkögun orðin algeng aðferð við gallblöðrutökur (15, 16). Árið 1992 hafði aðgerðin náð það mikilli fótfestu, bæði hér á landi og erlendis, að hún var talin kjöraðgerð við gallblöðrunám. Þessi grundvallarbreyting í aðgerðartækni barst því fljótt til Íslands. Á því er enginn vafi að áhrif lækningatækjaiðnaðarins voru mikil í útbreiðslu þessarar aðgerðar enda þurfti að nota nýja tækni með nýjum tækjum sem voru í grundavallaratriðum frábrugðin opinni tækni og tækjum. Sjúklingar sóttust strax eftir þessari aðgerð framyfir þá opnu vegna minni skurða og skemmri veikindaforfalla í kjölfarið. Tíðni gallaðgerða jókst í Skotlandi í kjölfar þess að aðferðin var tekin upp en ekki í Svíþjóð (17, 18). Það var mikil ásókn í að læra aðferðina og ákefð að koma þessari tækni á laggirnar á Vesturlöndum. Ýmsir skurðlæknar erlendis tóku upp þessa aðgerð án þess að hafa sérlega þjálfun í gallaðgerðum áður. Eftir 1990 fór í kjölfar aðgerðarinnar að bera á mjög alvarlegum fylgikvilla eða áverka á gallpípu og virtist tíðni hans vera ríflega tvöfalt hærri en sást við opna gallaðgerð (9). Tíðni áverka á gallganga við opna aðgerð í Bandaríkjunum er samkvæmt rannsóknum 0,2-0,3% (7, 8), frá Svíþjóð koma tölurnar 0,2%-0,4% (19). Tíðni áverka við gallkögun í Hollandi var talin 0,4-0,6% (8, 20). Það er líklegt að tíðnitölur vegna galláverka séu vanmetnar þannig að um lágmarkstölur er að ræða. Hafa ber í huga að tíðnitölur eru jafnvel ekki birtar og þar af leiðandi vanmetnar, einnig þar sem viðgerð á skaðanum er oft ekki gerð á sama spítala og hann varð til. Því er talið að um talsvert vanmat á umfangi vandans sé að ræða. Þegar leitað er eftir tíðni alvarlegra galláverka eftir gallkögun er erfitt að finna góðar rannsóknir en tölur upp að 1% alvarlegra galláverka eftir gallkögun eru nefndar (21). Þrátt fyrir að skurðlæknar vonuðust til að um tímabundið ástand væri að ræða ("learning curve problem") hefur ástandið ekki breyst til hins betra (2). Þegar rannsóknir frá stórum einingum á viðgerð á galláverkum eru birtar þá kemur í ljós að þessir áverkar eru hvorki hverfandi né minnkandi (22). Því var ljóst við upphaf þessara aðgerða á Landspítala að um góða aðgerð virtist vera að ræða en með ákveðna áhættu á áverka á gallgangi. Alvarlegir áverkar á gallpípum (ductus hepaticus dx og ductus hepaticus communis) urðu hjá tveimur (0,2%) sjúklinga okkar. Svipaður árangur finnst í stórri rannsókn en hvergi betri (21). Hér á Íslandi er sennilega auðvelt að vera viss um að öllum áverkum á gallpípu sé til skila haldið vegna smæðar kerfisins og lipurra samskipta milli sérfræðinga.
Það sem gerir þessa rannsókn frábrugðna öðrum rannsóknum er há tíðni bráðaaðgerða, eða tæp 60%. Bráðaaðgerðir eru yfirleitt mun færri en valaðgerðir, eða í kringum 20% (23). Þegar tegund aðgerðarinnar er skráð (val/bráða) þá er venja að skrá ábendingu skurðlæknisins í aðgerðarlýsingu. Bráðaaðgerðir eru gerðar vegna meintrar gallblöðrubólgu en 11% sjúklinga okkar fengu þá lokagreiningu við útskrift. Í rannsókn á bráðri gallkögun frá Sviss kemur fram að 82% reynast hafa bráðagallblöðrubólgu (24). Fjöldi bráðaaðgerðanna er því fyrst og fremst merki skjótrar þjónustu. Nauðsynlegt er að hafa það í huga þegar efniviðurinn er metinn. Það er ljóst að mun líklegra er að fylgikvillar og viðsnúningur í opna aðgerð eigi sér stað ef um bráðaaðgerð er að ræða (23).
Algengasti fylgikvillinn í okkar höndum reyndist vera gallleki, en 2,3% sjúklinga láku frá gallpíplu eða gallblöðrubeð í kjölfar gallkögunarinnar. Tíðni gallleka frá gallpíplu hefur verið rannsökuð og reynst vera um 1,1% en er þá um mun færri bráðatilvik að ræða en í okkar rannsókn (25). Yfirleitt eru tvö hefti sett yfir gallpípluna til að loka henni. Upplýsingar eru ekki fyrirliggjandi um fjölda hefta sem notuð voru. Sé um að ræða leka frá gallpíplu er einfaldasta meðferðin nú að kljúfa hringvöðva við papillu Vaters og fá þannig frítt flæði niður úr gallpípunni eða að setja inn stent. Myndrannsókn gallpípu með speglunartækni (ERC) er bæði hjálplegt til greiningar og einnig til meðferðar á sjúklingum með vandamál eftir gallkögun (26). Byggist lekinn á skaða á stærri gallgangi er mun erfiðara að leysa vandann. Í einu tilfelli okkar var um leka frá hægri lifrargangi að ræða með dauðsfalli í kjölfarið.
Rannsóknin sýnir að tíðni alvarlegra fylgikvilla eftir gallblöðruaðgerðir með kviðsjá á Landspítala er svipuð eða minni en í sambærilegum rannsóknum erlendis. Tíðni áverka á stóra gallganga 0,2% er með því lægsta í rannsóknum með sjúklingafjölda yfir 1000. Svo virðist sem í okkar höndum sé um að ræða örugga aðgerð og að hér hafi gengið vel að innleiða nýja aðgerðartækni. Trúlega skipta margir þættir máli hvað varðar góðan árangur en mikil reynsla skurðlæknanna af opnum gallblöðruaðgerðum og myndun ákveðinna skurðteyma sem ábyrg voru fyrir starfseminni sennilega mikilvægust. Einnig er mikilvægt að tíðni viðsnúninga yfir í opna aðgerð er fremur há en það á vafalaust einnig þátt í því að árangur var eins góður og raun ber vitni.
Heimildir
1. Bjarnadóttir R, Gunnlaugsson GH. Gallblöðrutökur um kviðsjá: Fyrstu 100 tilfellin á Borgarspítala. Læknablaðið 1994; 80: 225-31.
2. Óskarsson K, Oddsdóttir M, Magnússon J. Gallkaganir á Landspítalanum. Fyrstu 353 tilfellin. Læknablaðið 1998; 84: 461-5.
3. Bergmann JB, Kolbeinsson ME, Guðjónsson H. Gallblöðrudráttur á Sjúkrahúsi Akraness, uppákomur og úrlausnir. Læknablaðið 1996; 82: 311.
4. Hauksson H, Datye S. Gallblöðrutökur um kviðsjá á Fjórðungssjúkrahúsinu á Akureyri - 65 fyrstu tilfellin. Læknablaðið 1994; 80: 561.
5. Goodman GR, Hunter JG. Results of laparoscopic cholecystectomy in a university hospital. Am J Surg 1991; 162: 576-9.
6. Escarce JJ, Shea JA, Chen W, Qian Z, Schwartz JS. Outcomes of open cholecystectomy in the elderly: a longitudinal analysis of 21,000 cases in the prelaparoscopic era. Surgery 1995; 117: 156-64.
7. Roslyn JJ, Binns GS, Hughes EF, Saunders-Kirkwood K, Zinner MJ, Cates JA. Open cholecystectomy. A contemporary analysis of 42,474 patients. Ann Surg 1993; 218: 129-37.
8. Strasberg SM, Hertl M, Soper NJ. An analysis of the problem of biliary injury during laparoscopic cholecystectomy. J Am Coll Surg 1995; 180: 101-25.
9. Hunter JG. Avoidance of bile duct injury during laparoscopic cholecystectomy. Am J Surg 1991; 162: 71-6.
10. Moossa AR, Mayer AD, Stabile B. Iatrogenic injury to the bile duct. Who, how, where? Arch Surg 1990; 125: 1028-30; discussion 1030-1.
11. Haglund U. [Bile duct injury is a disaster for both the patient and the surgeon. Routine intraoperative radiography in cholecystectomy is recommended]. Lakartidningen 2001; 98: 5620-2.
12. Nathanson LK, Shimi S, Cuschieri A. Laparoscopic cholecystectomy: the Dundee technique. Br J Surg 1991; 78: 155-9.
13. Óskarsson K, Kristvinsson H, Magnússon J. Gallpípuskemmd. Sjúkratilfelli. Læknablaðið 1994; 80: 561.
14. Reynolds W Jr. The first laparoscopic cholecystectomy. JSLS 2001; 5: 89-94.
15. Cuschieri A, Dubois F, Mouiel J, Mouret P, Becker H, Buess G, et al. The European experience with laparoscopic cholecystectomy. Am J Surg 1991; 161: 385-7.
16. Anderson RE, Hunter JG. Laparoscopic cholecystectomy is less expensive than open cholecystectomy. Surg Laparosc Endosc 1991; 1: 82-4.
17. Lam CM, Murray FE, Cuschieri A. Increased cholecystectomy rate after the introduction of laparoscopic cholecystectomy in Scotland. Gut 1996; 38: 282-4.
18. Berggren U, Arvidsson D, Haglund U. A survey of surgical treatment of gallstone disease and the diffusion of laparoscopic surgery in Sweden 1992- 93. Eur J Surg 1998; 164: 287-95.
19. Andren-Sandberg A, Johansson S, Bengmark S. Accidental lesions of the common bile duct at cholecystectomy. II. Results of treatment. Ann Surg 1985; 201: 452-5.
20. Go PM, Schol F, Gouma DJ. Laparoscopic cholecystectomy in The Netherlands. Br J Surg 199; 80: 1180-3.
21. Sawaya DE Jr, Johnson LW, Sittig K, McDonald JC, Zibari GB. Iatrogenic and noniatrogenic extrahepatic biliary tract injuries: a multi-institutional review. Am Surg 2001; 67: 473-7.
22. Slater K, Strong RW, Wall DR, Lynch SV. Iatrogenic bile duct injury: the scourge of laparoscopic cholecystectomy. ANZ J Surg 2002; 72: 83-8.
23. Cox MR, Wilson TG, Luck AJ, Jeans PL, Padbury RT, Toouli J. Laparoscopic cholecystectomy for acute inflammation of the gallbladder. Ann Surg 1993; 218: 630-4.
24. Suter M, Meyer A. A 10-year experience with the use of laparoscopic cholecystectomy for acute cholecystitis: is it safe? Surg Endosc 2001; 15: 1187-92.
25. Barkun AN, Rezieg M, Mehta SN, Pavone E, Landry S, Barkun JS, et al. Postcholecystectomy biliary leaks in the laparoscopic era: risk factors, presentation, and management. McGill Gallstone Treatment Group. Gastrointest Endosc 1997; 45: 277-82.
26. Traverso LW, Kozarek RA, Ball TJ, Brandabur JJ, Hunter JA, Jolly PC, et al. Endoscopic retrograde cholangiopancreatography after laparoscopic cholecystectomy. Am J Surg 1993; 165: 581-6.
1991 9 4 0 1992 124 35 28 29 23,4 1993 112 59 52 17 15,2 1994 139 80 57 14 10,1 1995 152 90 59 8 5,3 1996 161 104 64 14 8,7 1997 159 102 64 14 8,8 1998 152 99 65 10 6,6 Inflammation 34 Common bile duct stones 18 Technical failures 17 Adhesions 16 Bleeding 6 Unclear anatomy 9 Other 6 Biliary tree Bile leaks 23 2.3% Reoperations 9 1 laparascopic + drain 8 open + drain Leak from a drain in situ which stopped 7 Leak from a drain in situ with subsequent endoscopic retrograde pappillotomy 3 Percutaneous placement of drain 3 Conservative treatment 1 Retained stones 17 1.7% Endoscopic sphincterotomy 16 Explorative laparatomy 1 Bleeding In abdomen 20 2.0% Reoperations 13 Hematoma in biliary fossa 4 Hematoma in trocar site 1 Infections Abscess in biliary fossa 2 Wound infection 3