Heilahimnubólga af völdum baktería hjá eins mánaðar til 16 ára gömlum börnum á þremur barnadeildum á Íslandi
Ágrip
Inngangur: Heilahimnubólga af völdum baktería er alvarlegur sjúkdómur og algengastur hjá börnum. Í þessari rannsókn er litið á faraldsfræði og fylgikvilla sjúkdómsins hjá eins mánaðar til 16 ára gömlum börnum sem lögðust inn á þrjár barnadeildir á Íslandi á árunum 1973-2000 (28 ár). Efniviður og aðferðir: Upplýsingar voru fengnar úr sjúkraskrám barna á Barnaspítala Hringsins og barnadeildum Landakotsspítala/Borgarspítala/ Sjúkrahúss Reykjavíkur og Fjórðungssjúkrahússins á Akureyri sem fengið höfðu greininguna heilahimnubólga af völdum baktería.
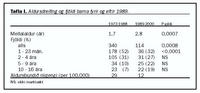
Niðurstöður: Alls greindust 454 börn, 255 drengir og 199 stúlkur; 77% voru yngri en fimm ára. Aldursbundið nýgengi var 29/100.000/ár fram til ársins 1989 og 12/100.000/ár eftir það. Greining fékkst með ræktun úr mænuvökva hjá 74% en hjá 17% var sýkingavaldur óþekktur. Helstu sýkingavaldar voru Neisseria meningitidis (44%), Haemophilus influenzae af sermisgerð b (Hib) (30%) og Streptococcus pneumoniae (7%). Tíðni þeirra var mismunandi eftir aldri. Ekkert tilfelli Hib greindist eftir að bólusetning gegn bakteríunni hófst 1989. Algengustu hjúpgerðir N. meningitidis voru B (55%) og C (19%). Meðalaldur barnanna hækkaði marktækt úr tæpum tveimur árum fram til 1989 í tæplega þrjú ár eftir það, og barna með N. meningitidis úr rúmlega tveimur árum í rúmlega þrjú. Dánartíðnin var 4,5% en ekkert barn með Hib dó. Um þriðjungur barna fékk fylgikvilla sérstaklega eftir sýkingu af völdum S. pneumoniae. Fjórtán af hundraði fengu skyntaugarheyrnartap og voru sterar ekki verndandi.
Ályktanir: Nýgengi heilahimnubólgu af völdum baktería hjá börnum á Íslandi hefur farið lækkandi síðustu ár, einkum vegna Hib bólusetningar. Líklegt er að bólusetning gegn N. meningitidis C og S. pneumoniae geti einnig fækkað enn frekar heilahimnubólgu hjá börnum. Auk þess eru skjót viðbrögð við einkennum heilahimnubólgu mikilvæg til að minnka líkur á fylgikvillum.
English Summary |
| Jóhannsdóttir IM, Guðnason Þ, Lúðvígsson P, Laxdal Þ, Stefánsson M, Harðardóttir H, Haraldsson Á Bacterial meningitis in one month-16 year old children at three Pediatric departments in Iceland during the period 1973-2000 Læknablaðið 2002; 88: 391-7 Objective: Bacterial meningitis is a serious disease most common in children. We report the epidemiology and outcome of bacterial meningitis in children between the age of one month to 16 years admitted to three Pediatric Departments in Iceland in 1973-2000 (28 years). Material and methods: Information was collected retrospectively from the medical records of admitted children diagnosed with bacterial meningitis. Results: 454 children were diagnosed; 255 boys and 199 girls; 77% were less than five years of age. Before 1989 the age specific incidence was 29/100.000/year and 12/100.000/year thereafter. The cerebral spinal fluid was culture positive in 74% but no organism was identified in 17%. The most common pathogens were N. meningitidis (44%), Hib (30%), and S. pneumoniae (7%). The incidence varied according to age. No child was diagnosed with Hib after launching of Hib vaccination in 1989. The mean age of the children increased significantly from less than two years prior to 1989 to less than three years thereafter and of children infected with N. meningitidis from around two year to three years. The mortality rate was 4,5%, none due to Hib. Fourteen percent suffered sensory-neural hearing impairment and no protective effects were seen of steroid therapy. Conclusions: The age specific incidence of bacterial meningitis of children in Iceland has decreased during the last decade, especially due to Hib vaccination. Further reduction can be expected by implementing general vaccination to N. meningitidis C and S. pneumoniae. Additionally, recognizing the symptoms of bacterial meningitis and starting proper therapy as soon as possible is crucial in order to minimize ominous outcome. Key words: bacterial meningitis, children, epidemiology, outcome. Correspondance: Þórólfur Guðnason, thorgud@landspitali.is |
Inngangur
Heilahimnubólga af völdum baktería er þekkt frá tímum Hippokratesar en klínískum og meinafræðilegum einkennum hennar var fyrst lýst snemma á síðustu öld (1). Afleiðingar þessara sýkinga geta verið mjög alvarlegar en með tilkomu sýklalyfja fyrir um 60 árum bötnuðu horfur þessara sjúklinga verulega (2). Eftir að bólusetning hófst gegn Haemophilus influenzae af sermisgerð b (Hib), hefur nýgengi sjúkdómsins minnkað til muna, sérstaklega hjá ungum börnum (3-6). Áður hafa birst greinar um heilahimnubólgu af völdum baktería hjá íslenskum börnum fram til ársins 1989 (7-9) og hjá fullorðnum á Íslandi fram til 1995 (10). Í þessari rannsókn er heilahimnubólga af völdum baktería könnuð hjá eins mánaðar til sextán ára gömlum börnum á Barnaspítala Hringsins, barnadeildum Landakots/Borgarspítala/Sjúkrahúss Reykjavíkur og barnadeild Fjórðungssjúkrahússins á Akureyri. Börnin voru lögð inn á árunum 1973 til og með 2000 og var áhersla lögð á faraldsfræði sjúkdómsins og áhrif bólusetningar gegn Hib sem hófst árið 1989. Einnig voru könnuð einkenni barnanna við innlögn, helstu rannsóknarniðurstöður og tengsl við alvarlega fylgikvilla.
Efniviður og aðferðir
Rannsakaðar voru sjúkraskrár barna á ofangreindum sjúkrahúsum á árabilinu 1973 til og með 2000. Börnin voru á aldrinum eins mánaðar til 16 ára og höfðu fengið greininguna heilahimnubólga af völdum bakteríu samkvæmt ICD-9 og ICD-10. Jákvæðar niðurstöður mænuvökvaræktana í okkar rannsókn voru bornar saman við niðurstöður mænuvökvaræktana hjá börnum á ofangreindum sjúkrahúsum á tímabilinu 1987-1997. Greiningin heilahimnubólga af völdum baktería var skilgreind sem: Örugg: ef sjúkdómseinkenni bentu til heilahimnubólgu og 1) bakteríur ræktuðust frá mænuvökva eða greindust í mænuvökva með Gramslitun og/eða Latex kekkjunarprófi, eða 2) bakteríur ræktuðust í blóði og mænuvökvi var óeðlilegur (hvít blóðkorn >10x106/l með kleyfkyrndum hvítkornum >50% og/eða sykur í mænuvökva <50% af blóðsykri (11, 12)). Líkleg: ef sjúkdómseinkenni bentu til heilahimnubólgu af völdum baktería en bakteríur greindust ekki í blóði eða mænuvökva en rannsóknir á mænuvökva voru óeðlilegar (sjá í lið 2 að ofan).
Einkenni sem bentu til heilahimnubólgu af völdum bakteríu voru: breytt/skert meðvitund með/án hnakkastífleika með/án hita.
Eftirfarandi atriði voru skráð úr sjúkraskrám: aldur, kyn, búseta, lengd einkenna og sýklalyfjagjöf fyrir innlögn, alvarleg einkenni fyrir og við innlögn (krampar, húðblæðingar, breytt meðvitundarástand og blóðþrýstingsfall sem þarfnaðist meðferðar), niðurstöður blóð- og mænuvökvarannsókna (ræktanir, fjöldi hvítra blóðkorna og deilitalning, styrkur glúkósa og prótína í mænuvökva, og natríum, sökk og CRP ("C reactive protein") í blóði) og hvort barnið var meðhöndlað með sterum við innlögn. Einnig voru skráðir fylgikvillar, sérstaklega skyntaugarheyrnartap. Nánari upplýsingar um börn sem urðu fyrir heyrnarskaða fengust úr skrám Grensásdeildar Sjúkrahúss Reykjavíkur og/eða Heyrnar- og Talmeinastöðvar Íslands þar sem heyrnarmælingar voru gerðar. Börnin höfðu oftast verið heyrnarmæld skömmu fyrir eða eftir útskrift af sjúkrahúsinu. Upplýsingar um mannfjölda á Íslandi á tímabilinu fengust hjá Hagstofu Íslands og var nýgengi reiknað út miðað við 100.000 börn, 16 ára og yngri á hverju ári.
Fengið var samþykki Vísindasiðanefndar fyrir rannsókninni. Við tölfræðilega útreikninga var notast við kí-kvaðrat og/eða nákvæmnispróf Fishers við samanburð á hlutföllum og t-próf við samanburð á mæligildum einstakra hópa. Samanburður á meðalaldri var gerður á lógaritma umreiknuðum tölum. Marktækni var miðuð við p< 0,05. Við tölfræðilega útreikninga á börnum með fylgikvilla var einungis notaður sá hópur barna sem framhaldsupplýsingar fengust um.
Niðurstöður
Greining
Alls greindust 454 börn með örugga (83%) eða líklega (17%) heilahimnubólgu af völdum bakteríu á tímabilinu. Baktería ræktaðist í mænuvökva hjá 335 börnum (74%) og í blóði eingöngu hjá 14 (3%). Hún greindist með Gramslitun á mænuvökva hjá 18 (4%) og með Latex kekkjunarprófi hjá sex. Hjá 77 börnum (17%) fékkst greiningin ekki staðfest með áðurnefndum aðferðum en þótti mjög líkleg út frá sjúkdómseinkennum og rannsóknum á mænuvökva. Samanburður við jákvæðar mænuvökvaræktanir á tímabilinu 1987-1997 sýndi að vangreind tilfelli í okkar rannsókn voru um 10% (71 tilfelli rannsóknarinnar og 79 sýklafræðideilda).
Faraldsfræði
Af 454 tilfellum greindust 246 (54%) á Barnaspítala Hringsins, 137 (30%) á Landakoti/Borgarspítala/ Sjúkrahúsi Reykjavíkur og 71 (16%) á Fjórðungssjúkrahúsinu á Akureyri.
Tvö hundruð fimmtíu og fimm börn voru drengir (56%) og 199 stúlkur (44%).
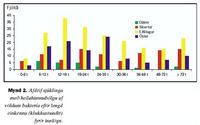
Nýgengi sjúkdómsins var nokkuð breytilegt eftir árum (mynd 1) og lækkaði umtalsvert eftir 1989 (tafla I). Á árunum 1976 og 1977 gekk yfir faraldur af Neisseria meningitidis (N. meningitidis) sjúkdómi og greindust þá um tvöfalt fleiri heilahimnubólgutilfelli en greindust að meðaltali á öllu rannsóknartímabilinu.
Sjúkdómurinn greindist oftast síðsumars en dreifingin var annars nokkuð jöfn yfir árið. Helmingur barnanna bjó á Stór-Reykjavíkursvæðinu, fjögur af hundraði á Vesturlandi, sex af hundraði á Vestfjörðum, 15% á Norðurlandi, fimm af hundraði á Austurlandi og 22% á Suðurlandi.
Í töflu I má sjá að meðalaldur barnanna hækkaði marktækt eftir 1989 vegna marktækrar fækkunar barna í yngsta aldurshópnum (1-23 mánaða) á sama tíma. Níu börn greindust með heilahimnubólgu oftar en einu sinni; fimm höfðu fengið brot eða högg á höfuðkúpu einum til fimm dögum áður en þau sýktust; tvö höfðu klofinn góm og sjö klofinn hrygg. Þrjú barnanna höfðu áður verið greind með ónæmisgalla.
Bakteríur (tafla II)
N. meningitidis reyndist algengasta bakterían og fannst hjá 200 börnum (44%). Hún ræktaðist í mænuvökva hjá 168 (84%) en einungis í blóði hjá 12. Hjá 20 fannst hún einungis með Gramslitun eða Latex kekkjunarprófi á mænuvökva. Sjö stofnar (3,5%) voru af hjúpgerð A, 98 (49%) af hjúpgerð B og 34 (17%) af hjúpgerð C. Hjá 61 (30,5%) stofni greindist hjúpgerðin ekki.
Hib greindist hjá 136 börnum (30%). Hjá 132 þeirra (97%) ræktaðist bakterían í mænuvökva en einungis í blóði hjá tveimur. Hjá tveimur fannst bakterían einungis með Gramslitun og/eða Latex kekkjunarprófi. Ekkert barn greindist með heilahimnubólgu af völdum Hib eftir 1989.
Streptococcus pneumoniae (S. pneumoniae) greindist hjá 32 börnum (7%). Hjá 30 þeirra (94%) ræktaðist bakterían í mænuvökva en hjá tveimur greindist bakterían með Latex kekkjunarprófi á mænuvökva.
Hjá átta börnum ræktuðust aðrar bakteríur. Þar af voru fjögur með b-hemólýtíska streptókokka af hjúpgerð B, tvö með Escherichia coli, eitt með Streptococcus milleri, eitt með non-hemólýtíska streptókokka og eitt með Staphylococcus aureus (tveggja mánaða gamalt barn).
Ekkert tilfelli af völdum Hib sem algengastar voru hjá yngstu börnunum greindist eftir 1989 en reyndist óbreytt af völdum N. meningitidis og S. pneumoniae (tafla II). Meðalaldur barna með sýkingu af völdum N. meningitidis hækkaði hins vegar marktækt eftir 1989 úr rúmlega tveimur árum upp í rúmlega þrjú ár.
Blóðræktun fékkst frá 376 börnum (83%) og hjá 211 þeirra (56%) ræktaðist bakterían í blóðinu.
Aðrar rannsóknir
Hvítkorn í mænuvökva voru að meðaltali 3.500 x 106/l (0-52.000 x 106/l). Fjörutíu og tvö börn (9%) voru með eðlilegan fjölda (<10x106/l) en bakteríur ræktuðust í mænuvökva hjá öllum þeirra og voru N. meningitidis algengastar (81%). Kleyfkyrnd hvítkorn voru að meðaltali um 90% allra hvítkorna í mænuvökva en hjá 12 var hlutfall þeirra eðlilegt (<50%). Fimmtíu börn (11%) voru með hækkað prótín í mænuvökva (>400 mg/l) en 259 (57%) höfðu lækkaðan sykur í mænuvökva (<50% af blóðsykri).
Meðalfjöldi hvítkorna í blóði var 16x109/l (0,5-42x109/l) en hjá 37 börnum (8%) kom fram fækkun á hvítkornum (<4,5x109/l).
Sökk var mælt hjá 367 börnum (80%) og var að meðaltali 44 (1-256). CRP hjá 142 börnum var að meðatali 101 (0-433). Bæði sökk og CRP mældust hærri hjá þeim börnum sem höfðu verið með sjúkdómseinkenni lengi fyrir innlögn. Ef einkennin höfðu varað <24 klukkustundum var sökkið að meðaltali 30 og CRP 79. Hjá þeim sem höfðu einkenni >24 klukkustundum fyrir innlögn var sökk að meðaltali 60 og CRP 131 (P<0,0001 fyrir báðar mælingar).
Natríum í blóði mældist <130 mmól/l hjá 25 sjúklingum (5,5%) á fyrstu þremur dögum innlagnar.
Einkenni fyrir og við innlögn
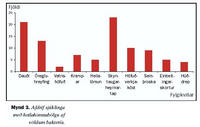
Helmingur barnanna (51,5%) var lagður inn á sjúkrahús innan 24 tíma frá upphafi veikinda og 67% innan tveggja sólarhringa (mynd 2).
Krampar: 76 börn (17%) fengu krampa í tengslum við sjúkdóminn, flest (74%) innlagnardaginn. Tíu þessara barna dóu (13%) (p=0,0004) og 22 (29%) fengu síðkomna fylgikvilla (p=0,07). Tuttugu og níu börn sem fengu krampa, greindust með sýkingu af völdum Hib og var það 21% allra með þá bakteríu. Tuttugu og tvö prósent barna með S. pneumoniae og 11% með N. meningitidis fengu krampa.
Húðblæðingar: Húðblæðingar greindust hjá 184 sjúklingum (40,5%). Eitt hundrað og fjörutíu (76%) þeirra greindust með N. meningitidis (70% allra með N. meningitidis), fjögur með Hib (2%) og hjá 40 (22%) fannst bakterían ekki.
Meðvitundarástand: Tuttugu og sjö börn voru meðvitundarlítil eða -laus við komu. Níu þeirra (33%) dóu (p<0,0001) og níu fengu síðkomna alvarlega fylgikvilla (p=0,06). Fjögur voru með sýkingu af völdum S. pneumoniae, sex með Hib, átta N. meningitidis og hjá níu börnum var um annan eða óþekktan sýkingarvald að ræða. Tvö hundruð fimmtíu og tvö börn (55,5%) voru hins vegar með vægt minnkaða meðvitund við komu.
Tuttugu börn voru útskrifuð af sjúkrahúsi með skerta meðvitund. Þrettán þeirra höfðu sýkst af N. meningitidis og þrjú af S. pneumoniae.
Lækkaður blóðþrýstingur: Tuttugu og níu börn (6%) fengu meðferð vegna of lágs blóðþrýstings, yfirleitt í formi albúmíndreypis eða dópamíns og tíu þeirra (34%) dóu (p<0,0001). Tuttugu og tvö (76%) reyndust sýkt af N. meningitidis.
Lyf fyrir og við innlögn
Eitt hundrað og sextíu börn (35%) fengu sýklalyf fyrir innlögn. Hjá 79 (49%) þeirra ræktaðist engin baktería í mænuvökva en af 294 börnum sem ekki höfðu fengið sýklalyf voru ræktanir neikvæðar hjá 40 (13,6%) (p<0,0001).
Eitt hundrað sextíu og níu börn (37%) fengu steragjöf í æð við innlögn, ýmist samtímis eða eftir sýklalyfjagjöf; 44% fengu decadron og 56% solucortef.
Afdrif (mynd 3)
Alls dóu 20 börn (4,5%) af völdum sýkingarinnar og voru sex þeirra (30%) yngri en tveggja ára. Þrjú þeirra greindust með S. pneumoniae (9% allra S. pneumoniae sýkinga; p=0,16), tíu með N. meningitidis (5% allra N. meningitidis sýkinga; p=0,6), eitt með b-hemólýtíska streptókokka af hjúpgerð B og hjá sex fannst bakterían ekki. Ekkert barn með staðfesta sýkingu af völdum Hib lést (p=0,0009). Dánartíðni dreifðist jafnt yfir tímabilið en þrjú börn dóu hvort árið 1975 og 1976. Af þeim 20 börnum sem létust voru 18 innlögð innan 24 klukkustunda frá upphafi veikinda en tvö >24 klukkustunda (p=0,0004) (mynd 2). Fjögur börn sem létust höfðu fengið sýklalyf fyrir innlögn en hin 16 höfðu ekki fengið nein sýklalyf (p=0,16). Af 169 börnum sem fengu stera við innlögn létust 16 (9,4%) en fjögur (14,4%) þeirra sem enga stera fengu létust (p=0.0002).
Upplýsingar um aðra fylgikvilla fengust um 320 börn (70,5%) og greindust þeir hjá 92 (29%) (mynd 3). Ellefu (12%) höfðu sýkst af S. pneumoniae (48% allra með S. pneumoniae, p=0,05), 31 (37%) af Hib (28% allra með Hib, p=0,9) og 27 (29%) af N. meningitidis (25% allra með N. meningitidis, p=0,3). Hjá 23 greindust aðrar eða engar bakteríur. Fjögur börn með N. meningitidis fengu drep í húð eftir húðblæðingar.
Þrjátíu og níu börn með síðkomna fylgikvilla voru innlögð <24 klukkustundum frá upphafi veikinda en 53 >24 klukkustundum (p=0,62). Rannsóknir á mænuvökva (fjöldi hvítra blóðkorna, magn eggjahvítu og sykurs) voru ekki marktækt frábrugðnar hjá þeim sem fengu ofangreinda fylgikvilla og þeim sem fengu enga fylgikvilla.
Heyrnartap: Niðurstöður heyrnarmælinga fengust hjá 167 börnum (37%) og af þeim voru 23 (14%) með skyntaugarheyrnartap og níu með leiðsluheyrnartap. Skyntaugarheyrnartapið mældist frá því að vera vægt upp í algjört heyrnarleysi. Sykur í mænuvökva við innlögn hjá þeim börnum sem höfðu skyntaugarheyrnartap mældist marktækt lægra en hjá þeim sem ekki höfðu skyntaugarheyrnatap (p=0.005). Enginn munur var hins vegar á fjölda hvítra blóðkorna í mænuvökva eða magni eggjahvítu hjá þessum tveimur hópum. Tíu börn greindust með Hib sýkingu (17,5% allra heyrnarmældra með Hib sýkingu, p=0,35), fimm með S. pneumoniae (31% allra heyrnarmældra með S. pneumoniae, p=0,03) og fimm með N. meningitidis (7% allra heyrnarmældra með N. meningitidis; p=0,04). Hjá þremur börnunum fannst engin baktería. Átján (78%) börn með skyntaugarheyrnartap voru innlögð >24 klukkustundum frá upphafi veikinda en fimm (22%) <24 klukkustundum (p=0,02). Átta börn með skyntaugarheyrnartap fengu stera við innlögn. Ekki reyndist marktækur munur á því hvort börn með skyntaugarheyrnartap höfðu fengið stera eða ekki (p=1,0).
Umræða
Að mati Alþjóðaheilbrigðismálastofnunarinnar fá á ári hverju í heiminum fleiri en 400.000 börn undir fimm ára aldri heilahimnubólgu af völdum baktería og af þeim deyja um 20% (13). Nýgengi sjúkdómsins er hins vegar mjög mismunandi milli landa sem skýra má að stórum hluta af mismunandi skráningarkerfi og vanskráningu í mörgum löndum (14). Í okkar rannsókn var nýgengið 29/100.000/ár fyrri hluta tímabilsins en lækkaði í 12/100.000/ár eftir tilkomu Hib bólusetningarinnar. Nýgengi sjúkdómsins er þó að öllum líkindum hærra á landinu öllu þar sem börn með heilahimnubólgu eru stundum lögð inn á önnur sjúkrahús en okkar rannsókn nær til og niðurstöður mænuvökvaræktana frá sýklafræðideildum á tíu ára tímabili bornar saman við niðurstöður rannsóknarinnar bentu til um 10% vangreiningar í sjúkraskrám. Heilahimnubólga á Íslandi er algengari meðal barna en fullorðinna því nýleg íslensk rannsókn á heilahimnubólgu hjá einstaklingum >16 ára leiddi í ljós nýgengi 3,8/100.000/ár (10). Meðalaldri og aldursdreifingu barna í okkar rannsókn svipar mjög til þess sem birt hefur verið í erlendum rannsóknum (14). Athyglisvert er að eftir að bólusetning gegn Hib hófst hefur meðalaldur barna með heilahimnubólgu hækkað marktækt úr tæpum tveimur árum í tæp þrjú ár. Þetta hefur einnig komið í ljós í öðrum rannsóknum (14, 15) og skýrist af því að sýkingar af völdum Hib sem algengastar voru hjá yngstu börnunum hafa verið upprættar. Einnig kom í ljós að meðalaldur barna með heilahimnubólgu af völdum N. meningitidis hækkaði marktækt eftir 1989. Ástæður þessa eru ekki ljósar en benda til að heilahimnubólga sé að verða vandamál eldri barna en áður var.
Orsakir alvarlegrar heilahimnubólgu hjá börnum eldri en eins mánaðar hafa löngum verið taldar N. meningitidis, Hib og S. pneumoniae. Á fyrri hluta rannsóknartímabilsins voru N. meningitidis og Hib langalgengastar en eftir að bólusetning gegn Hib hófst árið 1989 hafa sýkingar af völdum þessarar bakteríu hins vegar horfið.
Greiningin var oftast fengin með ræktun bakteríunnar í mænuvökva (74%) og er það í samræmi við rannsóknir á eldri einstaklingum með heilahimnubólgu hér á landi (10). Meirihluti þeirra sem voru með neikvæðar ræktanir reyndust hins vegar hafa fengið sýklalyf fyrir komu. Gramslitun og Latex kekkjunarpróf á mænuvökva ásamt blóðræktun gaf hins vegar greininguna hjá um þriðjungi þeirra sem voru með neikvæðar mænuvökvaræktanir.
N. meningitidis er í dag algengasta bakterían (>80%) sem veldur heilahimnubólgu hjá börnum eldri en eins mánaðar. Hún kemur oftar fyrir hjá eldri börnum sem gæti verið vegna þess að tíðni bera eykst með aldri (16). Undirflokkun N. meningitidis hófst hér á landi árið 1976 (9). Algengasta hjúpgerðin í okkar rannsókn reyndist vera B (55%) en hjúpgerð C (19%) varð fyrst algeng eftir 1982. Ekki reyndist munur á afdrifum sjúklinga í okkar rannsókn eftir hjúpgerðum bakteríunnar. Fjölsykru bóluefni gegn N. meningitidis (hjúpgerð A, C, Y og W135) hafa verið á markaði um nokkurt skeið en þetta bóluefni eins og önnur fjölsykru bóluefni er lítt ónæmisvekjandi hjá börnum yngri en tveggja ára (17). Þar sem meðalaldur barna með heilahimnubólgu af völdum N. meningitidis í okkar rannsókn hækkaði marktækt á seinni hluta rannsóknartímans uppí tæplega þrjú ár þá gæti þetta bóluefni hugsanlega verið gagnlegt í baráttunni gegn sýkingum af völdum N. meningitidis hér á landi (18). Frábær árangur hér á landi sem erlendis af bólusetningu með prótíntengdu Hib bóluefni (5) gefur hins vegar vonir um að nýtt prótín tengt fjölsykru bóluefni gegn hjúpgerð C muni reynast áhrifaríkt í baráttunni gegn sýkingum af völdum þessarar hjúpgerðar (19). Hins vegar gengur erfiðlega að framleiða virkt bóluefni gegn hjúpgerð B (20, 21).
Aðdragandi heilahimnubólgu af völdum baktería getur verið með tvennum hætti. Annars vegar getur verið um að ræða nokkurra daga sjúkrasögu með hita og ósérhæfðum einkennum sem benda til vírussýkingar og hins vegar getur sjúkdómurinn komið mjög brátt og einkenni orðið alvarleg á nokkrum klukkustundum (1, 12, 22). Rannsóknir á blóði og mænuvökva eru því oftast nauðsynlegar til að staðfesta greininguna. Talning hvítra blóðkorna í blóði og deilitalning í okkar rannsókn gaf ekki áreiðanlegar upplýsingar um alvarleika sýkingarinnar nema hjá um átta af hundraði barna sem voru með lækkun á hvítum blóðkornum. Sökk og CRP reyndist hins vegar verulega hækkað í flestum tilvikum nema ef einkenni fyrir innlögn höfðu staðið skemur en 24 klukkustundir. Rannsókn á mænuvökva reyndist hins vegar áreiðanleg til að segja fyrir um heilahimnubólgu. Flest börnin voru með verulega aukningu á fjölda hvítra blóðkorna í mænuvökva en einungis níu af hundraði voru með eðlilegan fjölda. Hjá öllum þeirra ræktaðist hins vegar baktería í mænuvökvanum og var um að ræða N. meningitidis í 81% tilfella. Einungis helmingur barnanna reyndist vera með lágan sykur í mænuvökva og 11% hækkað prótín. Lækkaður sykur í mænuvökva tengdist marktækt skyntaugarheyrnartapi en ekki öðrum fylgikvillum. Þessar niðurstöður eru í samræmi við erlendar niðurstöður (12, 23, 24).
Athyglisvert er hversu fljótt flest börnin voru innlögð á sjúkrahús en helmingur barnanna var innlagður <24 klukkustundum frá upphafi veikinda. Kann að vera að það skýri góðar horfur barnanna í þessari rannsókn miðað við erlendar rannsóknir (12, 24-26). Í okkar rannsókn var dánartíðnin 4,5% en erlendar rannsóknir hafa sýnt dánartíðni hjá börnum um 10% (14). Dánartíðni hjá fullorðnum með heilahimnubólgu er hins vegar töluvert hærri (20%) samkvæmt nýlegri íslenskri rannsókn (10). Það kann hins vegar að vera að raunveruleg dánartíðni sé hærri þar sem börn deyja stundum af þessum sjúkdómi utan sjúkrahúsa og eru því aldrei lögð inn. Þau börn sem deyja fá oftast mjög bráð og alvarleg einkenni og komast sjaldnast nógu snemma á sjúkrahús til meðferðar. Ekki var marktækur munur á dánartíðni milli bakteríutegunda nema við Hib sýkingu þar sem ekkert barn dó (p=0,0009). Flest börnin (90%) sem létust í okkar rannsókn höfðu veikst innan 24 klukkustunda fyrir innlögn og reyndust vera með mjög alvarleg einkenni við komu. Marktækt hærri dánartíðni var hjá þeim börnum sem fengu stera við innlögn en það skýrist væntanlega af því að veikustu börnin fengu stera við komu. Sýklalyfjagjöf fyrir innlögn virtist hins vegar ekki minnka líkur á dauða.
Af þeim sem lifðu reyndist um þriðjungur fá langtíma fylgikvilla sem er lægra hlutfall en talið hefur verið í erlendum rannsóknum (14) þar sem um helmingur er talinn fá fylgikvilla. Líkur á langtíma fylgikvillum var marktækt hærri við sýkingu af völdum S. pneumoniae en annarra baktería. Tæplega fimmtungur barnanna fékk krampa í tengslum við sjúkdóminn sem er hærra en hjá fullorðnum (10). Krampar voru marktækt algengari hjá börnum með sýkingu af völdum S. pneumoniae og Hib eins og aðrar rannsóknir hafa sýnt (10-12).
Börn með alvarleg einkenni við innlögn, það er krampa, lækkaðan blóðþrýsting og minnkaða meðvitund, voru með marktækt verri horfur en börn sem ekki voru með ofangreind einkenni, einkum hvað varðar dauða. Húðblæðingar sáust hjá tæplega helmingi barnanna við innlögn og greindust flest (76%) með N. meningitidis.
Skyntaugarheyrnartap greindist hjá 14% barna í okkar rannsókn en það er heldur hærra en erlendar rannsóknir hafa sýnt (3-10%) (27-29). Heyrnartap í okkar rannsókn var marktækt hærra við sýkingu af völdum S. pneumoniae og N. meningitidis heldur en Hib sem samræmist erlendum rannsóknum (12, 30, 31). Erlendar rannsóknir hafa sýnt að dexómetasón gjöf getur hugsanlega minnkað líkur á skyntaugarheyrnartapi við heilahimnubólgu af völdum Hib ef meðferð er hafin á undan eða samtímis sýklalyfjagjöf. Árangurinn er hins vegar óvissari við sýkingar af völdum annarra baktería (22, 30, 32, 33). Í okkar rannsókn kom ekki fram neinn munur á þeim sem fengu eða fengu ekki stera. Þetta kann að skýrast af því að sterar í okkar rannsókn voru ekki gefnir á skipulegan hátt, hvorki með tilliti til sýklalyfjagjafar, tegundar stera, skammtastærðar né meðferðarlengdar.
Heilahimnubólga af völdum baktería hjá börnum er alvarlegur sjúkdómur ef ekki er brugðist skjótt við. Tíðni hans hér á landi hefur farið minnkandi, einkum vegna tilkomu Hib bólusetningar árið 1989. Þótt búið sé að útrýma Hib, sem var einn af þremur aðalorsakavöldum heilahimnubólgu hjá börnum eldri en eins mánaðar, þá eru N. meningitidis og S. pneumoniae enn til staðar. Til að draga úr alvarlegum fylgikvillum heilahimnubólgu er nauðsynlegt að hefja meðferð eins fljótt og auðið er eftir byrjun einkenna. Ólíklegt er að hægt verði að koma sjúklingum fyrr inn á sjúkrahús en fram kom í okkar rannsókn þar sem helmingur barna var lagður inn á sjúkrahús <24 klukkustundum frá byrjun veikinda. Eina raunhæfa leiðin til að draga úr alvarlegum fylgikvillum þessara sýkinga er því að koma í veg fyrir sýkinguna. Frábær reynsla af Hib bóluefni hér á landi sem erlendis gefur góðar vonir að koma megi í veg fyrir alvarlegar sýkingar af völdum N. meningitidis og S. pneumoniae með bólusetningu. Prótíntengd bóluefni gegn N. meningitidis af hjúpgerð C og S. pneumoniae eru nýlega komin á markað en ekki komin í almenna notkun hér á landi enn sem komið er. Erlendar og innlendar rannsóknir hafa sýnt að þessi bóluefni eru örugg, ónæmisvekjandi og virk í ungum börnum (34-36) og þurfa heilbrigðisyfirvöld því að íhuga vandlega hvort ekki sé tímabært að hefja almenna bólusetningu með þessum bóluefnum hér á landi.
Þakkir
Sérstakar þakkir fyrir veitta aðstoð fær Jónas Logi Franklín fyrir aðstoð við tölvuvinnslu, Kristín E. Jónsdóttir læknir, starfsfólk skjalasafna sjúkrahúsanna þriggja, starfsfólk Heyrnar- og talmeinastöðvarinnar og taugagreiningardeildar Grensásdeildar Sjúkrahúss Reykjavíkur. Heimildir
1. Quagliarello VJ, Scheld WM. New perspectives on bacterial meningitis. Clin Infect Dis 1993; 17: 603-10.
2. Radetsky M. Duration of symptoms and outcome in bacterial meningitis: an analysis of causation and the implications of a delay in diagnosis. Pediatr Infect Dis 1992; 11: 694-8.
3. Jónsdóttir KE, Steingrímsson Ó, Ólafsson Ó. Immunisation of infants in Iceland against Haemophilus influenzae type b. [letter]. Lancet 1992; 340: 252-3.
4. Jónsdóttir KE, Hansen H, Guðbjörnsdóttir H, Guðmundsdóttir M, Ólafsson Ó, Jónasson M, et al. Epidemiology of Invasive Haemophilus influenzae b (Hib) disease in Iceland from 1974 and Impact of Vaccinaton Programme Launched in 1989. 9th Congress of Circumpolar Health Reykjavík 1993. Arctic Med Res 1994; 53/Suppl. 2: 619-21.
5. Jónsdóttir KE, Hansen H, Arnórsson VH, Laxdal Þ, Stefánsson M. Ungbarnabólusetning á Íslandi gegn Haemophilus influenzae af hjúpgerð b. Árangur eftir sex ára notkun PRP-D (ProHIBiT®). Læknablaðið 1996; 82: 32-8.
6. Claesson BA. Epidemiology of invasive Haemophilus influenzae type b disease in Scandinavia. Vaccine 1993; 11/Suppl 1: 30-3.
7. Arnórsson VA. Meningitis bacterialis í börnum - 15 ára uppgjör. Læknablaðið 1974; 58: 197-217.
8. Laxdal Þ. Meningitis bacterialis hjá börnum. 10 ára uppgjör frá barnadeild Landakotsspítala 1969-1978. Læknablaðið 1981; fylgirit 12: 47-57.
9. Jónsdóttir KE, Arnórsson VH, Laxdal Þ, Jónsson B. Bakteriell meningit i Island 1960-1989. Nordisk Medicin 1990; 105: 257-9.
10. Sigurðardóttir B, Björnsson ÓM, Jónsdóttir KE, Erlendsdóttir H, Guðmundsson S. Heilahimnubólga af völdum baktería hjá fullorðnum á Íslandi. Yfirlit 20 ára. Læknablaðið 1995; 81: 594-604.
11. Dagbjartsson A, Lúðvígsson P. Bacterial meningitis: diagnosis and initial antibiotic therapy. Pediatr Clin North Am 1987; 34: 219-30.
12. Klein JO, Feigin RD, McCracken GH. Report of the Task Force on Diagnosis and Management of Meningitis. Pediatrics 1986; 78/Suppl 5: 959-82.
13. Schuchat A, Wenger JD. Epidemiology of bacterial meningitis. Annales Nestlé 1997; 55: 79-91.
14. Gold R. Epidemiology of bacterial meningitis. Infect Dis Clin North Am 1999 Sep; 13(3): 515-25.
15. Schuchat A, Robinson K, Wenger JD, Harrison LH, Farley M, Reingold AL, et al. Bacterial meningitis in the United States in 1995. N Engl J Med 1997; 337: 970-6.
16. Caugant DA, Høiby A, Magnus P, Scheel O, Hoel T, Bjune G, et al. Asymptomatic Carriage of Neisseria meningitidis in a Randomly Sampled Population. J. Clin Microbiol 1994(2); 32: 323-30.
17. MacDonald NE, Halperin SA, Law BJ, Forrest B, Danzig LE, Granoff DM, et al. Induction of immunologic memory by conjugated as plain meningococcal C polysaccharide vaccine in toddlers. JAMA 1998; 280:1685-9.
18) Rosenstein N, Levine O, Taylor JP, Evans D, Plikaytis BD, Wenger JD, et al. Efficacy of meningoccocal vaccine and barriers to vaccination. JAMA 1998; 279: 435-9
19. English M, MacLennan JM, Bowen-Morris JM, Deeks J, Boardman M, Brown K, et al. A randimized, double blind, contolled trial of the immunogenecity and tolerability of a meningoccocal group C conjugate vaccine in young British infants. Vaccine 2001; 19: 1232-8
20. Schuchat A, Wenger JD. Prevention of bacterial meningitis. Annales Nestlé 1997; 55: 120-31.
21. Perkins BA, Jónsdóttir K, Briem H, Griffiths E, Plikaytis BD, Hoiby EA, et al. Immunogenicity of two efficacious outer membrane protein-based serogroup B meningococcal vaccines among young adults in Iceland. J Infect Dis 1998; 177: 683-91.
22. Schaad UB. Diagnosis and treatment of bacterial meningitis. Annales Nestlé 1997; 55: 103-10.
23. Nadol JB. Hearing loss as a sequela of meningitis. Laryngoscope 1978; 739-55.
24. Fortnum HM. Hearing impairment after bacterial meningitis: a review. Arch Dis Child 1992; 67: 1128-33.
25. Grimwood K, Anderson VA, Bond L, Catroppa C, Hore RL, Keir EH, et al. Adverse outcomes of bacterial meningitis in school-age survivors. Pediatrics 1995; 95: 646-56.
26. Külahli, Í, Öztürk M, Bilen Ç, Cüreoglu S, Merhametsiz A, Çagil N. Evaluation of hearing loss with auditory brainstem responses in the early and late period of bacterial meningitis in children. J Laryngol Otol 1997; 111: 223-7.
27. Tarlow MJ, Winter AJ, Comis SD, Osborne MP. Sequelae of bacterial meningitis. Annales Nestlé 1997; 55: 111-9.
28. Vienny H, Despland PA, Lütschg J, Deonna T, Dutoit-Marco ML, Gander C. Early Diagnosis and Evolution of Deafness in Childhood Bacterial Meningitis: A Study Using Brainstem Auditory Evoked Potentials. Pediatrics 1984; 73: 579-86.
29. Kaplan SL, Catlin FI, Weaver T, Feigin RD. Onset of Hearing Loss in Children with Bacterial Meningitis. Pediatrics 1984; 73: 575-8.
30. Coyle PK. Glucocorticoids in central nervous system bacterial infection. Arch Neurol 1999; 56: 796-801.
31. Dodge PR, Davis H, Feigin RD, Holmes SJ, Kaplan SL, Jubelirer DP, et al. Prospective evaluation of hearing impairment as a sequela of acute bacterial meningitis. N Engl J Med 1984; 311: 869-74.
32. McIntyre PB, Berkey C, King SM, Schaad UB, Kilpi T, Kanra GY, et al. Dexamethasone as Adjunctive Therapy in Bacterial Meningitis. JAMA 1997; 278: 925-31.
33. Kaul A, Chandwani S. Dexamethasone in Bacterial Meningitis: To Use or Not to Use? Ind J Ped 1996; 63: 583-9.
34. Black S, Shinefield H, Fireman B, Black S, Shinefield H, Fireman B, et al. Efficacy, safety and immunogenicity of heptavalent pneumococcal conjugate vaccine in children. Northern California Kaiser Permanente Vaccine Study Center Group. Pediatr Infect Dis J 2000; 19: 187-9.
35. English M, MacLennan JM, Bowen-Morris JM, Deeks J, Boardman M, Brown K, et al. A randomised, double-blind, controlled trial of the immunogenicity and tolerability of a meningococcal group C conjugate vaccine in young British infants. Vaccine 2001; 19: 1232-8,
36. Sigurðardóttir S, Guðnason Þ, Kristinsson KG, Kjartansson S, Davíðsdóttir K, Ingólfsdóttir G, et al. Safety and Immunogenicity of two different formulations of 11-valent pneumococcal polysaccharide conjugate vaccines, F3 and F3bis in healthy Icelandic infants. Abstract P50. Symposium on Pneumococci and Pneumococcal Diseases. Sun City South Africa, 19-23 Marck 2000.