Fræðigreinar
Eitilfrumuæxli í briskirtli sem orsök stíflugulu
Ágrip
Eitilfrumukrabbamein (lymphoma) upprunnið í briskirtli er afar sjaldgæft krabbamein. Líkt og kirtilkrabbamein í briskirtilhöfði getur það orsakað stíflugulu og kviðverki. Horfur eitilfrumuæxlanna eru hins vegar miklu betri þar sem þau svara yfirleitt vel meðferð með frumudrepandi lyfjum og geislun. Lýst er fyrsta tilfellinu sem greinst hefur hér á landi. Tilfellið sýnir hversu mikilvægt er að fá gott vefsýni fyrir rétta greiningu.
English Summary |
| Hauksson IÞ, Guðbjartsson T, Hrafnkelsson J, Sigurðsson F, Magnússon J Primary pancreatic lymphoma causing obstructive jaundice in a 71 year old man. A case report and review of the literature. Læknablaðið 2002; 88: 189-92 Primary lymphoma of the pancreas is a very rare disease. They are difficult to diagnose and have good prognosis, due to their sensitivity to chemotherapy and radiation. As compared to the more common pancreatic adenocarcinomas which usually have bad prognosis. Histological diagnosis relies on good biopsy. We report a case of primary pancreatic non-Hodgkin´s lymphoma diagnosed in a 71 year old icteric man. Chemotherapy and radiation therapy was started after relieving the jaundice with a PTC-introduced stent through the pancreatic part of the choledochus. This is the first reported case of pancreatic lymphoma in Iceland. Key words: pancreatic lymphoma, obstructive jaundice, ERCP, PTC. Correspondance: Ingi Þór Hauksson, ingithor@li.is and Tómas Guðbjartsson, tomasgudbjartsson@hotmail.com |
Sjúkratilfelli
71 árs gamall karlmaður var lagður inn á handlækningadeild Landspítala í júlí 1999 vegna mánaðar langrar sögu um gulu og versnandi kviðverki. Hann var hraustur áður en hafði haft háþrýsting og vægt hækkaða blóðfitu.Þremur mánuðum fyrir innlögn var hann á ferðalagi á Spáni og veiktist þá af niðurgangi sem rakinn var til matareitrunar og veikindin gengu yfir með vökvameðferð. Hann leitaði einnig til læknis tveimur vikum fyrir innlögn vegna takverks, hita og kviðverkja. Vegna gruns um lungnabólgu var hafin breiðvirk sýklalyfjameðferð.
Viku síðar voru kviðverkir orðnir meira áberandi auk þess sem ógleði gerði vart við sig. Matarlyst hélst þó góð og þyngd var óbreytt. Um svipað leyti tók eiginkona hans eftir gulum húðlit og gulum augnhvítum. Síðar gerðu rauðleit útbrot á bol og útlimum vart við sig sem fylgdi mikill kláði. Hægðir urðu jafnframt áberandi ljósar og fljótandi og þvag dökkleitt.
Á bráðamóttöku sýndi skoðun hraustlegan mann í eðlilegum holdum sem ekki var illa haldinn af verkjum eða meðtekinn. Lífsmörk voru eðlileg en hiti 37,9°C. Húð og augnhvítur voru áberandi gular og dreifð eymsli um ofanverðan kvið án teikna um lífhimnubólgu eða líffærastækkanir.
Blóðrannsóknir við komu sýndu eðlilegan blóðhag og deilitalningu en C-reaktívt prótein (CRP) var vægt hækkað (30). Lifrarpróf sýndu hækkun sem samrýndist stíflugulu auk þess sem bæði amylasi og lípasi voru verulega hækkaðir.
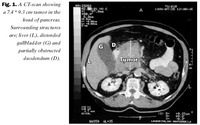
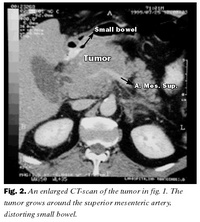
Maðurinn var lagður inn til frekari rannsókna. Vinnugreining var briskirtilbólga í kjölfar gallgangastíflu af völdum gallsteina. Gerð var ómskoðun af gallvegum og briskirtli. Ekki var hægt að sjá gallsteina en gallvegir reyndust áberandi víðir í lifur (mesta vídd 1,4 cm) og þétt fyrirferð sást í briskirtilshöfði. Við sneiðmyndir af efri hluta kviðarhols kom í ljós 7,4 x 9,3 cm æxli í brishöfði með vöxt umhverfis a. mesenterica superior og þrýsti æxlið á skeifugörn (myndir 1 og 2). Ekki sáust aðrar líffæra- eða eitilstækkanir né teikn um meinvörp í kviðarholi.
Fyrirhugað var að gera skeifugarnarspeglun til að meta orsök og staðsetja stíflu og létta um leið á gulunni með því að koma á rennsli milli gallgangs og skeifugarnar með stoðlegg (stent) upp í gallgang (endoscopic retrograde choledochography (ERC)). Vegna þrengingar í öðrum hluta skeifugarnar reyndist ekki unnt að komast að gallgangaopinu en í staðinn voru tekin sýni gegnum skeifugarnarvegginn við fyrirferðina.
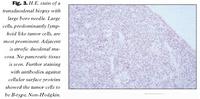
Smásjárskoðun sýndi að ekki var um kirtilfrumukrabbamein að ræða heldur eitilfrumuæxli af Non-Hodgkin (NHL) af stórfrumugerð og dreift vaxandi.
Yfirborðslægar eitlastækkanir þreifuðust ekki. Stigun sjúkdómsins með sneiðmyndatöku af brjóstholssvæði og kviðarholi sýndi ekki frekari meinsemdir. Beinmergur (aspirat) reyndist eðlilegur ef frá er skilin væg frumufjölgun á forstigsfrumum rauðra blóðkorna og væg aukning á sýrusæknum frumum (eosinophil) og eitilfrumum. Vefsýni úr beinmerg (beinsýni) sýndi ekki merki eitilfrumuæxlis.
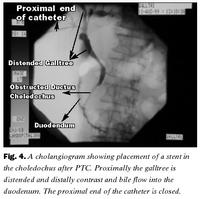
Æxlið þótti ekki skurðtækt á þessu stigi. Til að létta á gallstíflunni tókst að koma fyrir stoðlegg í gallpípu (choledochus) í gegnum stífluna með hjálp ómstýrðrar ástungu í gegnum kviðvegg. Þannig komst á gallflæði frá lifur í skeifugörn (PTC, percutaneous transhepatic colangiography).
Við þetta létti gallstíflunni og bilirubin og önnur lifrarpróf lækkuðu umtalsvert á þremur vikum og héldu áfram að lækka eftir að lyfjameðferð var hafin. Til að byrja með voru gefnir stórir skammtar af sterum, (prednisólón). Stoðleggurinn rann til baka þegar stíflunni létti og um svipað leyti hófst meðferð með frumudrepandi lyfjum. Meðferð samanstóð af cyklofosfamíði, adriamycíni, vincristíni og prednisólóni (CHOP-kúr) og voru þessi lyf gefin í sex skipti í æð með þriggja vikna millibili. Þegar eftir þrjá kúra sást á sneiðmyndum umtalsverð minnkun á æxlisvef og eftir sex skipti var nánast allt æxlið horfið.
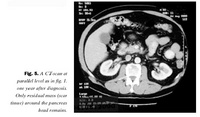
Í framhaldi af lokinni lyfjameðferð, fimm mánuðum frá greiningu, var geislameðferð gefin staðbundið á kvið með samtals 30 G, 2 G í senn í alls 15 skipti á þremur vikum. Í dag eru rúmlega tvö ár liðin frá greiningu. Á þessu stigi bendir ekkert til endurkomu sjúkdóms (mynd 5) og sjúklingurinn er við góða heilsu og fulla starfsgetu, blóðhagur og lifrarpróf hafa lagast að fullu.
Stíflugula (obstructive jaundice) er langoftast af völdum gallsteina í gallpípu en kirtilkrabbamein í briskirtilhöfði, æxli í gallgöngum eða papilla Vateri eru aðrar vel þekktar orsakir (1-4, 6, 11). Blöðrumyndun í briskirtli og þrengingar á neðri gallvegum af völdum læknisfræðilegra inngripa eða meðfæddir gallar eru jafnframt vel þekktar orsakir stíflugulu, sem og briskirtilbólga (1, 2). Sjaldgæfari orsök eru svokölluð MALT-oma (mucosa associated lymphoid tissue) sem eru eitilfrumuæxli upprunnin í slímhúð meltingarvegar og þá oftast í slímhúð magans (5). Eitilfrumuæxli upprunnin í sjálfum briskirtlinum eru mjög sjaldséð orsök stíflugulu en þau geta einnig valdið briskirtilbólgu og kviðverkjum (7-9). Eitilfrumuæxlin geta bæði verið af Hodgkins gerð eða NHL, en þau síðarnefndu greinast oftar í briskirtlinum (>90%) (7-9).
Eitilfrumuæxli eru einungis 0,2% af illkynja æxlum í briskirtli og færri en 0,7% af öllum NHL eitilfrumuæxlum (12). Allt að 40% NHL eitilfrumuæxla greinast í öðrum vefjum en eitilvef (extranodal), langoftast í meltingarvegi. Til dæmis getur eitlastækkun í hilus lifrar valdið gulu og vel þekkt er að eitilfrumuæxli í nágrenni briskirtils, til dæmis í ampulla of Vater, vaxi yfir á briskirtil og aðra nálæga vefi (11).
Við leit á Medline fundust 38 sjúkratilfelli af eitilfrumuæxlum sem upprunnin eru í briskirtli, enda þótt í nokkrum þessara tilfella leiki vafi á því hvort þau séu í raun upprunnin í briskirtli eða nálægum eitilvef (7-9, 12, 13).
Ef okkar tilfelli er talið með þá eru konur ívið fleiri, eða 21, en 17 karlar. Meðalaldur við greiningu er 65 ár (bil 27-78 ár) (7-9, 12).
Kviðverkir og stíflugula eru algengustu einkennin en ógleði og uppköst með eða án megrunar og ef til vill þreifanleg fyrirferð í kvið eru einnig vel þekkt klínísk einkenni (7-9, 12). Samanborið við kirtilkrabbamein, þar sem einkenni hafa yfirleitt staðið í að minnsta kosti fjóra mánuði fyrir greiningu, þá hafa flestir þessara sjúklinga haft einkenni skemur en sex vikur fyrir greiningu (10). Einkenni eru þó svipuð nema hvað megrun og sérstaklega skinuholsvökvi (ascites) sjást miklu oftar við kirtilkrabbamein (7-10, 13, 14).
Eitilfrumuæxli í briskirtli er erfitt að greina klínískt. Nær ógjörningur er að greina slík æxli með skoðun einni. Til að aðgreina staðbundið eitilfrumuæxli í briskirtilhöfði frá kirtilkrabbameini þarf auk myndgreiningarannsókna marktækt vefjasýni (15-20). Stórt æxli í brishöfði (>7 cm) sem ekki vex yfir í a/v. mesenterica superior bendir þó til eitilfrumuæxlis, sérstaklega ef milta er stórt og engar eitlastækkanir eru fyrir hendi annars staðar í kviðar- og/eða brjóstholi (15).
Nálarástunga með hjálp sneiðmynda og/eða ómskoðunar er ein leið til að greina þessi æxli og kemur til greina ef grunur um eitilfrumuæxli vaknar við myndrannsóknir (18, 19). Eitilfrumuæxli getur þó verið erfitt að greina í litlum vefjasýnum (20) og oft fæst greiningin ekki fyrr en við holskurð (laparotomy) (21-23, 37). Í þessu tilfelli var tekið vefjasýni við skeifugarnarspeglun. Eitilfrumuaæxli í briskirtli hefur áður verið greint með þessum hætti en mörg dæmi eru þar sem skeifugarnarspeglun með gallvegaþræðingu (ERC) hefur ekki verið framkvæmanleg í þessum hópi sjúklinga eða fínnálarsýni hafi verið rangt túlkað (falskt neikvætt eða ekki einkennandi) (20-23, 31). Kostur við ERC er að hægt er að létta á gulunni með því að koma fyrir stoðlegg í gallpípu (40-42). Í þessu tilfelli tókst það ekki þar sem ekki var hægt að koma holsjánni að papilla Vateri. Í staðinn var stoðlegg komið fyrir í gallvegum með ástungu í gegnum kviðvegg og lifur (PTC) (42). Þannig var létt á gulunni án þess að grípa til skurðaðgerðar og hægt var að byrja meðferð með frumudrepandi lyfjum skömmu síðar. Sterarnir minnkuðu æxlið með því að slá á bólgu og áttu þátt í því að leggurinn rann út eftir þrjár vikur.
Krabbameinslyf eru uppistaðan í meðferð eitilfrumukrabbameins (24) en í völdum tilvikum er bætt við geislameðferð á æxlið, einkum ef það er stórt (25). CHOP-kúr (sjá áður) er hefðbundin meðferð (24) og má gera ráð fyrir að meirihluti svari meðferðinni og að miðtala lifunar sé að minnsta kosti tvö ár (24-26). Þar sem töluverður hluti sjúklinga með eitilfrumuæxli í briskirtli svarar illa lyfjameðferð telja sumir að fjarlægja eigi sem mest af æxlinu með skurðaðgerð (32, 33, 38). Um þetta eru þó skiptar skoðanir og margir telja skurðaðgerð óþarfa (27). Æxlið í okkar tilfelli var talið óskurðtækt í byrjun vegna hugsanlegs æxlisvaxtar í vena portae og í kringum upptök art. mesenterica superior. Það svaraði hins vegar mjög vel steragjöf og krabbameinlyfjameðferð og því var ekki talin ástæða til skurðmeðferðar þótt brottnám á briskirtlinum (til dæmis afbrigði af Whipple-aðgerð, sjá síðar) hefði sennilega verið hægt að framkvæma eftir lyfjagjöfina (39). Í þessu sambandi verður að hafa í huga að erfitt er að leggja mat á árangur meðferðar við eitilfrumukrabbamein í brisi þar sem svo fáum tilfellum hefur verið lýst áður.
Lífshorfur eitilfrumuæxla í briskirtli eru þó mun betri en kirtilfrumukrabbameina. Þar eru einungis 10-15% sjúklinga skurðtækir og má gera ráð fyrir að í mesta lagi 10% sjúklinga séu á lífi 5 árum eftir briskirtilbrottnám (Whipples-aðgerð) (32-36, 44) sem er viðamikil skurðaðgerð með allt að 2-10% skurðdauða og oft alvarlega fylgikvilla (33-37, 43).
Lokaorð
Þetta tilfelli sýnir vel að það sem í fyrstu virtist ólæknandi sjúkdómur eins og myndgreiningarrannsóknir bentu til getur þrátt fyrir allt verið læknanlegt, jafnvel án þess að til viðamikillar skurðaðgerðar þurfi að koma. Í sumum tilvikum, þar sem fyrirferð í briskirtli er án meinsemda annars staðar, er mikilvægt að ná góðu vefsýni fyrir frekara mat, rétta greiningu og meðferðaráætlun. Þakkir
Halldóri K. Valdimarssyni ljósmyndara á Landspítala er þökkuð aðstoð við myndir í greinina. Einnig fá Kristrún Benediktsdóttir læknir á Rannsóknarstofu háskólans í meinafræði og Einar Jónmundsson læknir á röntgendeild Landspítala Hringbraut þakkir fyrir veitta aðstoð.Heimildir
1. Extrahepatic biliary obstruction: systemic effects, diagnosis and manegement. In: Oxford Textbook of Clinical Hepatology. Eds. McIntyre N Denhamon JP, Birchner J, Rizzetto M, Rodes J. Oxford 1991; 1139.2. Barkun JS, Barkun AN. Scientific american surgery 2000. Jaundice, approach to the jaundiced patient. CD-ROM, Chapter 5.
3. Yamaguchi K, Enjoji M. Carcinoma of the ampulla of vater. A clinicopathologic study and pathological staging of 109 cases of carcinoma and 5 cases of adenoma. Cancer 1987; 59: 505-16.
4. Tompkins RK, Saunders K, Roslyn JJ, Longwire WP Jr. Changing patterns in diagnosis and management of bile duct canser. Ann Surg 1990; 211: 614-20.
5. Isaacson P, Wright DH. Extranodal malignant lymphoma arising from mucosa-associated lymphoid tissue. Cancer 1984; 53 :2515-24.
6. Misdraji J, Fernandez del Castillo C, Ferry JA. Follicle center lymphoma of the ampulla of Vater presenting with jaundice: report of a case. Am J Surg Pathol 1997; 21; 484-8.
7. Mofredj A, Cadranel JF, Cazier A, Traore I, Coutarel P, Levy P. [Malignant pancreatic non-hodgkin's lymphoma manifesting as severe acute pancreatitis.] Gastroenterol Clin Biol 1999; 23: 528-31. Á frönsku.
8. Cappell MS, Yao F, Cho KC, Axiotis CA. Lymphoma predominantly involving the pancreas. Dig Dis Sci 1989; 34: 942-7.
9. Pecorari P, Gorji N, Melato M. Primary non-Hodgkin´s lymphoma of the head of the pancreas: a case report and review of literature. Oncol Rep 1999; 6: 1111-5.
10. Baylor SM, Berg JW. Cross-classification and survival characteristics of 5,000 cases of cancer of the pancreas. J Surg Oncol 1973; 5: 335-58.
11. Pawade J, Lee CS, Ellis DW, Vellar ID, Rode J. Primary lymphoma of the ampulla of Vater. Cancer 1994; 73: 2083-6.
12. Scully RE, Mark EJ, McNeely BU. Case records of the Massachussetts general hospital (case 11-1985): N Engl J Med 1985; 312: 706-11.
13. Ahlgreen JD. Epidemiology and risk factors in pancreatic cancer. Seminar in oncology 1996; 241-50.
14. Arnar DO, Theodors A, Isaksson HJ, Gunnlaugsson GH, Tulinius H, Johannsson H, Kjartansson S. Cancer of the pancreas in Iceland. An epidemiologic and clinical study, 1974-85. Scand J Gastroenterol 1991; 26: 724-30.
15. Cario E, Runzi M, Metz K, Layer P, Goebell H. Diagnostic dilemma in pancreatic lymphoma. Case report and review. Int J Pancreatol 1997; 22: 67-71.
16. Webb TH, Lillemoe KD, Pitt HA, Jones RJ, Cameron JL. Pancreatic lymphoma. Is surgery mandatory for diagnosis or treatment? Ann Surg 1989; 209: 25-30.
17. Prayer L, Schurawitzki H, Mallek R, Mostbeck G. CT in pancreatic involvement of non-Hodgkin lymphoma. Acta Radiol 1992; 33: 123-7.
18. Tikkakoski T, Siniluoto T, Paivansalo M, Typpo T, Turunen J, Apaja-Sarkkinen M. Diagnostic accuracy of ultrasound-guided fine-needle pancreatic biopsy. Rofo Fortschr Geb Rontgenstr Neuen Bildgeb Verfahr 1992; 156: 178-81.
19. Dinkel E, Helwig A, Jager B, Ruckauer K, Scholmerich J, Hauenstein KH, Wimmer B. [Computed tomographic-guided fine-needle biopsy of the pancreas for histology determination.] Radiologe 1990; 30: 420-4. Á þýsku.
20. Ackerman NB, Aust JC, Bredenberg CE, Hanson VA Jr, Rogers LS. Problems in differentiating between panceratic lymphoma and anaplastic carcinoma and their management. Ann Surg 1976; 184: 705-8.
21. Borrowdale R, Strong RW. Primary lymphoma of the pancreas. Aust N Z J Surg 1994; 64: 444-6.
22. Brown PC, Hart MJ, White TT. Pancreatic lymphoma, diagnosis and management. Int J Pancreatol 1987; 2: 93-9.
23. Gawdat K, Howe K. Pancreatic lymphoma. J Clin Gastroenterol 1993; 16: 258-60.
24. Fisher RI, Gaynor ER, Dahlberg S, Oken MM, Grogan TM, Mize EM, et al. Comparison of a standard regimen (CHOP) with three intensive chemotherapy regimens for advanced non-Hodgkin´s lymphoma. N Engl J Med 1993; 328: 1002-6.
25. Miller TP, Dahlberg S, Cassady JR, Adelstein DJ, Spier CM, Grogan TM, et al. Chemotherapy alone compared with chemotherapy plus radiotherapy for localized intermediate- and high-grade non-Hodgkin's lymphoma. N Engl J Med 1998; 339: 21-6.
26. Fisher RI, De Vita VT, Young RC. Advances in the treatment of diffuse aggressive lymphomas. In RJ Ford, LM Fuller, FB Hagemeister (eds.). University of Texas (Houston) M.D. Anderson Clinical Conference on Cancer, 1984; 27: 377-90.
27. Shipp M. Prognostic factors in aggressiv non Hodgkins lymphoma, who has "high risk" disease ?. Blood 1994; 83: 1165-73.
28. International non Hodgkins lymphoma prognostic factors project: A predictive model for aggressive non Hodgkins lymphoma. NEJM 1993; 329 : 987.
29. James JA, Milligan DW, Morgan GJ, Crocker J. Familial pancreatic lymphoma. J Clin Pathol 1998; 51:80-82.
30. Summary of Pancreas Club Meeting. Am J Surg 1992; 164:315-320.
31. Benning TL, Silverman JF, Berns LA, Geisinger KR. Fine needle aspiration of metastatic and hematologic malignancies clinically mimicking pancreatic carcinoma. Acta Cytol 1992; 36: 471-6.
32. Whipple AO. The rationale for radical surgery for cancer of the pancreas and ampullay region. Ann Surg 1941; 114: 612.
33. Conrad A, Rios G, Cole D, Adams D, Leveen M, O´Brien P, et al. Trends in indications and outcomes in the Whipple procedure over a 40-year period. Am Surg 1999; 65: 889-93.
34. Birkmeyer JD, Finlayson SR, Tosteson AN, Sharp SM, Warshaw AL, Fisher ES. Effect of hospital volume on in-hospital mortality with pancreaticoduodenectomy. Surgery 1999; 125: 250-6.
35. Lillemoe KD, Cameron JL, Yeo CJ, Sohn TA, Nakeeb A, Sauter PK, et al. Pancreaticoduodenectomy. Does it have a role in the palliation of pancreatic cancer? Ann Surg 1996; 223: 718-25.
36. Gudjonson B. Critical look at resection for pancreatic cancer. Lancet 1996; 348; 1676.
37. Yeo CJ, Cameron JL, Lillemoe KD, Sitzmann JV, Hruban RH, Goodman SN, et al. Pancreaticoduodenectomy for cancer of the head of the pancreas. 201 patients. Ann Surg 1995; 221: 721-31.
38. Romaguera J, Velasques W, Silvermintz K et. al. Surgical debukling is associated with improved survival in stage 1-2 large cell lymphoma. Cancer 1990; 66: 267.
39. Moossa AR. Pancreatic cancer: approach to diagnosis. Selection for surgery and choice of operation. Cancer 1982; 50: 2689-98.
40. Rege RV. Adverse effects of biliary obstruction: implications for treatment of patients with obstructive jaundice. AJR Am J Roentgenol 1995; 164: 287-93.
41. Smith AC , Dowsett JF, Russel RC, Hatfield AR, Cotton PB. Randomised trial of endoscopic stenting versus surgical bypass in malignant low bileduct obstruction. Lancet 1994; 344: 1655-60.
42. McPherson GA, Benjamin IS, Hodgson HJ, Bowley NB, Allison DJ, Blumgart LH. Pre-operative percutaneous transhepatic biliary drainage: the results of a controlled trial. Br J Surg 1984; 71: 371-5.
43. Hanyu F. One thousand pancreatoduodenectomies at a single institution. In: Hanyu F Takasaki K (eds) Pancreaticoduodenectomy. Springer Tokyo 1997; 13-21.
44. Crist DW, Sitzmann JV, Cameron JL. Improved hospital morbidity, mortality, and survival after Whipple procedure. Ann Surg 1987; 206: 358-65.