Fræðigreinar
Yfirlit árangurs eftir brjóstaminnkunaraðgerðir, framkvæmdar á Landspítala Hringbraut 1984-1993
Ágrip
Brjóstaminnkun er viðurkennd og áhrifarík aðgerð til að lina þjáningar kvenna með ofvöxt í brjóstum (Hyperplasia mammae/Macromastia). Þetta er ein algengasta aðgerð sem lýtalæknar framkvæma í dag.Tilgangur: Að kanna árangur eftir brjóstaminnkunaraðgerðir sem framkvæmdar voru á lýtalækningadeild Landspítalans á tíu ára tímabili, 1984-1993, með aftursærri og lýsandi rannsókn.
Efniviður og aðferðir: Þrír lýtalæknar framkvæmdu flestar aðgerðirnar, eða 248 (96%), og notuðu mismunandi aðferðir við framkvæmd þeirra.
Rannsóknin var tvíþætt, annars vegar var farið í gegnum sjúkraskrár allra þeirra 277 kvenna sem leituðu til lýtalækna á Landspítalanum vegna stórra brjósta og gengist höfðu undir brjóstaminnkun á báðum brjóstum. Skráðar voru margþættar upplýsingar um sjúklingana, aðgerðina og árangur, sérstaklega með tilliti til fylgikvilla. Hins vegar var sendur spurningalisti til þeirra kvenna sem tóku þátt í rannsókninni. Helst var spurt um einkenni fyrir aðgerð, hvernig þær upplifðu aðgerðina (galla og kosti) og síðast en ekki síst árangur aðgerðar að þeirra mati. 258 konur tóku því þátt í rannsókninni (19 féllu úr), en 195 (75,5%) þeirra svöruðu spurningalistanum.
Niðurstöður: 28 sjúklingar (11,5%) fengu meiriháttar fylgikvilla eftir aðgerð, en 28,5% sjúklinga fengu minniháttar fylgikvilla. Allir minniháttar fylgikvillar greru á fáum vikum en hugsanlegt er að læknarnir hafi verið misduglegir við að skrá þá. Af alvarlegum fylgikvillum þurfti helmingur í bráða enduraðgerð vegna blæðingar og hinn helmingurinn í síðkomna enduraðgerð vegna annarra fylgikvilla.
Algengasti fylgikvillinn var drep í húð (39% af fylgikvillum). Aðrir algengir fylgikvillar voru sár (18,5%), blæðing (15,5%), sýking (11,5%), og gliðnun (8%). Alvarlegir fylgikvillar eftir skurðlæknum voru á bilinu 9% til 14,5%.
Niðurstöður spurningalistans voru þær helstar að 94% sjúklinga höfðu líkamleg einkenni og þar af 82% með bæði líkamleg og sálræn vandamál fyrir aðgerð. 81% kvennanna fannst árangur aðgerðar vera góður eða mjög góður. 44% kvennanna fannst helstu gallar aðgerðarinnar vera ör en aðeins 14,5% höfðu gengist undir enduraðgerð vegna þess.
84% fannst aðgerðin hafa skilað tilætluðum árangri að öllu (50%) eða verulegu leyti (34%). 91,5% kvennanna mundu ráðleggja öðrum konum með stór brjóst aðgerð ef þær yrðu spurðar. 66% kvennanna sögðu stór brjóst vera ættgeng hjá þeim.
Ályktanir: Niðurstöður þessarar rannsóknar sýna að brjóstaminnkun er áhrifarík aðgerð til að lina þjáningar kvenna með ofvöxt í brjóstum og að allflestar konur eru ánægðar með árangurinn, þrátt fyrir fylgikvillana.
English Summary |
| Knútsson K, Einarsson Ó Reduction mammaplasty in Reykjavik, Iceland 1984-1993; An outcome analysis Læknablaðið 2002; 88: 915-9 Breast reduction is an established and effective operation in reducing symptoms of macromastia (Hyperplasia mammae). This is one of the most common operation done by plastic surgeons today. Objective: The purpose of this retrospective descriptive analysis was to determine the results of bilateral reduction mammaplasty in the period 1984-1993, at the department of Plastic Surgery, National University Hospital, Reykjavík, Iceland. Material and methods: Three plastic surgeons performed most of the operations (96%) and used different operation methods. Data from 277 patient charts was reviewed, and a total of 258 women were included in the study. Calculation of the complication rate was made for the whole group and each surgeon. A questionnaire form was sent to all of the 258 women that underwent bilateral reduction mammaplasty due to macromastia. Preoperative symptoms, the experience of the operation and lastly the patients opinion of the overall result of the operation were evalueted. 195 (75.5%) of the patients responded. Results: 28 patients or 11.5% had major complications (needed reoperation) and 69 patients or 28.5% had minor complications. The minor complications healed in a short time (a few weeks), but it is possible that the surgeons did not register all the minor complications equally. Of the major complications half needed reoperation within the first two days because of bleeding/hematoma and the other half needed reoperation later for other resons. The rate of major complications varied from 9% to 14.5% between the surgeons. The most common complication was necrosis of the skin (39% of the complications). Other common complications were minor wounds (18.5%), bleedings (15.5%), infections (11.5%), and dehiscence (8%). Data from the questionnaire indicated that 94% of the patients had physical symptoms and 82% had also emotional symptoms preoperatively. 81% thought the overall result was very good or good. 44% of the patients thought the main disadvantage of the operation was scar appearance. 84% thought the operation met their expectations in all (50%) or most regards (34%). 91.5% of the women would recommend operation to a friend. 66% said that macromastia was in the family. Conclusion: The overall results of this study indicate that reduction mammaplasty is an effective method in relieving symptoms due to macromastia and that, despite the complications, the majority of the operated women were pleased with the results. Keywords: reduction mammaplasty, breast reduction. Correspondence: Kári Knútsson, kari.knutsson@sha.is |
Inngangur
Ofvöxtur í brjóstum er ástand/sjúkdómur sem virðist nokkuð algengur og oft liggja í ættum. Margar af þessum konum fá stór brjóst fljótlega eftir kynþroska og oftar en ekki stækka brjóstin með árunum og fjölda barneigna. Óþægindi vegna stórra brjósta eru vel þekkt (1, 2). Þessar konur hafa oft veruleg líkamleg einkenni en algengustu kvartanirnar eru verkir/óþægindi í hnakka, öxlum og baki (1). Þetta leiðir oft til þess að konurnar verða lotnar í baki og herðum (1). Aðrar afleiðingar eru tíðir höfuðverkir (1). Önnur einkenni, svo sem fyrirferð brjóstanna, exem undir brjóstum og skora í öxlum undan brjóstahaldara, eru vel þekkt (2). Fjölmörgum aðferðum við brjóstaminnkanir hefur verið lýst í vísindaritum og bókum sem hafa sýnt fram á góðan árangur (1-21). Mismunurinn er fólginn í hvernig stilkurinn sem geirvartan er flutt á er hannaður.Tilgangur rannsóknarinnar var því að kanna árangur aðgerðar eftir upplýsingum sem fram koma annars vegar í sjúkraskrám og hins vegar frá sjúklingum sjálfum með spurningalistum.
Efniviður og aðferðir
Rannsóknin var afturvirk og náði yfir tíu ára tímabil, 1984-1993. Farið var í gegnum sjúkraskrár allra kvenna sem höfðu leitað til lýtalækna á Landspítalanum á umræddu tímabili og gengist undir brjóstaminnkunaraðgerð vegna ofvaxtar í brjóstum. Skráðar voru upplýsingar frá sjúkraskrám, svo sem aldur, hæð og þyngd. Að auki voru skráðar upplýsingar um aðferð við brjóstaminnkun, aðgerðartíma, magn brjóstvefjar sem fjarlægður var, hversu mikið blæddi í kera og innlagnatíma. Síðast en ekki síst voru skráðir fylgikvillar sem komu í kjölfar aðgerðar. Fylgikvillum var skipt í tvennt, minniháttar fylgikvillar í skurðsári sem greru án enduraðgerða og meiriháttar fylgikvillar í skurðsári sem þörfnuðust enduraðgerða. Öll minniháttar sár voru skráð sem fylgikvilli.
Tölulegar upplýsingar um samsetningu sjúklingahóps hvers sérfræðings og heildarhópsins eru gefnar í töflum 1 og 3. Hóparnir voru bornir saman með Kruskal-Wallis- og Mann-Whitney-prófunum. Munur telst marktækur ef p<0,05.
Árið 1995 sendur var spurningalisti til þeirra kvenna sem náðist í og síðan hringt til þeirra sem ekki sendu inn svör. Alls var farið í gegnum 277 sjúkraskrár en af þeim höfðu átta látist á tímabilinu en 11 flutt erlendis og náðist ekki í þær konur.
258 konur fengu því spurningalistann sendan heim en 195 konur, eða 75,5%, svöruðu spurningunum (meðtaldar þær 30 konur sem hringt var til).
Afdrif þeirra 63 kvenna (með tilliti til fylgikvilla) sem ekki svöruðu voru ekki athuguð sérstaklega.
Það ber einnig að undirstrika að niðurstöður frá spurningalistum annars vegar og sjúkraskrám hins vegar voru ekki bornar saman hjá einstaka sjúklingum.
Um er að ræða tvo rannsóknarhópa - hóp 258 sjúklinga þar sem upplýsingar um árangur aðgerðar voru fengnar frá sjúkraskrám, og hóp 195 sjúklinga sem svöruðu spurningalistum.
Á spurningalistanum var leitað svara við eftirfarandi atriðum:
1. líkamleg einkenni fyrir aðgerð
2. sálræn vandamál fyrir aðgerð
3. ættgengi
4. aðrar úrlausnir fyrir aðgerð, til dæmis megrun, sérhannaðir brjóstahaldarar og fleira
5. árangur aðgerðar
6. helstu kostir aðgerðar
7. helstu gallar aðgerðar
8. útlit öra
9. þurfti/þarf að laga örin?
10. hefur aðgerð skilað þeim árangri sem vonast var til?
11. hefur sjúklingur orðið fyrir varanlegu lýti vegna aðgerðar?
12. hve lengi frá vinnu/námi/heimilisstörfum?
13. mundi sjúklingur ráðleggja öðrum með sama vandamál að fara í svona aðgerð?
Niðurstöður úr sjúkraskrám:
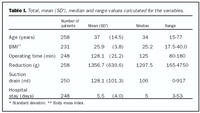
Tafla I sýnir mið- og meðalgildi ásamt dreifingu á helstu breytum, af öllum hópnum. Athugið að þýðið fyrir mismunandi breytur er breytilegt vegna einstakrar vöntunar á upplýsingum. 36 konur (14%) fengu blóðgjöf eftir aðgerð (ein til fimm einingar).
Þrír lýtalæknar framkvæmdu flestar aðgerðirnar, eða 248 (96,1%), einn framkvæmdi níu aðgerðir og annar eina aðgerð. Tveir þeir síðarnefndu eru ekki hafðir með þegar skurðlæknarnir eru bornir saman (tafla III).
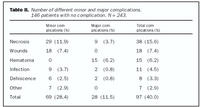
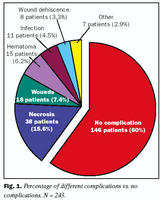
Upplýsingar um fylgikvilla vantaði hjá 15 (5,8%) kvennanna (engin göngudeildarnóta), oftast vegna búsetu langan veg frá Reykjavík. Þýðið sem útreikningar fylgikvilla byggist á er því 243 (mynd 1 og tafla II). 40 % af öllum hópnum (97 sjúklingar) fengu einhvern fylgikvilla eftir aðgerð. 69 sjúklingar fengu minniháttar fylgikvilla (28,4% af heildinni) og 28 sjúklingar meiriháttar fylgikvilla (11,5% af heildinni).
Algengasti fylgikvillinn var drep í húð, oftast undir brjóstinu þar sem flipar mætast eða í hluta/allri geirvörtunni (ekki nákvæmlega skráð). 38 sjúklingar, eða 15,6% af heildinni. Sáravandamál höfðu 18 sjúklingar, eða 7,4%.
Blæðingu strax eftir aðgerð höfðu 15 sjúklingar, eða 6,2%. Allir í þessum hóp þörfnuðust enduraðgerðar á fyrsta eða fyrstu sólarhringum eftir aðgerð. Blæðing er því algengasti alvarlegi fylgikvillinn. Minniháttar blæðingar voru ekki skráðar.
Sýkingavandamál höfðu 11 sjúklingar eða 4,5%. Nokkrir í þessum hóp höfðu fleiri en einn fylgikvilla (þó ekki tvískráðir). Gliðnun höfðu átta sjúklingar, eða 3,3% af fylgikvillum. Aðrir algengustu minniháttar fylgikvillar (2,9%) voru erting af saumum (þrír), fistlar (tveir) og fleira (tveir) en enginn þeirra þarfnaðist enduraðgerðar. 6% sjúklinganna voru skráðir með fleiri en einn fylgikvilla.
Þess má geta að í þessari rannsókn eru ljót ör ekki skilgreind sem fylgikvilli, enda eru þau að minnsta kosti stundum afleiðing ofannefndra fylgikvilla.
Mynd 1 sýnir glögglega hlutfall mismunandi fylgikvilla af öllum hópnum samanborið við enga fylgikvilla.
Tafla II sýnir algengi mismunandi minniháttar og meiriháttar fylgikvilla af öllum hópnum. Það ber að undirstrika að eingöngu þeir sjúklingar sem eru skráðir með meiriháttar fylgikvilla (samtals 28) þurftu að fara í enduraðgerð. Eins og sjá má er blæðing algengasta ástæða fyrir enduraðgerð (6,2%) vegna fylgikvilla.
Tafla III sýnir samanburð á ýmsum breytum fyrir skurðlækna 1, 2 og 3. Eins og sjá má er ekki tölulegur marktækur munur á þessum breytum fyrir mismunandi skurðlækna, nema BMI (Body mass index).
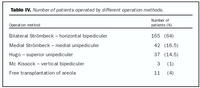
Tafla IV sýnir fjölda mismunandi aðgerðategunda af öllum hópnum. Þess má geta að fyrstnefnda aðferðin, Bilateral Strömbeck, er lítið notuð í dag. Ekki var gerð tilraun til að finna hvort fylgni var milli tíðni fylgikvilla og aðgerðategunda, vegna tiltölulega lítils fjölda í flestum hópum. Þess má geta að flestir hópanna eru einnig samsettir (fleiri skurðlæknar). Ein kona greindist med lungnarek sex dögum eftir aðgerð. Þrjár konur greindust með brjóstakrabbamein í smársjárskoðun og fóru síðar í aðgerð vegna þess.
Niðurstöður spurningalista
Eins og fram hefur komið svöruðu 195 konur (75,6%) spurningalistanum. Allflestar konurnar, eða 183 (93,8%), sögðust hafa haft líkamleg einkenni fyrir aðgerð, en flestar af þeim, eða 160 (82%), sögðust einnig hafa haft félagsleg vandamál. 129 (66,1%) konur svöruðu játandi spurningunni um ættgengi. Ríflega helmingur, eða 101 (51,8%), höfðu reynt aðrar úrlausnir áður en til aðgerðar kom (megrun, sérhannaðir brjóstahaldarar, sjúkraþjálfun, nudd og fleira).
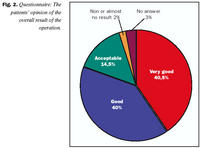
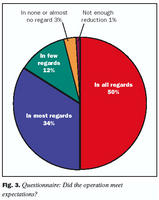
Mynd 2 sýnir árangur aðgerðar að mati sjúklinga. 170 (87,2%) konur sögðu helstu kosti aðgerðar vera minni líkamleg einkenni. 46 (23,6%) fannst útlit fyrst og fremst betra (15% svöruðu bæði), átta (4,1%) svöruðu ekki en tvær (1,0%) sögðu enga kosti. 85 (43,6%) konum fannst ör aðalgalli aðgerðar. 61 (31,3%) fannst aðrir gallar til dæmis að ekki geta mjólkað, ljót brjóst, tilfinningaleysi í geirvörtum og fleira. 9% kvennanna fannst hvort tveggja. 36 (18,5%) fannst engir gallar og 16% svöruðu ekki. 104 (53,3%) kvennanna fannst útlit öra mjög gott (19 %) eða vel viðunandi (34%). 60 (30,8%) fannst örin þolanleg og 29 (14,8%) fannst þau slæm. Tvær (1%) svöruðu ekki. 28 (14,3%) konur höfðu þegar farið í aðgerð til að fjarlægja örin en 46 (23,6%) sögðu að þess þyrfti en voru ekki búnar að fara í aðgerð. 128 (65,6%) sögðu að ekki þyrfti að laga örin. Sumar svöruðu fleiri en einum lið (3,5%).
Mynd 3 svarar spurningunni hvort árangur aðgerðar var í hlutfalli við væntingar. Spurt var um varanleg einkenni eða lýti eftir aðgerð. 145 (74,4%) svöruðu spurningunni neitandi. 37 (18,9%) fannst örin varanleg lýti en 16 (8,2%) annað, til dæmis misstór brjóst, ljót brjóst og fleira. Sumar svöruðu fleiri en einum lið. 95 (48,7%) höfðu verið frá vinnu, námi eða heimilisstörfum í fjórar til átta vikur, 51 (26,1%) í tvær til fjórar vikur og 27 (13,8%) í tvær vikur eða skemmri tíma. 14 (7,2%) lengur en í átta vikur en átta konur (4,1%) svöruðu ekki/mundu ekki. 178 (91,3%) kvennanna sögðust ráðleggja öðrum konum aðgerð ef þær yrðu spurðar. 11 (5,6%) myndu ekki ráðleggja aðgerð, fjórar (2,0%) vissu ekki og tvær (1,0%) svöruðu bæði já og nei.
Umræða og ályktun
Niðurstöður frá spurningalista eru áþekkar öðrum spurningalistum sem uppbyggðir hafa verið með líkum hætti (12, 13, 16, 17), að allflestar konur sem gengist hafa undir aðgerð vegna stórra brjósta eru ánægðar með árangurinn (80,5% í þessari rannsókn). Afdrif þeirra tæplega 25% kvenna sem ekki svöruðu spurningalistanum er erfitt að spá um, en það ber að undirstrika að allt að 11 ár liðu frá því að fyrstu konurnar fóru í aðgerð þangað til að spurningalistinn var sendur.Mörgum finnst ef til vill að 40% fylgikvillar sé há tala. Sumar rannsóknir hafa reyndar sýnt fram á mun lægri tíðni (3), en aðrar mjög áþekkar tölur (til dæmis 13). Að okkar mati er skýringanna að leita meðal annars í mismunandi skilgreiningu á minniháttar fylgikvillum. Í aðgerðinni felast stórir sárafletir og nokkuð mikill saumaskapur. Því er eðlilegt að upp komi minniháttar sáravandamál og er spurning hvort um raunverulega fylgikvilla er að ræða (samanber skilgreiningu).
Hvað sem því líður sýnir þessi rannsókn glögglega að konunum finnast þessir fylgikvillar almennt ekkert tiltökumál þegar sárin eru gróin.
Eins hafa aftursæjar rannsóknir eins og þessi sínar takmarkanir, en stundum er erfitt að lesa úr upplýsingum fengnum úr sjúkraskrám. Sem dæmi er skráning minniháttar fylgikvilla, en oft á tíðum var erfitt að átta sig á því hvaða fylgikvilli kom í byrjun því þeir skarast oft á tíðum (6% sjúklinga skráðir með fleiri en einn fylgikvilla).
Fram kemur í töflu III að ekki er marktækur munur á tíðni fylgikvilla milli skurðlækna 1, 2 og 3, en athyglisvert að það er marktækur munur á BMI milli skurðlæknanna.
Eins og fram kemur í niðurstöðum frá spurningalista fannst flestum konum helsti galli aðgerðar vera örin og er vert að hafa það í huga þegar konur eru upplýstar um aðgerðina.
Einnig er umhugsunarvert að í þessari rannsókn eru þrjár konur sem greinast með brjóstakrabbamein (1%) og má spyrja sig hvort ástæða sé til að framkvæma alltaf brjóstamyndatöku hjá konum, til dæmis eldri en 35 ára, fyrir aðgerð.
Það er ljóst að mjög mörgum aðferðum við að minnka brjóst hefur verið lýst og ákveðnar aðferðir hafa náð vinsældum á mismunandi tímum. Hvort ein aðferð er betri en önnur verður látið ósagt hér, en ljóst er að rannsóknir hafa sýnt fram á mjög mismunandi árangur hvað varðar fylgikvillana (samanber ofan).
Það má segja að mest notaða aðferðin til að minnka brjóst í þessari rannsókn var barn síns tíma. Aðrar áherslur eru í dag. Annað sem hefur breyst er að mun algengara er að skurðlæknar sprauti blöndu af staðdeyfingu með adrenalíni í brjóstin áður en aðgerðin hefst, en það hefur verið sýnt fram á minni blæðingu í aðgerð ef þetta er gert (22).
Að lokum má geta þess að innlagnatími hjá þessum sjúklingahópi (eins og margra annarra) hefur styst verulega síðustu ár og eru sjúklingar í dag jafnvel sendir heim samdægurs.
Heimildir
1. Letterman G, Schurter M. The effects of mammary hypertrophy on the skeletal system. Ann Plast Surg 1980; 5: 425-31.2. Aston J, Beastley W, Thorne HM. Grabb and Smith's Plastic Surgery, 5 th. ed. Lippincott-Raven, 1997.
3. Hugo NE, McClellan RM. Reduction mammaplasty with a single superiorly-based pedicle. Plast Reconstr Surg 1979; 63: 230-4.
4. McKissock PK. Reduction mammaplasty with a vertical dermal flap. Plast Reconstr Surg 1972; 49: 245-52.
5. Orlando JC, Guthrie RHJ. The superomedial dermal pedicle for nipple transposition. Br J Plast Surg 1975; 28: 42-5.
6. Pitanguy I. Surgical treatment of breast hypertrophy. Br J Plast Surg 1967; 20: 78-85.
7. Ribeiro, L. A new technique for reduction mammaplasty. Plast Reconstr Surg 1975; 330-4.
8. Robbins TH. A reduction mammaplasty with the areola-nipple based on an inferior dermal pedicle. Plast Reconstr Surg 1977; 59: 64-7.
9. Skoog, T. A technique of breast reduction, transposition of the nipple on a cutaneous vascular pedicle. Acta Chir Scand 1963; 126: 453-65.
10. Strombeck JO. Reduction mammaplasty. Surg Clin North Am 1971; 51: 453-69.
11. Strombeck, J. O. Mammoplasty: Report of a new technique based on the two-pedicle procedure. Br J Plast Surg 1960; 13: 79-90.
12. Boschert MT, Barone CM, Puckett CL. Outcome analysis of reduction mammaplasty. Plast Reconstr Surg 1996; 98: 451-4.
13. Dabbah A, Lehman JAJ, Parker MG, Tantri D, Wagner DS. Reduction mammaplasty: an outcome analysis. Ann Plast Surg 1995; 35: 337-41.
14. Hughes LA, Mahoney JL. Patient satisfaction with reduction mammaplasty: an early survey. Aesthetic Plast Surg 1993; 17: 345-9.
15. Miller AP, Zacher JB, Berggren RB, Falcone RE, Monk J. Breast reduction for symptomatic macromastia: can objective predictors for operative success be identified? Plast Reconstr Surg 1995; 95: 77-83.
16. Schnur PL, Schnur DP, Petty PM, Hanson TJ, Weaver AL. Reduction mammaplasty: an outcome study. Plast Reconstr Surg 1997; 100: 875-83.
17. Udesen A, Lundhus E, Geertsen UA. Breast reduction surgery. County of Velje; A 12-year follow-up study. Ugeskr Laeger 1994; 156: 7680-4.
18. Kinell I, Beausang-Linder M, Ohlsen L. The effect on the preoperative symptoms and the late results of Skoog's reduction mammaplasty. A follow-up study on 149 patients. Scand J Plast Reconstr Hand Surg 1990; 24: 61-5.
19. Mandrekas AD, Zambacos GJ, Anastasopoulos A, Hapsas DA. Reduction mammaplasty with the inferior pedicle technique: early and late complications in 371 patients. Br J Plast Surg 1996; 49: 442-6.
20. Blomqvist L. Reduction mammaplasty: analysis of patients' weight, resection weights, and late complications. Scand J Plast Reconstr Hand Surg 1996; 30: 207-10.
21. Bolger WE, Seyfer AE, Jackson SM. Reduction mammaplasty using the inferior glandular pedicle: experiences with 300 patients. Plast Reconstr Surg 1987; 80: 75-84.
22. Brantner JN, Peterson HD. The role of vasoconstrictors in control of blood loss in reduction mammaplasty. Plast Reconstr Surg 1985; 75: 339-41.