Fræðigreinar
Ómskoðun fósturs við 11-13 vikur, hnakkaþykktarmæling og líkindamat með tilliti til litningagalla og hjartagalla
Ágrip
Ómskoðun á meðgöngu er í dag hluti af hefðbundinni mæðravernd. Á Íslandi er öllum konum boðin ómskoðun við 18-20 vikur en um þriðjungur kvenna fer auk þess í snemmómskoðun, til dæmis vegna blæðinga, verkja eða óvissrar meðgöngulengdar. Konum sem eru 35 ára og eldri er boðið upp á legvatnsástungu vegna aukinnar tíðni litningagalla sem fylgir hækkandi aldri móður en yngri konur eiga ekki kost á ástungu eða öðru mati á heilbrigði fósturs, en því sem fæst með ómskoðun við 18-20 vikur. Hér er sagt frá aðferð til að meta líkur á litningagalla hjá fóstri, sem hægt er að gera með ómskoðun við 11-13 vikur. Við ómskoðun er mæld haus-daus lengd fósturs og hnakkaþykkt í þykktarskurði og út frá þessum breytum ásamt aldri móður eru reiknaðar líkur á litningagalla hjá fóstri. Miðað við líkindamat 1:300 og hærra má búast við að 8% kvenna hafi jákvæða skimun fyrir þrístæðum fósturs og fari í legvatnsástungu eða fylgjusýnistöku til greiningar á litningagerð fósturs. Þessi aðferð getur leitt til greiningar á meirihluta þrístæðutilfella á fósturskeiði. Aðferðin var þróuð af Fetal Medicine Foundation í London og er nú útbreidd í meira en 40 löndum og almennt notuð í Bretlandi, víðar í Evrópu og í Kanada. Ef niðurstöður þaðan eru heimfærðar upp á íslenskar aðstæður mætti fækka inngripum til greiningar á litningagerð fósturs úr 13% niður í 8% en á sama tíma auka greiningarhlutfall þrístæðu 21 úr 30% í 80%. Til greina kemur að bjóða öllum verðandi foreldrum, sem þess óska, að fara í snemmómskoðun og reikna líkindamat með tilliti til litningagalla fósturs.English Summary |
| Harðardóttir H Fetal nuchal translucency measurement at 11-13 weeks and risk assessment for fetal aneuploidy and cardiac anomalies Læknablaðið 2001; 87: 415-21 Ultrasound is currently an integral part of prenatal care. In Iceland, all women are offered one ultrasound examination at 18-20 weeks, to assess fetal health, number of fetuses, placental location and to calculate the estimated due date. Also, about one third will have an early ultrasound examination due to pain, bleeding or uncertain dates. All women, aged 35 and older, are offered an amniocentesis for fetal karyotyping, due to the increased rate of chromosomal abnormalities with advancing maternal age. Younger women are not routinely offered fetal karyotyping. In this review, a method is described that can estimate the risk of chromosomal abnormalities based on an ultrasound examination at 11-13 weeks. The fetal crown rump length and nuchal translucency are measured in a sagittal view. Based on these measurements as well as maternal age, risk assessment for fetal aneuploidy is performed. A screen positive rate of 8% is expected if risk assessment for fetal aneuploidy is 1:300 or higher. This translates into 8% procedure rate for fetal karyotyping. This approach leads to the diagnosis of the majority of all fetal trisomies. The method was developed by the Fetal Medicine Foundation, London, and is now widely used throughout Europe and Canada. The institution teaches the methodology and offers continuous audit for quality assurance. If this methodology were to be applied in Iceland the procedure rate for fetal karyotyping could be reduced from 13% to 8% while improving diagnosis of trisomy 21 from 30% to 80%. The option of offering all expecting couples an early ultrasound and risk assessment for fetal trisomies should be considered. Key words: nuchal translucency, fetal aneuploidy. Correspondence: Hildur Harðardóttir. E-mail: hhard@landspitali.is |
Inngangur
Frá árinu 1986 hefur öllum konum á Íslandi staðið til boða að fara í ómskoðun við 18-20 vikur. Markmið þeirrar skoðunar er að ákvarða meðgöngulengd, fjölda fóstra, staðsetja fylgju og meta fósturútlit með tilliti til heilbrigðis. Langflestar konur (yfir 99%) hafa þegið þessa ómskoðun. Ómskoðanir snemma á meðgöngu eru gerðar hjá allt að þriðjungi kvenna, vegna blæðingar eða óvissrar meðgöngulengdar, en ekki hefur verið boðið upp á snemmómskoðanir með skipulögðum hætti. Við 11-13 vikur má meta heilbrigði fósturs með öðrum hætti en gert er við 18-20 vikur, það er að segja skoða fósturútlit og auk þess gera líkindamat með tilliti til litningagalla fósturs. Ómskoðun við 11-13 vikur
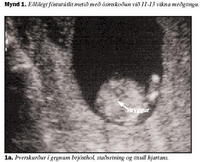
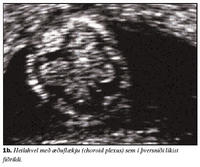
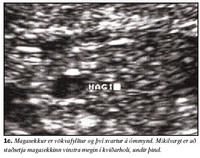
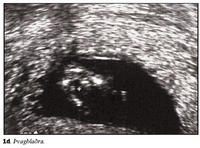
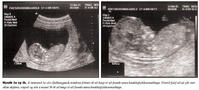
Ómskoðun framkvæmd við lok fyrsta þriðjungs meðgöngu getur gefið mikilvægar upplýsingar varðandi heilbrigði fósturs. Greina má hvort fóstur eru fleiri en eitt og hvort fósturhjartsláttur er fyrir hendi, það er hvort fóstur er lifandi og lífvænlegt. Ef fósturhjartsláttartíðni er mjög hæg (<5. hundraðsmark) miðað við meðgöngulengd er líklegt að fósturlát sé yfirvofandi, eða að um sé að ræða litningagalla svo sem þrílitnun eða þrístæðu 18 (1,2). Þegar haus-daus lengd fósturs er 38 mm er eðlileg fósturhjartsláttartíðni 169 slög á mínútu og við 84 mm 154 slög á mínútu (1). Bygging hjartans (anatomy) verður ekki metin á þessi stigi vegna smæðar, en hægt er að staðfesta rétta legu í brjóstkassa (situs solitus) og jafnvel öxul hjartans (mynd 1a). Byggingu höfuðs og heila má meta en æðuflækja (choroid plexus) tekur yfir heilahvelin á þessum tíma og líkist fiðrildi í þverskurði (mynd 1b). Staðfesting á eðlilegri höfuðkúpu og heilahvelum útilokar heilaleysi (anencephaly) en það er algengasti miðtaugakerfisgallinn (3). Magasekk má staðsetja og staðfesta rétta legu vinstra megin í kviðarholi (mynd 1c). Nýru er ekki hægt að skoða svo snemma en þvagblöðru má sjá (mynd 1d) sem er vísbending um starfandi nýru og útilokar blöðruklofa (bladder extrophy). Hendur og fætur má sjá á þessum tíma (myndir 1e og 1f) og þannig staðfesta að allir útlimir séu fyrir hendi. Loks er hægt að mæla hnakkaþykkt fósturs, en aukin hnakkaþykkt er vísbending um litningagalla og/eða hjartagalla fósturs (4).Hnakkaþykkt fósturs
Aukin hnakkaþykkt þarf ekki að vera annað en tímabundin bjúgsöfnun og eðlilegt lífeðlilsfræðilegt fyrirbæri snemma á fósturskeiði. Ef hnakkaþykkt er hins vegar aukin umfram mörk sem sett eru miðað við meðgöngulengd og aldur móður, aukast líkur á litningagöllum og hjartagöllum fósturs.Margar orsakir geta leitt til þess að hnakkasvæði fósturs verði óeðlilega ómsnautt. Hyett og félagar skoðuðu hjörtu fóstra með óeðlilega litningagerð og fundu að langflest þeirra höfðu eitthvert form af hjartagalla (5). Meðal fóstra með litningaþrístæður er þrenging á ósæðarmjódd (isthmus) en víkkun á rísandi svæði ósæðar. Þetta veldur auknu blóðflæði til höfuðs og háls og leiðir það til bjúgmyndunar á hnakkasvæði, sem við ómun sést sem aukin hnakkaþykkt. Þegar líður á meðgönguna vex þvermál ósæðar á svæði ósæðarmjóddar hraðar en þvermál ósæðarlokunnar þannig að blóðflæði verður jafnara (6). Þessi kenning getur skýrt hvers vegna bjúgur á hnakkasvæði hverfur þegar líður á meðgöngu en um 70% fóstra með þrístæðu 21 eru með aukna hnakkaþykkt við 11 vikur en aðeins 30% við 20 vikur (7). Aukinn þrýstingur í brjóstkassa með þeim afleiðingum að blóðflæði til hjartans raskast, eins og sést við þindarslit og suma beinasjúkdóma (skeletal dysplasias), er ein af mörgum skýringum á aukinni hnakkaþykkt (8). Þá er óeðlilegt utanfrumuefni nefnt sem möguleg skýring á aukinni hnakkaþykkt fósturs. Utanfrumuefnið samanstendur af slímsykrum (mucopolysaccharide), slímprótínum (mucoprotein) og bandvefsþráðum sem kóðað er fyrir á litningum 13, 18 og 21 (9). Hjá fóstrum með þrístæður er bandvefur óeðlilega ríkur af kollageni sem leiðir til óeðlilegrar vökvasöfnunar í húð. Í þrístæðu 21 er of mikið af kollageni af gerð VI og hjá fóstrum með þrístæðu 13 er of mikið af kollageni af gerð IV. Þetta er talið vera vegna genskammtaáhrifa (10). Kollagen af gerð VI binst hýalúrónsýru en það er vel þekkt að hýalúrónsýra bindur mikið af vökva í vefjum (11). Oftjáning annarra gena er talin vera orsök svipgerðar þrístæðu 21. Til dæmis veldur oftjáning á amýlóíð-forprótínsgeni auknum amýlóíðútfellingum í heila og þar með snemmkominni heilabilun (Alzheimers sjúkdómi) hjá einstaklingum með þrístæðu 21 (12). Óeðlileg myndun sogæðakerfis er enn ein orsök aukinnar hnakkaþykktar en það er vel þekkt til dæmis í einstæðu X litnings (monosomy X, Turners heilkenni) þar sem vanþroski (hypoplasia) er í sogæðakerfi (13). Þá hafa verið settar fram þær hugmyndir að bæði blóðleysi og lítið prótínmagn hjá fóstri geti á samverkandi hátt valdið fósturbjúg, en hvort um sig er vel þekkt orsök almenns bjúgs (hydrops) hjá fóstri (14). Veirusýkingar hafa einnig verið nefndar en mikilvægust er vafalaust parvóveiran. Lýst hefur verið sýkingu mæðra með parvóveiru þar sem tímabundinn fósturbjúgur varð við 12-22 vikur en börnin fæddust heilbrigð eftir fulla meðgöngu (15).
Hnakkaþykktarmæling: aðferð
og gæðaeftirlit (audit)
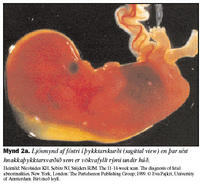
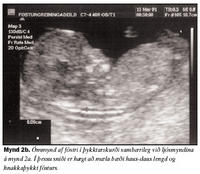
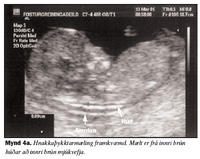
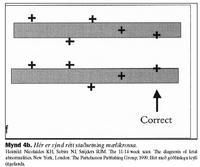
Mæling á hnakkaþykkt er framkvæmd í þykktarskurði (sagittal sniði) sem er sama snið og haus-daus lengd fósturs er mæld í (myndir 2a og 2b). Mikilvægt er að stækka myndina þannig að hún nái yfir meirihluta skjásins, helst þannig að hver hreyfing á mælistiku nemi 0,1 mm (myndir 3a og 3b). Fóstrið má ekki vera of reigt því það skapar óeðlilega aukningu á hnakkaþykkt en heldur ekki of beygt því beyging (flexion) veldur því að hnakkaþykktin virðist minni. Mælt er yfir hálssvæði (cervical spine) frá innri brún húðar að innri brún mjúkvefja (myndir 4a og 4b). Mælingin er endurtekin nokkrum sinnum og sú stærsta notuð við útreikning á líkindamati. Mikilvægt er að greina líknarbelg frá húð fósturs, en þau eru svipuð ásýndar við ómun og líkjast þunnri himnu. Helst þarf að sjá fóstrið hreyfa sig til að geta greint líknarbelg frá húð og þá annað hvort bíða eftir hreyfingum eða ýta við fóstrinu. Hnakkaþykktarmælingu má gera þegar haus-daus lengd er á bilinu 45-84 mm eða við 10 vikna þriggja daga til 13 vikna sex daga meðgöngu. Langoftast er hægt að gera mælinguna með ómskoðun um kvið (transabdominal) en ef lega fósturs eða líkamsbygging móður er óhagstæð er gerð ómun um leggöng (transvaginal). Við 12 vikur tekst nánast alltaf að ná hnakkaþykktarmælingu en við 14 vikur nást mælingar aðeins í um 90% tilvika, aðallega vegna óhagstæðrar legu fósturs (16). Við allar rannsóknir er mikilvægt að hægt sé að endurtaka mælingar með áreiðanlegum hætti, innan ákveðinna skekkjumarka. Þetta er tiltölulega einfalt við ýmsar lífefnafræðilegar mælingar en við ómskoðanir má búast við að niðurstaða sé að einhverju leyti háð ómskoðaranum (operator dependent). Til að meta áreiðanleika hnakkaþykktarmælinga hefur Pandya skoðað á framskyggnan hátt áreiðanleika endurtekinna mælinga milli tveggja ómskoðara (inter-observer variation) og þegar sami ómskoðari endurtekur mælingarnar (intra-observer variation). Meðaltal mismunar á milli mælinga hjá sama ómskoðara var 0,52 mm en milli ómskoðara 0,62 mm (17).
Þeir sem eru vanir að ómskoða eiga auðvelt með að tileinka sér hnakkaþykktarmælingar. Til að geta nýtt sér mælinguna þarf að hafa aðgang að hugbúnaði sem reiknar líkindamat með tilliti til litningagalla. Þessi hugbúnaður er útgefinn af Fetal Medicine Foundation í London og er eingöngu hægt að fá hann eftir viðeigandi þjálfun hjá stofnuninni. Þar eru reglulega haldin námskeið til þjálfunar í hnakkaþykktarmælingum sem og námskeið varðandi ýmis málefni er varða fósturgreiningu og fósturmeðferð, ásamt umönnun þungaðra kvenna. Námskeiði í hnakkaþykktarmælingum lýkur með skriflegu prófi og eftir að hafa staðist prófið þarf viðkomandi að senda inn 50 myndir af hnakkaþykktarmælingum, til að sýna fram á að hann/hún kunni að framkvæma mælinguna. Að því búnu fær hann/hún viðurkenningu stofnunarinnar um að hafa staðist kröfur þeirra og fær eintak af hugbúnaði. Jafnframt er sett upp gæðaeftirlit (audit) sem framkvæmt er á sex mánaða fresti, til að fylgjast með mælingum innan stofnunarinnar og hjá hverjum ómskoðara fyrir sig. Ef einstakar stofnanir eða einstaklingar eru utan marka þarf viðkomandi að fara aftur í þjálfun og skerpa á kunnáttunni.
Aukin hnakkaþykkt og litningagallar
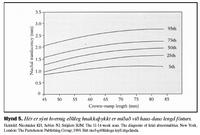
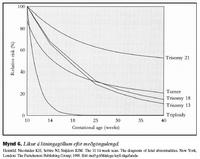
Hækkandi aldur móður er vel þekktur áhættuþáttur fyrir litningagalla (18). Líkindamat fyrir þrístæðu 21 er reiknað út frá aldri móður, meðgöngulengd og hnakkaþykkt fósturs, það er hve mikið frávik er í mælingu frá væntanlegu gildi (mynd 5). Aldursbundnar líkur á litningagöllum eru gjarnan kallaðar grunnlíkur (a priori) en þær geta verið meiri en aldur segir til um ef konan hefur áður átt fóstur/barn með þrístæðu. Hjá fóstri með tiltekna haus-daus lengd endurspeglar hver hnakkaþykktarmæling stuðul sem er margfaldaður með grunnlíkum og nýtt líkindamat reiknað. Því meiri sem hnakkaþykktin er því hærri er stuðullinn og þá aukast líkur á litningagalla fósturs. Að sama skapi lækkar stuðullinn eftir því sem hnakkaþykktarmælingin er minni með minni líkum á litningagalla en aldur móður segir til um.Við þrístæðu 21 má búast við að þriðjungur meðgangna endi með fósturláti eða fósturdauða síðar á meðgöngu (19). Þess vegna eru líkur á þrístæðu 21 háðar meðgöngulengd. Ef dæmi er tekið um 37 ára gamla konu þá eru líkur á þrístæðu 21 við 12 vikna meðgöngu 1:152 en 1:218 við fulla meðgöngu (mynd 6).
Ef kona hefur áður eignast fóstur/barn með þrístæðu 21 eru líkur á þrístæðu 21 í næstu meðgöngu 0,75% hærri en aldursbundnar líkur hennar segja til um. Sama gildir um þrístæðu 18, en hins vegar eru líkur á þrístæðu 21 ekki auknar hjá þeim konum sem áður hafa eignast fóstur/barn með þrístæðu 18 (20).
Fetal Medicine Foundation hefur þjálfað ómskoðara í meira en 40 löndum og safnað upplýsingum úr yfir 100.000 hnakkaþykktarmælingum hjá einburum. Hnakkaþykkt var yfir 95. hundraðsmarki miðað við haus-daus lengd hjá 4,4% eðlilegra þungana en hjá 71,8% fóstra með þrístæðu 21 (7). Upplýsingar fengust eftir fæðingu frá 96.127 börnum. Alls voru 326 þrístæðu 21 tilfelli í þýðinu og 325 fóstur/börn með aðra litningagalla. Ef miðað er við 5% jákvæð svör (screen positive) má búast við greiningu 77% þrístæðu 21 tilfella. Ef mörkin eru hins vegar sett við líkindamat 1:300 og hærra þá voru 8,3% með jákvæða skimun og þar af 82,2% þeirra sem voru með þrístæðu 21 fóstur og 77,8% þeirra sem voru með aðra litningagalla. Aðrir litningagallar voru meðal annars þrístæður 13 og 18, einstæða X-litnings og þrílitnun. Setja má mörkin fyrir jákvæða skimun hærra og auka þannig greiningarhlutfall þrístæðu 21 en það myndi leiða til hærri tíðni inngripa. Æskilegt er að reyna að halda fjölda inngripa í lágmarki án þess þó að minnka greiningarhlutfall litningagalla. Jákvætt forspárgildi fyrir alla litningagalla var 6,2% en neikvætt forspárgildi var 99,9%.
Aukin hnakkaþykkt og hjartagallar
Það er vel þekkt að þegar hnakkaþykkt er aukin þá aukast líkur á hjartagalla fósturs, óháð litningagerð (21). Í uppgjöri Fetal Medicine Foundation var tíðni hjartagalla 1%, en jókst í réttu hlutfalli við aukningu í hnakkaþykkt (22). Ef hnakkaþykkt var undir 95. hundraðsmarki var tíðni hjartagalla 0,8% en þegar hnakkaþykkt var yfir 99. hundraðsmarki var tíðnin 6,35% (23). Ef hnakkaþykkt er aukin og litningagerð fósturs eðlileg er næsta skref að gera hjartaómun hjá fóstri, sem framkvæmd er af barnahjartalæknum. Slík rannsókn fer alla jafna fram við 18-20 vikur, en í undantekningartilfellum er hægt að framkvæma skoðunina fyrr, eða við 14-15 vikur.Aukin hnakkaþykkt og aðrir fósturgallar
Þegar litningagerð fósturs er eðlileg og hjartagalli er ekki til staðar en hnakkaþykkt fósturs er aukin, er tíðni alvarlegra fósturgalla hærri en almennt gerist (22). Stundum er um að ræða heilkenni sem ekki er hægt að greina fyrr en á nýburaskeiði en við 18-20 vikna ómskoðun má greina marga þá fósturgalla sem eru tengdir aukinni hnakkaþykkt fósturs, svo sem naflahaul (24), þindarslit (8), ýmsa beinasjúkdóma (25) og fleiri (22). Því meira sem hnakkaþykktin víkur frá væntanlegu gildi miðað við meðgöngulengd, þeim mun meiri líkur eru á vandamálum fósturs. Burðarmálsdauði hækkar einnig með aukinni hnakkaþykkt (22). Ef hnakkaþykkt er yfir 95. hundraðsmarki og allt að 3,5 mm fæðast 96,3% barna lifandi en ef hnakkaþykktarmæling er yfir 6,5 mm fæðast aðeins 44,4% lifandi. Það er því ljóst að því meiri sem hnakkþykktin er því verri eru horfur barnsins. Augljóslega getur þetta skapað erfiðleika við ráðgjöf á meðgöngu, en mikilvægt er þó að hafa í huga að ef litningagerð og hjartaómun fósturs er eðlileg og ómskoðun við 18-20 vikur er eðlileg, þá er búið að útiloka stóran hluta alvarlegra fósturgalla. Kostir og gallar við snemm-
greiningu fósturgalla
Greining alvarlegs fósturgalla leiðir stundum til þess að verðandi foreldrar ákveða að enda meðgönguna. Einn af kostum við snemmgreiningu fósturgalla er, að fóstureyðing, ef sú leið er valin, er ekki eins erfið upplifun við 12 vikna samanborið við 20 vikna meðgöngu. Hins vegar er ljóst að allt að þriðjungur fóstra með þrístæður deyr í móðurkviði frá 12 vikum fram að 40 vikum. Fyrir verðandi foreldra er ef til vill auðveldara að sætta sig við fósturmissi frá náttúrunnar hendi heldur en að ákveða sjálf að enda meðgöngu. Hins vegar er engin leið að greina við 12 vikur hvaða fóstur munu deyja síðar á meðgöngu. Að enda meðgöngu við 18-20 vikur hefur ávallt mikla sorg í för með sér, sorg sem er engu minni en sú sem fylgir því að missa barn undir öðrum kringumstæðum, eins og við óvæntan barnsmissi seint á meðgöngu (32). Það er því ljóst að þessir foreldrar þurfa mikinn stuðning, bæði frá fjölskyldu og fagaðilum.Umræða
Hér var lýst hnakkaþykktarmælingu fósturs með ómskoðun sem getur leitt til greiningar á allt að 80% þrístæðu 21 tilfella. Miðað við 5% jákvæða skimun, sem þýðir í raun 5% tíðni inngripa, má greina 77% tilfella af þrístæðu 21. Til samanburðar hefur tíðni inngripa á Íslandi verið 13% og leitt til greiningar þriðjungs tilfella af þrístæðu 21 á fósturskeiði. Helsta breytingin felst í því að fósturgreining mun standa öllum verðandi foreldrum til boða, ekki aðeins þeim eldri, og að fósturgreining fer fram á fyrsta þriðjungi meðgöngu í stað annars. Að fá jákvætt svar úr þessu skimprófi er ámóta og að fá jákvætt svar úr leghálsstroki, sem er skimpróf sem allflestar konur þekkja. Langflestar konur sem fá jákvæða niðurstöðu úr leghálsstroki eru ekki með leghálskrabbamein. Sumar eru með bólgubreytingar sem þarfnast meðferðar eða forstigsbreytingar krabbameins sem ýmist ganga til baka eða þarfnast læknandi aðgerðar. Það getur valdið kvíða að ganga í gegnum slíkt ferli, en ef það er útskýrt vel í upphafi skilja flestar konur eðli málsins. Á sama hátt þarf að tryggja að verðandi foreldrar fái greinargóðar upplýsingar fyrir ómskoðun. Mikilvægt er að þau skilji tilgang ómskoðunarinnar og hvað jákvæð og neikvæð skimun þýðir. Neikvætt forspárgildi var í rannsókn Nicolaides 99,9% sem þýðir að rannsóknin er mjög góð til að útiloka að sjúkdómurinn sé fyrir hendi (1). Fyrir þau 95% kvenna sem fá neikvætt svar (líkur á litningagalla 1:300 eða minni) fylgir oftast léttir yfir að búið sé að minnka líkur á tilteknum litningagöllum. Það er ekki síður mikilvægt að vekja athygli verðandi foreldra á þeirri staðreynd að skoðunin hefur verulega minnkað líkur á alvarlegum fósturgöllum. Forspárgildin eru háð næmi og sértæki (specificity) og algengi sjúkdómsins í þýðinu. Fyrir eldri konur, þar sem litningagallar eru algengari, eru jákvæðu og neikvæðu forspárgildin því betri en hjá yngri konunum. Ómskoðun við 11-13 vikur getur leitt til greiningar á alvarlegum vandamálum hjá fóstri. Við núverandi aðstæður er öllum konum 35 ára og eldri boðið upp á litningarannsókn fósturs, en yngri konum stendur engin fósturgreining til boða með tilliti til litningagalla fósturs. Þegar hægt er að beita öðrum aðferðum en þeim sem einblína á aldur móður til að greina afbrigðilegar þunganir, er eðlilegt að endurskoða þessar reglur. Allir verðandi foreldrar sem þess óska ættu að eiga kost á snemmómskoðun og líkindamati með tilliti til litningagalla hjá fóstri.
Heimildir
1. Nicolaides KH, Sebire NJ, Snijders RJM. The 11-14 week scan. The diagnosis af fetal abnormalities. New York, London: The Parthenon Publishing Group; 1999: 33-5.2. Wisser J, Dirschedl P. Embryonic heart rate in dated human embryos. Early Human Dev 1994; 37:107-15.
3. Main DM, Mennuti MT. Neural tube defects: issues in prenatal diagnosis and counseling. Obstet Gynecol 1986; 67: 1.
4. Nicolaides KH, Sebire NJ, Snijders RJM. The 11-14 weeks scan. The diagnosis of fetal abnormalities. New York, London: The Parthenon Publishing Group; 1999: 3-50, 131-3.
5. Hyett JA, Moscoso G, Nicolaides KH. Abnormalities of the heart and great arteries in first trimester chromosomally abnormal fetuses. Am J Med Genet 1997; 69: 207-16.
6. Hyett JA, Moscoso G, Nicolaides KH. Increased nuchal translucency in trisomy 21 fetuses: relation to narrowing of the aortic isthmus. Hum Reprod 1995; 10: 3049-51.
7. Snijders RJ, Noble P, Sebire N, Souka A, Nicolaides KH. UK multicentre project on assessment of risk of trisomy 21 by maternal age and fetal nuchal-translucency thickness at 10-14 weeks of gestation. Fetal Medicine Foundation First Trimester Screening Group. Lancet 1998; 352: 343-6.
8. Sebire N, Snijders RJ, Davenport M, Greenough A, Nicolaides KH. Fetal nuchal translucency thickness at 10-14 weeks gestation and congenital diaphragmatic hernia. Obstet Gynecol 1997; 90: 943-6.
9. von Kaisenberg CS, Krenn V, Ludwig M, Nicolaides KH, Brand-Saberi B. Morphological classification of nuchal skin in fetuses with trisomy 21, 18 and 13 at 12-18 weeks and in a trisomy 16 mouse. Anat Embryol 1998; 197: 105-24.
10. von Kaisenberg CS, Brand-Saberi B, Christ B, Vallian S, Farzaneh F, Nicolaides KH. Collagen type VI gene expression in the skin of trisomy 21 fetuses. Obstet Gynecol 1998; 91: 319-23.
11. Hay E. Cell Biology of Extracellular Matrix. 2nd ed. New York: Plenum Press; 1991:163.
12. Golaz J, Charnay Y, Vallet P, Bouras C. Alzheimer´s disease and Down´s syndrome. Some recent etiopathogenic data. (Berl) Encephale 1991; 17: 29-31.
13. Chitayat D, Kalousek DK, Bamforth JS. Lymphatic abnormalities in fetuses with posterior cervical cystic hygroma. Am J Med Genet 1989; 33: 352-6.
14. Phibbs RH, Johnson P, Tooley WH. Cardiorespiratory status of erythroblastotic infants: II. Blood volume, hematocrit and serum albumin concentrations in relation to hydrops fetalis. Pediatrics 1974; 53: 13.
1 5. Petrikovsky BM, Baker D, Schneider E. Fetal hydrops secondary to human parvovirus infection in early pregnancy. Prenat Diagn 1996; 16: 342-4.
16. Whitlow BJ, Economides DL. The optimal gestational age to examine fetal anatomy and measure nuchal translucency in the first trimester. Ultrasound Obstet Gynecol 1998; 11: 258-61.
17. Pandya PP, Altman D, Brizot ML, Pettersen H, Nicolaides KH. Repeatability of measurement of fetal nuchal translucency thickness. Ultrasound Obstet Gynecol 1995; 5: 334-7.
18. Simpson JL. Genetic factors in obstetrics and gynecology. In: Scott RJ, DiSaia PJ, Hammond CB, Spellacy WN, eds. Danforth´s Obstetrics and Gynecology. 6th ed. Philadelphia: Lippincott; 1990: 237.
19. Morris JK, Wald NJ, Watt HC. Fetal loss in Down syndrome pregnancies. Prenat Diagn 1999; 19: 142-5.
20. Snijders RJM, Sundberg K, Holzgreve W, Henry G, Nicolaides KH. Maternal age- and gestation- specific risk for trisomy 21. Ultrasound Obstet Gynecol 1999; 13: 167-70.
21. Hyett JA, Perdu M, Sharland GK, Snijders RJ, Nicolaides KH. Increased nuchal translucency at 10-14 weeks of gestation as a marker for major cardiacdefects. Ultrasound Obstet Gynecol 1997; 10: 242-6.
22. Souka AP, Snijders RJ, Novakov A, Soares W, Nicolaides KH. Defects and syndromes in chromosomally normal fetuses with increased nuchal translucency thickness at 10-14 weeks of gestation. Ultrasound Obstet Gynecol 1998; 11: 391-400.
23. Hyett JA, Perdu M, Sharland GK, Snijders RJ, Nicolaides KH. Using fetal nuchal translucency to screen for major congenital cardiac defects at 10-14 weeks of gestation: population based cohort study. Br Med J 1999; 318: 81-5.
24. Ville Y, Lalondrelle C, Doumerc S, Daffos F, Frydman R, Oury JF, et al. First trimester diagnosis of nuchal anomalies. significance and fetal outcome. Ultrasound Obstet Gynecol 1992; 2: 314-6.
25. Fukada Y, Yasumizu T, Takizawa M, Amemiya A, Hoshi K. The prognosis of fetuses with transient nuchal translucency in the first and early second trimester. Acta Obstet Gynecol Scand 1998; 76: 913-6.
26. Salvesen KA, Öyen L, Schmidt N, Malt UF, Eik-Nes SH. Comparison of long-term psychological responses of women after pregnancy termination due to fetal anomalies and after perinatal loss. Ultrasound Obstet Gynecol 1997; 9: 80-5.