Fræðigreinar
Samanburður á meðferð og horfum sjúklinga með bráða kransæðastíflu á Landspítalanum og Sjúkrahúsi Reykjavíkur árið 1996
Ágrip
Inngangur: Meðferð sjúklinga eftir bráða kransæðastíflu fer að nokkru eftir tækjabúnaði sjúkrahússins sem sjúklingar leggjast inn á við greiningu. Á Íslandi eru kransæðavíkkanir og -hjáveituaðgerðir aðeins framkvæmdar á Landspítala Hringbraut. Við bárum saman meðferð og horfur sjúklinga með brátt hjartadrep árið 1996 á Sjúkrahúsi Reykjavíkur (SHR) annars vegar og Landspítalanum (LSP) hins vegar.Efniviðir og aðferðir: Upplýsingum var safnað afturskyggnt um alla sjúklinga sem fengu greininguna brátt hjartadrep á Landspítalanum og Sjúkrahúsi Reykjavíkur árið 1996. Dánartíðni, fjöldi endurinnlagna vegna hjartasjúkdóma og notkun kransæðavíkkana eða -hjáveituaðgerða á fyrsta ári eftir innlögn voru borin saman milli sjúkrahúsanna.
Niðurstöður: Eins árs dánarhlutfall á Landspítalanum var 17,7% en 20,8% meðal sjúklinga á Sjúkrahúsi Reykjavíkur (p=0,55). Sjúklingar á Landspítalanum útskrifuðust í 82% tilvika á asetýlsalisýlsýru og í 68% tilvika á ß-hamla á móti 71% og 57% tilvika á Sjúkrahúsi Reykjavíkur (p=0,021 og p=0,028). Hins vegar útskrifuðust sjúklingar á Sjúkrahúsi Reykjavíkur í 29% tilvika á kalsíumhamla og í 76% tilvika á nítrötum borið saman við 16% og 51% á Landspítalanum (p=0,004 og p<0,001). Ekki reyndist munur á notkun segaleysilyfja, angíótensín breyti (converting) ensím- hamla, digoxíns, þvagræsilyfja eða lyfja við hjartsláttartruflunum. Sjúklingar á Landspítalanum fóru í 32% tilvika í kransæðavíkkun innan árs á móti 13% tilvika á Sjúkrahúsi Reykjavíkur (p<0,001). Sjúklingar á Landspítalanum fóru í 10% tilvika í kransæðahjáveituaðgerð innan árs á móti 11% á Sjúkrahúsi Reykjavíkur (p=0,75). Meðalbiðtími sjúklinga Sjúkrahúsi Reykjavíkur eftir kransæðavíkkun reyndist um 10 dögum lengri en á Landspítalanum (p=0,001).
Umræða: Ekki reyndist tölfræðilega marktækur munur á eins árs dánartíðni sjúklinga á Sjúkrahúsi Reykjavíkur og Landspítalanum 1996 þrátt fyrir mun meiri notkun kransæðavíkkana, asetýlsalisýlsýru og ß-hamla. Hins vegar gæti meiri notkun nítratlyfja og kalsíumhamla sjúklinga við útskrift af Sjúkrahúsi Reykjavíkur bent til að þeir hefðu meiri einkenni kransæðasjúkdóms við útskrift. Við teljum óeðlilegt að sjúklingar með brátt hjartadrep hafi fengið mismunandi meðferð eftir því hvort þeir lögðust inn á Sjúkrahús Reykjavíkur eða Landspítalann. Þessi munur kallar á aukna samhæfingu í starfsemi hjartadeilda sjúkrahúsanna og gerð klínískra leiðbeininga.
English Summary |
| Kristjánsson JM, Andersen K Comparison of treatment and prognosis after acute myocardial infarction in two university hospitals in Reykjavik, Iceland 1996 Læknablaðið 2001; 87: 127-30 Introduction: The treatment of patients after acute myocardial infarction (AMI) is in part related to the available technology at the hospital of admission. In Iceland percutaneous transluminal coronary angioplasty (PTCA) and coronary artery bypass grafting (CABG) was only performed at Landspítalinn at the time of the research. We compared the treatment and prognosis of patients after AMI in 1996 at the two university hospitals in Reykjavík, Iceland, Landspítalinn (LSP) and Sjúkrahús Reykjavíkur (SHR). Material and methods: We retrospectivly collected informations on all patients admitted with AMI at LSP and SHR in 1996 and compared mortality, morbidity and interventional procedures at one year after admission. Results: The one-year mortality was 17.7% among patients admitted to LSP compared with 20.8% among patients admitted to SHR (p=0.55). Upon discharge from LSP 82% of patients received aspirin and 68% received a ß-blocker versus 71% and 57% of patients discharged from SHR (p=0.021 and p=0.028 respectively). Conversely 29% of patients were disharged with a calsium-antagonist and 76% with a nitrate from SHR compared with 16% and 51% at LSP (p=0.004 and p<0.001 respectively). There was no diffirence in the use of thrombolytics, angiotensin converting enzyme inhibitors, digoxin, diuretics or antiarrhythmics. Within one year 32% of patients admitted to LSP had undergone PTCA but only 13% of patients admitted to SHR (p<0.001). Further, 10% of patients had undergone CABG within one year at LSP compared with 11% at SHR (p=0.75). On average patients at LSP had a 10 days shorter waiting period from admission to PTCA (p=0.001). Discussion: Despite greater use of PTCA, aspirin and ß-antagonist at LSP compared with SHR there was no significant diffirence in one-year mortality between the hospitals. The greater use of calcium-antagonists and nitrates at discharge among patients discharged from SHR might indicate that they were more symptomatic than patients discharged from LSP. We find the great difference in treatment of patients after AMI according to hospital of admission unacceptable. This problem could possibly be solved by implying clinical guidelines. Key words: acute myocardial infarction, therapy, prognosis. Correspondence: Karl Andersen. E-mail: andersen@landspitali.is |
Inngangur
Meðferð sjúklinga eftir bráða kransæðastíflu hefur mikil áhrif á horfur þeirra (1-7). Meðferðin byggist annars vegar á lyfjum þar sem asetýlsalisýlsýra, ß-hamlar og segaleysilyf eru einna mikilvægust og hins vegar á aðgerðum til að auka aftur blóðflæði um þrengdar kransæðar með kransæðavíkkunum í hjartaþræðingu og kransæðahjáveituaðgerðum. Þekkt er að notkun þessara síðari meðferðarúrræða fer að hluta til eftir tækjavæðingu sjúkrahússins þar sem sjúklingur leggst inn í kjölfar greiningar (8). Þannig eru kransæðavíkkanir og -hjáveituaðgerðir meira notaðar á þeim sjúkrahúsum þar sem þessar aðgerðir eru framkvæmdar. Aftur á móti beita læknar sjúkrahúsa, sem ekki hafa þessa aðstöðu, lyfjameðferð í ríkari mæli. Þrátt fyrir þennan mun hefur ekki tekist að sýna fram á mun á lífslíkum sjúklinga eftir því hvar þeir leggjast inn.Eftir að hafa gert upp horfur íslenskra sjúklinga eftir bráða kransæðastíflu (1,2) lék okkur forvitni á að kanna hvort munur hafi verið á meðferð og horfum sjúklinga á stóru sjúkrahúsunum í Reykjavík árið 1996 þar sem kransæðavíkkanir í hjartaþræðingu og kransæðahjáveituaðgerðir voru aðeins framkvæmdar á Landspítalanum, nú Landspítala Hringbraut.
Efniviður og aðferðir
Fundnir voru allir sjúklingar sem útskrifuðust eftir að hafa greinst með bráða kransæðastíflu (ICD-9: 410) á Sjúkrahúsi Reykjavíkur (SHR) og Landspítalanum (LSP) með tölvuleit í gagnasöfnum spítalanna. Farið var yfir sjúkraskrár þeirra og þeir útilokaðir frá rannsókninni sem ekki höfðu sannanlega fengið kransæðastíflu, það er höfðu hvorki ST-breytingar á hjartalínuriti né hækkun hjartaensíma (CK-MB) yfir 15 mg/l. Þeir sem létust innan sólarhrings frá innlögn voru einnig útilokaðir þar sem reglur um innritun þeirra sjúklinga sem létust eftir endurlífgunartilraunir á bráðamóttöku voru ekki samræmdar milli sjúkrahúsanna.Skráð voru á sérstakt eyðublað: aldur, kyn, upplýsingar um helstu áhættuþætti eins og þeir vou skráðir í sjúkraskrá (reykingar, sykursýki, sermis- kólesteról yfir 7,0 mmól/l, fjölskyldusaga um kransæðasjúkdóma og háþrýstingur) einnig voru skráð lyf við innlögn og útskrift, hvort sjúklingur fengi segaleysimeðferð (með tPA eða streptókínasa) auk hámarks CK-MB mælingar í blóði. Afdrif sjúklinga einu ári eftir innlögn voru könnuð. Upplýsingar um endurinnlagnir vegna hjartasjúkdóma og kransæðavíkkana í hjartaþræðingu og kransæðahjáveituaðgerða fengust frá tölvudeildum spítalanna, en upplýsingar um dánarorsök og dánardægur fengust hjá Hagstofu Íslands.
SPSS forritið var notað við alla tölfræðiútreikninga. Beitt var kí-kvaðratsprófi eða nákvæmniprófi Fishers við samanburð á tveimur hópum, eftir því sem við átti, en log rank prófi til að meta mun á dánartíðni hópa.
Leyfi til rannsóknarinnar fékkst frá siðanefndum Sjúkrahúss Reykjavíkur og Landspítalans og hjá Tölvunefnd Dómsmálaráðuneytisins í samræmi við lög um rannsóknir á heilbrigðissviði og reglugerð um réttindi sjúklinga.
Niðurstöður
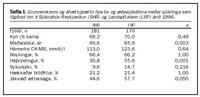
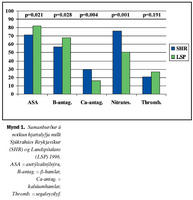
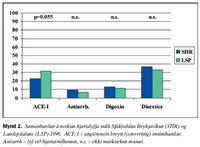
Grunneinkenni og áhættuþættir sjúklinga sem lögðust inn á Sjúkrahús Reykjavíkur og Landspítalann eru sýnd í töflu I.Meðal sjúklinga á Landspítalanum útskrifuðust 81,9% á asetýlsalisýlsýru á móti 71,2% á Sjúkrahúsi Reykjavíkur (p=0,021). ß-hamlar voru notaðir hjá 68,1% sjúklinga á Landspítalanum við útskrift á móti 56,5% sjúklinga á Sjúkrahúsi Reykjavíkur (p=0,028). Kalsíumhamlar voru notaðir hjá 16,3% sjúklinga á Landspítalanum við útskrift á móti 29,4% sjúklinga á Sjúkrahúsi Reykjavíkur (p=0,004). Nítröt voru notuð hjá 50,6% sjúklinga á Landspítalanum við útskrift á móti 75,7% sjúklinga á Sjúkrahúsi Reykjavíkur (p<0,001) (mynd 1). Alls fengu 27% sjúklinga sem komu á Landspítalann með bráða kransæðastíflu segaleysilyf en 21% á Sjúkrahúsi Reykjavíkur (p=0,191). Ekki reyndist munur á notkun angíótensín breyti (converting) ensímhamla, digoxíns, þvagræsilyfja eða lyfja við hjartsláttartruflunum (mynd 2).
Á fyrsta ári eftir innlögn fóru 43,2% sjúklinga á Landspítalanum í hjartaþræðingu með blásningu en 32,3% sjúklinga á Sjúkrahúsi Reykavíkur (p<0,05).
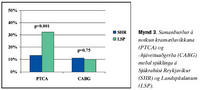
Á fyrsta ári eftir innlögn fóru 32,4% sjúklinga á Landspítalanum í kransæðavíkkun með blásningu en 13,3% sjúklinga á Sjúkrahúsi Reykavíkur (p<0,001). Á sama hátt fóru 10% sjúklinga af Landspítalanum í kransæðahjáveituaðgerð á fyrsta ári frá innlögn en 11% sjúklinga á Sjúkrahúsi Reykjavíkur (p=0,75) (mynd 3). Meðaltími frá innlögn að kransæðavíkkun með blásningu var 41 dagur á Landspítalanum en 51 dagur hjá sjúklingum Sjúkrahúss Reykjavíkur (p=0,001). Meðaltími frá innlögn að kransæðahjáveituaðgerð var 156 dagar á Landspítalanum en 126 dagar á Sjúkrahúsi Reykjavíkur (p=0,44).
Eins árs dánarhlutfall reyndist vera 17,7% meðal sjúklinga á Landspítalanum en 20,8% meðal sjúklinga á Sjúkrahúsi Reykjavíkur (p=0,55). Sameiginlegt dánarhlutfall og hlutfall sjúklinga sem fengu endurtekna kransæðastíflu innan árs var 18,5% meðal sjúklinga á Landspítalanum en 24,9% meðal sjúklinga á Sjúkrahúsi Reykjavíkur (p=0,20).
Meðallegutími sjúklinga eftir bráða kransæðastíflu var 15,1 dagur á Landspítalanum en 14,3 dagar á Sjúkrahúsi Reykjavíkur (p=0,004).
Umræða
Helsti veikleiki þessarar rannsóknar er afturskyggnt snið hennar sem leiðir til þess að ekki er hægt að tryggja að greiningin bráð kransæðastífla hafi verið notuð á sama hátt á báðum spítölum. Þá var meðferð eftir innlögn ekki tilviljunarkennd heldur háð mati mismunandi lækna á ástandi sjúklings hverju sinni. Þannig hafa sjúklingar líklega fengið mismunandi meðferð eftir alvarleika einkenna og einnig í minna mæli eftir því hvaða hjartasérfræðingur hafði umsjón með meðferð þeirra.Sýnt hefur verið fram á að bæta megi lífslíkur sjúklinga eftir bráða kransæðastíflu með vissum lyfjum (1-7). Þó kransæðavíkkanir og -aðgerðir hafi ótvíræð áhrif á líðan og lífsgæði sjúklinga hefur ekki tekist að sýna fram á að þessar aðgerðir hafi jákvæð áhrif á lifun sjúklinga nema í einstökum tilvikum (9-15).
Erlendar rannsóknir hafa sýnt að hlutfall sjúklinga sem fara í kransæðavíkkun og -hjáveituaðgerðir fer að nokkru eftir aðgengi að slíkum aðgerðum (8,16). Hér á landi voru þessar aðgerðir aðeins framkvæmdar á Landspítalanum á rannsóknartímanum og lék okkur því forvitni á að vita hvort munur væri á meðferð og horfum sjúklinga eftir bráða kransæðastíflu eftir því hvort þeir lögðust inn á Sjúkrahúsi Reykjavíkur eða Landspítalann.
Sjúklingar sem lögðust inn á Sjúkrahús Reykjavíkur og Landspítalann voru sambærilegir hvað varðar kynjaskiptingu, umfang skemmda á hjartavöðva (mælt með CK-MB), tíðni reykinga, sykursýki, blóðfituhækkunar og ættarsögu um hjartasjúkdóma. Sjúklingar sem lögðust inn á Sjúkrahús Reykjavíkur voru að meðaltali 3,7 árum eldri en þeir sem lögðust inn á Landspítalann. Hins vegar voru sjúklingar á Landspítalanum oftar með háþrýsting.
Sjúklingar á Landspítalanum fengu marktækt oftar asetýlsalisýlsýru og/eða ß-hamla heldur en sjúklingar á Sjúkrahúsi Reykjavíkur en marktækt sjaldnar nítröt og kalsíumhamla. Að öðru leyti reyndist ekki marktækur munur á lyfjameðferð sjúklinga milli spítala. Aukin notkun nítrata á Sjúkrahúsi Reykjavíkur gæti verið afleiðing af minni notkun kransæðavíkkana, asetýlsalisýlsýru og/eða ß-hamla sem gæti leitt til þess að sjúklingar væru oftar með brjóstverki eftir útskrift af Sjúkrahúsi Reykjavíkur heldur en af Landspítalanum. Þannig er lyfjameðferð við útskrift af Landspítalanum í betra samræmi við alþjóðlegar klínískar leiðbeiningar varðandi meðferð sjúklinga eftir bráða kransæðastíflu (17).
Ekki reyndist munur á tíðni eða tíma frá kransæðastíflu að kransæðahjáveituaðgerð meðal sjúklinga á Sjúkrahúsi Reykjavíkur annars vegar og Landspítalanum hins vegar. Aftur á mótu reyndust sjúklingar á Landspítalanum fara um þrisvar sinnum oftar í kransæðavíkkun með blásningu en sjúklingar á Sjúkrahúsi Reykjavíkur og þurftu sjúklingar á Sjúkrahúsi Reykjavíkur að bíða að meðaltali 10 dögum lengur eftir aðgerð frá því kransæðastífla gerði vart við sig. Þetta skýrist að hluta af aukinni notkun hjartaþræðinga á Landspítalanum en gæti einnig skýrst að hluta af þeim möguleika að gera kransæðavíkkun strax í fyrstu hjartaþræðingu á Landspítalanum en ekki á Sjúkrahúsi Reykjavíkur.
Þrátt fyrir þennan mun reyndist ekki vera munur milli spítalanna á eins árs dánartíðni, samanlagðri dánartíðni og tíðni endurtekinnar kransæðarstíflu, ekki heldur á meðallegutíma sjúklinga eftir bráða kransæðastíflu. Þó var í báðum tilvikum tilhneiging í átt til betri útkomu sjúklinga á Landspítalanum. Stærsti hluti skýringarinnar er líklega meiri notkun asetýlsalisýlsýru og ß-hamla á Landspítalanum eins og áður var minnst á, en þessi lyf hafa bæði mjög jákvæð áhrif á horfur (3,4,6). Ekki er hægt eftir þessa rannsókn að segja til um hvort aukin notkun kransæðavíkkana í hjartaþræðingu hafi áhrif á horfur sjúklinga eftir bráða kransæðastíflu. Þó er ljóst að þessi meðferð bætir verulega líðan þeirra og fækkar innlögnum á sjúkrahús (12).
Samkvæmt íslenskum lögum um heilbrigðisþjónustu og réttindi sjúklinga eiga allir sjúklingar jafnan rétt á fullkomnustu heilbrigðisþjónustu sem völ er á hverju sinni. Það kom okkur því á óvart að þrefaldur munur skuli vera milli Sjúkrahúss Reykjavíkur og Landspítalans á hlutfalli sjúklinga sem fer í kransæðavíkkun og að að meðaltali skuli biðtími eftir kransæðavíkkun vera 10 dögum lengri meðal sjúklinga á Sjúkrahúsi Reykjavíkur en á Landspítalanum. Hluti þessarar skýringar er aukin notkun hjartaþræðinga á Landspítalanum en enn reyndist munur þó einungis væri tekið mið af þeim sem fóru í hjartaþræðingu. Ef til vill hækkar það þröskuld fyrir aðgerð og seinkar framkvæmd hennar að þurfa að flytja sjúkling milli stofnana.
Nauðsynlegt er að leiðrétta þennan mun. Það mætti gera annað hvort með því að sameina hjartadeildir sjúkrahúsanna og efla um leið aðstöðu til hjartaþræðinga á öðru hvoru sjúkrahúsinu þannig að þær gætu sinnt auknum verkefnum eða með því að byggja upp aðstöðu til kransæðavíkkana á Sjúkrahúsi Reykjavíkur, nú Landspítala Fossvogi.
Hinn mikli munur sem kom fram á notkun hjartalyfja milli Sjúkrahúss Reykjavíkur og Landspítalans kallar á gerð klínískra leiðbeininga á hjartadeildum sjúkrahúsanna í Reykjavík.
Heimildir
1. Kristjánsson JM, Andersen K. Samanburður á horfum sjúklinga með bráða kransæðastíflu á Íslandi 1986 og 1996. Læknablaðið 1999; 85: 691-8.2. Kristjansson JM, Andersen K. Improved one-year survival after acute myocardial infarction in Iceland between 1986 and 1996. Cardiology 1999; 91: 827-30.
3. Second International Study on Infarct Survival Collaborative Group. Randomised trial of intravenous streptokinasi, oral aspirin, both or neither among 17 187 cases of suspected myocardial infarction. ISIS-2. Lancet 1988; 336: 827-30.
4. First International Study on Survival Collaborative Group. Randomised trial of intravenous atenolol among 16 027 cases of suspected acute myocardial infarction: ISIS-1. Lancet 1986; 2: 57-66.
5. The GUSTO investigators. An international randomised trial comparing four thrombolytic strategies for acute myocardial infarction. N Engl J Med 1993; 329: 673-82.
6. Gottlieb SS, McCarter RJ, Vogel RA. Effect of beta-blockade on mortality among hign-risk and low-risk patients after myocardial infarction. N Engl J Med 1998; 339: 489-97.
7. The Acute Infarction Ramipril Efficiacy (AIRE) study investigators. Effects of ramipril on mortality and morbidity of survivors of acute myocardial infarction with clinical evidence of heart failure. Lancet 1993; 342: 821-8
8. McGovern PG, Herlitz J, Pankow JS, Karlsson T, Dellborg M, Shahar E, et al. Comparison of medical care and one- and 12-month mortality of hospitalized patients with acute myocardial infarction in Minneapolis-St. Paul, Minnesota, United States of America and Goteborg, Sweden. Am J Cardiol 1997; 80: 557-62.
9. SWIFT (Should We Intervene Following Thrombolysis?) Trial Study Group. SWIFT trial of delayed elective intervention versus conservative treatment after thrombolysis with anistreplase in acute myocardial infarction. BMJ 1991; 302: 555-60.
10. Williams DO, Braunwald E, Knatterud G, Babb J, Bresnahan J, Greenberg MA, et al. One-year results of the Thrombolysis in Myocardial Infarction investigation (TIMI) Phase II Trial. Circulation 1992; 85: 533-42.
11. Terrin ML, Williams DO, Kleiman NS, Willerson J, Mueller HS, Desvigne-Nickens P, et al. Two- and three-year results of the Thrombolysis in Myocardial Infarction (TIMI) Phase II clinical trial. J Am Coll Cardiol 1993; 22: 1763-72.
12. Madsen JK, Grande P, Saunamaki K, Thayssen P, Kassis E, Eriksen U, et al. Danish multicenter randomized study of invasive versus conservative treatment in patients with inducible ischemia after thrombolysis in acute myocardial infarction (DANAMI). DANish trial in Acute Myocardial Infarction. Circulation 1997; 96: 748-55.
13. The TIMI study group. Comparison of invasive and conservative strategies after treatment with intervenous tissue plasminogen activator in acute myocardial infarction: results of the thrombolysis in myocardial infarction (TIMI) phase II trial. N Engl J Med. 1989; 320: 618-27.
14. Ellis SG, Mooney MR, George BS, da Silva EE, Talley JD, Flanagan WH, et al. Randomized trial of late elective angioplasty versus conservative management for patients with residual stenoses after thrombolytic treatment of myocardial infarction: Treatment of Post-Thrombolytic Stenoses (TOPS) Study Group. Circulation 1992; 86: 1400-6.
15. Baim DS, Diver DJ, Feit F, Greenberg MA, Holmes DR, Weiner BH, et al. Coronary angioplasty performed within the thrombolysis in Myocardial Infarction II study. Circulation 1992; 85: 93-105.
16. Kirklin JK, Akins CW, Blackstone EH, et al. Guidelines and indications for coronary artery bypass graft surgery: a report of the American College of Cardiology/American Heart Association Task Forse on Assessment of Diagnostic and Therapeutic Cardiovascular Procedures (Subcommittee on Coronary Artery Bypass Graft Surgery). J Am Coll Cardiol 1991; 17: 543-89.
17. Ryan TJ, Antman EM, Brooks NH, Califf RM, Hillis LD, Hiratzka LF, et al. 1999 Update: ACC/AHA Guidelines for the Management og Patients With Acute Myocardial Infarction: Executive Summary and Recommendations: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guideline (Committee on Management of Acute Myocardial Infarction). Circulation 1999; 100: 1016-30.