Fræðigreinar
Einkenni breytingaskeiðs og meðferð þeirra hjá 50 ára íslenskum konum
Ágrip
Tilgangur: Markmið rannsóknarinnar var að rannsaka meðal fimmtugra kvenna einkenni breytingaskeiðs, algengi þeirra og meðferð. Hvaða læknar sjá um þessa meðferð og hvernig fræðslu um breytingaskeið og hormónameðferð er háttað.Efniviður og aðferðir: Rannsóknin náði til allra (n=956) fimmtugra kvenna á Stór-Reykjavíkursvæðinu. Spurningalisti var sendur út ásamt tveimur ítrekunum og eftirleit með símhringingum.
Niðurstöður: Alls tóku 690 konur þátt í rannsókninni (72,2%). Af einkennum sem gerðu vart við sig daglega voru svefntruflanir í einhverri mynd algengastar, oftast að konurnar vöknuðu upp að nóttu (14,8%). Hitakóf bæði að nóttu (2,2%) og degi (3,6%) voru algengari en hjartsláttarköst að nóttu (0,2%) og degi (0,5%). Konur með hitakóf og hjartsláttarköst voru líkegri til að hafa svefntruflanir, háþrýsting, vera of þungar, hafa gengist undir brottnám eggjastokka og þær voru síður á hormónameðferð. Þreyta (12,3%) og syfja (9,4%) voru algeng dagleg einkenni. Tæplega fjórðungur hafði leitað læknis vegna kvíða og spennu en 16,5% vegna þunglyndis. Rúmlega helmingur kvennanna var á hormónameðferð. Blöndur östrógens og prógesteróns voru algengastar. Hitakóf og hjartsláttarköst voru marktækt færri hjá konum á hormónameðferð og þriðjungur taldi sig sofa betur eftir að hormónameðferð hófst. Tengsl voru milli þess að vera á hormónameðferð og hafa oft verið hjá læknum undanfarið ár, vera stórreykingakona, með langvinna berkjubólgu, vera kvíðin og undir læknishendi vegna þreytu, vefjagigtar og verkja. Ekki var munur á tíðni kransæðasjúkdóma eða blóðtappa eftir því hvort konur voru á hormónameðferð eða ekki. Kvensjúkdómalæknar höfðu oftast (67%) hafið meðferðina en heimilislæknar haldið henni áfram (56%). Þriðjungur kvenna hafði ekki fengið fræðslu um hormónameðferð.
Ályktanir: Rúmlega helmingur fimmtugra kvenna er á hormónameðferð. Þessi hópur kvenna er að ýmsu leyti ólíkur þeim sem ekki eru á hormónameðferð sem undirstrikar nauðsyn á markvissri greiningu og meðferð einkenna breytingaskeiðs. Ljóst er að fræðslu um áhrif og hugsanlega fylgikvilla hormónagjafar á heilsufar kvenna er ábótavant.
English Summary |
| Benediktsdóttir B, Tómasson K, Gíslason Þ Climateric symptoms and hormone replacement treatment among 50 years old Icelandic women Læknablaðið 2000; 86: 501-7 Objective: The objective of the research was to estimate the prevalence and treatment of climacteric symptoms among 50 years old women, including which doctors are prescribing the hormone replacement treatment (HRT) and what information is given about the risk and benefit of HRT. Material and methods: All (n=956) 50 years old women living in Reykjavík and neighbouring towns were included. A detailed questionnaire was posted to the women with two follow-up reminders. A non-response survey was conducted by phone among those not responding. Results: The response rate was 72.2% (n=690). Sleep disturbances were the most common climacteric complaint occurring every day, mainly difficulty in maintaining sleep (14.8%). Hot flushes occuring every day (3.6%) and every night (2.2%) were more common than palpitations occuring every day (0.5%) and every night (0.2%). One fourth of the women had been to a doctor because of anxiety and 17% because of depression. Women who had been oophorectomised, were suffering from insomnia, hypertension, had high body mass index (BMI) or were not on HRT were more likely to suffer from hot flushes and palpitations. More than every other woman was on HRT (54%). Combination of oestrogen and progesterone were most commonly used. Hot flushes were less common in women on HRT and one third reported better sleep after starting HRT. Women on HRT more frequently visited doctors, were more often suffering from anxiety, chronic tiredness, fibromyalgia and pain. They more often were heavy smokers and had chronic bronchitis. Most often the HRT was started by gynaecologists (67%) but continued by family doctors (56%). About one fifth claimed that they had not received information about the risk and benefit of HRT. Conclusions: More than every other 50 years old woman is on HRT. These women differ in various ways from women not receiving HRT, which underlines the importance of accurate diagnosis and treatment of climacteric symptoms. Better patient information is needed. Key words: climateric symptoms, treatment, epidemiology, sleep. Correspondance: Bryndís Benediktsdóttir. E-mail: bryndis. benediktsdottir@gb.hgst.is |
Inngangur
Breytingaskeið kvenna hefst samfara minnkandi hormónaframleiðslu eggjastokka, oftast kringum fimmtugsaldur. Talið er að arfgengir þættir, barneignir, þjóðfélagsstétt og reykingar hafi áhrif á hvenær tímabilið hefst, hversu lengi það varir og hve svæsin einkenni eru (1). Hitakóf, hjartsláttarköst, kvíði, þreyta, þunglyndi og svefntruflanir eru einkenni breytingaskeiðs og geta gert vart við sig þó nokkru áður en breyting verður á blæðingum. Síðkomin einkenni eru þynning á slímhúð þvag- og kynfæra, breytingar á húð, lið- og vöðvaverkir, beinþynning og aukin tíðni hjarta- og æðasjúkdóma (1-4). Aðgerðir á innri kynfærum (5), reykingar (6,7), mataræði (8), líkamsþyngd (9,10), félagslegar aðstæður og heilsa (11,12) hafa einnig verið talin tengjast einkennum breytingaskeiðs.Östrógenmeðferð er talin áhrifarík gegn einkennum tengdum breytingaskeiði og síðkomnum fylgikvillum östrógenskorts (13-17). Östrógen verður að gefast með prógesteróni sé leg enn til staðar, þar sem östrógen eitt sér veldur þykknun á legbolsslímhúð og eykur líkur á krabbameini (18).
Notkun hormóna á breytingaskeiði hefur aukist á Íslandi undanfarin ár (19). Ekki er vitað hvaða læknar koma aðallega að meðferð breytingaskeiðseinkenna hér á landi eða hvaða fræðslu konur fá almennt um tíðahvörf, tilgang hormónameðferðarinnar, lengd hennar eða aukaverkanir.
Markmið þessarar rannsóknar var að kanna algengi einkenna breytingaskeiðs meðal fimmtugra kvenna, algengi hormónameðferðar og hvaða tegundir væru notaðar, en einnig hvernig meðferð tengdist einkennum. Þá var kannað hvaða læknar hefja meðferðina, hverjir halda henni áfram, auk fræðslu sem konunum var boðin.
Efniviður og aðferðir
Valdar voru allar konur fæddar árið 1947 sem bjuggu á Stór-Reykjavíkursvæðinu, frá Hafnarfirði til Mosfellsbæjar. Samkvæmt þjóðskrá voru þær 965 þann 15. október árið 1997, níu reyndust fluttar svo rannsóknarhópurinn samanstóð af 956 konum. Þeim var öllum sendur spurningalisti ásamt kynningarbréfi. Á sama tíma var umfjöllun um efnið í dagblöðum.Spurningalistinn er viðamikill og ekki birtur í heild sinni hér, en fæst hjá höfundum. Spurningar voru alls 69, sem svarað var með jái eða neii. Fjölvalspurningar voru 25 og opnar spurningar þar sem svar var skrifað voru 40. Alls voru 28 spurningar um einkenni með fimm svarsmöguleikum: 1= aldrei, 2= sjaldnar en einu sinni í viku, 3= einu sinni til tvisvar í viku, 4= þrisvar til fimm sinnum í viku og 5= á hverjum degi eða næstum því.
Í aðalatriðum var spurt um:
1. Félagslegar aðstæður og almenna áhættuþætti: menntun, starf, vinnutíma, fjölda í heimili, hjúskaparstétt, áfengisnotkun, reykingar, líkamsrækt, kaffidrykkju, krabbameinsskoðun, hæð og þyngd.
2. Almennt heilsufar: talin voru upp einkenni og sjúkdómar og spurt hvort þær hefðu verið undir læknishendi vegna þeirra, hvort leg hefði verið fjarlægt og/eða annar eða báðir eggjastokkar. Spurt var um greindan háþrýsting, meðferð hans og ættarsögu og hve oft konurnar hefðu leitað læknis undanfarið ár.
3. Lyfjameðferð: lyf notuð að staðaldri og eftir þörfum.
4. Einkenni breytingaskeiðs: síðustu tíðir (mánuður, ár). Konurnar voru beðnar um að tilgreina tíðni hitakófa og hjartsláttarkasta bæði að nóttu og degi á fyrrgreindum kvarða með fimm svarmöguleikum.
5. Meðferð breytingaskeiðs; tegund hormóna, tímalengd meðferðar og hvaða læknar hefðu hafið og hverjir viðhaldið meðferð. Hvaða fræðslu þeim hefði verið boðin varðandi tilgang og aukaverkanir hormónameðferðar.
6. Svefntruflanir, dagsyfja og þreyta: notaðar voru spurningar af Basic Nordic Sleep Questionnaire (20) þar sem konur voru beðnar að tilgreina tíðni svefntruflana á kvarða með fimm svarsmöguleikum. Svefntruflanir sem spurt var um voru: erfiðleikar að sofna, uppvaknanir að nóttu og árvaka. Syfjumælikvarði Epworths (Epworth sleepiness scale) (21) var notaður til að meta dagsyfju en þar eru átta spurningum þar sem metnar eru líkur þess að dotta eða sofna við ákveðnar aðstæður, á kvarða með fjórum svarsmöguleikum, þar sem 1=aldrei, 2=litlar líkur, 3=talsverðar líkur, 4=miklar líkur.
7. Kvíði og þunglyndi voru metin með HAD-kvarða (The Hospital Anxiety and Depressions Scale) (22) með 14 spurningum þar sem konur mátu einkenni sín á kvarða 1-4. Skalinn greinir ekki þunglyndi eða kvíðasjúkdóma en hærri stig gefa vísbendingu um meiri og alvarlegri þunglyndis- og kvíðaeinkenni.
8. Lífsgæði voru könnuð með fjórum almennum spurningum af Spurningalista um heilsutengd lífsgæði (23).
Spurningar voru um fleiri atriði sem ekki er fjallað um í þessari grein.
Þegar fjallað er um um hitakóf og hjartslátt í niðurstöðum er átt við hitakóf og hjartslátt að nóttu eða degi oftar en þrisvar til fimm sinnum í viku, nema annað sé tekið fram.
Spurningalistinn ásamt kynningarbréfi var fyrst sendur í október 1997. Tæplega helmingur svaraði strax. Sex vikum síðar var sent áminningarbréf til þeirra sem ekki höfðu svarað og enn aftur fimm vikum síðar. Þá var leitað símleiðis til slembiúrtaks 30 kvenna sem ekki höfðu svarað. Þær voru hvattar til þátttöku og einnig athugað hvers vegna þær vildu ekki taka þátt. Náðist í allar og voru 24 (80%) reiðubúnar til þátttöku.
Þjóðskrárupplýsingar um hjúskaparstétt voru bornar saman með tilliti til þátttöku. Rannsóknin var gerð með leyfum tölvunefndar og siðanefndar, en upplýsingum úr þjóðskrá eytt að loknum útreikningum.
Tölfræði: Gildi eru birt sem meðalgildi með einu staðalfrávik (standard deviation, SD). Tvíhliða t-próf var notað til samanburðar á samfelldum breytum. Samanburður á hópum var gerður með kí-kvaðratsprófum. Áhættuhlutfall (odds ratio, OR) var reiknað til að lýsa hlutfallslegri áhættu, jafnframt voru reiknuð 95% vikmörk (95% confidence interval, CI). Línuleg aðhvarfsgreining var notuð til þess að skoða samband fleiri en tveggja breytna.
Niðurstöður
Af 956 konum tóku 690 þátt í rannsókninni (72,2%). Þegar þjóðskrárupplýsingar varðandi hjúskaparstétt, fjölda í heimili og trú voru bornar saman meðal þeirra sem tóku þátt í rannsókninni og þeirra sem gerðu það ekki, kom í ljós að einhleypar konur tóku síður þátt (63,3%), en þær sem voru giftar eða í sambúð (71,4%), kí-kvaðrat=5,86; p=0,0125. Ekki var annar munur á þeim sem tóku þátt og hinum sem ekki tóku þátt. Alls unnu 583 konur utan heimilis og var meðalvinnutími þeirra 37 (SD=12) klukkustundir á viku. Sjötíu og ein kona var einhleyp, en algengast var að þrír væru í heimili.
Alls skráðu 366 (53%) konur blæðingar síðastliðna tvo mánuði, 21 (3%) á síðustu tveimur til sex mánuðum, 180 (26%) fyrir meira en sex mánuðum, en 123 konur (18%) svöruðu ekki þessari spurningu. Alls var 371 kona á hormónameðferð (54%).
Leg hafði verið fjarlægt hjá 122 konum (20%) af 621 sem svaraði spurningum um aðgerðir á innri kynfærum. Annar eggjastokkur hafði verið fjarlægður hjá 43 (7%) konum, en báðir hjá 37 (6%). Leg hafði langoftast verið fjarlægt (94%) ef báðir eggjastokkar höfðu verið teknir, en sjaldnar (57%) ef annar eggjastokkur hafði verið tekinn. Af þeim 683 konum sem svöruðu spurningu um hvort þær færu reglulega í krabbameinsskoðun, svöruðu 592 (87%) því játandi. Þessar konur voru meira en tvöfalt líklegri (OR=2,6; 95% CI =1,6-4,0) en hinar til að vera á hormónameðferð.
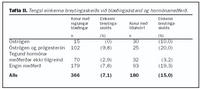
Af einkennum breytingaskeiðs voru svefntruflanir í einhverri mynd algengastar, oftast það að konurnar vöknuðu að nóttu (tafla I). Níutíu og fimm konur (14,8%) kváðust vakna á hverri nóttu og af þeim vöknuðu 21% einu sinni, 24% tvisvar, 24% þrisvar og 32% þeirra oftar. Meðaltalið var 2,8 (SD=1,3) skipti. Algengustu ástæður uppvaknana voru salernisferðir (n=57), verkir (n=34), áhyggjur (n=32), hitakóf (n=29), truflun frá umhverfi (n=21), en skrá mátti fleiri en eina ástæðu. Aðrar ástæður uppvaknana, tilgreindar í skriflegum svörum, voru oftast draumar eða hrotur rekkjunautar. Þær 193 konur sem vöknuðu upp að nóttu, þrisvar til fimm sinnum í viku eða oftar, voru mun líklegri til að fá hitakóf (21,8%), en hinar (5,8%) sem ekki vöknuðu á næturnar (kí-kvaðrat=36,5; p=0,0001).
Dagleg einkenni um syfju og þreytu voru algeng (tafla I). Alls sögðust 190 konur (29,2%) sofa of lítið, 154 (23,5%) vöknuðu ekki úthvíldar að morgni og 149 konur (23,0%) voru syfjaðar að degi til oftar en þrisvar til fimm sinnum í viku. Meðal þeirra sem fundu fyrir syfju daglega voru 62% sem einnig fundu fyrir þreytu daglega.
Hitakóf voru algengari en hjartsláttarköst bæði að degi og nóttu.
Af 650 konum sögðust 42 fá hitakóf að degi til, þrisvar til fimm sinnum í viku eða oftar (6,5%), en af 645 konum sögðust 35 (5,5%) vakna upp vegna hitakófa, þrisvar til fimm sinnum í viku eða oftar. Af 628 konum sögðust sex vakna upp á næturna vegna hjartsláttar, þrisvar til fimm sinnum í viku eða oftar (1%), en 22 konur af 640 sögðust fá hjartsláttarköst að degi til (3,5%) þrisvar til fimm sinnum í viku eða oftar. Alls voru 72 konur (10%) með eitt eða fleiri einkenni breytingaskeiðs þrisvar í viku eða oftar og þar af voru 29 (40%) með tvö eða fleiri einkenni.
Giftar konur eða í sambúð höfðu álíka oft hitakóf og hjartslátt (9,8%) og einhleypar konur (13,9%), p=0,16. Algengi hitakófa og hjartsláttar var ekki tengt vinnu utan heimilis eða hversu oft áfengis var neytt. Af þeim 666 konum sem svöruðu spurningum um reykingar, reyktu 200 (30,0%), en 12,5% þeirra voru með hitakóf og hjartslátt samanborið við 9,7% þeirra sem ekki reyktu, p=0,6. Konur með tíðahvörf (n=180) höfðu oftar hitakóf og hjartslátt (15%), en þær (n=366) sem höfðu reglulegar blæðingar (7%) (kí-kvaðrat=8,56; p=0,003). Þær vöknuðu líka oftar upp að nóttu, þrisvar til fimm sinnum í viku eða oftar (38,4%), en þær sem enn höfðu reglulegar blæðingar (24,1%) (kí-kvaðrat=15,6; p=0,004). Hormónagjöf eftir tíðahvörf tengdist síður fækkun einkenna (tafla II).
Af þeim 80 konum þar sem annar eða báðir eggjastokkar höfðu verið fjarlægðir voru 14 (17,5%) með hitakóf og hjartslátt, samanborið við 8,9% hinna sem ekki höfðu gengist undir sams konar aðgerð (kí-kvaðrat=5,69; p=0,01; OR=2,2; 95% CI=1,2-5,6). Þessi einkenni voru ekki algengari ef einungis leg hafði verið fjarlægt.
Konur með sögu um háþrýsting (n=149) höfðu oftar (17,5%) sögu um hitakóf og hjartslátt en hinar (8,4%) sem ekki höfðu sögu um háþrýsting (kí-kvaðrat=10,2; p=0,0014; OR=2,3; 95% CI=1,4-3,8). Konur með hitakóf og hjartslátt voru einnig þyngri en hinar sem ekki höfðu slík einkenni, þyngdarstuðull 26,4 (SD=4,8) kg/m2 á móti 25,2 (SD=3,6) kg/m2, p=0,013. Konur með háþrýsting voru einnig þyngri 26,7 (SD=3,9) kg/m2 á móti 24,9 (SD=3,6) kg/m2 (p<0,001). Samkvæmt línulegri aðhvarfsgreiningu eru bæði háþrýstingur (stuðull=0,08; staðalvilla=0,029) og þyngdarstuðull (stuðull=0,008; staðalvilla=0,003) sjálfstæðir spáþættir fyrir hitakófum og hjartslætti.
Af 690 konum sögðust átta taka bætiefni eða náttúrulyf við einkennum breytingaskeiðs, en 371 hormónalyf (54%) og var algengast að nota blöndur östrógens og prógesteróns (Estracomb, Kliogest, Cyclo-Progynon, Trisequens, Climen), en þessi lyf notuðu 150 (41%) konur. Östradíólsambönd (Estraderm, Estrafem, Progynon, Evorel, Ovestin) notuðu alls 64 (17%), en í 157 (42%) tilfellum sögðust konurnar nota hormónalyf, en tilgreindu ekki nánar tegund lyfs.
Alls höfðu 19,7% verið eitt ár eða skemur á meðferð, 31% í þrjú ár eða lengur og þar af 17,5% lengur en í fimm ár, en meðallengd meðferðartíma var 41 (SD=31) mánuður. Af konum með reglulegar blæðingar síðastliðna þrjá mánuði voru 53% á hormónameðferð, 55% þeirra sem skráðu blæðingar síðustu þrjá til sex mánuði og 48% þeirra sem höfðu haft síðustu blæðingar fyrir hálfu ári eða meira. Hormónameðferð var tvöfalt algengari (OR=2,0; 95% CI=1,4-3,1) hjá konum, sem farið höfðu í legnám (68%), einnig ef annar eggjastokkur eða báðir (67,5%) höfðu verið fjarlægðir (OR=1,9; 95% CI=1,2-3,2). Aðeins í sex tilfellum (5%) voru konur með blönduð lyfjaform (östrógen og prógesterón) þar sem leg hafði verið fjarlægt. Blönduðu lyfjaformin voru einnig mjög fátíð ef eggjastokkar höfðu verið fjarlægðir, enda hafði leg oftast verið farlægt samtímis.
Af konum sem tóku hormónalyf höfðu 14,6% farið oftar en sjö sinnum til læknis síðastliðið ár, samanborið við 9,4% hinna sem ekki voru á hormónameðferð (kí-kvaðrat=40,19; p=0,0001). Konur á hormónameðferð mátu heilsu sína álíka oft sæmilega eða slæma (26,9%) og hinar sem ekki voru á hormónameðferð (20,8%) (kí-kvaðrat=3,69; p=0,05). Af þeim 50 konum sem sögðust vera undir læknishendi vegna vefjagigtar voru 35 (70%) á hormónameðferð (kí-kvaðrat=4,82; p>0,005). Af þeim 45 konum sem voru undir læknishendi vegna síþreytu voru 35 (78%) á hormónameðferð (kí-kvaðrat =9,87; p=0,002). Konur með langvinna berkjubólgu (85%) og þær sem verið höfðu undir læknishendi vegna verkja (67%) voru oftar á hormónalyfjum (p<0,05) en ekki var munur á þeim sem höfðu sögu um blóðtappa, kransæðasjúkdóm eða hjartsláttartruflanir. Af þeim konum sem voru á hormónameðferð reyktu 32,4% sígarettur daglega, samanborið við 25,4% hinna sem ekki voru á hormónameðferð. Mun algengara var að stórreykingakonur væru á hormónameðferð. Af 79 konum sem reyktu 16 sígarettur eða meira á dag voru 59 á hormónameðferð (kí-kvaðrat =17,43; p=0,008). Ekki var munur á þyngdarstuðli, tíðni háþrýstings, áfengisnotkun eða líkamsrækt eftir því hvort konur voru á hormónameðferð eða ekki.
Meðal kvenna á hormónameðferð voru 8% með hitakóf og hjartslátt samanborið við 13% hinna sem ekki voru á hormónameðferð (kí-kvaðrat =5,65; p<0,05). Fimm prósent kvenna sem notuðu östrógen voru með hitakóf og hjartslátt, 11% af þeim sem notuðu blöndur östrógens og prógesteróns og 6% af þeim sem tilgreindu ekki tegund hormóna sem þær notuðu.
Af 359 konum sögðust 72 (20%) hafa átt auðveldara með að sofna eftir að hormónameðferð hófst, 118 (34%) af 348 konum sögðust vakna sjaldnar upp að nóttu og 59 (17%) af 345 konum voru betur vakandi að deginum (tafla III).
Alls kváðust 97 (22%) konur hafa verið undir læknishendi vegna kvíða og spennu, en 73 (17%) vegna þunglyndis. Konur á hormónameðferð voru marktækt kvíðnari (4,7 (SD=3,5) stig) en þær sem ekki voru á slíkri meðferð ( 3,9 (SD=3,3) stig (t=2,8; df=616; p=0,005)). Hins vegar var ekki marktækur munur á þunglyndiseinkennum. Kvíði var meiri meðal kvenna (5,1 (SD=3,6) stig) ef kvensjúkdóma- og fæðingalæknar sáu um að viðhalda hormónameðferð, en hjá hinum (4,3 (SD=3,2) stig) sem voru í meðferð hjá heimilislækni (t=2,3; df=357; p=0,02). Þunglyndiseinkenni voru einnig meiri hjá konum sem voru á hormónameðferð hjá fæðinga- og kvensjúkdómalæknum (4,1 (SD=3,0) stig), en hjá hinum (3,4 (SD=2,7) stig) sem voru í meðferð hjá heimilislæknum, (t=2,3; df=357; p=0,02).
Konur sem höfðu farið í legnám voru bæði þunglyndari (4,4 (SD=3,0) á móti 3,4 (SD=2,7; df=602; p=0,0003) og kvíðnari (5,6 (SD=3,5) á móti 4,4 (SD=3,4; t=2,8; df=602; p=0,005) en þær sem ekki höfðu farið í slíka aðgerð.
Upphaflega hafði hormónameðferðinni oftast verið ávísað af kvensjúkdómalækni (67%) en í 29% tilfella af heimilislækni og hjá 4% af öðrum læknum. Kvensjúkdómalæknar höfðu oftar (77%) hafið meðferð ef leg og eggjastokkar höfðu verið fjarlægð (kí-kvaðrat =5,63; p<0,05).
Algengast var að heimilislæknar endurnýjuðu hormónameðferð (56%) svo kvensjúkdómalæknar (40%) og þá aðrir læknar (4%).
Hvað varðar fræðslu til kvenna var ekki munur á milli eftir því hvort heimilislæknar eða kvensjúkdómalæknar hefðu hafið meðferðina. Af 482 konum sögðust 123 (25,5%) ekki hafa fengið fræðslu um áhrif hormóna á tíðahvarfaeinkenni, 121 (25,1%) kvaðst ekki hafa fengið fræðslu um áhrif hormóna á beinþynningu, 183 (40,8%) höfðu ekki fengið fræðslu um áhrif hormónameðferðar á algengi hjarta- og æðasjúkdóma og 172 (38,5%) höfðu ekki fengið fræðslu um áhrif hormóna á krabbamein (tafla IV).
Umræða
Á Stór-Reykavíkursvæðinu bjuggu 956 fimmtugar konur á þeim tíma sem rannsóknin var framkvæmd en 690 (72,2%) tóku þátt í rannsókninni, sem má telja viðunandi þátttökuhlutfall. Þegar þær konur sem svöruðu spurningalistanum voru bornar saman við hinar sem ekki svöruðu kom í ljós að hóparnir voru sambærilegir, nema hvað meðal þeirra sem ekki svöruðu voru fleiri ógiftar konur. Meginniðurstöður rannsóknarinnar eru hins vegar ekki háðar hjúskaparstétt. Meðal slembiúrtaks 30 kvenna sem ekki svöruðu voru í reynd langflestar tilbúnar til að svara. Við teljum að niðurstöður okkar endurspegli viðhorf og aðstæður fimmtugra kvenna á höfuðborgarsvæðinu að þessu leyti. Tíðahvörf verða að jafnaði við 51 árs aldur hjá konum í iðnvæddum ríkjum Vesturlanda. Í þessari rannsókn reyndist rúmlega helmingur fimmtugra kvenna vera með reglulegar blæðingar, en hafa ber í huga að tæplega helmingur kvennanna var á hormónalyfjameðferð sem viðheldur blæðingum og af þeim 180 konum sem komnar voru með tíðahvörf hafði leg verið fjarlægt hjá 122.
Þau einkenni sem talin eru tengjast breytingaskeiði og könnuð voru í þessari rannsókn voru hitakóf, hjartsláttarköst, svefntruflanir, þreyta, syfja, kvíði og þunglyndi. Tengsl hitakófa og hjartsláttarkasta við breytingaskeið eru almennt best þekkt (1). Önnur einkennin sem upp eru talin geta gert vart við sig á öðrum aldursskeiðum, en tengsl þeirra við breytingaskeið eru engu að síður vel kunn og mun algengari í þessari rannsókn, en hitakóf og hjartsláttarköst.
Hitakóf gera vart við sig hjá þremur fjórðu hluta kvenna á breytingaskeiði (1). Sumar konur fá hitakóf oft á dag meðan aðrar fá þau sjaldnar en einu sinni í mánuði. Hvers vegna fjórðungur kvenna sleppur við þessi einkenni er óþekkt. Nýlegar rannsóknir hafa þó bent á hugsanleg áhrif mataræðis á einkenni breytingaskeiðs (8,24). Í þessari rannsókn reyndust þær konur sem fengu oftast hitakóf og hjartslátt síður vera á hormónalyfjameðferð, voru þyngri, höfðu frekar háþrýsting, voru líklegri til að hafa gengist undir brottnám eggjastokka og sváfu mun verr, sem er í samræmi við fyrri rannsóknir (5,15,25).
Sýnt hefur verið fram á að tíðahvörf komi fyrr (7) hjá reykingakonum og að þær fái frekar hitakóf (6) á breytingaskeiði, sem ekki reyndist vera í þessari rannsókn. Þessi munur á niðurstöðum gæti skýrst af því að reykingakonur, einkum stórreykingakonur, í þessari rannsókn voru mun líklegri til að vera á hormónalyfjameðferð. Ekki hafa fyrri rannsóknir verið einhlítar varðandi tengsl félagslegra þátta og tíðni hitakófa (11,12,25), en ekki var sýnt fram á tengsl hitakófa og hjúkskaparstéttar, vinnu utan heimilis eða áfengisnotkunar í þessari rannsókn.
Svefntruflanir hafa ekki almennt verið taldar sjálfstætt einkenni breytingaskeiðs. Vitað er að svefngæði versna eftir því sem líður á ævina (26) og að svefntruflanir eru algengar hjá miðaldra konum og tengjast iðulega breytingaskeiði (4,5). Í nýlegri finnskri rannsókn kom í ljós að bættur svefn í kjölfar hormónagjafar tengdist einkum fækkun annarra einkenna breytingaskeiðs, en þó mætti bæta svefn kvenna með östrógeni, sem ekki höfðu önnur einkenni breytingaskeiðs (15). Einnig hefur verið sýnt fram á að svefntruflanir á breytingaskeiði megi að hluta til rekja til áhrifa östrógens á stjórnun svefns og dægursveiflu (27).
Í þessari rannsókn voru svefntruflanir í einhverri mynd það einkenni breytingaskeiðs sem oftast kom fyrir daglega, einkum það að vakna oft upp að nóttu og tengdist að hluta öðrum einkennum breytingaskeiðs. Athyglisvert var að þriðjungur kvenna taldi að hormónagjöf hefði leitt til þess að þær vöknuðu sjaldnar upp á nóttunni og tæplega fimmtungur varð betur vakandi að deginum.
Eftirtektarvert var hversu kvartanir um syfju og þreytu voru algengar meðal fimmtugra kvenna. Um fjórðungur kvennanna vöknuðu ekki úthvíldar og voru syfjaðar og þreyttar að degi til og þriðjungi fannst þær sofa of lítið. Tæplega fimmtungur sagði þessi einkenni hafa batnað við hormónatöku. Margar ástæður geta legið hér að baki svo sem breytingaskeið, svefntruflanir, félagslegar aðstæður svo eitthvað sé nefnt, en höfundar vinna að úrvinnslu mikilvægi hvers þáttar fyrir sig.
Hormónameðferð á breytingaskeiði hefur aukist til muna. Rannsókn á íslenskum konum á aldrinum 40-59 ára fyrir 10 árum sýndi að um 13% þeirra voru þá á hormónalyfjum (5) en rúmlega helmingur 50 ára kvenna í þessari rannsókn reyndist vera á hormónameðferð. Þessi aukning er í samræmi við niðurstöður annarra rannsókna (19,25). Algengt var að konur byrjuðu snemma að taka hormón og hafði tæpur helmingur kvennanna verið á meðferðinni lengur en þrjú ár. Langalgengast var að konur notuðu blöndur östrógens og prógesteróns, en einungis östrógen ef leg hafði verið fjarlægt, sem er í samræmi við við þá meðferð sem almennt er mælt með. Fyrri rannsóknir (25) hafa sýnt að algengt var að konur með leg hefðu verið á östrógeni einu saman og konur eftir legnám á blönduðum lyfjaformum. Athyglisvert var að talsverður hluti kvenna sem var á hormónameðferð hafði einkenni breytingaskeiðs og að konur sem einungis voru á östrógenmeðferð höfðu sjaldnar hitakóf og hjartslátt en þær sem tóku blöndu östrógena og prógesteróns. Hormónalyfjameðferð hjá konum eftir tíðahvörf tengdist ekki sömu fækkun einkenna og sást hjá konum sem enn höfðu tíðablæðingar og eru niðurstöður þessarar rannsóknar að því leyti samhljóða fyrri rannsóknum (5,25).
Ef litið er nánar á þann hóp kvenna sem er á hormónameðferð, kemur í ljós að þær voru oftar stórreykingakonur, með langvinna berkjubólgu, kvíðnar, haldnar síþreytu, vefjagigt, verkjum og höfðu mun oftar leitað sér læknis undanfarið ár en þær sem ekki voru á hormónameðferð. Ekki var munur á þyngdarstuðli, tíðni háþrýstings, kransæðasjúkdóma og hjartsláttartruflana eftir því hvort konur voru á hormónameðferð eða ekki og er þetta í samræmi við aðrar rannsóknir (19,25).
Kvíðaeinkenni samkvæmt HAD-kvarðanum voru marktækt meiri meðal kvenna á hormónameðferð. Rannsóknir hafa sýnt að kvíðnar og þunglyndar konur leiti frekar eftir hormónameðferð (2,12,13). Sú staðreynd að kvíða- og þunglyndiseinkenni voru algengari hjá þeim konum þar sem kvensjúkdómalæknir fylgdi eftir meðferð, vekur þá spurningu hvort kvíðnar og þunglyndar konur leiti frekar sérfræðings í fæðinga- og kvensjúkdómafræði eða hvort þessi stétt lækna túlki kvíða- og þunglyndiseinkenni fremur sem einkenni breytingaskeiðs en heimilislæknar, sem ætla mætti að sé betur kunnugt um fyrra heilsufar og aðstæður sjúklings og hafi meiri reynslu af greiningu og meðferð geðrænna einkenna. Á sama hátt er athyglivert að konur sem höfðu farið í legnám og/eða brottnám eggjastokka voru marktækt oftar kvíðnar og þunglyndar. Konur sem gengist höfðu undir brottnám annars eða beggja eggjastokka höfðu mun oftar hitakóf og hjartslátt, en tæpur þriðjungur þeirra reyndist ekki vera á hormónalyfjameðferð. Ekki var með öryggi hægt að fá fram í þessari rannsókn hvort frábending hormónameðferðar væri fyrir hendi hjá þessum konum. Önnur og líklegri ástæða gæti verið að láðst hefði að ráðleggja þeim að taka hormón, en rannsóknir hafa sýnt að ekki svo ósjaldan ferst fyrir að beita forvörnum sem sannað hafa gildi sitt (28).
Sérfræðingar í kvensjúkdómum hefja oftast hormónameðferð, en heimilislæknar endurnýja lyfin og halda áfram meðferðinni. Svipaðar niðurstöður hafa komið í ljós varðandi lyfjagjöf við öðrum sjúkdómum, til dæmis astma, þar sem sérfræðingar hefja oftast meðferð en heimilislæknar viðhalda meðferð (29).
Fræðsla um tilgang meðferðar virðist ófullnægjandi og skiptir þar ekki máli hvort heimilislæknir eða sérfræðingur hefur meðferðina. Þannig hafði hátt í helmingur kvennanna ekki fengið fræðslu um áhrif hormónagjafar á hjarta- og æðasjúkdóma eða krabbamein. Verður að telja það miður þar sem mikilvægt er að sjúklingar þekki tilgang og aukaverkanir lyfjagjafar svo að meðferðarheldni og eftirlit verði sem best.
Styrkleiki þessarar þverskurðarrannsóknar er að hún tekur til vel skilgreinds hóps sem allur er fæddur sama árið. Þessi aðferð hefur gert okkur kleift að skoða samspil einkenna breytingaskeiðs og meðferðar innan sama aldurshóps. Hún sýnir að hormónameðferð á breytingaskeiði hefur aukist mjög mikið undanfarin 10 ár. Ljóst er að sá hópur kvenna sem er á hormónameðferð er frábrugðinn þeim sem ekki er á hormónameðferð. Með markvissari greiningu og meðferð mætti hugsanlega bæta heilsu og líðan miðaldra kvenna. Í ljósi þess hve fræðslu um áhrif hormónagjafar á heilsufar kvenna er ábótavant og meir en önnur hver fimmtug kona er á þessari meðferð er þörf á að auka upplýsingar til kvennanna og auka þekkingu lækna á einkennum breytingaskeiðs, mismunagreiningu og meðferð.
Þakkir
Vísindasjóður Félags íslenskra heimilislækna og Rannís styrktu þessa rannsókn.Heimildir
1. Kroneberg F. Hot flushes: epidemiology and physiology. Ann NY Acad Sci 1990; 592: 52-86.
2. Pearlstein T, Rosen K, Stone AB. Mood disorders and menopause. Endocrinol Metabol Clin North Am 1997; 26: 279-91.
3. Dallongeville J, Marecaux N, Isorez D, Zylbergberg G, Fruchart JC, Amouyel P. Multiple coronary heart disease risk factors are associated with menopause and influenced by substitutive hormonal therapy in a cohort of French women. Atherosclerosis 1995; 118: 123-33.
4. Manber R, Armitage R. Sex, steroid, and sleep: a review. Sleep 1999; 22: 540-55.
5. Gíslason T, Björnsson J, Benediktsdóttir B, Guðmundsson J, Kristbjarnarson H, Thorleifsdóttir B. Insomnia and Menopause Among Middel-aged Women: An Epidemiological Survey of Icelandic Women. In: Peter JH, Penzel T, von Wichert P, eds. Sleep and Health Risk. Berlin, Heidelberg, New York, London, Paris, Tokyo, Hong Kong, Barcelona: Springer-Verlag; 1991: 92-100.
6. Chiechi LM, Ferreri R, Granieri M, Bianco G, Berardesca C, Loizzi P. Smoking and menopause. Clin Exp Obstet Gynecol 1997; 24: 26-7.
7. McKinlay SM, Bifano NL, McKinlay JB. Smoking and age at menopause in women. Ann Intern Med 1985; 103: 350-6.
8. Murkies AL, Lombard C, Strauss BJ, Wilcox G, Burger HG, Morton MS. Dietary flour supplementation decreases post-menopausal hot flushes: effect of soy and wheat. Maturitas 1995; 21: 189-95.
9. Asplund R, Aberg HE. Body max index and sleep in women aged 40 to 64 years. Maturitas 1995; 22: 1-8.
10. Chiechi LM, Ferreri R, Granieri M, Bianco G, Berardesca C, Loizzi P. Climateric syndrome and body-weight. Clin Exp Obstet Gynecol 1997; 24: 163-6.
11. Avis NE, Crawford SL, McKinlay SM. Psychosocial, behavioural, and health factors related to menopause symptomatology. Women's Health 1997; 3: 103-20.
12. Kuh DL, Wadsworth M, Hardy R. Women's health in midlife: the influence of the menopause, social factors and health in earlier life. Br J Obstet Gynaecol 1997; 104: 923-33.
13. Coop J. Hormonal and non-hormonal interventions for menopausal symptoms. Maturitas 1996; 23: 159-68.
14. Harplan S. The benefit and risks of hormone replacement therapy: an epidemiological overview. Am J Obstet Gynecol 1992; 166: 1986-92.
15. Polo-Kantola P, Erkkola R, Helenius H, Irjala K, Polo O. When does oestrogen replacement therapy improve sleep quality? Am J Obstet Gynecol 1998; 178; 1002-9.
16. Writing group for the PEPI Trial. Effects of oestrogen or estrogen/progestin regimens on heart disease risk factors in postmenopausal women [published correction appeared in JAMA 1995; 274: 1676]. JAMA 1995; 273: 199-208.
17. Hulley S, Grady D, Buch T, Furberg C, Herrington D, Riggs B, et al. Randomized trial of oestrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women. JAMA 1998; 280: 605-13.
18. Person I, Adami HO, Bergkvist L. Risk of endometrial carcinoma after treatment with oestrogens alone or in conjunction with progesterone: results of a prospective study. BMJ 1989; 298: 147-51.
19. Elíasson JH, Tryggvadóttir L, Tulinius H, Guðmundsson JA. Hormónameðferð kvenna á Íslandi. Læknablaðið 1998; 84: 25-31.
20. Partinen M, Gíslason T. Basic Nordic Sleep Questionnaire (BNSQ): a quantitated measure of subjective sleep complaints. Eur J Sleep Res 1995; 4: 150-5.
21. Murray WJ. Reliability and factor analysis of the Epworth sleepiness scale. Sleep 1992; 15: 376-81.
22. Zigmond AS, Snaith RP. The Hospital Anxiety and Depression Scale. Acta Psychiatr Scand 1983; 67: 361-70.
23. Helgason T, Björnsson JK, Tómasson K, Ingimarsson GS. Heilsutengd lífsgæði. Læknablaðið 1997; 83: 492-502.
24. Knight DC, Eden JA. A review of the clinical effects of phytoestrogens. Obstet Gynecol 1996; 87: 897-904.
25. Moorhead T, Hannaford P, Warsky M. Prevalence and characteristics associated with use of hormone replacement therapy in Britain. Br Obstet Gynaecol 1997; 104: 290-7.
26. Karacan I, Thornby JL, Williams RI. Sleep disturbance. A community survey. In: Guilleminault C, Lugaresi E, eds. Sleep/wake disorders: natural history, epidemiology, and long term evolution. New York: Raven Press; 1983: 37-60.
27. Erlic Y, Tataryn IV, Meldrum DR, Lomax P, Baorek JG, Judd HL. Association of waking episodes with menopausal hot flushes. JAMA 1981; 245: 1741-4.
28. Sigurðsson EL, Jónsson JS, Þorgeirsson G. Hvernig er kólesteróllækkandi lyfjameðferð háttað meðal íslenskra kransæðasjúklinga? Læknablaðið 1999; 85: 109-20.
29. Sigvaldason A, Ólafsson Ó, Gíslason Þ. Notendur astmalyfja á Íslandi. Læknablaðið 1996; 82:122-9.