02. tbl. 112. árg. 2026
Fræðigrein
Yfirlitsgrein. Læknar og almenningur saman gegn sýklalyfjaónæmi – lykillinn að árangri
Fyrirspurnum svarar Karl G. Kristinsson, karl@landspitali.is
Greinin barst 2. október 2025, samþykkt til birtingar 25 nóvember 2025.
Ágrip
Sýklalyfjaónæmi er orðið ein helsta ógnin við lýðheilsu í heiminum í dag. Þrátt fyrir framfarir í læknisfræði hefur þróun sýklalyfja ekki haldið í við hraða þróun og útbreiðslu fjölónæmra baktería sem eykst stöðugt. Vandinn er stærstur í löndum þar sem sýklalyfjanotkun er mikil og aðgangur að hreinu vatni og hreinlæti takmarkaður. Fjölónæmar og nær al-ónæmar iðrabakteríur, svo sem Escherichia coli og Klebsiella pneumoniae, eru í dag helstu áhyggjuefnin. Á Norðurlöndum er staðan enn góð, en Íslendingar sem ferðast til landa með mikið ónæmi eða leita þar heilbrigðisþjónustu eru í aukinni hættu á að smitast og bera slíkar bakteríur til baka. Notkun sýklalyfja, magasýruhemjandi lyfja og neysla mengaðra matvæla og drykkjarvatns eru lykiláhættuþættir. Greinin fjallar um hvernig draga má úr áhættu, meðal annars með ábyrgri notkun sýklalyfja, hreinlæti, vönduðu vali á mat og drykk, og varúð gagnvart heilbrigðisþjónustu utan Norðurlandanna. Íslenskt samfélag hefur sérstöðu með litla notkun sýklalyfja í landbúnaði og lága útbreiðslu ónæmra baktería, en innflutt matvæli geta verið áhættuþáttur. Læknar og aðrir heilbrigðisstarfsmenn gegna lykilhlutverki í fræðslu til almennings og skjólstæðinga, þannig að viðhalda megi lágri sjúkdómsbyrði vegna ónæmra baktería hérlendis og sporna gegn útbreiðslu þessa „þögla faraldurs“.
Inngangur
Ónæmi baktería fyrir sýklalyfjum hefur farið hratt vaxandi síðustu áratugi. Nú er svo komið að sýklalyfjaónæmi er orðin ein helsta ógnin við lýðheilsu í heiminum og nýlega hvatti Allsherjarþing Sameinuðu þjóðanna þjóðir heims til brýnna aðgerða til að sporna við frekari útbreiðslu þess.1 Í mörgum löndum Asíu og Afríku hefur sjúkdómsbyrði aukist mikið og dánartíðni hækkað umtalsvert vegna sýklalyfjaónæmis.2,3 Þróun nýrra sýklalyfja hefur ekki náð að halda í við hraða þróun sýklalyfjaónæmis. Vegna þess leggja Alþjóðaheilbrigðismálastofnunin og Evrópusambandið mikla áherslu á að aðildarlöndin vinni markvisst að því að draga úr þessari ógn. Öll lönd skulu vera með aðgerðaáætlun til að sporna við útbreiðslu sýklalyfjaónæmis.4 Ríkisstjórnin samþykkti slíka aðgerðaáætlun fyrir Ísland í júlí 2024, en hún er til fimm ára.5
Landsáætlunin gegn sýklalyfjaónæmi er mikilvæg, en það er ekki síður mikilvægt að heilbrigðisstarfsmenn og almenningur leggi sitt af mörkum. Það skiptir máli að smitast ekki af bakteríum sem eru ónæmar fyrir mikilvægum sýklalyfjum. Sumir eru líklegri en aðrir til að smitast af slíkum bakteríum og fá sýkingar sem geta haft afdrifaríkar afleiðingar. Mikilvægt er að læknar þekki helstu áhættuþættina og hvernig megi draga úr þeim. Markmið þessarar greinar er er að fara yfir atriði sem geta dregið úr líkum þess að einstaklingar smitist af bakteríum sem eru ónæmar fyrir mörgum og mikilvægum sýklalyfjum, einkum í tengslum við ferðalög til útlanda.
Hvað er sýklalyfjaónæmi og hvar er það útbreitt?
Sýklalyfjaónæmi verður til þegar bakteríur þróa með sér hæfi-leika til verða ónæmar fyrir sýklalyfjum. Með því að verða ónæmar geta þær lifað, fjölgað sér og sýkt einstaklinga sem eru að taka inn viðkomandi sýklalyf. Ónæmið getur orðið til með stökkbreytingum á erfðaefninu, en einnig geta ónæmar bakteríur flutt ónæmiserfðaefni yfir í næmar bakteríur með svokölluðum erfðaflutningum, eins og til dæmis tengiæxlun með plasmíðaflutningi. Langflestar bakteríur eru ónæmar fyrir einhverjum sýklalyfjum, en það kemur ekki að sök á meðan næmi er enn til staðar fyrir öðrum flokkum sýklalyfja. Með tímanum og áframhaldandi útsetningu fyrir sýklalyfjum hafa einstakar bakteríur þróað með sér ónæmi fyrir mörgum sýklalyfjum samtímis. Talað er um að bakteríur séu fjölónæmar (multiresistant) ef þær eru ónæmar fyrir þremur eða fleiri sýklalyfjaflokkum. Svo eru til nær alónæmar bakteríur (extensively resistant), sem eru ónæmar fyrir öllum sýklalyfjaflokkum nema einu eða tveimur sýklalyfjum og alónæmar bakteríur (pan resistant), sem eru ónæmar fyrir öllum sýklalyfjum sem eru í boði.6
Á líkama heilbrigðra manna eru fleiri bakteríur en líkamsfrumur og eru þessar bakteríur hluti af eðlilegri örveruflóru mannsins. Langmest af þessum bakteríum eru í þörmunum og er grunngerð örveruflórunnar sambærileg og í öðrum spendýrum þótt hún sé mismunandi eftir tegundum og fæðu. Ónæmar bakteríur geta verið hluti af eðlilegu örveruflórunni og gera þar engan skaða nema þær valdi sýkingum. Þetta á til dæmis við um iðrabakteríur eins og E. coli og húðbakteríur eins og Staphylococcus aureus.
Hvar er helst að finna sýklalyfjaónæmar bakteríur?
a) Þjóðfélagshópar og stofnanir
Notkun sýklalyfja er driffjöðurin í myndun og útbreiðslu sýklalyfjaónæmis. Það kemur því ekki á óvart að fjölónæmar bakteríur er helst að finna þar sem sýklalyfjanotkun er mikil, eins og á sjúkrahúsum. Þar hafa þróast ónæmar bakteríur eins og methisillín-ónæmir stafýlókokkar (MÓSA), vankómýsin-ónæmir enterókokkar (VÓE) og Gram-neikvæðar stafbakteríur (Enterobacterales, Pseudomonas og Acinetobacter) sem mynda breiðvirka beta-laktamasa (BBL). Aldraðir einstaklingar með langvinna sjúkdóma búa margir á hjúkrunarheimilum, en þurfa þó stundum að leggjast inn á sjúkrahús. Vegna tíðra innlagna einstaklinga af hjúkrunarheimilum inn á sjúkrahús og meiri sýklalyfjanotkunar en hjá yngri aldurshópum, er sýklalyfjónæmi útbreiddara þar en í þjóðfélaginu. Leikskólar geta einnig aukið á útbreiðslu ónæmra baktería. Yngstu börnin á leikskólum fá tíðar öndunarfærasýkingar og við þeim eru iðulega gefin sýklalyf. Náin samskipti barnanna stuðla síðan að dreifingu örvera. Vegna þessa eru fjölónæmar öndunarfærabakteríur eins og pneumókokkar algengar í börnum á leikskólaaldri.7
b) Lönd og landsvæði
Mikill munur á sýklalyfjanotkun milli landa og landsvæða endurspeglast í miklum mun á útbreiðslu sýklalyfjónæmra baktería.8 Auk þess skipta aðstæður gríðarlega miklu máli, einkum aðgengi að hreinu ómenguðu drykkjarvatni, hreinlæti, fráveitur og nábýli við húsdýr og búfé. Vegna þessa er í aðgerðum gegn sýklalyfjaónæmi lögð áhersla á svokallaða Einnar heilsu nálgun (One Health approach), það er að einblína ekki á notkun og ónæmi í mönnum, heldur skoða heildarmyndina með útbreiðslu ónæmis í dýrum, umhverfi, matvælum og fóðri.9 Því miður tíðkast víðast hvar í landbúnaði í heiminum að sýklalyf séu notuð til vaxtarörvunar. Þá er sýklalyfjum blandað í fóður heilbrigðra dýra til að fá meiri vöxt á hverja fóðureiningu. Þessi siður veldur því að í mörgum löndum er meira notað af sýklalyfjum í dýrum en mönnum (notkun sýklalyfja til vaxtarörvunar var bönnuð í Evrópusambandinu árið 2006).10
Þær bakteríur sem valda mestum áhyggjum eru nær-alónæmar Gram-neikvæðar stafbakteríur (til dæmis E. coli og Klebsiella pneumoniae) sem lifa sem hluti eðlilegu örveruflórunnar í þörmum manna og dýra, en eru jafnframt algengir og alvarlegir sýkingavaldar hjá mönnum.11 Talið er að ein helsta uppspretta nær-alónæmra baktería sé í fátækrahverfum stórborga, þar sem skortur er á hreinu drykkjarvatni, hreinlætisaðstöðu og fráveitum, ásamt mikilli nálægð við húsdýr og nær óheftri notkun sýklalyfja.9 Menn og dýr deila umhverfi sem iðulega mengast af ónæmum bakteríum (saurmengun beint og óbeint). Þar sem mikið er af sýklalyfjaónæmum iðrabakteríum í dýrum er að jafnaði einnig mikið af þeim í mönnum og umhverfi.
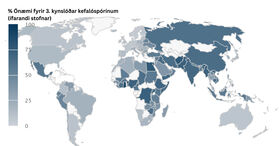
Á Norðurlöndunum er lítið notað af sýklalyfjum í dýrum og mönnum, en Íslendingar nota nokkuð meira af sýklalyfjum í mönnum en hin Norðurlöndin.12 Sýklalyfjaónæmi er einna minnst í heiminum á Norðurlöndunum, og á það við bæði um menn og dýr. Mun meiri útbreiðslu sýklalyfjaónæmra baktería er að finna í Suður- og Austur Evrópu, en einna mesta útbreiðslu er að finna í Asíu, Mið-Austurlöndum og Norður- Afríku.8 (Sjá einnig mynd 1.) Þeir sem búa í löndum með mikla útbreiðslu sýklalyfjaónæmis eru mun líklegri til að bera í sér ónæmar bakteríur en þeir sem búa í Evrópu.13

Mynd 1. Hlutfall E. coli stofna frá ífarandi sýkingum (blóði og mænuvökva) með ónæmi fyrir þriðju kynslóðar kefalóspórínum, eftir löndum. Fyrir flest löndin eru upplýsingarnar frá árinu 2023, en einstaka lönd eru með eldri gögn þar sem nýrri upplýsingar voru ekki tiltækar.36
Einstaklingar sem hafa greinst með nær-alónæmar eða alónæmar bakteríur á Íslandi, hafa nær allir nýlega verið að ferðast í löndum með mikið sýklalyfjaónæmi og/eða þurft að leggjast inn á sjúkrahús í þeim löndum. Því miður eru þó farin að greinast einstök tilfelli sem ekki er hægt að tengja við ferðalög til útlanda.12
Að draga úr áhættunni
Mikilvægt er að læknar geti frætt skjólstæðinga sína um þær áhættur sem stafa af sýklalyfjaónæmi. Hvaða leiðbeiningar geta læknar veitt almenningi og sínum skjólstæðingum? Meta þarf hvort rétt sé að mæla gegn því að einstaklingar í ákveðnum áhættuhópum ferðist til svæða með mikið sýklalyfjaónæmi og hvort benda þurfi á áhættuna af tilteknum matvælum. Þetta getur til dæmis átt við ónæmisbælda einstaklinga, einstaklinga með endurteknar þvagfærasýkingar og einstaklinga sem eru að fara í skurðaðgerð fljótlega eftir heimkomu.
Notkun sýklalyfja
Sýklalyf hafa bjargað fleiri mannslífum en nokkur önnur lyf (bóluefni undanskilin), en jafnframt er notkun sýklalyfja einn stærsti áhættuþáttur þess að bera fjölónæmar bakteríur í líkamanum. Við inntöku dreifast sýklalyfin um allan líkamann en hafa ekki aðeins staðbundin áhrif á sýkingastað. Áhrifin geta því verið umtalsverð á eðlilegu örveruflóruna, einkum í þörmunum. Næmum bakteríum fækkar og tómarúmið er fyllt með bakteríum ónæmum fyrir viðkomandi sýklalyfi. Viðkomandi sýklalyf getur líka fjölgað bakteríum ónæmum fyrir öðrum sýklalyfjum, vegna þess að bakteríur bera iðulega í sér ónæmisgen fyrir mörgum sýklalyfjum samtímis.
Í Evrópu er að jafnaði ekki leyfilegt að kaupa sýklalyf án ávísunar frá lækni. Þótt notkun sýklalyfja við flestum ábendingum sé skýr, þá er hún á gráu svæði fyrir mikilvægar og algengar ábendingar eins og efri loftvegasýkingum, þar á meðal bráðri miðeyrnabólgu. Sýklalyf eru ofnotuð við slíkum ábendingum og er mikilvægt að draga úr þeirri notkun eins og hægt er.14
Ferðalög og dvöl í útlöndum
Ferðalög og dvöl í löndum með útbreitt sýklalyfjaónæmi fela í sér aukna áhættu á því að smitast og þá um leið að sýkjast af ónæmum bakteríum.15 Áhættan eykst eftir því sem dvöl í viðkomandi landi er lengri og útbreiðsla ónæmis er meiri. Við höfum mestar áhyggjur af nær-alónæmum iðrabakteríum eins og til dæmis E. coli. Þessar bakteríur smitast helst með menguðum matvælum og menguðu vatni/umhverfi. Smitleiðir þessara iðrabaktería eru því nokkuð sambærilegar og hjá sýklum sem valda iðrasýkingum og matareitrunum, eins og Salmonella, Campylobacter, ýmsar gerðir E. coli, Nóróveirur og fleiri. Til þess að draga úr áhættunni á því að smitast af fjölónæmum iðrabakteríum er best að fara eftir sömu leiðbeiningum og gefnar eru til að forðast ferðamannaniðurgang. Hreinlæti og hreint ómengað neysluvatn skipta þar mestu máli, einkum á svæðum þar sem eru erfiðleikar á því að fá hreint vatn og ástunda hreinlæti. Fylgja skal eftirfarandi leiðbeiningum eins vel og því verður við komið. Leiðbeiningarnar eru samantekt úr mörgum erlendum leiðbeiningum, meðal annars frá Bandarísku sóttvarnarmiðstöðinni (CDC).16
1. Þar sem vatn er ekki talið öruggt þarf að drekka úr öruggum lokuðum/innsigluðum ílátum, hvort sem um er að ræða vatn, safa eða gosdrykki. Nota ætti sams konar vatn til þess að bursta tennurnar. Ef þú ert ekki viss um að ísmolarnir séu gerðir úr öruggu vatni skal sleppa þeim. Heitt kaffi og te ættu að vera í lagi.
2. Velja skal matinn af kostgæfni. Borða aðeins nýeldaðan heitan vel soðinn eða steiktan mat. Borða aðeins ávexti sem hægt er að taka utan af (til dæmis bananar og appelsínur). Ekki borða ferskt ósoðið grænmeti. Ekki borða mat sem staðið hefur lengi, einkum ef hann var ókældur. Velja virta/góða veitingastaði frekar en að kaupa mat af götusölum. Gæta þess að maturinn sé fulleldaður. Aðeins neyta mjólkurafurða sem hafa verið gerilsneyddar. Varast hrá eða linsoðin egg. Athugið að hvorki krydd í mat né áfengi (etanól) í drykkjum drepur bakteríurnar.
3. Hreinlæti er mikilvægt. Þvo sér vel um hendur með sápuvatni fyrir mat og eftir salernisferðir. Hentugt er að hafa með sér handspritt (með að minnsta kosti 60% etanóli) til að nota ef aðstæður bjóða ekki upp á annað.
4. Ekki synda í vatni sem er líklegt til að vera mengað, hvort sem er í vötnum, ám eða tjörnum. Sjór getur líka verið varasamur þar sem strendur eru mengaðar.
5. Lyfjanotkun (sýklalyf og magasýruhemjandi lyf). Ekki taka sýklalyf í forvarnarskyni og ekki heldur við vægum niðurgangi, aðeins ef þess gerist þörf vegna mikilla veikinda og þá helst að læknisráði. Notkun sýklalyfja eykur talsvert líkurnar á því að smitast af ónæmum bakteríum (einkum breiðvirk sýklalyf eins og kínólón (til dæmis Cíprófloxacín)).17 Nýlegar rannsóknir hafa einnig sýnt að lyf sem að draga úr sýrumyndun í maga (til dæmis prótónpumpuhemlar eins og ómeprazól, esómeprazól, lansóprazól og rabeprazól) auka marktækt líkurnar á því að smitast af ónæmum bakteríum og því að fá ferðamannaniðurgang.18,19 Þetta kemur ekki á óvart því magasýran er mikilvæg vörn gegn iðrasýkingavöldum. Þeir sem þurfa ekki á slíkum lyfjum að halda ættu að íhuga að stöðva notkun þeirra. Þessi lyf eru ofnotuð og margir eru að taka þau af þarflausu.20
Lækna- og tannlæknatúrismi
Einn af helstu áhættuþáttum þess að greinast með nær-alónæmar bakteríur á Íslandi er notkun heilbrigðisþjónustu erlendis, einkum í löndum með mikið sýklalyfjaónæmi. Vegna þess eru einstaklingar sem hafa dvalið á eða starfað á sjúkrahúsi erlendis síðustu sex mánuði skimaðir fyrir fjölónæmum bakteríum við komu á sjúkarhús hérlendis.21 Sambærilegar reglur eru í gildi á hinum Norðurlöndunum. Þó skimunarleiðbeiningar sóttvarnalæknis miðist við dvöl lengur en 24 klukkustundir, er aukin áhætta tengd styttri komum, einkum ef þær eru endurteknar.22 Þess vegna er mikilvægt að velta fyrir sér áhættunni af því að fara til útlanda til að leita sér læknismeðferða og/eða tannlækninga. Ákveðin áhætta fylgir því að leita lækninga í löndum með aðra gæðastaðla og löggjöf, en rannsóknir hafa einnig sýnt að dvöl á sjúkrahúsum utan Norðurlandanna felur í sér aukna áhættu á því að smitast af fjölónæmum bakteríum.23-25 Því miður vantar rannsóknir sem meta áhættuna af því að smitast af fjölónæmum bakteríum á erlendum tannlæknastofum. Nýlegar rannsóknir frá Finnlandi könnuðu áhættuna af því að dvelja á sjúkrahúsi og/eða fara í aðgerð á sjúkrahúsi utan Finnlands.23 Þótt áhættan á því að greinast með fjölónæmar bakteríur eftir heimkomu sé langmest hjá þeim sem komu frá Asíu, Afríku og Suður Ameríku, þá var líka aukin áhætta hjá þeim sem komu frá Evrópu, einkum hjá þeim sem komu frá löndum Austur- og Suður-Evrópu.
Flestir Íslendingar sem leita sér tannlækninga erlendis fara til Ungverjalands, Póllands eða Tyrklands, en þar eru methisillín-ónæmir Staphylococcus aureus (MÓSA) mjög algengir. Sýnt hefur verið fram á að tannlæknar sem bera MÓSA geta smitað sjúklinga sem þeir eru að meðhöndla.26 Það má því ætla að það séu meiri líkur á því að smitast af MÓSA á ungverskum, pólskum og tyrkneskum tannlæknastofum en á íslenskum. Norðmenn mæla gegn því að einstaklingar leiti sér lækninga/tannlækninga utan Noregs (Folkehelseinstitutet).27 Mikilvægt er að fólk þekki þessar áhættur og taki upplýsta ákvörðun, sé verið að íhuga utanlandsferð vegna lækninga, sérstaklega án tilvísunar frá lækni og til fjarlægra landa.28
Matvæli
Matvæli og vatn eru mikilvægustu uppsprettur smits af völdum fjölónæmra iðrabaktería (til dæmis E. coli) hjá einstaklingum utan sjúkrahúsa. Líkurnar á þannig smiti eru langmestar í löndum þar sem ónæmið er útbreitt, eins og minnst er á hér að framan. Hins vegar hefur alþjóðleg verslun og flutningur á matvælum aukist gríðarlega á síðustu árum og áratugum og innflutt matvæli eru stór hluti matvæla sem eru á boðstólum í matvöruverslunum á Íslandi. Þetta á einkum við um vörur sem ekki eru framleiddar hér eða eru ódýrari en vörur sem hægt er að framleiða hér. Allir ættu að vera meðvitaðir um þessa áhættu þegar þeir kaupa sér í matinn, en þó sérstaklega aldraðir einstaklingar, einstaklingar með langvinna sjúkdóma og/eða eru á ónæmisbælandi meðferð eða taka magasýruhemjandi lyf að staðaldri (ómeprazól og skyld lyf).
Þau matvæli sem geta verið menguð af iðrabakteríum eru helst kjöt af búfé. Mikilvægt er að þau séu meðhöndluð á réttan hátt, og þá sérstaklega kjúklingar sem mengast mikið við slátrun. Kjúklingar og kjöthakk eiga að vera steikt/soðin í gegn. Gæta skal sérstakrar varúðar með matvæli sem borðuð eru fersk (ákveðnar tegundir grænmetis og ávaxta, einkum salöt) og matvæli sem eru líklegri en önnur til að innihalda nær al-ónæmar iðrabakteríur (fiskeldisafurðir frá Asíu, Afríku og Suður-Ameríku, sem ekki hafa verið hitameðhöndlaðar, sérstaklega risarækjur).29,30 Vatnsþvottur eða skolun á salati skilar mjög takmörkuðum árangri og tryggir ekki að meinvaldandi og sýklalyfjaónæmar bakteríur séu fjarlægðar.31 Nýleg skýrsla Matvælastofnunar Evrópu (EFSA, European Food and Safety Authority), sýndi fram á hratt vaxandi útbreiðslu nær-alónæmra baktería (karbapenemasa-myndandi Enterobacterales) í evrópskum landbúnaði og innfluttum fiskeldisafurðum.32
Á Íslandi er notað einna minnst af sýklalyfjum í landbúnaði í Evrópu, og því líklega í öllum heiminum. Það endurspeglast í mjög lágu hlutfalli ónæmra baktería í íslenskum landbúnaði.33 Nær-alónæmar bakteríur hafa ekki fundist í íslenskum landbúnaði. Íslenskt salat er framleitt í gróðurhúsum meðan að mest allt innflutt grænmeti er ræktað utandyra á ökrum þar sem hætt er við saurmengun og því mengun með fjölónæmum bakteríum. Mikilvægt er að almenningur sé upplýstur um þá umframáhættu sem getur falist í kaupum á matvælum frá löndum utan Norðurlandanna.
Lokaorð
Staðan varðandi sýklalyfjaónæmi er enn frekar góð á Íslandi, þar sem dánartíðni og sjúkdómsbyrði hefur verið lægri en í flestum öðrum löndum.34 Mikilvægt er að viðhalda þeirri stöðu sem allra lengst og er landsáætlun ríkisstjórnarinnar veigamikill þáttur þess. Flestir íslenskir læknar sem ekki hafa starfað erlendis nýlega eru með litla reynslu af sýkingum af völdum nær-alónæmra baktería. Það þarf hins vegar ekki að fara langt til að komast á staði þar sem staðan er mun verri og alvarleg. Sýklalyfjaónæmi er dauðans alvara og í raun þögull faraldur sem hefur valdið mun fleiri dauðsföllum en COVID-19. Áætlað hefur verið að sýklalyfjaónæmi hafi tengst um fimm milljónum dauðsfalla árið 2021 og ef ekkert verður að gert munu fleiri deyja beint eða óbeint af völdum sýklalyfjaónæmis árið 2050 en deyja af völdum krabbameins.8,35
Læknar gegna mikilvægu hlutverki í því að fræða sína skjólstæðinga og almenning um heilbrigt líferni og þar með talið hvernig varast skuli helstu áhættuþætti sýklalyfjaónæmis. Með því geta læknar hægt á þróun sýklalyfjaónæmis og dregið úr líkum þess að fólk smitist af fjölónæmum bakteríum sem er erfitt eða jafnvel ekki hægt að meðhöndla.
Meginskilaboð
Læknar gegna lykilhlutverki í fræðslu um sýklalyfjaónæmi og hvernig megi draga úr áhættunni á því. Með því að efla vitund sjúklinga og almennings um varfærni í sýklalyfjanotkun, áhættu í tengslum við heilbrigðisþjónustu erlendis, ferðalög til útlanda og neyslu tiltekinna matvæla, geta þeir verið virkir þátttakendur í því að viðhalda þeirri hagstæðu stöðu sem enn ríkir á Íslandi.
Heimildir
| 1. Releases UNMCaP. General Assembly Adopts Political Declaration on Antimicrobial Resistance, Demanding Immediate Action for Safeguarding Ability to Treat Disease, Enhance Food Security, https://press.un.org/en/2024/ga12642.doc.htm - ágúst 2025 | ||||
| 2. Duguid RC, Ashley EA, Turner P, et al. Antimicrobial resistance among children in Southeast Asia: a systematic review. BMJ Public Health 2025; 3: e001312. 20250501. https://doi.org/10.1136/bmjph-2024-001312 PMid:40321236 PMCid:PMC12049908 | ||||
| 3. Antimicrobial Resistance Collaborators. Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis. Lancet 2022; 399: 629-655. https://doi.org/10.1016/S0140-6736(21)02724-0 PMid:35065702 PMCid:PMC8841637 | ||||
| 4. Antimicrobial Resistance Division (AMR) NAPaMaEN, Surveillance, Prevention and Control (SPC). WHO implementation handbook for national action plans on anti-microbial resistance: guidance for the human health sector.(2022) https://www.who.int/publications/i/item/9789240041981. - ágúst 2025 | ||||
| 5. Heilbrigðisráðuneytið, Umhverfis-, orku- og loftslagsráðuneytið, Atvinnuvegaráðuneytið. Aðgerðaáætlun gegn sýklalyfjaónæmi staðfest.(2024) https://www.stjornarradid.is/efst-a-baugi/frettir/stok-frett/2024/08/09/Adgerdaaaetlun-gegn-syklalyfjaonaemi-stadfest/. - ágúst 2025 | ||||
| 6. Magiorakos AP, Srinivasan A, Carey RB, et al. Multidrug-resistant, extensively drug-resistant and pandrug-resistant bacteria: an international expert proposal for interim standard definitions for acquired resistance. Clin Microbiol Infect. 2012;18(3):268-81. https://doi.org/10.1111/j.1469-0691.2011.03570.x PMid:21793988 | ||||
| 7. Kristinsson KG. Epidemiology of penicillin resistant pneumococci in Iceland. Microb Drug Resist 1995;1(2):121-125. https://doi.org/10.1089/mdr.1995.1.121 PMid:9158744 | ||||
| 8. Collaborators GBDAR. Global burden of bacterial antimicrobial resistance 1990-2021: a systematic analysis with forecasts to 2050. Lancet. 2024;404:1199-1226. https://doi.org/10.1016/S0140-6736(24)01867-1 PMid:39299261 PMCid:PMC11718157 | ||||
| 9. Nadimpalli ML, Marks SJ, Montealegre MC, et al. Urban informal settlements as hotspots of antimicrobial resistance and the need to curb environmental transmission. Nat Microbiol 2020;5: 787-795. https://doi.org/10.1038/s41564-020-0722-0 PMid:32467623 | ||||
| 10. Castanon JIR. History of the use of antibiotic as growth promoters in European poultry feeds. Poult Sci. 2007;86(11):2466-2471. https://doi.org/10.3382/ps.2007-00249 PMid:17954599 PMCid:PMC8258603 | ||||
| 11. Sati H, Carrara E, Savoldi A, et al. The WHO Bacterial Priority Pathogens List 2024: a prioritisation study to guide research, development, and public health strategies against antimicrobial resistance. Lancet Infect Dis. 2025 Sep;25(9):1033-1043. https://doi.org/10.1016/S1473-3099(25)00118-5 PMid:40245910 PMCid:PMC12367593 | ||||
| 12. Embætti landlæknis L, Matvælastofnun, Tilraunastöð H.Í. Keldum og Umhverfisstofnun. Sýklalyfjanotkun og sýklalyfjanæmi baktería hjá mönnum og dýrum á Íslandi 2024, https://assets.ctfassets.net/8k0h54kbe6bj/6okNaME7OZr1VnUPh3xj5U/58ac521164775ec726941a62f8c470f2/S%C3%83_klalyfjask%C3%83_rsla_2024.pdf - október 2025 | ||||
| 13. Bezabih YM, Sabiiti W, Alamneh E, et al. The global prevalence and trend of human intestinal carriage of ESBL-producing Escherichia coli in the community. J Antimicrob Chemother. 2021;76:22-29. https://doi.org/10.1093/jac/dkaa399 PMid:33305801 | ||||
| 14. Spiro DM, Tay KY, Arnold DH, et al. Wait-and-see prescription for the treatment of acute otitis media: a randomized controlled trial. JAMA. 2006; 296:1235-1241. https://doi.org/10.1001/jama.296.10.1235 PMid:16968847 | ||||
| 15. Arcilla MS, van Hattem JM, Haverkate MR, et al. Import and spread of extended-spectrum beta-lactamase-producing Enterobacteriaceae by international travellers (COMBAT study): a prospective, multicentre cohort study. Lancet Infect Dis. 2017;17: 78-85. https://doi.org/10.1016/S1473-3099(16)30319-X PMid:27751772 | ||||
| 16. US Centers for Disease Control and Prevention. Medical Tourism: Travel to Another Country for Medical Care. (2023) https://wwwnc.cdc.gov/travel/page/medical-tourism. - nóvember 2025 | ||||
| 17. Kantele A, Laaveri T, Mero S, et al. Antimicrobials increase travelers' risk of colonization by extended-spectrum betalactamase-producing Enterobacteriaceae. Clin Infect Dis. 2015; 60: 837-846. https://doi.org/10.1093/cid/ciu957 PMid:25613287 PMCid:PMC4345818 | ||||
| 18. Willems RPJ, van Dijk K, Ket JCF, et al. Evaluation of the Association Between Gastric Acid Suppression and Risk of Intestinal Colonization With Multidrug-Resistant Microorganisms: A Systematic Review and Meta-analysis. JAMA Intern Med. 2020; 180: 561-571. https://doi.org/10.1001/jamainternmed.2020.0009 PMid:32091544 PMCid:PMC7042870 | ||||
| 19. Neal KR, Scott HM, Slack RC, et al. Omeprazole as a risk factor for campylobacter gastroenteritis: case-control study. BMJ. 1996; 312: 414-415. https://doi.org/10.1136/bmj.312.7028.414 PMid:8601113 PMCid:PMC2350063 | ||||
| 20. Shanika LGT, Reynolds A, Pattison S, et al. Proton pump inhibitor use: systematic review of global trends and practices. Eur J Clin Pharmacol. 2023;79:1159-1172. https://doi.org/10.1007/s00228-023-03534-z PMid:37420019 PMCid:PMC10427555 | ||||
| 21. Skimun, smitrakning og sýkingavarnir vegna sýklalyfjaónæmra baktería í heilbrigðisþjónustu: Leiðbeiningar sóttvarnalæknis. Október 2019. https://island.is/sykingavarnir-heilbrigdisthjonusta/leidbeiningar - september 2025. | ||||
| 22. Khawaja T, Kirveskari J, Johansson S, et al. Patients hospitalized abroad as importers of multiresistant bacteria-a cross-sectional study. Clin Microbiol Infect. 2017;23:673. e671-673 e678. https://doi.org/10.1016/j.cmi.2017.02.003 PMid:28196696 | ||||
| 23. Kajova M, Khawaja T, Kangas J, et al. Import of multidrug-resistant bacteria from abroad through interhospital transfers, Finland, 2010-2019. Euro Surveill. 2021(03);26(39):2001360. https://doi.org/10.2807/1560-7917.ES.2021.26.39.2001360 PMid:34596014 PMCid:PMC8485579 | ||||
| 24. Stenhem M, Ortqvist A, Ringberg H, et al. Imported methicillin-resistant Staphylococcus aureus, Sweden. Emerg Infect Dis. 2010;16:189-196. https://doi.org/10.3201/eid1602.081655 PMid:20113546 PMCid:PMC2957988 | ||||
| 25. Samuelsen O, Overballe-Petersen S, Bjornholt JV, et al. Molecular and epidemiological characterization of carbapenemase-producing Enterobacteriaceae in Norway, 2007 to 2014. PloS one. 2017;12:e0187832. https://doi.org/10.1371/journal.pone.0187832 PMid:29141051 PMCid:PMC5687771 | ||||
| 26. Larsen T, Kjerulf A, Petersen A, Rhod Larsen A. Multiresistente stafylokokker paa tandklinikken. Tandlægebladet 2012; 116: 952-957. https://doi.org/10.1007/978-3-642-28291-1_67 | ||||
| 27. Folkehelseinstituttet. Viktige råd for god reise. (2025). https://www.fhi.no/sm/smittevernrad-ved-reiser/viktige-rad-for-god-reise/#planlagt-helsebehandling-i-utlandet. - nóvember 2025 | ||||
| 28. Olsvik O, Lund BK. Ferðamennska í tannlækningum - lýðheilsu stefnt í hættu. Tannlæknablaðið 2019; 37: 8-14. https://doi.org/10.33112/tann.37.1.1 | ||||
| 29. Hamza D, Dorgham S, Ismael E, et al. Emergence of beta-lactamase- and carbapenemase- producing Enterobacteriaceae at integrated fish farms. Antimicrob Resist Infect Control 2020;9:67. 20200519. https://doi.org/10.1186/s13756-020-00736-3 PMid:32430083 PMCid:PMC7236517 | ||||
| 30. Ramirez-Castillo FY, Guerrero-Barrera AL, Avelar-Gonzalez FJ. An overview of carbapenem-resistant organisms from food-producing animals, seafood, aquaculture, companion animals, and wildlife. Front Vet Sci. 2023;10:1158588. 20230615. https://doi.org/10.3389/fvets.2023.1158588 PMid:37397005 PMCid:PMC10311504 | ||||
| 31. Uhlig E, Olsson C, He J, et al. Effects of household washing on bacterial load and removal of Escherichia coli from lettuce and "ready-to-eat" salads. Food Sci Nutr 2017; 5:1215-1220. https://doi.org/10.1002/fsn3.514 PMid:29188050 PMCid:PMC5694878 | ||||
| 32. Allende A, Alvarez-Ordóñez A, Bortolaia V, et al. Occurrence and spread of carbapenemase-producing Enterobacterales (CPE) in the food chain in the EU/EFTA. Part 1: 2025 update. Efsa Journal. 2025; 23. https://doi.org/10.2903/j.efsa.2025.9336 | ||||
| 33. European Food Safety A uthority (EFSA), European Centre for Disease P revention and Control (ECDC). The European Union summary report on antimicrobial resistance in zoonotic and indicator bacteria from humans, animals and food in 2021-2022. EFSA J. 2024;22:e8583. https://doi.org/10.2903/j.efsa.2024.8583 PMid:38419967 PMCid:PMC10900121 | ||||
| 34. Cassini A, Högberg LD, Plachouras D, et al. Burden of AMR Collaborative Group. Attributable deaths and disability-adjusted life-years caused by infections with antibiotic-resistant bacteria in the EU and the European Economic Area in 2015: a population-level modelling analysis. Lancet Infect Dis. 2019;19(1):56-66. https://doi.org/10.1016/S1473-3099(18)30605-4 PMid:30409683 PMCid:PMC6300481 | ||||
| 35. O'Neill J. Antimicrobial Resistance: Tackling a crisis for the health and wealth of nations. (2014). https://wellcomecollection.org/works/rdpck35v/items?shouldScrollToCanvas=true - ágúst 2025. | ||||
| 36. One Health Trust. ResistanceMap: Antibiotic resistance. 2026. https://resistancemap.onehealthtrust.org/AntibioticResistance.php. - janúar 2026. | ||||