03. tbl. 110. árg. 2024
Fræðigrein
Fyrirburafæðingar á Íslandi 1997-2018: Hefur uppruni mæðra áhrif á útkomur barna?
Perinatal outcomes of preterm births occuring to native-born and migrant mothers in Iceland
Ágrip
INNGANGUR
Markmið rannsóknarinnar var að meta útkomur fyrirbura íslenskra mæðra og mæðra af erlendum uppruna á Íslandi á árunum 1997-2018 og að bera þær saman á milli rannsóknarhópanna, sem og að meta breytingar á nýgengi fyrirburafæðinga á rannsóknartímabilinu.
EFNIVIÐUR OG AÐFERÐIR
Rannsóknarþýðið í þessari sögulegu lýðgrunduðu ferilrannsókn samanstóð af öllum lifandi fæddum einburum sem fæddust fyrir 37 vikna meðgöngu á Íslandi á tímabilinu 1. janúar 1997 til 31. desember 2018 og mæðrum þeirra; í heildina 3837 fæðingar. Gögn fengust úr Fæðingaskrá. Hópurinn konur af erlendum uppruna var skilgreindur sem konur með ríkisfang annað en íslenskt. Konum af erlendum uppruna var skipt í þrjá hópa út frá vísitölu um þróun lífsgæða (Human Development Index, HDI) í upprunalandi þeirra. Lýsandi og greinandi tölfræði var notuð við úrvinnslu gagna.
NIÐURSTÖÐUR
Fyrirburafæðingum fjölgaði marktækt á rannsóknartímabilinu (3,9% 1998-2001 á móti 4,5% 2012-2018, p<0,005) og voru þær marktækt algengari meðal mæðra af erlendum uppruna, sérstaklega frá löndum með lægst HDI (OR 1,49 (CI 1,21-1,81) p<0,001). Fyrirburar mæðra frá löndum með lægst HDI greindust sjaldnar með glærhimnusjúkdóm miðað við fyrirbura íslenskra mæðra (4,5% á móti 11,4%, p=0,035) á meðan fyrirburar mæðra frá löndum með miðlungshátt HDI voru oftar smáir miðað við meðgöngulengd miðað við fyrirbura íslenskra mæðra (11,4% á móti 6,9%, p=0,021).
ÁLYKTUN
Fyrirburafæðingum hefur fjölgað á Íslandi og þær eru marktækt algengari meðal mæðra af erlendum uppruna. Útkomur fyrirburanna eru almennt góðar og að mestu sambærilegar fyrir börn íslenskra mæðra og mæðra af erlendum uppruna.
Greinin barst til blaðsins 19. september 2023, samþykkt til birtingar 12. janúar 2024.
Inngangur
Innflytjendum hefur fjölgað mikið á Íslandi undanfarin ár og er stór hluti þeirra á barneignaraldri. Þar af leiðandi hefur fæðingum kvenna af erlendum uppruna á Íslandi fjölgað, en þær voru 8,8% af öllum fæðingum hér á landi á tímabilinu 1997-2018.1 Flestar konur af erlendum uppruna á Íslandi koma frá Póllandi (34,6%), Filippseyjum (5,9%), Litháen (4,9%), öðrum Norðurlöndum (4,7%), Þýskalandi (4,2%) og Tælandi (3,9%).2 Þær eru sjaldnar greindar með offitu og háþrýsting á meðgöngu en líklegri til þess að greinast með sykursýki og lifrarbólgu og hafa þær oftar gengist undir keisaraskurð á fyrri meðgöngu, í samanburði við íslenskar konur.1
Rannsóknir á fæðingarútkomum kvenna af erlendum uppruna í hátekjulöndum hafa sýnt aukna áhættu á fyrirburafæðingum3,4 en einnig aukna áhættu á andvana fæðingum og meðfæddum missmíðum barna,5 hærri tíðni keisaraskurða6 og almennt lakari burðarmálsútkomur fyrir konur af ákveðnum uppruna.7,8 Aðrar rannsóknir hafa svo sýnt fram á betri fæðingarútkomur hjá konum af erlendum uppruna samanborið við innfæddar konur, sem stundum hefur verið skýrt með því að innflytjendur séu heilsuhraustari en þær konur sem búa fyrir í landinu, nokkuð sem hefur verið kallað á ensku the healthy immigrant effect.9,10
Ýmsar nýlegar rannsóknir hafa reynt að svara því hvers vegna konur af erlendum uppruna eru í aukinni áhættu á að fæða fyrir tímann. Mögulegar skýringar á aukinni áhættu eru líffræðilegar vegna kynþáttar,11 aukin hætta á meðgöngusykursýki,11,12 félagslegir þættir, svo sem hjúskaparstaða og fátækt, mismunandi afbrigði leggangaflóru13 og umhverfisþættir í landinu sem flutt er til.11 Hollensk rannsókn sýndi fram á að áhættuþættir fyrir fyrirburafæðingum, svo sem reykingar, offita, hærri aldur móður, háþrýstingur, eibæri (nulliparity) og fyrri saga um fósturlát eða fyrirburafæðingu, þyrpast oft saman meðal kvenna sem tilheyra ákveðnum þjóðernisminnihlutum.3 Kerfisbundin yfirlitsgrein sýndi einnig fram á að konur af erlendum uppruna voru líklegri til að fá ófullnægjandi meðgönguvernd en innfæddar konur en það hefur verið tengt aukinni áhættu á fyrirburafæðingum.14
Útkomur barna sem eiga mæður af erlendum uppruna hafa verið rannsakaðar nokkuð undanfarin ár en litlar upplýsingar eru til um útkomur fyrirbura mæðra af erlendum uppruna sérstaklega. Í nýlegri íslenskri rannsókn var könnuð tíðni fyrirburafæðinga og áhættuþátta fyrir þeim hjá mæðrum af erlendum uppruna á Íslandi.15 Markmið þessarar rannsóknar var að meta útkomur fyrirbura íslenskra mæðra og mæðra af erlendum uppruna á Íslandi á árunum 1997-2018 og að bera þær saman á milli rannsóknarhópanna, sem og að meta breytingar á nýgengi fyrirburafæðinga á rannsóknartímabilinu.
Efniviður og aðferðir
Rannsóknarsnið og meðhöndlun gagna
Rannsóknin var lýðgrunduð ferilrannsókn. Notað var tiltækt gagnasafn sem inniheldur gögn úr Fæðingaskrá Embættis landlæknis. Fæðingaskráin er samtímaskráning á öllum fæðingum á Íslandi frá 22+0 vikna meðgöngu eða nýburum sem vega ≥ 500 g við fæðingu. Gagnaöflun og meðhöndlun gagna hefur verið lýst annars staðar.1 Gagnasafnið inniheldur upplýsingar um allar fæðingar á Íslandi frá 1. janúar 1997 til 31. desember 2018. Til samanburðar á tíðni breyta á mismunandi tímum rannsóknartímabilsins var því skipt í fjögur minni tímabil (1997-2001, 2002-2006, 2007-2011, 2012-2018). Ferilhópurinn í þessari rannsókn samanstóð af öllum lifandi fæddum einburum í gagnasafninu sem fæddust fyrir 37 vikna meðgöngu og mæðrum þeirra: í heildina 3837 fæðingar. Upplýsingar um meðgöngulengd við fæðingu vantaði fyrir 3217 fæðingar og voru þær því ekki með í rannsóknarhópnum.

Upplýsingar sem fengust úr upprunalega gagnasafninu voru um bakgrunn mæðra, meðgöngu- og fæðingarútkomur og útkomur nýbura. Eftirfarandi upplýsingar um mæður fengust: ríkisfang (íslenskt, erlent, þrír HDI-hópar), aldur (samfelldur; ≤19, 20-24, 25-29, 30-34, 35-39, ≥40), bæri (0, 1, 2, ≥3), meðgöngulengd í heilum vikum út frá ómskoðun við 19-21 vikna meðgöngu, hjúskaparstaða (gift/í sambúð, einhleyp/ekkja/fráskilin), búseta (höfuðborgarsvæði (Reykjavík og sex sveitarfélögin í kring), landsbyggð), atvinna á meðgöngu (í vinnu/námi, heimavinnandi/öryrki/atvinnulaus). Eftirfarandi upplýsingar um meðgöngu og fæðingu fengust: fjöldi forskoðana á meðgöngu (samfellt; 0, 1-3, 4-8, 9-11, ≥12), stig fæðingarþjónustu (fyrsta stigs (litlar fæðingardeildir með ljósmæðrum og heimilislæknum, heimafæðingar eða fæðingarheimili með ljósmæðrum), annars stigs (miðlungs stórar fæðingardeildir með ljósmæðrum, fæðingalæknum eða skurðlæknum með þjálfun í fæðingarhjálp), þriðja stigs (sérhæfðar fæðingardeildir með aðstöðu fyrir hááhættumeðgöngur og -fæðingar, með ljósmæðrum og fæðingalæknum, svæfingalæknum, nýburalæknum og nýburahjúkrunarfræðingum, skurðstofum og nýburagjörgæsludeild), upphaf fæðingar og fæðingarmáti (sjálfkrafa sótt, keisaraskurður án fæðingarsóttar, bráðakeisaraskurður, framköllun fæðingar). Eftirfarandi upplýsingar um nýbura fengust: hvort barn lést á fyrstu viku eftir fæðingu, fyrstu 15 ICD-10 greiningarkóðar barns og einnar og fimm mínútna Apgar-stigagjöf. Fjöldi tilfella þar sem upplýsingar um breytur vantar er tekinn fram í töflum II, III og V.
Hópurinn konur af erlendum uppruna var skilgreindur sem konur með ríkisfang annað en íslenskt, þar með talið flóttakonur og hælisleitendur. Konum af erlendum uppruna var skipt í þrjá hópa út frá vísitölu um þróun lífsgæða (Human Development Index, HDI) í upprunalandi þeirra.
Ekki var mögulegt að nota ríkisfangsland vegna reglugerðar um persónuvernd. Vísitalan um þróun lífsgæða er mælikvarði yfir þrjá grunnþætti mannlegrar þróunar; lífslíkur, menntunarstig og þjóðartekjur. Há vísitala bendir þannig til góðra lífslíkna, hás menntunarstigs og hárra þjóðartekna. Vísitölurnar eru birtar árlega í skýrslu sem gefin er út af Þróunar-áætlun Sameinuðu þjóðanna (UNDP).16,17 Fæðingaskrá skipti HDI fyrir árið 2018 í 12 flokka og voru lægstu 10 flokkarnir, lönd eins og Filippseyjar og Tæland, sameinaðir í einn hóp (HDI ≤0,849) þar sem fáar mæður komu frá þeim löndum. Tveir aðrir hópar voru myndaðir; HDI 0,850-0,899 sem innihélt lönd eins og Litháen og Pólland og svo HDI ≥0,900 sem innihélt lönd eins og Bretlandseyjar og Norðurlöndin, sem og önnur lönd með svipaða eiginleika og Ísland. Upplýsingar um ríkisfang og þar með HDI vantaði fyrir 349 mæður lifandi fæddra einbura á rannsóknartímabilinu og fyrir 22 mæður (0,6%) lifandi fæddra einbura sem fæddust fyrir 37 vikna meðgöngu en þær voru meðtaldar í hópnum „erlendar konur“.
Útkomur mæðra í ferilhópnum voru nýgengi fyrirburafæðinga, framköllunar fæðingar, keisaraskurðar án fæðingarsóttar og sjálfkrafa sóttar. Útkomur nýbura sem voru rannsakaðar voru Apgar-stigun (einnar og fimm mínútna), hlutfall ákaflega mikilla fyrirbura, mjög mikilla fyrirbura og síðfyrirbura, hlutfall nýbura sem létust á fyrsta sólarhring eftir fæðingu og á öðrum til sjöunda sólarhring eftir fæðingu ásamt algengi nokkurra algengustu ICD-10 greininga meðal fyrirbura (tafla I).
Tölfræðigreining
Bæði lýsandi og greinandi tölfræði var notuð. Kí-kvaðrat próf og Fisher-próf voru notuð til þess að bera saman hlutföll og t-próf notað til að bera saman meðaltöl. Viðmiðunargildi fyrir tölfræðilega marktækni var p<0,05. Við samanburð á hópum voru mæður með íslenskan ríkisborgararétt notað-ar sem viðmiðunarhópur. Öll gögn voru unnin í tölfræðihugbúnaðinum RStudio.
Leyfi
Leyfi frá vísindasiðanefnd fékkst fyrir rannsókninni 11. júní 2019 (VSNb2019050003/03.01).
Niðurstöður
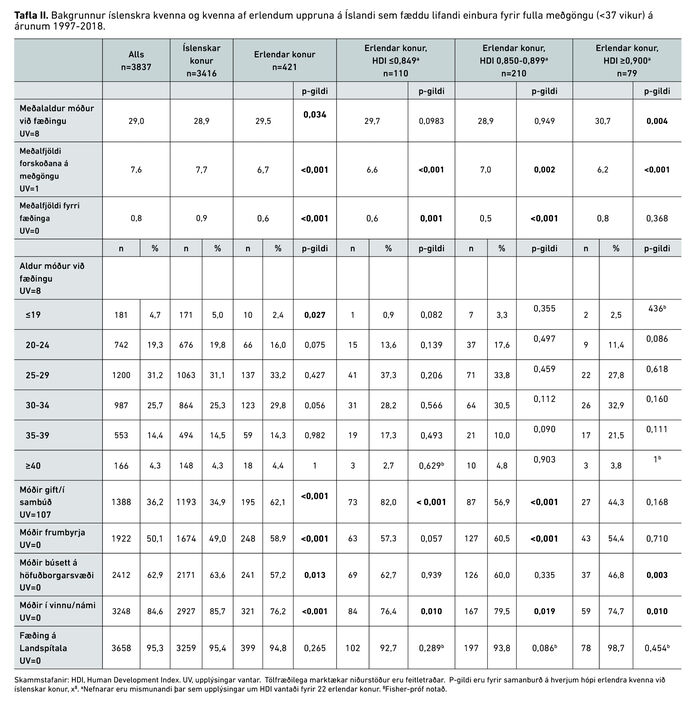
Bakgrunnur mæðra er sýndur í töflu II. Mæður af erlendum uppruna voru marktækt eldri, oftar frumbyrjur og fóru í færri forskoðanir á meðgöngu. Þær voru einnig ólíklegri til að búa á höfuðborgarsvæðinu og að vera í vinnu/skóla og voru oftar giftar/ í sambúð.
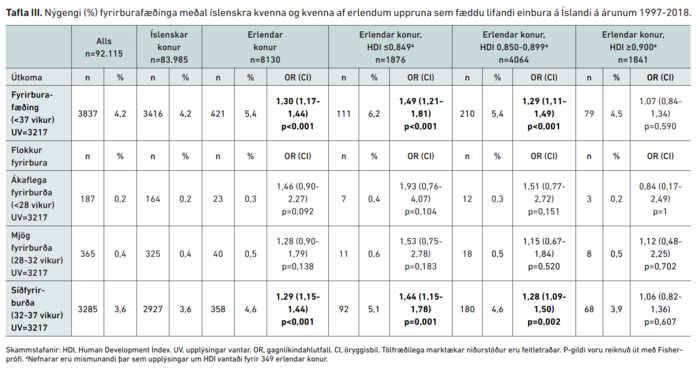
Nýgengi fyrirburafæðinga og hlutfall fyrirbura í hverjum flokki má sjá í töflum III og IV.
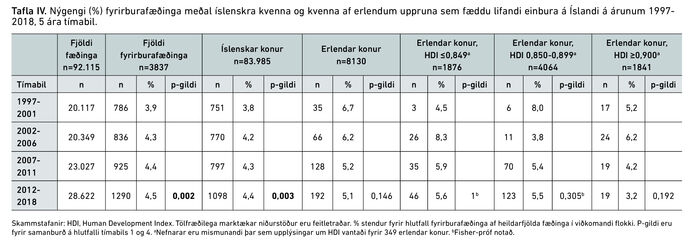 Af 92.115 lifandi fæddum einburum á rannsóknartímabilinu, fæddust 3837 fyrir fulla meðgöngu (<37 vikur), eða 4,2%. Fyrirburafæðingar voru marktækt algengari meðal mæðra af erlendum uppruna, sérstaklega frá löndum með lægst HDI þar sem fyrirburafæðingar voru tæplega 50% algengari en hjá íslenskum mæðrum (OR 1,49 (CI 1,21-1,81) p<0,001). Hjá sama hópi voru fæðingar síðfyrirbura einnig 44% algengari en meðal íslenskra mæðra (OR 1,44 (CI 1,15-1,78) p<0,005). Fyrirburafæðingum fjölgaði marktækt milli tímabilanna 1998-2001 og 2012-2018 hjá öllum rannsóknarhópnum (3,9 á móti 4,5%, p<0,005) og einnig hjá íslenskum konum eingöngu (3,8% á móti 4,4% p<0,005).
Af 92.115 lifandi fæddum einburum á rannsóknartímabilinu, fæddust 3837 fyrir fulla meðgöngu (<37 vikur), eða 4,2%. Fyrirburafæðingar voru marktækt algengari meðal mæðra af erlendum uppruna, sérstaklega frá löndum með lægst HDI þar sem fyrirburafæðingar voru tæplega 50% algengari en hjá íslenskum mæðrum (OR 1,49 (CI 1,21-1,81) p<0,001). Hjá sama hópi voru fæðingar síðfyrirbura einnig 44% algengari en meðal íslenskra mæðra (OR 1,44 (CI 1,15-1,78) p<0,005). Fyrirburafæðingum fjölgaði marktækt milli tímabilanna 1998-2001 og 2012-2018 hjá öllum rannsóknarhópnum (3,9 á móti 4,5%, p<0,005) og einnig hjá íslenskum konum eingöngu (3,8% á móti 4,4% p<0,005).
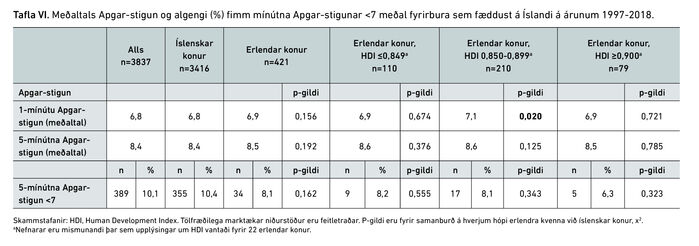
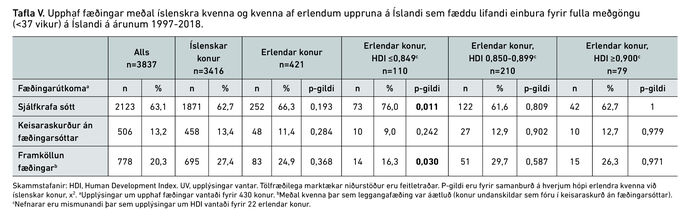 Tafla V sýnir yfirlit yfir upphaf fæðingar. Mæður af erlendum uppruna sem tilheyrðu hópnum með lægst HDI fæddu oftar í kjölfar sjálfkrafa sóttar (76,0% á móti 62,7%, p=0,011) og sjaldnar eftir framköllun fæðingar samanborið við íslenskar konur (16,3% á móti 27,4%, p=0,030). Fimm mínútna Apgar-stigun allra fyrirbura í rannsóknarhópnum var að meðaltali 8,4 en um 10% voru með fimm mínútna Apgar-stigun <7, en enginn marktækur munur sást á milli rannsóknarhópa (tafla VI).
Tafla V sýnir yfirlit yfir upphaf fæðingar. Mæður af erlendum uppruna sem tilheyrðu hópnum með lægst HDI fæddu oftar í kjölfar sjálfkrafa sóttar (76,0% á móti 62,7%, p=0,011) og sjaldnar eftir framköllun fæðingar samanborið við íslenskar konur (16,3% á móti 27,4%, p=0,030). Fimm mínútna Apgar-stigun allra fyrirbura í rannsóknarhópnum var að meðaltali 8,4 en um 10% voru með fimm mínútna Apgar-stigun <7, en enginn marktækur munur sást á milli rannsóknarhópa (tafla VI).
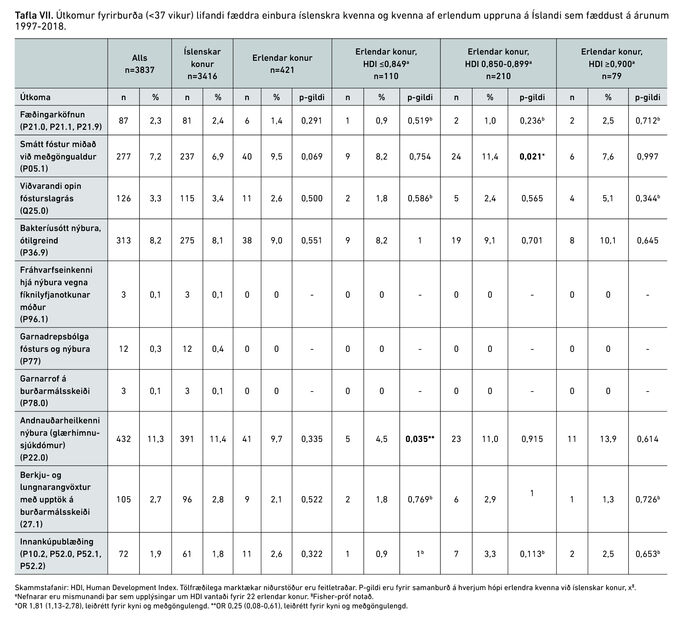
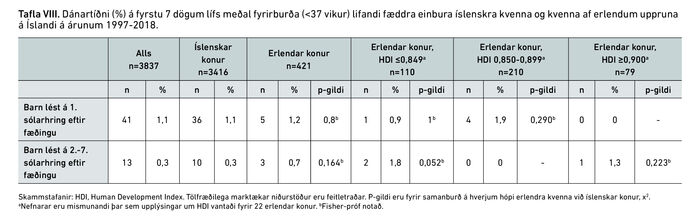
Tafla VII sýnir algengi nokkurra helstu ICD-10 greininga fyrirbura. Enginn marktækur munur sást á milli rannsóknarhópa fyrir utan lægri tíðni glærhimnusjúkdóms meðal fyrirbura mæðra frá löndum með lægst HDI miðað við fyrirbura íslenskra mæðra (4,5% á móti 11,4%, p=0,035) og aukinn fjölda nýbura sem voru smáir miðað við meðgöngulengd meðal fyrirbura mæðra frá löndum með miðlungshátt HDI miðað við fyrirbura íslenskra mæðra (11,4% á móti 6,9%, p=0,021). Tafla VIII sýnir yfirlit yfir dánartíðni á fyrsta sólarhring eftir fæðingu annars vegar og á öðrum til sjöunda sólarhring eftir fæðingu hins vegar. Enginn marktækur munur sást á dánartíðni á milli rannsóknarhópanna.
Umræða
Fyrirburafæðingum fjölgaði á rannsóknartímabilinu og þær voru marktækt algengari meðal mæðra af erlendum uppruna, sérstaklega frá löndum með lægst HDI þar sem fyrirburafæðingar voru tæplega 50% algengari en hjá íslenskum mæðrum. Aukin tíðni áhættuþátta fyrir fyrirburafæðingum sást meðal mæðra af erlendum uppruna, svo sem hærri aldur, færri forskoðanir á meðgöngu, búseta utan höfuðborgarsvæðisins auk þess sem þær voru oftar frumbyrjur. Mæður frá löndum með lægst HDI fæddu oftar í kjölfar sjálfkrafa sóttar og sjaldnar í kjölfar framköllunar fæðingar miðað við íslenskar mæður. Útkomur nýbura voru almennt góðar og sást lítill munur á milli rannsóknarhópanna.
Nýgengi fyrirburafæðinga
Á heimsvísu virðist nýgengi fyrirburafæðinga hafa aukist síðustu áratugi og þá helst í tekjuhærri löndum. Meirihluti fyrirburafæðinga í heiminum á sér þó stað í lág- og millitekjulöndum en um 60% af öllum fyrirburafæðingum eiga sér stað í Afríku sunnan Sahara eða Suður-Asíu.18 Þessi rannsókn endurspeglar þetta að vissu leyti en hún sýndi aukningu á fyrirburafæðingum á rannsóknartímabilinu hjá öllum rannsóknarhópnum, auk þess sem fyrirburafæðingar voru um helmingi algengari meðal mæðra með ríkisfang frá löndum með lágt HDI (þar með talin í Afríku sunnan Sahara og S-Asíu) samanborið við íslenskar mæður. Þessi munur skýrist helst af fleiri síðfyrirburafæðingum meðal erlendu mæðranna eins og sést í töflu III. Ítölsk rannsókn á fyrirburafæðingum sýndi svipaðar niðurstöður, það er aukna tíðni fyrirburafæðinga meðal mæðra af erlendum uppruna, sérstaklega frá löndum í Afríku.19 Möguleg skýring á þessu gæti verið ófullnægjandi meðgönguvernd en einnig aðrir þættir eins og reykingar, menntunarstig móður, tekjur og fyrri saga um fósturlát eða fyrirburafæðingu en upplýsingar um þá þætti voru ekki til staðar.
Meðgönguvernd
Erlendar mæður fóru í færri skoðanir í meðgönguvernd en íslenskar mæður. Upplýsingar um hve lengi erlendu mæðurnar höfðu búið á Íslandi eða hvort þær höfðu farið í skoðanir í sínu heimalandi voru ekki til staðar en hefðu gefið mikilvæga innsýn í þennan samanburð. Ef erlendar mæður eru raunverulega að fá minni meðgönguvernd er mikilvægt að rýna í hver skýringin gæti verið. Mögulega er aðgengi þeirra að heilbrigðis-þjónustu verra, til dæmis vegna tungumálaerfiðleika, skorts á fræðslu um þá þjónustu sem er í boði eða jafnvel vegna staðsetningar á landinu. Erlendu mæðurnar voru líklegri til þess að búa utan höfuðborgarsvæðisins, sérstaklega mæður frá löndum með hæst HDI. Sænsk rannsókn sýndi fram á lengri meðgöngulengd við fæðingu hjá mæðrum sem bjuggu í borgum samanborið við mæður sem bjuggu á landsbyggðinni.20 Hins vegar hafa aðrar rannsóknir sýnt fram á lægri tíðni fyrir-burafæðinga hjá mæðrum sem búa í sumum minni byggðarfélögum.21 Áhættan er breytileg eftir gerð byggðarfélaganna og einnig virðast þættir svo sem menntunarstig móður hafa áhrif.22
Fyrri meðgöngusaga mæðra
Hollensk rannsókn sýndi fram á auknar líkur á fyrirburafæðingum hjá frumbyrjum.23 Um helmingur mæðranna í þessari rannsókn voru frumbyrjur en það var marktækt algengara meðal erlendu mæðranna, sem mögulega skýrir að hluta til hvers vegna fyrirburafæðingar voru algengari hjá þeim. Upplýsingar um fyrri fyrirburafæðingar og/eða fósturlát og fjölskyldusögu mæðra voru ekki tiltækar en þær hefðu verið gagnlegar til að setja niðurstöður um mun á nýgengi fyrirburafæðinga milli rannsóknarhópa í samhengi.
Upphaf fæðingar
Rannsóknin sýndi að meirihluti fyrirburafæðinga á rannsóknartímabilinu var í kjölfar sjálfkrafa sóttar en um þriðjungur var í kjölfar inngripa (framköllun fæðingar eða keisaraskurður án fæðingarsóttar). Þetta er í samræmi við bandaríska rannsókn frá árinu 200824 en tíðni inngripa virðist til dæmis töluvert hærri í Frakklandi þar sem um helmingur fyrirburafæðinga er í kjölfar inngripa.25
Erlendu mæðurnar í hópnum með lægst HDI fæddu oftar í kjölfar sjálfkrafa sóttar og sjaldnar í kjölfar framköllunar fæðingar en íslensku mæðurnar. Þær mættu einnig sjaldnar í meðgönguvernd en íslensku mæðurnar (líkt og erlendu mæðurnar í heild) eins og fram hefur komið og má velta því upp hvort það skýri þennan mun að einhverju leyti. Eins er möguleiki að tungumálaerfiðleikar og verra aðgengi að heilbrigðisþjónustu almennt geti haft áhrif.
Útkomur barna
Rannsóknin sýndi ekki fram á marktækan mun á útkomum nýbura fyrir utan mun á tíðni glærhimnusjúkdóms og fjölda nýbura sem voru smáir miðað við meðgöngulengd. Það verður þó að taka tillit til þess að sumar útkomurnar sem kannaðar voru eru sjaldgæfar og koma helst fyrir hjá allra minnstu fyrirburunum. Af fyrirburum íslensku mæðranna voru 0,6% (489) fæddir fyrir 32 vikur en 0,8% (63) af fyrirburum erlendu mæðranna og greiningar líkt og garnadrepsbólga, fráhvarfseinkenni vegna fíknilyfjanotkunar móður og garnarrof á burðarmálsskeiði því ekki algengar í svo litlu þýði. Það er því erfitt að sjá tölfræðilegan mun á milli hópa þegar svo fáar greiningar liggja til grundvallar samanburðinum.
Glærhimnusjúkdómur
Lægri tíðni glærhimnusjúkdóms sást meðal nýbura mæðra frá löndum með lægst HDI. Hluti þessa hóps er konur af afrískum uppruna en börn þeirra eru í minni áhættu á að fá glærhimnusjúkdóm, jafnvel þegar þau fæðast fyrir tímann.26 Það að glærhimnusjúkdómur sé sjaldgæfari hjá þessum hópi barna er að vissu leyti í mótsögn við þá staðreynd að meðgöngusykursýki er algengari meðal mæðra þeirra því almennt eru auknar líkur á glærhimnusjúkdómi hjá nýburum mæðra með meðgöngusykursýki.27, 28 Nýleg íslensk rannsókn sem byggir á sama gagnasafni og þessi rannsókn sýndi að heildarnýgengi sykursýki meðal mæðranna í gagnasafninu var 8,7% og voru erlendu mæðurnar í hópnum með lægst HDI líklegri til að vera með sykursýki miðað við íslensku mæðurnar (16,5% á móti 8,4%).15
Kanadísk rannsókn á mæðrum með meðgöngusykursýki sýndi þó svipaða niðurstöðu og þessi rannsókn, það er lægri tíðni glærhimnusjúkdóms meðal nýbura mæðra af erlendum uppruna og einnig lægri tíðni annarra útkoma sem oft eru tengdar við meðgöngusykursýki, svo sem meðgöngueitrun og fyrirburafæðingu.27 Einnig er hugsanlegt að lægri tíðni glærhimnusjúkdóms hjá nýburum þessara mæðra skýrist af því að þær fái frekar steragjöf á meðgöngu en því miður voru upplýsingar um tíðni steragjafar ekki til staðar. Aðrar mögulegar skýringar gætu til dæmis verið tungumálaerfiðleikar eða aðrir þættir sem gera erfitt að meta nákvæmlega áhættu á yfirvofandi fyrirburafæðingu. Ekki var tölfræðilega marktækur munur á tíðni keisaraskurða án fæðingarsóttar á milli rannsóknarhópanna en það er annar þáttur sem getur haft áhrif á tíðni glærhimnusjúkdóms.
Nýburi smár miðað við meðgöngulengd
Rannsóknin sýndi að fyrirburar mæðra frá löndum með miðlungshátt HDI voru oftar smáir miðað við meðgöngulengd en fyrirburar íslensku mæðranna. Kanadísk rannsókn sem bar saman fæðingarútkomur kanadískra mæðra og mæðra af erlendum uppruna sýndi einnig fram á aukinn fjölda nýbura sem voru smáir miðað við meðgöngulengd meðal mæðra af erlendum uppruna. Við leiðréttingu fyrir kynþætti minnkaði munurinn töluvert og því var talið að erfðafræðilegur munur á fæðingarþyngd milli mismunandi kynþátta skýrði muninn að miklu leyti.29 Það er mögulegt að hið sama gildi fyrir niðurstöður þessarar rannsóknar. Þetta þarf þó ekki að vera eina skýringin á stærðarmun barnanna en upplýsingar eru ekki til staðar í gagnasafni rannsóknarinnar um þætti eins og reykingar og líkamsþyngdarstuðul sem geta haft áhrif á stærð.
Dánartíðni
Dánartíðni á fyrstu sjö dögum eftir fæðingu var 1,4% meðal barna íslensku mæðranna en 1,9% meðal barna erlendu mæðranna, en munurinn var þó ekki tölfræðilega marktækur. Í þýði þessarar rannsóknar voru allir fyrirburar fæddir eftir >22+0 vikna meðgöngu. Í dag er almennt reynt að bjarga fyrirburum sem fæðast eftir >23+0 vikna meðgöngu en ekki yngri fyrirburum þar sem lífslíkur þeirra eru mjög litlar. Það er því líklegt að dánartíðni hefði verið lægri ef eingöngu hefðu verið teknir með eldri fyrirburar, til dæmis fæddir eftir >23+0 vikur, en þar sem Fæðingaskrá miðar við 22+0 vikur var notuð sú afmörkun í þessari rannsókn.
Styrkleikar og veikleikar
Styrkleikar rannsóknarinnar felast helst í því að hún byggir á gögnum frá heilli þjóð og nær yfir langt tímabil. Einnig er þetta fyrsta rannsóknin á þessu efni sem framkvæmd hefur verið hér á landi. Upplýsingar um meðgöngulengd við fæðingu vantaði fyrir um 3,5% fæðinga á rannsóknartímabilinu sem þar af leiðandi voru ekki með í rannsóknarhópnum, sem eykur hættu á upplýsingabjögun. Einnig voru ekki upplýsingar um áhættuþætti, svo sem menntun, tekjur, reykingar, líkamsþyngdarstuðul eða fyrri meðgöngusögu, í gagnasafninu, sem hefðu mögulega gefið aðra sýn á efnið. Einnig er ekki hægt að fullyrða að mæður af erlendum uppruna hafi í raun komið sjaldnar í meðgönguvernd eins og gögnin gefa til kynna þar sem upplýsingar um meðgönguvernd í heimalandi þeirra voru ekki til staðar. Loks verður að hafa í huga við túlkun á niðurstöðum að margar útkomubreytur fyrirbura sem kannaðar voru koma helst fyrir hjá minnstu fyrirburunum en þeir voru í minnihluta í rannsóknarhópnum.
Ályktanir
Fyrirburafæðingum hefur fjölgað undanfarna áratugi á Íslandi, bæði meðal íslenskra mæðra og mæðra af erlendum uppruna á Íslandi, en svipuð þróun hefur sést víða í heiminum. Þessi rannsókn sýndi fram á að þó svo að fyrirburafæðingar hafi verið marktækt algengari meðal erlendra mæðra voru útkomur fyrirbura þeirra ekki verri. Rannsóknin sýndi að erlendar mæður virðast mæta sjaldnar í meðgönguvernd en íslenskar mæður og væri áhugavert og þarft að kanna nánar hvort sá munur sé raunverulegur eða hvort hann megi skýra af öðrum þáttum eins og að erlendu mæðurnar fari í meðgönguvernd í sínu heimalandi eða að þær hafi verið stutt á landinu áður en þær fæddu. Engu að síður má nota þessar niðurstöður sem áminningu um hve mikilvægt er að tryggja erlendum mæðrum aðgengi að meðgönguvernd með því til dæmis að bjóða upp á upplýsingar og fræðslu á þeirra móðurmáli og/eða bjóða upp á túlkaþjónustu. Einnig mætti íhuga að bjóða erlendum mæðrum upp á auka skoðanir í meðgönguvernd til að tryggja góða eftirfylgd.
Þakkir
Höfundar vilja þakka Embætti landlæknis og Fæðingaskrá fyrir að útvega gögnin sem notuð voru í rannsókninni.
Heimildir
| 1. Gudmundsdottir EY, Gottfredsdottir H, Halfdansdottir B, et al. Challenges in migrant women's maternity care in a high-income country: A population-based cohort study of maternal and perinatal outcomes. Acta Obstet Gynecol Scand 2021; 100: 1665-77. https://doi.org/10.1111/aogs.14186 PMid:34022065 PMCid:PMC8453980 |
||||
| 2. The numbers of immigrants continue to increase. Hagstofa Íslands 2019. hagstofa.is/utgafur/frettasafn/mannfjoldi/inflytjendur/?fbclid=IwAR0RrgMnmVWSkIBR4F_L6cPwipf3EU3_JvxXzeOpA7nqDuDIYRGrDYi_H74 | ||||
| 3. Goedhart G, van Eijsden M, van der Wal MF, et al. Ethnic differences in preterm birth and its subtypes: the effect of a cumulative risk profile. BJOG 2008; 115: 710-9. https://doi.org/10.1111/j.1471-0528.2008.01682.x PMid:18410654 |
||||
| 4. Li Y, Quigley MA, Macfarlane A, Jayaweera H, et al. Ethnic differences in singleton preterm birth in England and Wales, 2006-12: Analysis of national routinely collected data. Paediatr Perinat Epidemiol 2019; 33: 449-58. https://doi.org/10.1111/ppe.12585 PMid:31642102 PMCid:PMC6900067 |
||||
| 5. Nybo Andersen AM, Gundlund A, Villadsen SF. Stillbirth and congenital anomalies in migrants in Europe. Best Pract Res Clin Obstet Gynaecol 2016; 32: 50-9. https://doi.org/10.1016/j.bpobgyn.2015.09.004 PMid:26545588 |
||||
| 6. Merry L, Vangen S, Small R. Caesarean births among migrant women in high-income countries. Best Pract Res Clin Obstet Gynaecol 2016; 32: 88-99. https://doi.org/10.1016/j.bpobgyn.2015.09.002 PMid:26458998 |
||||
| 7. Heslehurst N, Brown H, Pemu A, et al. Perinatal health outcomes and care among asylum seekers and refugees: a systematic review of systematic reviews. BMC Med 2018; 16: 89. https://doi.org/10.1186/s12916-018-1064-0 PMid:29890984 PMCid:PMC5996508 |
||||
| 8. Bollini P, Pampallona S, Wanner P, et al. Pregnancy outcome of migrant women and integration policy: a systematic review of the international literature. Soc Sci Med 2009; 68: 452-61. https://doi.org/10.1016/j.socscimed.2008.10.018 PMid:19042065 |
||||
| 9. Opondo C, Jayaweera H, Hollowell J, et al. Variations in neonatal mortality, infant mortality, preterm birth and birth weight in England and Wales according to ethnicity and maternal country or region of birth: an analysis of linked national data from 2006 to 2012. J Epidemiol Community Health 2020; 74: 336-45. https://doi.org/10.1136/jech-2019-213093 PMid:31964723 PMCid:PMC7079191 |
||||
| 10. Gagnon AJ, Zimbeck M, Zeitlin J, et al. Migration to western industrialised countries and perinatal health: a systematic review. Soc Sci Med 2009; 69: 934-46. https://doi.org/10.1016/j.socscimed.2009.06.027 PMid:19664869 |
||||
| 11. Sorbye IK, Wanigaratne S, Urquia ML. Variations in gestational length and preterm delivery by race, ethnicity and migration. Best Pract Res Clin Obstet Gynaecol 2016; 32: 60-8. https://doi.org/10.1016/j.bpobgyn.2015.08.017 PMid:26458997 |
||||
| 12. Gagnon AJ, McDermott S, Rigol-Chachamovich J, et al. International migration and gestational diabetes mellitus: a systematic review of the literature and meta-analysis. Paediatr Perinat Epidemiol 2011; 25: 575-92. https://doi.org/10.1111/j.1365-3016.2011.01230.x PMid:21980947 |
||||
| 13. Aveyard P, Cheng KK, Manaseki S, et al. The risk of preterm delivery in women from different ethnic groups. BJOG 2002; 109: 894-9. https://doi.org/10.1111/j.1471-0528.2002.01197.x PMid:12197368 |
||||
| 14. Heaman M, Bayrampour H, Kingston D, et al. Migrant women's utilization of prenatal care: a systematic review. Matern Child Health J 2013; 17: 816-36. https://doi.org/10.1007/s10995-012-1058-z PMid:22714797 |
||||
| 15. Guðmundsdóttir EY, Vigfúsdóttir L, Gottfreðsdóttir H. Tíðni fyrirburafæðinga og áhættuþátta hjá íslenskum konum og konum af erlendum uppruna á árunum 1997-2018. Læknablaðið 2023; 109: 75-81. https://doi.org/10.17992/lbl.2023.02.729 PMid:36705587 |
||||
| 16. Human Development Report 2013. United Nations Development Programme (UNDP); 2013. | ||||
| 17. Garcia-Tizon Larroca S, Arevalo-Serrano J, Duran Vila A, et al. Human Development Index (HDI) of the maternal country of origin as a predictor of perinatal outcomes - a longitudinal study conducted in Spain. BMC Pregnancy Childbirth 2017; 17: 314. https://doi.org/10.1186/s12884-017-1515-1 PMid:28934940 PMCid:PMC5609033 |
||||
| 18. Vogel JP, Chawanpaiboon S, Moller AB, et al. The global epidemiology of preterm birth. Best Pract Res Clin Obstet Gynaecol 2018; 52: 3-12. https://doi.org/10.1016/j.bpobgyn.2018.04.003 PMid:29779863 |
||||
| 19. Sosta E, Tomasoni LR, Frusca T, et al. Preterm delivery risk in migrants in Italy: an observational prospective study. J Travel Med 2008; 15: 243-7. https://doi.org/10.1111/j.1708-8305.2008.00215.x PMid:18666924 |
||||
| 20. Murray SR, Juodakis J, Bacelis J, et al. Geographical differences in preterm delivery rates in Sweden: A population-based cohort study. Acta Obstet Gynecol Scand 2019 98: 106-16. https://doi.org/10.1111/aogs.13455 PMid:30169899 PMCid:PMC6492021 |
||||
| 21. Hillemeier MM, Weisman CS, Chase GA, et al. Individual and community predictors of preterm birth and low birthweight along the rural-urban continuum in central Pennsylvania. J Rural Health 2007; 23: 42-8. https://doi.org/10.1111/j.1748-0361.2006.00066.x PMid:17300477 |
||||
| 22. Auger N, Authier MA, Martinez J, et al. The association between rural-urban continuum, maternal education and adverse birth outcomes in Quebec, Canada. J Rural Health 2009; 25: 342-51. https://doi.org/10.1111/j.1748-0361.2009.00242.x PMid:19780913 |
||||
| 23. Koullali B, van Zijl MD, Kazemier BM, et al. The association between parity and spontaneous preterm birth: a population based study. BMC Pregnancy Childbirth 2020; 20: 233. https://doi.org/10.1186/s12884-020-02940-w PMid:32316915 PMCid:PMC7175552 |
||||
| 24. Goldenberg RL, Culhane JF, Iams JD, et al. Epidemiology and causes of preterm birth. Lancet 2008; 371: 75-84. https://doi.org/10.1016/S0140-6736(08)60074-4 PMid:18177778 |
||||
| 25. Torchin H, Ancel PY. [Epidemiology and risk factors of preterm birth]. J Gynecol Obstet Biol Reprod (Paris) 2016; 45: 1213-30. https://doi.org/10.1016/j.jgyn.2016.09.013 PMid:27789055 |
||||
| 26. Kavvadia V, Greenough A, Dimitriou G, et al. Influence of ethnic origin on respiratory distress syndrome in very premature infants. Arch Dis Child Fetal Neonatal Ed 1998; 78: F25-8. https://doi.org/10.1136/fn.78.1.F25 PMid:9536836 PMCid:PMC1720740 |
||||
| 27. Khan S, Yao Z, Shah BR. Gestational diabetes care and outcomes for refugee women: a population-based cohort study. Diabet Med 2017; 34: 1608-14. https://doi.org/10.1111/dme.13440 PMid:28779484 |
||||
| 28. Stone CA, McLachlan KA, Halliday JL, et al. Gestational diabetes in Victoria in 1996: incidence, risk factors and outcomes. Med J Aust 2002; 177: 486-91. https://doi.org/10.5694/j.1326-5377.2002.tb04916.x PMid:12405890 |
||||
| 29. Yang S, Dahhou M, Bushnik T, et al. Perinatal health among foreign versus native-born mothers in Canada: variations across outcomes and cohorts. J Public Health (Oxf) 2020; 42: e26-e33. https://doi.org/10.1093/pubmed/fdz006 |
||||

