01. tbl. 95. árg. 2009
Fræðigrein
Árangur aðgerða á slitinni fjærsin upphandleggsvöðva á FSA 1986-2006
Ágrip
Inngangur: Slit á fjærsin tvíhöfðavöðva upphandleggs (biceps brachi) er sjaldgæfur áverki og árangur af aðgerðum því lítt þekktur. Lýst er árangri af aðgerðum þar sem fjærsin tvíhöfðavöðva upphandleggs er endurfest með aðgerð kenndri við Boyd og Anderson. Þá eru notaðar tvær leiðir til að komast að sininni og endurfesta.
Efniviður og aðferðir: Þeir sem höfðu slitið fjærsin tvíhöfðavöðva upphandleggs á árunum 1986-2006 og gengist undir aðgerð á Sjúkrahúsi Akureyrar voru beðnir að taka þátt í rannsókninni sem fólst í líkamsskoðun, hreyfiferils- og styrktarmælingum, svörun spurningalista og rö ntgenmyndatöku af olnboga og framhandlegg.
Niðurstöður: Sextán manns (15 karlar, 1 kona), meðalaldur 46 ár (24-53) gengust undir aðgerð þar sem sinin var endurfest með aðferð Boyds og Andersons. Tólf sjúklingar samþykktu að taka þátt í rannsókninni, allt rétthendir karlmenn. Tíu af 12 sjúklingum gengust undir aðgerðina innan tveggja vikna frá áverkanum (0-80 dagar). Allar sinarnar greru eftir að þær voru endurfestar. Munur var ekki tölfræðilega marktækur á styrk í aðgerðararmi og þeim armi sem ekki var gerð aðgerð á. Meðal DASH-stigun var 11,7 sem telst lágt. Helmingur sjúklinga hafði merki um beinnýmyndun í mjúkvefjum.
Ályktun: Þrátt fyrir beinnýmyndun í mjúkvefjum og væga hreyfiskerðingu í aðgerðararminum virðist langtímaárangur aðgerðartækni þeirra Boyds og Andersons góður. Rétt greining og aðgerð fljótlega eftir áverka virðist vera lykilatriði til þess að sjúklingum farnist vel.
Inngangur
Slit á fjærsin tvíhöfðavöðva upphandleggs er sjaldgæfur áverki. Talið er að 3% af sinarslitum á tvíhöfðavöðva upphandleggs eigi sér stað á fjærsin vöðvans en slit á lengri nærsin vöðvans (caput longum) er mun algengari.1 Oftast slitnar sinin við skyndilegt átak eða högg á framhandlegg þegar tvíhöfðavöðvinn er spenntur. Einkenni slits er skyndilegur verkur í olnbogabót ásamt bólgu á sama stað og minnkaður kraftur í beygju um olnboga og rétthverfu um framhandlegg. Við skoðun þreifast fjærsinin ekki eða illa ef miðað er við heilbrigðu hliðina. Hægt er að staðfesta greininguna með ómskoðun eða segulómskoðun sé um vafatilvik að ræða. Sé sinin ekki fest að nýju á sveifarhrjónu (tuberositas radii) tapast styrkur í beygju og rétthverfu.2, 3
Aðgerðir við sliti á fjærsin tvíhöfðavöðva upphandleggs þykja áhættusamar með tilliti til líffærafræði olnbogabótar. Á árum áður var oftast notast við fremri aðgang sem kenndur er við Henry en þar er sinin endurfest við sveifarhrjónu eða að sinin var einfaldlega saumuð við upparms-og sveifarvöðvann (m. brachioradialis).1, 4 Þessar aðgerðir þóttu áhættusamar og lýst var áverkum á miðtaug (n.medianus), aftari millibeinataug (n.interosseus posterior) og hliðlægri framarmshúðtaug (n.cutaneus antebrachii lateralis) og upparmsslagæð (a.brachialis). Þegar sinin var saumuð við upparms- og sveifarvöðvann hélst þokkalegur styrkur í beygju um olnboga en styrkur í rétthverfu tapaðist.
Árið 1961 þróuðu Boyd og Anderson nýja aðferð til að festa að nýju hina slitnu tvíhöfðasin á sveifarhrjónu. Þetta aðgerðarform naut fljótlega vinsælda og var við þá kennt.5 Aðgerðin felst sérstaklega í því að notast er við tvo aðganga, annars vegar fremri aðgang í gegnum olnbogabót og hins vegar aftan til og hliðlægt á olnboganum. Við fremri aðganginn er sinin þrædd í gegnum göng sín og við aftari aðganginn bundin um borholur í gegnum sveifarhrjónuna. Eftir aðgerðina var olnboginn settur í beygju í gifsspelku í sex vikur og að því loknu hófst endurhæfing.
Kosturinn við aðferð Boyds og Andersons er að sinin er endurfest á sinn rétta stað á sveifarhrjónu og því er möguleiki á að endurheimta bæði beygju- og rétthverfugetu með minni hættu á áverkum á taugar og æðar í olnbogabót.
Langtímarannsóknir á árangri þessara aðgerða eru fáar, sennilega mest fyrir þær sakir að þessi áverki er sjaldgæfur.
Tilgangur rannsóknarinnar er að lýsa langtímaárangri aðgerða á Sjúkrahúsinu á Akureyri (FSA) á 21 árs tímabili þar sem fjærsin tvíhöfða upphandleggs var fest með aðferð Boyds og Andersons.
Efniviður og aðferðir
Öllum sem gengust undir aðgerð eftir aðferð Boyds og Andersons vegna slitinnar fjærsinar tvíhöfðavöðva upphandleggs á FSA á árunum 1986-2006 var sent bréf þar sem þeim var boðin þátttaka í rannsókninni. Þátttakendur voru beðnir um að svara spurningalista ásamt því að koma í skoðun þar sem mæld var hreyfigeta í olnboga í beygju og rétthverfu framhandleggs ásamt styrktarmælingu í beygju og rétthverfu framhandleggs í sérhönnuðum kassa. Einnig voru teknar rönt-genmyndir af olnboga og framhandlegg.

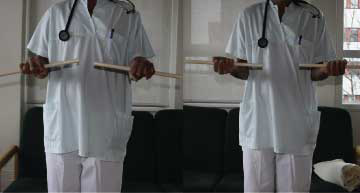
Mynd 1. Kraftur mældur í rétthverfu (supination) með handarkraftmæli.
Mynd 2. Hreyfiferlar í rétt- og ranghverfu hjá einkennalausum sextugum manni sjö árum eftir aðgerð.
Mynd 3. Beinmyndun í mjúkvefjum hjá 58 ára gömlum manni fimm árum eftir aðgerð.
Hreyfigeta var mæld með hreyfiferilsmæli (goniometer). Styrkur var mældur í beygju með handarkraftmæli gegn fastri mótstöðu í 90° beygju. Í rétthverfu var handarkraftmælirinn settur í kassa sérhannaðan af rannsakendum og rétthverfa mæld með olnboga í 90 gráðu beygju, sjá mynd I. Kraftur var mældur þrisvar fyrir hverja hreyfingu og í þrjár sekúndur í hvert sinn.
Allir sjúklingar svöruðu DASH-spurninga-listanum (Disabilities of the Arm, Shoulder and Hand questionnaire) sem er sniðinn að sjúk-dómum og fötlunum í öxl, olnboga, framhandlegg og hendi.6 DASH-spurningalistinn samanstendur af 30 atriðum þar sem hægt er að skrá alvarleika einkenna. DASH var ekki til staðlaður á íslensku en var þýddur og lagður fyrir þátttakendur. DASH-stigunin er frá 0 sem er engin fötlun til 100 sem er hámarksfötlun.
Samanburður á tölfræðilegri marktækni milli tveggja kraftmælinga var gerður með pöruðu t-prófi. Tölfræðiúrvinnsla var unnin í Excel.
Eftir aðgerðina voru sjúklingar í gifsi með oln-bogann í 100-110° beygju í sex vikur og eftir það var þeim ráðlagt að forðast að reyna á handlegg-inn í aðrar sex vikur. Fengin voru tilskilin leyfi hjá Vísindasiðanefnd FSA og Persónuvernd.
Niðurstöður
Tólf af 16 sjúklingum gáfu samþykki sitt og tóku þátt í rannsókninni. Ekki náðist í tvo, einn treysti sér ekki til að taka þátt og einn hafði ekki tök á því að koma til Akureyrar frá Austurlandi.
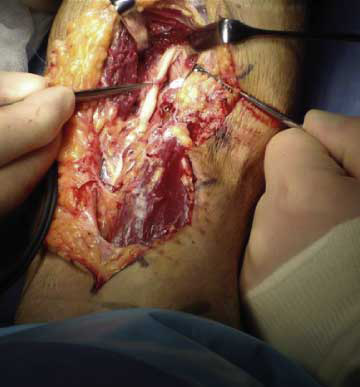
Mynd 4. Á myndinni sést miðtaugin (n. medianus) sem ber þess merki að hafa verið klemmd.
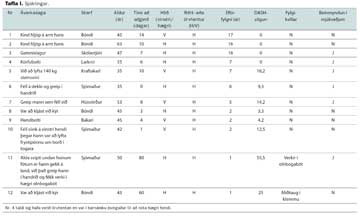
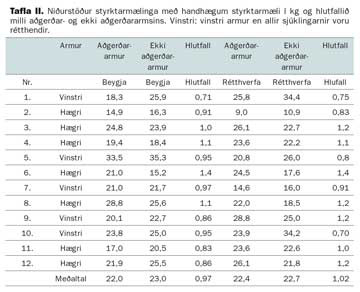
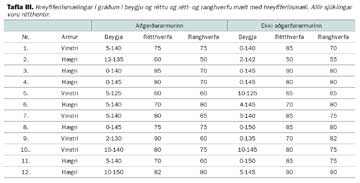
Eftirfylgni var að meðaltali sjö ár (1-17 ár). Misjafnt var hversu langur tími leið frá áverka til aðgerðar eða allt frá því aðgerð var framkvæmd samdægurs til 80 daga eftir áverka, sjá töflu I. Tíu af 12 sjúklingum gengust undir aðgerð innan tveggja vikna. Meðalaldur þátttakenda er þeir hlutu áverkann var 46 ár (34-53 ár) og meðalaldur við rannsóknina var 53 ár (40-78 ár). Í beygju voru átta af 12 sterkari í arminum sem ekki var gerð aðgerð á miðað við aðgerðararminn, sjá töflu II. Í rétthverfu voru fimm af 12 sterkari í arminum sem ekki var gerð aðgerð á miðað við aðgerðararminn. Munurinn var ekki tölfræðilega mark-tækur hvorki í beygju (p=0,36) né rétthverfu (p=0,87).
Meðalhreyfiskerðing í aðgerðararminum í beygju var fjórar gráður. Meðalhreyfiskerðing í aðgerðararminum í rétthverfu var fimm gráður, sjá töflu III.
Meðal DASH-stigun var 11,7 (0-55,5) og meðalgifstími var fimm og hálf vika.
Flestir sjúklingarnir voru ánægðir með aðgerð-ina og enginn sá eftir því að hafa þegið hana. Tveir sjúklingar kvörtuðu undan verkjum í olnbogabót armsins sem ekki var gerð aðgerð á og töldu þeir að þeir hefðu beitt þeim armi meira við vinnu sína eftir áverkann. Þessir sjúklingar unnu líkamlega krefjandi vinnu (sjómaður og bóndi). Einn af sjúklingunum, meltingarsérfræðingur, sneri nánast strax til vinnu sinnar eftir að hafa fjarlægt gifsið innan við viku frá aðgerð. Hann hóf að hreyfa olnbogann og honum farnaðist reyndar einna best þátttakenda þrátt fyrir lélega meðferðarheldni, sjá mynd 2. Einn af sjúklingunum var kraftakarl og hálf-atvinnumaður í kraftlyftingum. Hann taldi áverkann hafa gert út um feril sinn í krafta-íþróttinni.
Sex sjúklingar höfðu merki um beinnýmyndun í mjúkvefjum á röntgenmynd, sjá mynd 3, en enginn þeirra hafði samvöxt á sveif og öln (radioulnar synostosis).
Tveir sjúklingar skáru sig úr því hvað það varðar að þeir hlutu ekki bata við aðgerð. Þeir kvörtuðu um verki og höfðu háa stigun á DASH-spurningalistanum. Báðir þessir sjúklingar greindust seint sem leiddi til þess að þeir fóru í aðgerð 60 og 80 dögum eftir áverkann. Hjá öðrum þessara sjúklinga klemmdist miðtaugin (n.medianus) við aðgerðina, milli sinarinnar og saumanna tveggja sem voru bundnir niður á sveifarhrjónuna, sjá mynd 4. Enduraðgerðar var því þörf. Tæplega ári seinna hafði hann náð sér að mestu, það er að segja hreyfigeta og kraftur var ágætur, en hann fann enn fyrir óþægindum í olnbogabót og fingrum. Hinn sjúklingurinn greindist seint þrátt fyrir að hafa ítrekað leitað læknis vegna verkja í olnbogabót eftir áverka og fór í aðgerð 80 dögum eftir áverkann. Hann lýsti stöðugum verkjum í olnbogabótinni og hafði háa DASH-stigun en hann reyndist einnig hafa klemmu á sin ofannibbuvöðvans (supraspinatus impingement). Sökum verkja gat hann ekki haldið áfram vinnu sinni á sjó og fór í aðra vinnu í landi.
Umræða
Niðurstöður benda til þess að þeir sem greindust seint og fóru því seint í aðgerð farnist ekki eins vel og þeim sem fóru í aðgerð skömmu eða strax eftir áverka. Aðgerðin er mun meira krefjandi sé hún framkvæmd meira en tveimur vikum eftir áverkann. Þá hefur myndast örvefur sem fyllir upp í göngin sem þræða verður sinina í gegnum þannig að aðgerð verður umfangsmeiri og áhættusamari.7 Því er talið mikilvægt að framkvæma aðgerðina innan tíu daga frá áverka því annars eykst tíðni þrálátra verkja frá olnbogabót og einnig tíðni fylgikvilla.7
Áverki á miðtaug er sjaldgæfur fylgikvilli aðgerðar en er þó lýst í að minnsta kosti tveimur rannsóknum1,8 en var í okkar tilviki tengdur því hvernig sinin var saumuð niður á sveifarhrjónu og í aðgerð sem framkvæmd var 60 dögum eftir sinaslit þar sem erfitt var um vik vegna örvefs.
Beinnýmyndun í mjúkvefjum er þekktur fylgi-kvilli aðgerðar1, 7, 8 en helmingur sjúklinganna í rannsókninni reyndist hafa beinmyndun í mjúkvefjum á röntgenmynd. Beinmyndunin virðist hafa takmarkað klíníska þýðingu9, 10 bæði í þessari rannsókn og öðrum þar sem þeim sjúklingum sem greindust með beinmyndun í mjúkvefjum virtist ekki farnast verr er öðrum. Því hefur þó verið lýst að beinmyndun getur orðið til þess að sveif og öln vaxi saman (radioulnar synostosis) og þá geti sjúklingurinn hvorki rétt- eða ranghverft arminn.11 Samvöxtur á sveif og öln krefst enduraðgerðar til þess að reyna að koma í veg fyrir hreyfiskerðingu. Beinmyndun í mjúkvefjum er rakin til þess að beinsvarfið sem fellur til þegar borholur eru gerðar í sveifarhrjónu kalki og myndi bein, en einnig er talið að ef óvarlega er farið með beinhimnuna á ölninni við aftari aðganginn og ef til staðar er beinsvarf frá sveifarhrjónu geti það leitt til samvaxtar milli sveifar og ölnar.7, 11 Í öðrum rannsóknum er mjög svipaðri tíðni beinmyndunar í mjúkvefjum lýst án þess að það hafi áhrif á hreyfigetu eða styrk.9, 10
Meðaltal DASH-stigunar var 11,7 eða með því besta sem gerist en það var einnig tilfinning okkar að flestir sjúklingar væru ánægðir með árangur aðgerðar. Fjórðungur sjúklinganna í rannsókninni hafði engin einkenni frá aðgerðararminum og þar af leiðandi DASH-stigun 0.
Eftir því sem við best vitum hafa handarkraftmælar ekki verið notaðir til þess að meta kraft hjá sjúklingum sem gengist hafa undir aðgerðir þar sem tvíhöfðavöðvasin er endurfest á sveifarhrjónu. Handhægir kraftmælar hafa verið notaðir til að meta kraft hjá fjölmörgum sjúklingahópum og sýnt hefur verið fram á notagildi þeirra.13 Einnig hafa rannsóknir sýnt að hægt er að mæla beygjukraft (flexion) í olnboga með slíkum mælum.13 Hins vegar hefur eftir því sem við best vitum rétthverfa (supination) ekki verið mæld með slíkum mælum. Það er erfitt að túlka niðurstöður kraftmælinganna í svo litlu þýði sjúklinga en enginn tölfræðilegur munur fannst og enginn sjúklingur fann fyrir kraftskerðingu við leik og störf í arminum sem gerð var aðgerð á. Sýnt hefur verið fram á að almennt sé styrkur í rétt- og ranghverfu svipaður í hægri og vinstri olnboga og því samanburðarhæfur14 í beygju um olnboga er hægri olnboginn (dominant arm) talinn vera sterkari en sá vinstri og torveldar það samanburð.14 Flestir sem mælt hafa styrk hjá sjúklingum sem gangast undir aðgerðir sem þessa hafa fundið að sjúklingar endurheimta styrk sinn í beygju og rétthverfu en þó ekki alltaf að fullu.2, 12, 13 Einnig hafa rannsóknir sýnt að um það bil 40% af rétthverfustyrk og 30% af beygjustyrk tapast við slit á sin tvíhöfðabeygjuvöðva upphandleggs og renna þær niðurstöður stoðum undir það hversu mikilvægt það er að festa slitna sin á sinn stað að nýju.2
Meðferð slits á sin tvíhöfðabeygjuvöðva upphandleggs án aðgerðar felst yfirleitt í hvíld armsins í fatla eða gifsspelku í þrjár vikur og þar á eftir hreyfiæfingar án álags í fimm vikur og loks vaxandi álag. Meðferð án aðgerðar getur átt rétt á sér hjá einstaklingum með litla þörf fyrir eðlilegan styrk í beygju og rétthverfu, en tæpast hjá fólki í líkamlega krefjandi vinnu eða íþróttafólki.3 Í rannsókn þar sem meðferð án aðgerðar var borin saman við aðgerð eftir tækni Boyds og Andersons kom í ljós að þeir sem ekki fóru í aðgerð höfðu verulega minnkaðan styrk í rétthverfu og beygju ásamt því að geta ekki beitt skrúfjárni eða slegið bolta með hafnaboltakylfu.3
Það vekur athygli að aðeins einn sjúklingur virðist á þessu tímabili hafa greinst með slit á sin tvíhöfðabeygjuvöðva upphandleggs og ekki farið í aðgerð. Af töflu I virðast þeir sjúklingar sem slíta sin tvíhöfðabeygjuvöðva upphandleggs vera erfiðisvinnumenn sem ekki sætta sig við minnkaðan kraft í upphandlegg. Því völdu allir nema einn að fara í aðgerð.
Flestir voru ánægðir með árangur aðgerðar og virtust geta sinnt vinnu sinni áfram þó að dæmi séu um að miklir erfiðisvinnumenn hafi þurft að fá sér léttari störf.
Einn sjúklingur tók af sér gifsið innan við viku frá aðgerð og byrjaði að hreyfa olnbogann varlega, honum farnaðist vel. Síðustu ár hafa komið fram ýmsar vísbendingar um að sex vikna gifstími eftir aðgerð sé líklega of langur og hægt væri að byrja hreyfingu fyrr.15 Algengi slits á fjærsin tvíhöfðavöðva upphandleggs er ekki þekkt en ljóst er að áverkinn er sjaldgæfur og því ekki margar rannsóknir til þar sem mismunandi meðferðir eru bornar saman. Það háir rannsókn okkar að aðeins 17 sjúklingar slitu fjærsin tvíhöfðavöðva upphandleggs á þessu 20 ára tímabili, þar af fóru 16 í aðgerð og 12 þeirra tóku þátt í rannsókninni.
Þrátt fyrir smávægilega hreyfiskerðingu í aðgerðararminum voru sjúklingar ánægðir með hreyfigetu sína og fundu ekki fyrir hreyfiskerðingu eftir aðgerðina. Langtímaárangur aðgerðar þeirra Boyds og Andersons virðist vera góður samkvæmt þessum niðurstöðum en það er þó mikilvægt að greina slitið snemma og bjóða sjúklingum aðgerð innan tveggja vikna til þess að auka líkur á betri árangri og færri fylgikvillum.
Þakkir
Þakkir fá Ragnheiður Kjærnested M.Sc á bókasafni FSA, Júlíus Gestsson forstöðulæknir bæklunardeildar FSA, Kristinn Björnsson og Jakob Jónasson á tæknideild FSA. Stefán Ólafsson sjúkraþjálfari hjá Eflingu fær þakkir fyrir að lána okkur handarkraftmælinn og Martin Baier bæklunarlæknir fyrir aðstoð við tölfræðilega úrvinnslu.
Vísindasjóður FSA styrkti rannsóknina.
Heimildir
1. Boucher PR and Morton KS. Rupture of the distal biceps brachii tendon. J Trauma 1967; 7: 626-32.
2. Morrey BF, Askew LJ, An KN, et al. Rupture of the distal tendon of the biceps brachii: A biomechanical study. J Bone Joint Surg Am 1985; 67A: 418-21.
3. Baker BE, Bierwagen D. Rupture of the distal tendon of the biceps brachii. Operative versus non-operative treatment. J Bone Joint Surg Am 1985; 67A: 414-7.
4. Dobbie RP. Avulsion of the lower biceps brachii tendon. Analysis of fifty-one previously unreported cases. Am J Surg 1941; 51: 662-83.
5. Boyd HB, Anderson LD. A method for reinsertion of the biceps brachii tendon. J Bone Joint Surg Am 1961; 43: 1041-3.
6 . Hudak PL, Amadio PC, Bombardier C. Development of an upper extremity outcome measure: the DASH. Am J Ind Med 1996; 29: 602-8.
7. Kelly EW, Morrey BF, O?Driscoll SW. Complications of repair of the distal biceps tendon with the modified two-incision technique. J Bone Joint Surg Am 2000; 82: 1575-81.
8. Lin KH, Leslie BM. Surgical repair of distal biceps tendon rupture complicated by median nerve entrapment: A case report. J Bone Joint Surg Am 2001; 83A: 741-3.
9. Bell RH, Wiley WB, Noble JS, et al. Repair of distal biceps brachi tendon ruptures. J Shoulder Elbow Surg 2000; 9: 223-6.
10. Moosmeyer S, Odinsson A, Holm I. Distal biceps tendon rupture operated on with the Boyd-Anderson technique. Acta Orthop Scand 2000; 71: 399-402.
11. Failla JM, Amadio PC, Morrey BF, et al. Proximal radioulnar synostosis after repair of distal biceps brachii rupture by the two-incision technique. Report of four cases. Clin Orthop 1990; 253: 133-6.
12. Karunakar MA, Cha P, Stern PJ. Distal Biceps Ruptures. A follow up of Boyd and Anderson repair. Clin Orthop Relat Res 1999; 363: 100-7.
13. Bohannon RW. Test-retest reliability of hand-held dynamometry during a single session of strength assessment. Phys Ther 1986; 66: 206-9.
14. Gallagher MA, Cuomo F, Polonsky L, et al. Effects of age, testing speed, and arm dominance on isokinetic strength of the elbow. J Shoulder Elbow Surg 1997; 6: 340-6.
15. Cheung EV, Lazarus M, Taranta M. Immediate range of motion after distal biceps tendon repair. J Shoulder Elbow Surg 2005; 14: 516-8.
