Fræðigreinar
Bein útgjöld íslenskra heimila vegna heilbrigðisþjónustu
Ágrip
Tilgangur: Á undanförnum árum hefur kostnaður vegna heilbrigðisþjónustu farið hækkandi í löndum Vestur-Evrópu og Norður-Ameríku um leið og kostnaðarhlutdeild sjúklinga hefur aukist. Þróunin á Íslandi er með svipuðum hætti. Aðgengi og kostnaður eru tengdir þættir og kostnaður heimila bitnar oft á notkun heilbrigðisþjónustunnar. Markmið þessarar rannsóknar var að kanna hvort ákveðnir hópar samfélagsins verðu hærri upphæðum til heilbrigðisþjónustu og hefðu hlutfallslega meiri kostnaðarbyrði en aðrir.Efniviður og aðferðir: Rannsókn þessi byggir á gögnum úr könnuninni Heilbrigði og lífskjör Íslendinga. Tekið var tilviljunarúrtak 18-75 ára einstaklinga úr þjóðskrá. Svarendur voru 1924 talsins og heimtur 69%. Meðalkostnaður heimila vegna heilbrigðisþjónustu í krónum og hlutfall þjónustukostnaðar af heimilistekjum voru borin saman milli þjóðfélagshópa.
Niðurstöður: Stærstu heilbrigðisútgjaldaliðir heimilanna voru tannlæknisþjónusta, lyf, tæki og lyfjabúðarvörur, og læknisþjónusta (í þessari röð). Mestan krónutölukostnað heimila vegna heilbrigðismála var að finna hjá fólki á miðjum aldri (45-54 ára), giftum og sambúðarfólki, foreldrum ungra barna, stórum heimilum, fólki í fullu starfi, og fólki með háskólamenntun og háar tekjur. Þegar aftur á móti var litið til kostnaðarbyrði í hlutfalli við heimilistekjur skáru konur, eldra fólk (55 ára og eldri) og yngra fólk (18-24 ára), fólk utan vinnumarkaðar, atvinnulausir og lágtekjufólk sig úr.
Ályktun: Verulegur munur er á beinum útgjöldum vegna heilbrigðisþjónustu eftir þjóðfélagshópum. Færa má gild rök fyrir því að útgjöld sjúklinga í íslenska heilbrigðiskerfinu séu þegar komin á varasamt stig og farin að bitna á aðgengi að heilbrigðisþjónustunni.
English Summary |
| Vilhjálmsson R, Sigurðardóttir GV Out-of-pocket health care costs among population groups in Iceland Læknablaðið 2003; 89: 25-31 Objective: Total health expenditures, and out-of-pocket health care costs have increased in recent years in Western Europe and North America. Developments in Iceland appear to be similar. Access and cost are closely related and direct household health care costs often reduce subsequent use of services. The purpose of the study was to consider whether certain population groups spent more on health care than others both in absolute terms and as percentage of household income. Material and methods: The study is based on a national health survey titled Health and Living Conditions in Iceland. A random sample of 18-75 year olds was drawn from the National Register, and the response rate was 69% (1924 respondents). Average household out-of-pocket health care costs (in krónur) and out-of-pocket household costs as percentage of household income were compared between sociodemographic groups. Results: The largest health care expenditure items were dental care, drugs, other drug store items and equipment, and physician care (in this order). The middle aged (45-54), married/cohabiting, parents, large households, full-time employed, and people with high education and income, had the greatest household out-of-pocket costs in absolute terms. However, when considering costs as percentage of household income, women, older individuals (age 55 and older) and the young (age 18-24), the non-employed and unemployed, and low income people were on top. Conclusions: Household out-of-pocket health care costs differ substantially between sociodemographic groups in Iceland. It can be argued and empirically substantiated that out-of-pocket health care costs in Iceland are already at a risky level, affecting access of individuals and groups to health services. Key words: out-of-pocket health care costs, use of services, access to care. Correspondence: Rúnar Vilhjálmsson, runarv@hi.is |
Inngangur
Kostnaður vegna heilbrigðisþjónustu á Vesturlöndum jókst jafnt og þétt á síðari hluta 20. aldar, hvort sem miðað er við almennar verðlagsbreytingar, kostnað á mann á föstu verðlagi eða hlutfall kostnaðar af landsframleiðslu (1). Á Íslandi hefur þróunin verið með svipuðum hætti (1). Ástæður þessarar þróunar eru ýmsar, meðal annars þátttaka hins opinbera í fjármögnun heilbrigðisþjónustunnar, lög og reglur um þjónustugæði og aðgang að þjónustu, auknar kröfur almennings til heilbrigðiskerfisins um lækningu, hjúkrun og endurhæfingu, hækkað tæknistig og aukin sérfræðiþjónusta (2). Á síðustu árum má þó sjá að hægt hefur á kostnaðaraukningu heilbrigðiskerfa OECD-ríkjanna og í sumum ríkjum hefur hlutfall heilbrigðisútgjalda af landsframleiðslu staðið í stað, eða lækkað verulega, svo sem í Svíþjóð og Finnlandi (1). Samhliða framangreindri þróun hefur hlutur hins opinbera í heilbrigðisútgjöldum OECD-ríkjanna farið vaxandi á undanförnum áratugum, þó dregið hafi úr vexti opinberra útgjalda síðustu árin (1). Vaxandi hlutur heilbrigðisútgjalda í heildarútgjöldum hins opinbera innan OECD var (og er sums staðar enn) mikilvæg ástæða þráláts fjárhagsvanda ríkis og sveitarfélaga sem brugðist hefur verið við með ýmsum aðgerðum, svo sem auknu almennu aðhaldi í fjárveitingum til stofnana, takmörkun á framboði þjónustu (til dæmis rekstri biðlista), og síðast en ekki síst með því að auka beina þátttöku sjúklinga (almennings) í kostnaði heilbrigðisþjónustunnar.
Heilbrigðiskerfi Vestur-Evrópu, hvort sem um er að ræða svokölluð félagsleg kerfi (socialized health system) eða skyldutryggingakerfi (decentralized national health system), byggja á því meginmarkmiði að þegnarnir hafi jafnan og greiðan aðgang að þjónustunni (3). Í 1. grein laga um heilbrigðisþjónustu á Íslandi frá 1990 stendur meðal annars að "allir landsmenn skuli eiga kost á fullkomnustu heilbrigðisþjónustu sem á hverjum tíma eru tök á að veita til verndar andlegri, líkamlegri og félagslegri heilbrigði" (4). Samstaða er um það hér á landi að heilbrigðisþjónustan sé að mestu leyti kostuð af almannafé og bein útgjöld fólks megi ekki verða það mikil að það komi í veg fyrir að fólk leiti sér þeirrar þjónustu sem það þarfnast (5).
Samkvæmt núgildandi reglum um greiðslur sjúklinga fyrir læknisþjónustu og heilsugæslu frá 1. febrúar 2002 eru almenn komugjöld sjúklinga vegna heimsókna til sérfræðinga 1600 krónur + 40% umframkostnaðar, og almenn komugjöld á heilsugæslustöðvar og til heimilislækna eru 400 krónur (lífeyrisþegar og börn bera lægri komugjöld). Sjúklingar sem safna upp komugjöldum frá upphafi árs geta fengið útgefin sérstök afsláttarkort sem lækka gjöld fyrir hverja komu út árið. Þann 1. júlí 2001 hækkuðu stjórnvöld almenn mörk til útgáfu afsláttarkortanna úr 12.000 krónum í 18.000 krónur (mörkin fyrir lífeyrisþega eru 4500 krónur og börn undir 18 ára 6000 krónur) (6, 7). Loks er að nefna að árið 1999 settu stjórnvöld 6000 króna almennt þak á gjald sjúklings fyrir hverja komu til læknis (áður höfðu ekki gilt sérstakar reglur um hámarksgreiðslur). Þann 1. júlí 2000 hækkuðu stjórnvöld síðan þakið í 18.000 krónur (7). Rétt er að hafa í huga að gjöld sjúklinga vegna sérfræðingsheimsókna ráðast að miklu leyti af áðurnefndum "umframkostnaði", en hann hefur hækkað verulega á undanförnum árum vegna hækkana á umsömdu einingarverði fyrir þjónustu sérfræðinga.
Þátttaka sjúkratrygginga í lyfjakostnaði sjúklinga miðast við fjórflokkun lyfja: *-merkt lyf (til dæmis sykursýki- og krabbameinslyf, og sterk geðlyf) sem sjúkratryggingar greiða að fullu, B-merkt lyf (til dæmis asmalyf, hjarta- og æðasjúkdómalyf, og geðdeyfðarlyf) þar sem sjúklingar greiða nú fyrstu 1700 krónurnar, auk 65% af umframkostnaði (en þó ekki meira en 3400 krónur), E-merkt lyf (til dæmis flogaveikilyf, þvagfæralyf og augnlyf) þar sem sjúklingar greiða nú fyrstu 1700 krónurnar auk 80% af umframkostnaði (en þó ekki meira en 4950 krónur), og 0-merkt lyf (til dæmis vítamín, sýkla- og sveppalyf, algeng verkjalyf, svefnlyf og róandi lyf) sem sjúklingar greiða að fullu (8). Heilbrigðis- og tryggingamálaráðuneytið breytir í sífellu reglum um greiðsluflokkun lyfja, og fastagjald, greiðsluþak, og hlutfallskostnað sjúklings (í B- og E-flokki). Almennt stefna þessar breytingar í átt til aukinnar hlutdeildar sjúklinga í lyfjakostnaði. Rétt er þó að geta þess að sjúklingar sem taka lífsnauðsynleg lyf , taka lyf að staðaldri, eða taka mörg lyf samtímis, geta fengið útgefin tímabundin, endurnýjanleg lyfjaskírteini sem lækka lyfjakostnað þeirra (8).
Sjúkratryggingar taka þátt í kostnaði við almennar tannlækningar barna undir 18 ára, sem og tannlækningar elli- og örorkulífeyrisþega. Aðrir fullorðnir eru almennt ekki tryggðir fyrir tannlækniskostnaði og þurfa að greiða hann að fullu nema um sé að ræða tannaðgerðir vegna fæðingargalla, slysa og sjúkdóma (9).
Þá greiða sjúkratryggingar 75% af þjálfunarkostnaði barna og lífeyrisþega fyrstu 15 skiptin á ári, en eftir það allan þjálfunarkostnað út árið gegn framvísun sérstaks skírteinis. Sjúkratryggingar greiða einnig 50% af þjálfunarkostnaði annarra fullorðinna fyrstu 24 skiptin á ári, en eftir það 75% þjálfunarkostnaðar vegna annarra skipta út árið gegn framvísun skírteinis (10).
Loks er að nefna að sjúklingar sem orðið hafa fyrir miklum útgjöldum vegna læknishjálpar, lyfja og þjálfunar geta átt rétt á endurgreiðslu samanlagðs kostnaðar að hluta. Er þá miðað við að þessi útgjöld fjölskyldu nemi yfir 0,7% af fjölskyldutekjum. Sjúkratryggingar endurgreiða 60-90% af þeim útgjöldum fjölskyldna sem eru umfram 0,7% af fjölskyldutekjum og er endurgreiðslan hærri í lægri tekjuhópunum. Þó er ekkert endurgreitt í fjölskyldum sem hafa tekjur yfir 3530 þúsund (7).
Undanfarin ár hafa bein útgjöld Íslendinga vegna heilbrigðisþjónustu aukist jafnt og þétt. Samkvæmt tölum frá Þjóðhagsstofnun vörðu heimilin 2,1 milljarði, eða sem svarar 1,0% af vergri landsframleiðslu, til heilbrigðisþjónustu árið 1987, en árið 2000 var þessi tala komin í 10,7 milljarða, eða sem svarar 1,6% af vergri landsframleiðslu (11). Þegar nánar er rýnt í samsetningu kostnaðar íslenskra heimila vegna heilbrigðismála fyrir árið 2000 sést að stærsti útgjaldaliðurinn er tannlæknakostnaður (3,5 milljarðar eða 33,0%), þá kemur lyfjakostnaður (3,2 milljarðar eða 29,6%) og í þriðja sæti eru komugjöld vegna læknisþjónustu (2,4 milljarðar eða 22,0%) (11).
Útlagður kostnaður einstaklinga vegna heilbrigðisþjónustu getur haft veruleg áhrif á áframhaldandi notkun þjónustu. Erlendar rannsóknir benda til að aukin kostnaðarhlutdeild sjúklinga og lakari tryggingastaða fækki læknaheimsóknum og spítalainnlögnum, þó svo að þörf sé talin á þjónustunni (12-14). Í nýlegri innlendri rannsókn meðal 18-75 ára Íslendinga kom í ljós að heildarútgjöld heimila vegna heilbrigðisþjónustu og hlutfall heildarútgjalda af heimilistekjum tengdust frestun eða niðurfellingu á heimsókn til læknis (6). Þessar niðurstöður benda til að kostnaður margra heimila vegna heilbrigðisþjónustu bitni á áframhaldandi notkun heimilismanna á heilbrigðisþjónustunni.
Erlendar rannsóknir, einkum bandarískar, benda til að beinum útgjöldum heimilanna vegna heilbrigðisþjónustu sé misjafnlega deilt. Útgjaldaupphæðir virðast hæstar hjá eldra fólki, giftum, útivinnandi, og fólki með meiri menntun og tekjur. Séu útgjöldin skoðuð sem hlutfall af heimilistekjum virðist kostnaðarbyrðin mest hjá eldra fólki, giftum, barnafjölskyldum, þeim sem ekki eru á vinnumarkaði, og þeim sem hafa minnsta menntun og tekjur (15-21).
Lítið er vitað um bein útgjöld almennings á Íslandi til heilbrigðismála og mun á útgjöldum eftir þjóðfélagshópum. Í þessari rannsókn er ætlunin að varpa nokkru ljósi á þessi útgjöld. Athuguð eru útgjöld vegna heilbrigðisþjónustu í heild, og vegna einstakra þjónustuþátta, svo sem læknisþjónustu, lyfja og tannlæknisþjónustu. Útgjöld eru metin í krónum og sem hlutfall af heimilistekjum. Við samanburð milli hópa er úrtaki rannsóknarinnar skipt eftir kynferði, aldri, hjúskaparstöðu, foreldrastöðu, heimilisstærð, atvinnustöðu, námsstöðu, atvinnuleysi, búsetu, menntun og heimilistekjum.
Efniviður og aðferðir
Byggt er á gögnum úr heilbrigðiskönnuninni Heilbrigði og lífskjör Íslendinga. Könnunin var samstarfsverkefni aðila innan Háskóla Íslands og landlæknisembættisins. Að henni stóðu dr. Rúnar Vilhjálmsson, prófessor, sem var verkefnisstjóri, Ólafur Ólafsson, fyrrverandi landlæknir, dr. Jóhann Á. Sigurðsson, prófessor, og dr. Tryggvi Þór Herbertsson, dósent. Tölvunefnd (nú Persónuvernd) og Vísindasiðanefnd veittu leyfi fyrir framkvæmd könnunarinnar.Þátttakendur voru íslenskir ríkisborgarar, búsettir á Íslandi, á aldrinum 18-75 ára, sem voru valdir með tilviljunaraðferð úr Þjóðskrá. Alls skiluðu 1924 einstaklingar útfylltum spurningalista og voru heimtur í heild 69%. Lýðfræðileg samsetning svarendahóps og þýðis reyndist mjög áþekk sem bendir til þess að svarendahópurinn endurspegli þýðið almennt vel. Svörun var þó hærri meðal kvenna en karla og íbúa á landsbyggðinni en íbúa á höfuðborgarsvæðinu. Svör þátttakenda voru því vegin eftir búsetu og kynferði svo svarendahópurinn endurspeglaði þýðið betur (22).
Framkvæmd könnunarinnar byggðist á svonefndri heildaraðferð, en sú aðferð hefur reynst betri en eldri aðferðir og hafa heimtur almennt verið góðar (23, 24). Aðferðin byggist á því að fyrst er sendur út spurningalisti ásamt fylgibréfi þar sem fjallað er um ástæður og mikilvægi rannsóknarinnar og innihald spurningalistans. Einnig er fólki bent á nafnleynd, rétt sinn að hafna þátttöku, og hvert það geti beint spurningum ef einhverjar eru. Viku eftir að spurningalistarnir eru sendir út er öllum þátttakendum sent póstkort þar sem þeim sem þegar hafa sent listann er þökkuð þátttakan en hinir hvattir til að taka þátt. Að þremur vikum liðnum er þeim sem ekki hafa svarað eða neitað þátttöku sendur spurningalistinn í annað sinn ásamt nýju fylgibréfi. Þegar sjö vikur eru liðnar frá fyrstu póstsendingu er þeim sem þá hafa ekki svarað eða neitað þátttöku sent nýtt fylgibréf og spurningalistinn í þriðja sinn. Að loknum póstsendingum er hringt í þá sem ekki hafa skilað spurningalistanum eða neitað þátttöku og þeir spurðir hvort þeir vilji skila útfylltum spurningalista (22).
Háðar breytur þessa rannsóknarverkefnis varða kostnað vegna heilbrigðisþjónustu. Spurningarnar voru eftirfarandi:
Hver áætlar þú að sé samanlagður kostnaður vegna notkunar þinnar og heimilismanna þinna (svo sem maka, barna og foreldra á heimili þínu) á eftirfarandi þáttum það sem af er þessu ári (1998)?: a) Komur til lækna, komur á göngu- og slysadeild og bráðamóttöku, húsvitjanir lækna (ekki lyf), b) Lyf samkvæmt lyfseðli, c) Lyf án lyfseðils, d) Tannlæknisþjónusta, e) Sjúkraþjálfun, f) Sálfræðiþjónusta, g) Hjálpartæki (svo sem hækjur, hjólastóll, hálskragi, spelkur, gerviútlimur), h) Gleraugu (kaup á nýjum eða viðhald), i) Heyrnartæki (kaup á nýjum eða viðhald), j) Sjúkra- og hjúkrunarvörur (til dæmis sjúkrakassi, plástur, teygjubindi, mælar af ýmsu tagi, bleyjur fyrir fullorðna), k) ,,Óhefðbundin" læknisþjónusta (svo sem hnykklæknar, svæðanudd, náttúrulyf og -lækningar, huglækningar, nálastungur, jóga).
Í rannsókninni voru könnuð tengsl kostnaðarþátta við eftirfarandi bakgrunnsbreytur: Kynferði (karl, kona), aldur (í sex árabilum), hjúskaparstöðu (gift(ur)/ í sambúð, í föstu sambandi/einhleyp(ur), fráskilin(n), ekkja/ekkill), foreldrastöðu (barn yngra en 5 ára, ekki barn yngra en 5 ára), fjölda heimilismanna, atvinnustöðu (ekki í starfi, í hlutastarfi, í fullu starfi), námsstöðu (í skóla, ekki í skóla), atvinnuleysi (atvinnulaus nú, ekki atvinnulaus nú), búsetu (höfuðborgarsvæði, landsbyggð), menntun (grunnskóla-, gagnfræða-, eða landspróf, sérskóla- eða stúdentspróf, háskólastigspróf), og heimilistekjur (árstekjur heimilismanna í krónum árið 1997) (0-1499 þúsund, 1,5-3,2 milljónir, 3,3 milljónir eða meira).
Við úrvinnslu gagna var notast við tölfræðiforritið SPSS. Útgjaldatölur voru reiknaðar á ársgrundvelli (1998) samkvæmt formúlunni Y=(X/k-l)*365, þar sem Y eru framreiknuð ársútgjöld, X eru útgjöldin til þess dags þegar könnuninni er svarað, k er raðnúmer dagsins (frá áramótum) þegar viðkomandi spurningalisti er móttekinn og l er áætlaður dagafjöldi milli útfyllingar og móttöku lista (l er áætlað 3 dagar ef listi er móttekinn á mánudegi, en annars 2 dagar). Meðaltals- og prósentutöflur voru settar upp til að kanna meðalútgjöld vegna þjónustuþátta, og hlutfall útgjalda af heimilistekjum. Hópamunur á útgjöldum í krónum var metinn með t-prófi þegar hópar voru tveir og með F-prófi þegar hópar voru þrír eða fleiri. Hópamunur á útgjöldum sem hlutfalli af heimilistekjum var metinn með kí-kvaðrat prófi.
Niðurstöður
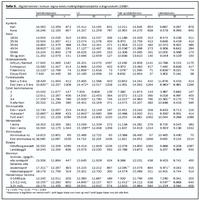
Að meðaltali voru heimilisútgjöld vegna heilbrigðismála á ársgrundvelli alls 57.499 krónur. Lægst voru útgjöldin 0 krónur en fóru hæst í tæplega 258 þúsund krónur. Tafla I sýnir nánar hve miklu heimilin vörðu í einstaka heilbrigðisþjónustuþætti og hvert hlutfall hvers þáttar var af heildarútgjöldunum. Sjá má að tannlæknisþjónusta var stærsti kostnaðarliðurinn (28,5%). Þar á eftir komu lyf (25,8%), tæki og lyfjabúðarvörur (20,2%) og læknisþjónusta (16,7%). Minnstu fé var varið í annars konar ("óhefðbundna") heilbrigðisþjónustu (3,5%) og sálfræðiþjónustu (1,5%).Tafla II sýnir hvernig heimilisútgjöld vegna fjögurra stærstu útgjaldaþáttanna skiptust eftir hópum. Meðal aldurshópa voru útgjöld vegna tannlæknisþjónustu hæst hjá 35-44 ára einstaklingum og minnst meðal 65 ára og eldri. Hæstu gjöld vegna lyfja og tækja og lyfjabúðarvara var að finna hjá 45-54 ára og lægst hjá 25-34 ára.
Giftir/sambúðarfólk höfðu hæst heimilisútgjöld allra hjúskaparstétta í öllum útgjaldaliðum, en ekkjufólk hafði lægst útgjöld. Þá höfðu foreldrar ungra barna meiri útgjöld en aðrir fullorðnir vegna tannlæknisþjónustu, lyfja og læknisþjónustu. Eins og við var að búast var afgerandi samband milli fjölda heimilismanna og heimilisútgjalda í öllum útgjaldaliðum. Einstaklingar í fullu starfi vörðu meira fé í tannlæknisþjónustu, lyf og læknisþjónustu en aðrir atvinnuhópar. Skólafólk varði minna fé í lyf og læknisþjónustu en þeir sem voru ekki í skóla. Loks sýnir taflan að einstaklingar með háskólastigsmenntun og hátekjufólk höfðu hæst heimilisútgjöld í einstökum útgjaldaliðum. Ekki reyndist munur á útgjaldaupphæðum í einstökum liðum með tilliti til kynferðis, atvinnuleysis eða búsetu.
Tafla III sýnir heildarútgjöld heimila vegna formlegrar heilbrigðisþjónustu og er þá átt við aðra þjónustu en annars konar ("óhefðbundna") heilbrigðisþjónustu. Taflan sýnir mest heimilisútgjöld hjá fólki á aldrinum 45-54 ára en minnst hjá þeim sem voru 65 ára eða eldri. Af hjúskaparstéttum voru heimilisútgjöld giftra/sambúðarfólks hæst, en ekkjufólks lægst. Þeir sem áttu barn yngra en fimm ára höfðu hærri heimilisútgjöld en þeir sem ekki áttu svo ungt barn. Útgjöld vegna heilbrigðismála jukust með fjölgun heimilismanna eins og gefur að skilja. Munur var einnig á útgjöldum eftir atvinnustöðu. Þeir sem voru í fullu starfi höfðu hærri heimilisútgjöld en þeir sem voru í hlutastarfi eða voru ekki í vinnu. Heimili háskólastigsmenntaðra vörðu mestu fé í heilbrigðisþjónustu, en heimili hinna minnst skólagengnu vörðu minnstu. Af einstökum tekjuhópum vörðu heimili tekjulægsta fólksins minnstu fé en tekjuhæsta hópsins mestu. Ekki var munur á krónutölu heildarútgjalda heimila vegna heilbrigðisþjónustu með tilliti til kynferðis, námsstöðu, atvinnuleysis eða búsetu.
Kostnaðarbyrði heimila ákvarðast ekki einungis af krónutölu heilbrigðisútgjalda, heldur ekki síður af hlutfalli útgjalda af heimilistekjum. Tafla III sýnir þetta hlutfall í einstökum þjóðfélagshópum. Samkvæmt töflunni er munur milli kynja. Heimili kvenna vörðu 2,6% af tekjum sínum í formlega heilbrigðisþjónustu, en heimili karla 2,2%. Athygli vekur hátt hlutfall heilbrigðisútgjalda af heimilistekjum eldra fólks, einkum 65 ára og eldri (3,1%), og einnig yngra fólks á aldrinum 18-24 ára (2,5%). Þá vekur einnig athygli að þeir sem voru ekki í vinnu vörðu hlutfallslega meiru af heimilistekjum sínum til heilbrigðismála en aðrir atvinnuhópar (3,5%). Einnig sést að atvinnulausir vörðu hærra hlutfalli af heimilistekjum sínum til heilbrigðismála en þeir sem ekki voru atvinnulausir. Loks kemur í ljós að eftir því sem heimilistekjur voru lægri því hærra var hlutfall heilbrigðisútgjalda af tekjunum. Hlutfall heilbrigðisútgjalda í lægsta tekjuhópnum reyndist þannig sérlega hátt (5,3%). Ekki var munur á hlutfalli heilbrigðisútgjalda eftir hjúskapar- eða foreldrastöðu, fjölda heimilismanna, námsstöðu, búsetu eða menntun.
Umræða
Samkvæmt rannsókninni voru stærstu heilbrigðisútgjaldaliðir heimilanna tannlæknisþjónusta, lyf, tæki og lyfjabúðarvörur, og læknisþjónusta (í þessari röð). Mestan krónutölukostnað vegna heilbrigðismála var að finna hjá fólki á miðjum aldri (45-54 ára), giftum og sambúðarfólki, foreldrum ungra barna, stórum fjölskyldum, fólki í fullu starfi, og fólki með háar tekjur og menntun. Þegar aftur á móti var litið til kostnaðarbyrði í hlutfalli við heimilistekjur skáru konur, fólk eldra en 55 ára eða á aldrinum 18-24 ára, fólk utan vinnumarkaðar, atvinnulausir og lágtekjufólk sig úr. Þessar niðurstöður eru hliðstæðar erlendum niðurstöðum (15-21). Þó vekur athygli lægri útgjaldaupphæð aldraðra en annarra aldurshópa á Íslandi. Aldraðir eru samt með mestu hlutfallslegu kostnaðarbyrðina vegna lágra tekna. Sömuleiðis varði fólk með lægstu heimilistekjurnar fæstum krónum allra tekjuhópa til heilbrigðisþjónustu, en samt hlutfallslega mestu. Raunar er hlutfallsleg kostnaðarbyrði hvergi hærri en meðal lágtekjufólksins (5,3%). Síðan gögnum þessarar rannsóknar var safnað hefur reglum um komugjöld sjúklinga vegna sérfræðingsþjónustu og rannsókna verið breytt og kostnaðarmörk afsláttarkorta hafa hækkað. Verulegar breytingar hafa einnig verið gerðar á reglum um þátttöku Tryggingastofnunar í lyfjakostnaði. Í heild má reikna með að kostnaður sjúklinga hafi aukist vegna þessara breytinga, en óljóst er hvaða áhrif þær hafa á þann hópamun sem hér hefur verið lýst.
Ákvarðanir stjórnvalda um greiðsluþátttöku sjúklinga eru stórpólitískar í eðli sínu, því þær snerta grundvallarmarkmið íslenska heilbrigðiskerfisins um jafnan aðgang allra landsmanna að heilbrigðisþjónustu. Færa má gild rök fyrir því að kostnaður sjúklinga í íslenska heilbrigðiskerfinu sé þegar kominn á varasamt stig. Nýlegar rannsóknir hérlendis sýna að þeir sem hafa hærri krónutöluútgjöld vegna heilbrigðismála og hærra hlutfall útgjalda af heimilistekjum fresta frekar en aðrir læknisþjónustu, þó þeir telji sig hafa þörf fyrir þjónustuna (6).
Stjórnvaldsákvarðanir er varða hækkanir á komugjöldum og öðrum þjónustukostnaði sjúklinga og takmarkanir á endurgreiðslu vegna lyfja eru iðulega teknar án þess að fram fari greining á áhrifum breyttrar skipanar, meðal annars með tilliti til kostnaðar sjúklinga og aðgengis að þjónustu. Breytingar innan heilbrigðiskerfisins hafa að verulegu leyti byggst á huglægum forsendum, svo sem þeim að of margir sjúklingar fari til læknis eða taki lyf án þess að þurfa þess, eða að sjúklingar geti vel greitt meira fyrir heilbrigðisþjónustuna án þess að það bitni á þjónustunotkun þeirra, aðgengi að þjónustu eða heilsufari. Slíkar forsendur eru sjaldnast sannreyndar. Íslensk stjórnvöld virðast enn hafa þá opinberu skoðun að aðgengi að heilbrigðisþjónustunni sé auðvelt og tiltölulega jafnt milli hópa (5). Þó benda nýlegar rannsóknir hérlendis til að svo sé ekki og ein af ástæðunum er útlagður kostnaður sjúklinga (22).
Þörf er á frekari rannsóknum á þáttum er áhrif hafa á heilbrigðisútgjöld einstakra þjóðfélagshópa eftir útgjaldaliðum og áhrifum útgjaldanna á notkun og aðgengi að heilbrigðisþjónustunni. Þá skiptir miklu að komið verði á fót hérlendis skipulegri gagnasöfnun og gagnaúrvinnslu um veikindi og sjúkdóma, þjónustukostnað og notkun heilbrigðisþjónustu, bæði almennt og í einstökum þjóðfélagshópum. Þessi gagnasöfnun og úrvinnsla þarf að vera reglubundin svo rannsaka megi afleiðingar stjórnvaldsaðgerða og annarra áhrifaþátta og fylgjast með breytingum á kostnaði, þjónustunotkun og aðgengi að þjónustu yfir tíma. Með þeim hætti væri unnt að byggja traustari grundvöll undir heilbrigðismálaumræðu og stjórnvaldsaðgerðir í heilbrigðismálum hérlendis og leggja raunverulegt mat á hvort við nálgumst eða fjarlægjumst þau megin markmið sem íslenska heilbrigðiskerfinu eru sett.
Þakkir
Heilbrigðiskönnunin Heilbrigði og lífskjör Íslendinga sem greinin byggir á hlaut styrk frá Rannsóknarráði Íslands (Vísindasjóði) og Rannsóknasjóði Háskóla Íslands.Að auki veitti Rannsóknasjóður Háskóla Íslands sérstakan styrk til gagnaúrvinnslu og skrifa þessarar greinar.
Heimildir
1. OECD Health Data 2001. Frakkland: OECD; 2002.2. Hollingsworth JR, Hage J, Hanneman RA. State Intervention in Medical Care: Consequences for Britain, France, Sweden, and the United States, 1980-1970. Ithaca, New York: Cornell University Press; 1990.
3. Cockerham WC. Medical Sociology, 8th ed. Upper Saddle River, NJ: Prentice-Hall; 2001.
4. Lög um heilbrigðisþjónustu nr. 97/1990.
5. Heilbrigðis- og tryggingamálaráðuneytið. Heilbrigðisáætlun til ársins 2010: Langtímamarkmið í heilbrigðismálum. Reykjavík: Heilbrigðis- og tryggingamálaráðuneytið; 2001.
6. Vilhjálmsson R, Jörundsdóttir E, Sigurðardóttir H, Jóhannsdóttir ÞB. Þættir tengdir aðgengi að læknisþjónustu á Íslandi. Í: Sveinsdóttir H, Nyysti A, ritstj. Framtíðarsýn innan heilsugæsluhjúkrunar. Reykjavík: Háskólaútgáfan; 2001.
7. Tryggingastofnun ríkisins. 3.02 Læknishjálp. Sótt 15. október á vefslóðina: http://www.tr.is/main/view.jsp?branch=215536 #215558
8. Tryggingastofnun ríkisins. 3.07 Lyf. Sótt 15. október á vefslóðina: http://www.tr.is/main/view.jsp?branch=215383#215409
9. Tryggingastofnun ríkisins. 3.16 Tannlækningar. Sótt 18. október á vefslóðina: http://www.tr.is/main/view.jsp?branch=215786# 215788
10. Tryggingastofnun ríkisins. 3.14. Sjúkra-, iðju- og talþjálfun. Sótt 17. október á vefslóðina: http://www.tr.is/main/view.jsp? branch=215723#215725
11. Þjóðhagsstofnun. Útgjöld heimila til heilbrigðismála 1987-2000. Reykjavík: Þjóðhagsstofnun; 2002.
12. Berk ML, Schur CL, Cantor JC. Ability to obtain health care: Recent estimates from the Robert Wood Johnson Foundation National Access to Care Survey. Health Affairs 1995; 14: 139-46.
13. Donelan K, Blendon RJ, Hill CA, Hoffman C, Rowland D, Frankel M, et al. Whatever happened to the health insurance crisis in the United States? Voices from a national survey. JAMA 1996; 276: 1346-50.
14. Newhouse JP, Manning WG, Morris CN, Orr LL, Duan N, Keeler EB, et al. Some interim results from a controlled trial of cost sharing in health insurance. N Engl J Med 1981; 305: 1501-7.
15. Acs G, Sabelhaus J. Trends in out-of-pocket spending on health care, 1980-92. Monthly Labor Review 1995; 118: 35-45.
16. Andersen R, Lion J, Anderson OW. Two decades of health services: Social Survey Trends in Use and Expenditure. Cambridge, MA: Ballinger; 1976.
17. Crystal S, Johnson RW, Harman J, Sambamoorthi U, Kumar R. Out-of-pocket health care costs among older Americans. Journal of Gerontology: Social Sciences 2000; 55B: S51-S62.
18. Hong G, Kim SY. Out-of-pocket health care expenditure patterns and financial burden across the life cycle stages. The Journal of Consumer Affairs 2000; 34: 291-313.
19. Makinen M, Waters H, Rauch M, Almagambetova N, Bitran R, Gilson L, et al. Inequalities in health care use and expenditures: Empirical data from eight developing countries and countries in transition. Bull World Health Organ 2000; 78: 55-65.
20. Mapelli V. Health needs, demand for health services and expenditure across social groups in Italy: An empirical investigation. Soc Sci Med 1993; 36: 999-1009.
21. Rubin RM, Koelln K. Out-of-pocket health expenditure differentials between elderly and non-elderly households. Gerontologist 1993; 33: 595-602.
22. Vilhjálmsson R, Ólafsson Ó, Sigurðsson JÁ, Herbertsson TÞ. Aðgangur að heilbrigðisþjónustu á Íslandi. Reykjavík: Landlæknisembættið; 2001.
23. Dillman DA. Mail and Telephone Surveys: The Total Design Method. New York: Wiley; 1978.
24. Dillman DA. The design and administration of mail surveys. Ann Rev Sociol 1991; 17: 225-49.