Fræðigreinar
Öldrunarendurhæfing innan öldrunarlækninga á Norðurlöndum
Ágrip
Markmið: Að gera úttekt á öldrunarendurhæfingu á Íslandi og öðrum Norðurlöndum, marka hinn hugmyndafræðilega grunn, tengja hann norrænum veruleika og taka saman vísindalegar niðurstöður um árangur öldrunarendurhæfingar.Aðferð: Hugarflugsfundir vinnuhóps kennara í öldrunarlækningum um öldrunarendurhæfingu. Sértæk leit í helstu læknatímarita á Medline í greinum sem fjalla um aðferðir og meðferðarleiðir endurhæfingar fyrir aldraða á vísindalegan hátt. Um er að ræða samantekt á rannsóknum sem notast við slembiúrtök og taka til elstu aldurshópa. Greinunum var skipt niður í fjóra flokka eftir sjúkdómum, færni og staðsetningu; 1) heilablóðfall, 2) mjaðmarbrot, 3) bráðveikir og hrumir, 4) prógrömm á hjúkrunarheimilum, dagspítölum og í heimaþjónustu.
Niðurstöður: Lífeðlisfræðilegir og félagslegir þættir marka veikindaferli og fötlun aldraðra. Verklag öldrunarþjónustunnar skiptir miklu um árangur öldrunarendurhæfingar. Leit í 27 tímaritsgreinum náði til 8586 sjúklinga en þær báru saman slembiúrtök og höfðu haldbærar viðmiðanir. Endurhæfing aldraðra heilablóðfallssjúklinga á öldrunarlækningadeild, sex rannsóknir (1138 sjúklingar), dró úr dánarlíkum og minnkaði þörf fyrir stofnanavist en breyting á mælanlegri færni og legudagafjöldi varð ekki afgerandi hjá öllum. Enn betri árangur náðist við endurhæfingu eftir mjaðmarbrot, sex rannsóknir (2171 sjúklingur). Átta rannsóknir (4016 sjúklingar) báru saman árangur öldrunarlækningadeilda borið saman við almennar lyflæknisdeildir í meðhöndlun bráðveikra og hrumra sjúklinga. Niðurstöður voru flestar afgerandi betri á öldrunarlækningadeildum hvað varðar dánartíðni að ári, vistun á hjúkrunarheimili, líkamlega færni, ánægju, endurinnlagnir og kostnað. Innbyrðis samanburður á endurhæfingaraðferðum fyrir aldraða á hjúkrunarheimilum, dagspítölum og í heimaþjónustu, sjö rannsóknir (1261 sjúklingur), sýndu mun á nokkrum viðmiðunum í færniþáttum, ánægju og kostnaði.
Ályktanir: Sérhæfð endurhæfing aldraðra er flókin en skilar árangri þegar rétt er á haldið. Bestur árangur næst með fjölfaglegri teymisvinnu, val á þeim sjúklingum sem mestu áhættuna hafa, alhliða öldrunarmati og virkri og einstaklingsmiðaðri endurhæfingu. Endurhæfing á hrumu gömlu fólki er og verður vaxandi viðfangsefni fyrir heilbrigðisþjónustuna og mikilvægt að hún nái því markmiði að auka lífsgæði aldraðs fólks. Benda rannsóknir einnig til að við það skapist einnig efnahagslegur ávinningur fyrir land og þjóð.
English Summary |
| Jónsson Á, Jónsson PV, Gustafson Y, Schroll M, Hansen FR, Saarela M, Nygaard HA, Laake, K, Valvanne J, Dehlin O Geriatric Rehabilitation as an Integral Part of Geriatric Medicine in the Nordic Countries Læknablaðið: 2002; 88: 29-38 Objective: Firstly to outline the theoretical and practical framework for geriatric rehabilitation in Iceland and other Nordic countries and secondly to survey the scientific medical publications for evidence based geriatric rehabilitation. Methods: Brain storming on geriatric rehabilitation in a working group of Nordic teachers in geriatric medicine. Papers on scientific programs for geriatric rehabilitation from Internet sources were collected and analyzed. All articles describing randomized studies in geriatric rehabilitation were selected for overview. The papers were divided into four groups according to diseases, infirmity and resource settings; 1) stroke, 2) hip-fractures, 3) acute admissions and 4) programs conducted in nursing homes, day hospitals and home services. Results: A spectrum of biological and social events creates the conditions underlying most causes for illness and disability in old people. The process of established geriatric services promotes the efficiency of geriatric rehabilitation. The literature survey included 27 scientific studies (8586 patients) on randomized studies with valid endpoints. Geriatric rehabilitation programs for stroke patients in geriatric settings, six studies (1138 patients), reduced mortality and the need for nursing home placement but the outcome for ADL. Function and length of stay was more variable between the studies. The outcome of geriatric rehabilitation was even more decisive in the randomized hip-fracture studies, six studies (2171 patients). Eight studies were found comparing the outcome between acute admission of frail elderly to either geriatric (GEMU, GRU) or general medical wards. The outcome as regards to mortality rate at one year, placement to a nursing home, physical function, contentment with services, readmission rate and cost was all significantly better in the geriatric settings. Internal comparisons of geriatric programs in nursing homes, day hospitals and in home service, seven studies (1261 patient), revealed some differences in outcomes in function, contentment and costs. Conclusions: Specialized geriatric rehabilitation is complicated but effective when properly performed. Interdisciplinary teamwork, targeting of patients, comprehensive assessment and intensive and patient-targeted rehabilitation seem to characterize the most effective programs. Rehabilitation of frail elderly people poses a major challenge for the future and has to be developed further for the sake of quality of life of elderly people as well as for economic reasons. Key words: geriatric rehabilitation, disability, geriatric services, geriatric teams, evidence based geriatric rehabilitation. Correspondence: Ársæll Jónsson. E-mail: arsaellj@landspitali.is |
Inngangur
Öldrunarendurhæfing miðast við að byggja upp og viðhalda bestu mögulegri færni sjúklinga sem hafa fatlast vegna veikinda, bráðra eða langvinnra, eða slysa og beinist hún að því að auka sjálfstæði þeirra og lífsgæði. Framkvæmd öldrunarendurhæfingar byggist á fjölfaglegri teymisvinnu sem notar færnimiðaða nálgun, auk hefðbundins mats á sjúkdómum eða veikindum. Til þess að draga úr vaxandi þörf fyrir líkamlega og félagslega umönnun aldraðs fólks er mikilvægt að viðhalda sem bestri færni. Aldurstengdar breytingar draga úr starfsgetu flestra líffærakerfa og næmi vex fyrir ýmsum lyfjum. Margþátta sjúkdómar verða algengir og hækkandi aldri fylgir einnig breytileiki á einkennum sjúkdóma og sjúkdómsgreining getur orðið erfið. Öldrunarendurhæfing er bæði sértæk fyrir einstök líffæri en einnig almenn og byggð á þverfaglegri vinnu sem myndar sterkan kjarna í öldrunarlækningum. Það ríkir náin samvinna milli Norðurlandaþjóða á sviði öldrunarlækninga. Skipulag öldrunarlækninga og umönnun aldraðra í samfélaginu eru sambærileg meðal þessara þjóða. Kennsla öldrunarlækninga fyrir læknanema og sérfræðinga hefur einnig farið fram í samvinnu Norðurlandaþjóðanna og nokkrar rannsóknir hafa verið framkvæmdar sem náð hafa yfir venjuleg landamæri ríkjanna. Norrænir kennarar og vísindamenn hafa hist reglulega af ýmsu tilefni og samið sameiginlegar greinargerðir, meðal annars um kennslu og öldrunarmat (1, 2). Á fundi árið 1996 var skipaður vinnuhópur lækna frá öllum fimm Norðurlandaþjóðunum til þess að fjalla um grundvallaratriði öldrunarendurhæfingar. Þessi grein fjallar um hugmyndafræði öldrunarendurhæfingar á Norðurlöndum og tekur saman niðurstöður rannsókna sem fjalla um öldrunarendurhæfingu í fjölþjóðlegu samhengi á vísindalegan hátt. Markmið og leiðir öldrunarendurhæfingar
Markmið öldrunarendurhæfingar eru að endurreisa og viðhalda sem bestri færni hjá fólki sem hefur orðið fyrir skaða vegna sjúkdóma eða slysa. Þetta markmið mótast af þörfum hvers sjúklings fyrir sig. Til þess að ná sem bestri sjálfsbjargargetu og vellíðan og auka virkar lífshorfur eiga allir sjúklingar að hafa aðgang að endurhæfingu í samræmi við einstaklingsbundnar þarfir og óháð lífaldri. Þessum markmiðum er náð með því að:o Greina fljótt þarfir fyrir endurhæfingu og hefja endurhæfingu til að fyrirbyggja fylgikvilla.
o Skapa samfellu milli sérhæfðra öldrunarlækninga, heimaþjónustu heilsugæslunnar og hjúkrunarheimila þegar það á við.
o Koma á virku eftirliti.
o Fyrirbyggja endurinnlagnir á sjúkrahús.
Hvaða sjúklingar þurfa öldrunarendurhæfingu?
Öldrunarsjúklingur er ekki aðeins aldraður heldur einstaklingur með flókna sjúkdómsmynd og oftast með fjölþættar þarfir. Aðalkvörtun við komu á sjúkrahúsið er því oftast toppurinn á ísjakanum þar sem fjölþættur vandi leynist undir yfirborðinu. Endurhæfingin er því aðeins líkleg til árangurs að sjúklingurinn sé metinn kerfisbundið og öllum læknanlegum og meðhöndlanlegum atriðum sé sinnt samtímis. Eldra fólki með eftirfarandi vandamál ber að vísa til öldrunarendurhæfingar:o Þeim sem fá nýja kvilla eða sjúkdóma og hafa fyrir fjölþættan heilsufarsvanda.
o Fötlun eða líkamsskerðing af óþekktum toga eða óvænt/hröð versnun á þekktum vanda.
o Ógreind og oft dulin endurhæfanleg viðfangsefni.
a) Álagseinkenni á aðstandendur og stuðningskerfi.
b) Erfiðar aðstæður og umsókn um vistunarmat aldraðra.
c) Ný beiðni um heimaþjónustu ef öldrunarmat hefur ekki þegar farið fram.
Líkan fyrir öldrunarendurhæfingu
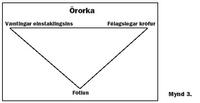
Lýsingu á ramma sem notaður hefur verið til að ná utanum heildstætt færnimat aldraðra sjúklinga er að finna í ,,Öldrunarmat á Norðurlöndum" sem út kom á vegum heilbrigðis- og tryggingamálaráðuneytisins 1996. Þessi rammi skapar grunn fyrir þverfaglegt inngrip og lækningu. Öldrunin hefur áhrif á alla líffræðilega starfsemi sem er einnig mótuð af ytra álagi og persónulegum lífsstíl sem leiðir til minnkaðrar starfsorku og þreks (mynd 1). Áhrif sjúkdóms á aldraðan líkama eru skoðuð frá fjórum mikilvægum hliðum. Örvarnar ($) þýða ,,getur leitt til". Fötlun getur vaxið vegna fylgikvilla. Lækningin/endurhæfingin verkar eins og ,,stuðpúði" með því að fyrirbyggja eða draga úr færnitapi vegna sjúkdóma. Í lífinu er um að ræða fjölþátta samspil og mynd 2 sýnir flæðiskema sem getur aukið skilning á því hvar öldrunarteymi getur beint aðgerðum sínum. Lækningin/endurhæfingin getur komið utan frá eins og meðferð sjúkdóms eða innan frá vegna betri þekkingar, viðhorfa og hegðunar einstaklingsins.Vefjameinafræði, líffæraskerðing, færnitap og fötlun eru notuð til að lýsa mismunandi aðstæðum sem verða til vegna sjúkdóma eða slysa. Þær marka einstaklinginn samtímis. Sjálfsmat á eigin færni eða sú tilfinning að vera öðrum háður er undir því komin hvernig sambandið er á milli getu, persónulegs vilja og félagslegra aðstæðna sem hér er kallað ,,óskir" og "þarfir" (3). Færniskerðing vegna aldurs eða fötlunar tengdri takmörkun á líkamlegri og andlegri getu er mótuð af áhuga, væntingum, sjálfstrausti og sjálfræði annars vegar og hins vegar af ytri þáttum sem marka þá þýðingu sem færniskerðing hefur fyrir einstaklinginn. Til þess að létta álag aldurs og sjúkdóma er nauðsynlegt að draga úr því misvægi sem kann að ríkja á milli fötlunar annars vegar og væntinga umhverfis og sjúklings hins vegar. Þríhyrningurinn á mynd 3 lýsir örorkunni sem bili á milli fötlunar, félagslegra aðstæðna og persónulegra væntinga. Hægt er að draga úr fötlunarbili á markvissan hátt með því að:
a) fyrirbyggja, meðhöndla og þjálfa upp færni (bæði líkamlega og sálarlega).
b) bæta félagslegar aðstæður.
c) hvetja sjúkling til að taka þátt í endurhæfingunni og/eða sætta sig við þær takmarkanir á færni sem ekki er hægt að yfirstíga.
Öldrunarendurhæfing í framkvæmd
Sóknarfæri í endurhæfingunni skapast með þeim jákvæðu leiðum sem finnast til að bæta færni sjúklinganna, umhverfi þeirra og aðstæður. Ögrunin liggur í því að efla getu sjúklings til að lifa sjálfstæðu lífi eins og hægt er. Það má flokka viðfangsefnin í læknanlega þætti, þætti sem hægt er að bæta með meðferð og þætti sem eru ólæknanlegir en samt hægt að hindra að versni. Líta má á öldrunarmat og -endurhæfingu sem sambland af fyrsta, annars og þriðja stigs forvörnum. Fyrsta stigs forvörn felst í því að breyta eða koma í veg fyrir áhættuþátt. Annars stigs forvörn felst í því að greina og meðhöndla áhættuþætti eða sjúkdóma á forstigi. Þriðja stigs forvörn felst í því að draga úr þeirri færniskerðingu sem fylgir sjúkdómum með því að beita meðferð/endurhæfingu. Gripið er samtímis inn í alla þætti hins hreyfanlega jafnvægis ($) í líkaninu (mynd 1). Best er að geta beint meðferð að frumunni sjálfri með því að fjarlægja meinvald og fá fram lækningu án einkenna eða líffæraskemmda. Einkennameðferð (til dæmis verkjalyf eða blóðgjöf) dregur úr færnitapinu sem skerðingin veldur. Þjálfun vegna færniskerðingar eykur sjálfsbjargargetu (til dæmis göngufærni). Efling færniþátta með hjálpartækjum dregur úr fötlun. Þannig er hægt að minnka bilið milli fötlunarinnar og umhverfisaðstæðna (til dæmis sjúklingur kemst á salerni án aðstoðar). Nýlegar rannsóknir benda til að hjálpartæki séu heppilegri en aðstoð annarrar manneskju til að draga úr fötlun (4). Það sem á vantar til sjálfsbjargargetu verður að bæta með breytingum á umhverfi og/eða stuðningskerfi. Mikilvægustu breytinguna eða endurhæfinguna er hins vegar að finna hjá einstaklingnum sjálfum. Sú ábyrgð hvílir sameiginlega á aðilum teymisins að meta getu sjúklings ekki síður en getuleysi gagnvart fötluninni og móta víðtækar stuðningsaðgerðir á faglegan hátt. Heilbrigðisstarfsmönnum jafnt sem aðstandendum ber að nálgast sjúklinginn með velvilja, hvatningu og stuðningi. Markmið endurhæfingar eru sett í samráði við sjúklinginn, enda þurfa markmiðin að vera skýr og hafa tilgang bæði fyrir hann sjálfan og stuðningskerfi hans. Í töflu I eru nefndir ráðandi lykilþættir í öldrunarendurhæfingu.Lífsáföll
Ellinni fylgir oft flókin blanda af félagslegum, líkamlegum og andlegum áföllum er mynda áhættuþætti og fylgikvilla sem hafa áhrif á árangur endurhæfingar. Ómeðhöndluð lífsáföll geta einnig dregið úr meðferðarmöguleikum, aukið kostnað og dregið úr árangri. Áfallahjálp og stuðningsaðgerðir eru nauðsynlegir þættir endurhæfingar (5). Ellin
Ellinni fylgja breytingar á efnajafnvægi líkamans og minnkað varaafl sem eykur hættuna á að lífsjafnvægi fari úr skorðum. Vegna flókins samspils erfða og umhverfisþátta kemur fram aukinn fjölbreytileiki milli einstaklinga þegar aldurinn færist yfir. Þetta kann að blekkja og sumt sýnist vera eðlileg elli þegar um er að ræða ástand sem hægt er að leiðrétta eða að þjálfa upp áunnið þrekleysi. Með endurhæfingu má hafa áhrif á ýmis algeng einkenni meðal aldraða.Dæmi um meðvirk sjúkdómseinkenni sem oft þarf að greina og meðhöndla eru sýnd í töflu II.
Verklag við öldrunarendurhæfingu
Öldrunarteymið: Fjölþætt nálgun kallar á þverfaglegt samstarf. Uppvinnsla og skilgreining markmiða er venjulega unnin í teymi. Þverfagleg samvinna byggist á því að hver meðlimur teymisins safnar upplýsingum og skilgreinir skerðingar, færnitakmarkanir og fatlanir, sjá öldrunarmat (2). Setja þarf sjúklingnum raunhæf markmið áður en hægt verður að leggja út í endurhæfingu. Þessi markmið eru sett með hliðsjón af því sem endurhæfingin hefur upp á að bjóða, hrumleika sjúklingsins og væntingum sjúklingsins sjálfs og aðstandenda hans. Markmiðunum er settur ákveðinn tímarammi. Markmiðin eru skoðuð og endurmetin á reglubundinn hátt.Þverfagleg öldrunarteymi á sjúkrahúsum samanstanda af lækni, hjúkrunarfræðingi, sjúkraþjálfara, iðjuþjálfara og félagsráðgjafa og stundum einnig af öðrum fagaðilum eins og talþjálfa, sálfræðingi, næringarfræðingi og fleirum. Þarfir sjúklings og staðbundnar aðstæður ákveða um samsetningu teymisins. Samsetning teymis getur einnig verið breytileg eftir því hvort unnið er eingöngu við sjúklinga á öldrunarlækningadeild eða að teymið tekur að sér ráðgjafaþjónustu á öðrum sjúkradeildum og einnig hvort heilsugæslulæknar geta haft aðgang að eða unnið beint með teyminu. Engar skarpar línur eru dregnar á milli verksviðs einstakra fagstétta í teyminu. Teymið getur einnig leitað eftir samráði við aðrar fagstéttir og oft þarf að sækja þjónustu til sérfræðinga í öðrum greinum læknisfræðinnar.
Í teyminu er læknirinn er ábyrgur fyrir innlögn og útskrift af öldrunarlækningadeildinni en hjúkrunarfræðingar og sjúkraliðar eru í beinni snertingu við sjúklinginn 24 tíma á sólarhring (6, 7). Sjúkraþjálfarinn beitir bæði einstaklingsþjálfun og hópmeðferð. Iðjuþjálfinn fæst aðallega við mat, þjálfun og stuðning við athafnir daglegs lífs (ADL) og daglega umsýslu (PADL, IADL) (8). Í Finnlandi og á Íslandi er félagsráðgjafinn með stórt hlutverk í öldrunarteyminu og er oft aðaltengill við heimaþjónustu.
Ef talþjálfi er í teyminu er hann ábyrgur fyrir því að meta tjáskiptavanda og meðhöndlar sjúklinginn í samvinnu við iðjuþjálfann. Næringarfræðingur ráðleggur fæðuval og fer þar eftir næringarástandi sjúklingsins. Það er oftast á verksviði sálfræðings að meta taugasálfræðilegt ástand sjúklings og andlegan styrk. Fótakvillar eru algengir meðal aldraðra og reynsla fótaaðgerðarfræðings er nýtt til að bæta göngulag og meðhöndla sára fætur, meðal annars með því að velja heppilega skó.
Á Íslandi starfar, auk deildartengds teymis sem hér hefur verið lýst, hreyfanlegt teymi að ráðgjafarþjónustu fyrir aðrar deildir bráða- og háskólasjúkrahúss. Einstakir fagaðilar teymisins veita sérhæfða ráðgjöf og einnig annast teymið tilfærslu öldrunarsjúklinga yfir í öldrunarþjónustu (biðlistaumsjón) og veitir ráðgjöf um útskriftaráætlanir.
Umgjörð öldrunarþjónustu: Öldrunarlækningadeild þarf að ná yfir meðferð bráðasjúkdóma og koma að endurhæfingu ekki síst vegna fylgikvilla sem ella geta komið upp. Öldrunarlækningadeildin er skipulögð eftir þörfum sjúklingsins. Hann getur notið meðhöndlunar á legudeild (sjö eða fimm daga vikunnar) og dagspítala en víða hefur öldrunarendurhæfing flust í heimahús. Allmargar einingar hafa verið settar á fót til þess að annast bráðameðferð og endurhæfingu aldraðra. Hægt er að fá fram betri nýtingu á legudeildarmeðferð með því að halda henni áfram á dagspítala. Legutími á spítalanum er styttur og jafnframt er dregið úr neikvæðum áhrifum sjúkrahússvistar og stuðlað enn frekar að sjálfræði sjúklingsins.
Tími: Tími er mjög þýðingarmikill í öldrunarendurhæfingu. Tíminn sem þarf til þess að ná bata á legudeild á sjúkrahúsi verður að vega á móti hinum neikvæðu áhrifum langvinnrar sjúkrahússvistar. Um leið og geta hefur vaxið nægilega til þess hinn aldraði getur búið heima er útskriftin undirbúin og frekari rannsóknir og meðferð flutt yfir til dagspítalans, endurkomudeildar eða til heimilis sjúklingsins. Hinn langi tími sem fer oft í að greina færniskerðingu og afleiðingar fjölþættra sjúkdóma, svo og endurhæfing hjá öldruðum, er jafnframt notaður til að meðhöndla öll stór og smá heilsufarsvandamál. Innstilling lyfjameðferðar og þjálfun vegna færniskerðingar og uppbygging sjálfsumönnunar þarf allt saman tíma og sé hann nýttur vel dregur það úr þörfum fyrir endurinnlagnir.
Áhrif á horfur: Það er mikilvægt að nýta endurhæfingaraðstöðu sem best og velja þá sjúklinga sem líklegastir eru til að ná bestum árangri af endurhæfingu. Algengustu skilmerkin sem hafa verið notuð við val sjúklinga til endurhæfingar eru; aldur, líkamlegur sjúkdómur, öldrunareinkenni, færniskerðing og félagsleg vandamál (9). Mikilvægt er að koma auga á hina ýmsu þætti sem geta spáð fyrir um góðan árangur endurhæfingar og hverjir munu ná fyrri færni og útskrifast heim (10, 11). Aukin færni hefur alltaf mikla þýðingu óháð þeim dvalarstað sem sjúklingurinn útskrifast til. Ekkert einstakt matstæki virðist vera nógu næmt til þess að greina með fullri vissu alla þá sem gætu haft gagn af endurhæfingu. Færnimat er engu að síður mikilvægt til að spá fyrir um árangur og við að undirbúa áætlanir, til dæmis fyrir húsnæði og aðbúnað, eins fljótt og mögulegt er. Þó að möguleikar sumra aldraðra á meðan á alvarlegum veikindum stendur á því að komast heim virðist slæmir, ná sumir samt umtalsverðum bata. Endurmat og endurskoðun á markmiðum endurhæfingarinnar er nauðsynleg eftir því sem henni vindur fram. Það ber því að varast of ströng skilmerki um áhrif endurhæfingarinnar fyrirfram.
Eftirfylgd: Eftirfylgd er vinnuferli þverfaglegs öldrunarteymis sem hefur það markmið að fylgja sjúklingum eftir sem útskrifast heim frá legudeild eða dagspítala öldrunarlækningasviðsins. Öllum sjúklingum sem fara í gegnum öldrunarendurhæfingu þarf að fylgja eftir og meta þarfir upp á nýtt (12). Rannsóknir benda til að góð eftirfylgd geti stuðlað að betri heilsu og ánægju sjúklinga, fækkað endurinnlögnum og aukið á hagkvæmni heilbrigðisþjónustunnar (13). Eftirfylgd hefur sums staðar verið þáttur í reglubundnu gæðaeftirliti sjúkrahúsa (14).
Umfang eftirfylgdar
1. Útskriftaráætlun frá deild (teymi). Útskrift er undirbúin í samstarfi við stuðningsnet (aðstandendur) og pöntuð viðeigandi þjónusta áður en til útskriftar kemur. Þessi þjónusta getur verið fjölþætt heimaþjónusta sveitarfélagsins, heimahjúkrun, dagvistun, hjálpartæki, öryggishnappur og fleira.2. Framhaldsmeðferð á dagspítala öldrunarlækningasviðs.
3. Framhaldsmeðferð hjá sjúkraþjálfara á göngudeild eða heima.
4. Heimilisathugun iðjuþjálfa og eftirlit með hjálpartækjum.
5. Göngudeildartími hjá lækni deildarinnar.
6. Félagsráðgjöf, til dæmis samstarf við stuðningsnet, heimaþjónustu og eftirfylgd með umsóknum á stofnanir.
7. Skammtíma- eða hvíldarinnlagnir innan öldrunarlækningasviðs.
8. Útskrift til heilsugæslu, hverfafundir.
Eftirfylgd er að jafnaði ekki skipulögð fyrir útskriftir á hjúkrunarheimili eða á aðrar öldrunarstofnanir sem hafa yfir að ráða eigin skipulagðri heilbrigðisþjónustu fyrir aldraða.
Árangursrík öldrunarendurhæfing
Ýmsir þættir eru afgerandi fyrir árangur endurhæfingar aldraðra sjúklinga:o Val sjúklinga.
o Heildræn nálgun.
o Jákvæð en raunhæf viðhorf.
o Einstaklingsmat sjúklings og umönnunaraðila.
o Þátttaka sjúklings og umönnunaraðila.
o Teymisvinna.
o Virðing fyrir sjálfræði með sérhæfðum hæfingaraðferðum og með aðlögun á umhverfi.
o Eftirlit (eftirfylgd).
Endurhæfing hefur í för með sér mismunandi aðferðir sem skarast á ýmsan hátt. Hægt að skipta þeim í tvo flokka, ,,harða" og ,,mjúka" endurhæfingu. Hörð endurhæfing er einhvers konar ,,handavinna" sem framkvæmd er af endurhæfingaraðilum (það er lyfjameðferð, sjúkraþjálfun, iðjuþjálfun, talþjálfun, stoðtæki og hjálpartæki) og ,,mjúk endurhæfing" sem er meira hulin og ekki eins vel skilgreind. Hún er hins vegar meira metin af öldruðum sjúklingnum og felur í sér að hlusta, ráðleggja, fræða, álykta og hvetja.
Hindranir fyrir árangursríka öldrunarendurhæfingu
Ýmislegt getur ógnað árangri öldrunarendurhæfingar:o Vanhæfni endurhæfingateymis.
o Skortur á jafnræði innan teymis.
o Ólík endurhæfingarsjónarmið innan teymisins.
o Árekstrar innan teymis.
o Vangreindir sjúkdómar, svo sem þunglyndi.
o Ólíkt mat á stofnun og færni á heimili.
o Lélegur aðbúnaður.
o Ónóg samhæfing.
o Ónóg samvinna og upplýsingar milli sjúklings, ættingja og samstarfsaðila.
o Léleg samheldni milli sjúkrahúss, heilsugæslu og félagsþjónustu.
Stuttir skalar sem nota má til að fylgjast með sjúklingum í öldrunarendurhæfingu
Mælt er með nokkrum klínískt gagnlegum skölum sem auðvelt er að nota til árangursstjórnunar, við mat við innlögn, mat á breytingum í tíma, tjáskipta innan teymis og við aðra aðstandendur sjúklingsins (3). Til vísindarannsókna þarf hins vegar nákvæmari skala sem eru næmari fyrir breytingum á mæligildum. Bent er á yfirlit yfir þessa og aðra gagnlega skala í kaflanum um matsskala í riti heilbrigðis- og tryggingamálaráðuneytisins ,,Öldrunarmat á Norðurlöndum", sjá töflu III, (1, 2).Öldrunarendurhæfing byggð á rannsóknum
Einungis ber að nota aðferðir og líkön fyrir meðferð úr endurhæfingu sem hafa verið metin á vísindalegan hátt (staðreyndamiðuð lyflæknisfræði). Þessi kafli og töflur í honum sýna árangur af slembirannsóknum sem hafa verið birtar og frá safngreiningum á slíkum rannsóknum.Í safnrannsóknum á slembilíkönum fyrir endurhæfingu eftir heilablóðfall hafa niðurstöður sýnt að heilablóðfallseiningar á öldrunarendurhæfingardeildum ná bestum árangri þegar tekið er tillit til minni dánartíðni og þarfir fyrir stofnanavist og aukins árangurs í færni. Samantektarrannsóknirnar sýna einnig þá tilhneigingu að heilablóðfallseiningar gefi bestan árangur hjá elstu sjúklingunum og hjá þeim sem hafa mestu fötlunina, sjá töflu IV, (21, 22). Það hefur einnig verið sýnt fram á þetta á öðrum sviðum endurhæfingar þar sem árangur næst hjá sjúklingum sem eru í lakasta ástandinu, jafnvel með mjög hóflegu þjálfunarálagi (29). Ófullnægjandi aðstæður hafa oft í för með sér að hinir elstu og hinir mest fötluðu fá ekki að taka þátt í endurhæfingar-meðferðinni. Þegar þekkingu skortir á batahorfur í slíkum sjúklingahópum stuðlar það að neikvæðum viðbrögðum gagnvart þessum sjúklingum. Þessar samantektarrannsóknir og fleiri rannsóknir hafa sýnt að aldurinn í sjálfu sér hefur takmörkuð áhrif á möguleikann til að ná bata og að hjá þeim sem voru mest fatlaðir reyndust möguleikar á að ná bata (30, 31). Hinir elstu og fötluðustu munu að sjálfsögðu síður ná sjálfstæði, það er að geta útskrifast til að sjá um sig sjálfir. Þess vegna getur verið erfitt að sýna fram á að endurhæfingarmeðferð með þessum sjúklingum sé hagkvæm. En fyrir hinn fatlaða, gamla einstakling þá er það mikil framför að geta til dæmis matast sjálfur. Slembirannsóknir sem meta öldrunarendurhæfingu fyrir mjaðmarbrotssjúklinga hafa bæði sýnt góðan árangur á öldrunarbæklingalækningadeildum (tafla V) og í endurhæfingarmeðferð á heimilum (34, 35). Það hefur einnig komið fram að öldrunarendurhæfing dregur úr endurinnlögnum (37), styttir legutíma og dregur úr kostnaði (36) borið saman við venjulega mjaðmarbrotsmeðferð á bæklunarlækningadeildum. Öldrunarmmeðferð sem svæfingarlæknar tóku þátt í dró úr legutíma og fylgikvillum eins og byltum, nýjum brotum, tíðni óráðs og legusára í mjaðmarbrotssjúklingum (28).
Tafla VI sýnir að í safngreiningum á slembiúrtaki á öldrunarmats-meðferð kom fram að bestur árangur fékkst á öldrunarmatsdeildum sem höfðu yfir endurhæfingu að ráða (41, 46). Safngreining sýndi marktæk áhrif á dánartíðni, búsetu og á líkamlegt og andlegt ástand sjúklingsins.
Tafla VII sýnir samantekt á rannsóknum á árangri öldrunarendurhæfingarmeðferð á hjúkrunarheimilum, dagspítölum og í heimaþjónustu. Árangurinn virðist jákvæður en þarfnast frekari rannsókna. Þær meðferðarleiðir sem sýna bestan árangur einkennast af inngripi frá þverfaglegu teymi sem notar sérhæfar og sjúkdómsmiðaðar aðferðir. Út frá þessum rannsóknum er ekki hægt að mæla með ákveðnum endurhæfingaraðferðum enda var það ekki markmið þeirra. Mjög fáar rannsóknir hafa verið gerðar á kostnaðarbreytum vegna öldrunarendurhæfingar en hins vegar hefur meirihluti rannsóknanna sýnt minni kostnað við framkvæmd þeirra (35, 40, 47, 54). Í samantekt sýnir meirihluti rannsókna sem meta árangur öldrunarendurhæfingar jákvæð áhrif fyrir sjúklingana og endurhæfingin virðist einnig draga úr kostnaði.
Skil
Öldrunarendurhæfing er flókin en skilar árangri þegar hún er framkvæmd á faglegan hátt. Þverfagleg teymisvinna, val sjúklinga, heildarmat og markviss sjúklingamiðuð endurhæfing virðist einkenna þær aðferðir sem skila bestum árangri. Endurhæfing á hrumu gömlu fólki er yfirgripsmikið og ört stækkandi verkefni í nútíð og framtíð. Á Íslandi og öðrum Norðurlöndum er endurhæfing innan öldrunarlækninga í öflugri þróun. Öldrunarendurhæfing stefnir að því að skapa betri lífsgæði fyrir aldrað fólk og jafnframt að ná fram sem bestri skilvirkni fyrir heilbrigðisþjónustu fyrir aldraða á Norðurlöndum. Rannsóknir hafa sýnt fram á árangur af þess konar nálgun.Heimildir
1. Jónsson Á, Snædal J, Jónsson PV, Sletvold O, Schroll M, Tilvis R, et al. Öldrunarmat á Norðurlöndum. Rit. Heilbrigðis- og tryggingamálaráðuneyti 1996: 3-26.2. Sletvold O, Tilvis R, Jonsson A, Schroll M, Snædal J, Engedal K, et al. Geriatric work-up in the Nordic countries. The Nordic approach to comprehensive geriatric assessment. Dan Med Bull 1996; 43: 350-9.
3. Liang MH. Response and commentary. Comments on. Disablement outcomes in geriatric rehabilitation, presented by Alan Jette. Med Care 1997; 35: JS42-4.
4. Verbrugge LM, Rennert C, Madans JH. The great efficacy of personal assistance and equipment in reducing disability. Am J Publ Health 1997; 87: 384-92.
5. Grimby A, Svanborg A. Life events and quality of life in old age. Report from a medical-social intervention study. Aging (Milano) 1996; 8: 162-9.
6. Tellis-Nayak M. The challenge of the nursing role in the rehabilitation of the elderly stroke patient. Nurs Clin North Am 1986; 21: 339-43.
7. Pendarvis JF, Grinell RM. The use of rehabilitation team for stroke patients. Soc Work Health Care 1980; 6: 77-85.
8. Walker MF, Gladman JR, Lincoln NB, Siemonsma P, Whiteley T. Occupational therapy for stroke patients not admitted to hospital: a randomised controlled trial. Lancet 1999; 354: 278-80.
9. Winograd CH, Gerety MB, Chung M, Goldstein MK, Dominguez F, Vallone R. Screening for frailty: criteria and predictors of outcomes. J Am Geriatr Soc 1991; 39: 778-84.
10. Löfgren B, Nyberg L, Österlind PO, Mattson M, Gustafson Y. Stroke rehabilitation - discharge predictors. Cerebrovasc Dis 1997; 7: 168-74.
11. Löfgren B, Nyberg L, Österlind PO, Gustafson Y. In-patient rehabilitation after stroke: outcome and factors associated with improvement. Disabil Rehabil 1998; 20: 55-61.
12. Naylor M, Brooten D, Jones R, Lavizzo-Mourey R, Mezey M, Pauly M. Comprehensive discharge planning for the hospitalized elderly. A randomized clinical trial. Ann Int Med 1994; 120: 999-1006.
13. Naylor MD, Brooten D, Campbell R, Jacobsen BS, Mezey MD, Pauly MV, et al. Comprehensive discharge planning and home follow-up of hospitalized elders: a randomized clinical trial. JAMA 1999; 281: 613-20.
14. Parkes J, Shepperd S. Discharge planning from hospital to home. Cochrane Database Syst Rev. 2000; 4: CD000313.
15. Mahoney FI, Barthel DW. Functional evaluation: The Barthel Index. Md State Med J 1965; 14: 61-5.
16. Collin C, Wade D. Assessing motor impairment after stroke: a pilot reliability study. J Neurol Neurosurg Psychiatr 1990; 53: 576-9.
17. Podsiadlo D, Richardson S. The timed "Up & Go": a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc 1991; 39: 142-8.
18. Weiner DK, Duncan PW, Chandler J, Studenski SA. Functional reach: a marker of physical frailty. J Am Geriatr Soc 1992; 40: 203-7.
19. Berg K, Wood-Dauphee S, Williams JI, Gayton D. Measuring balance in the elderly; preliminary development of an instrument. Physiother Can 1989; 41: 304-11.
20. Folstein MF, Folstein SE, McHugh PR. "Mini-mental state". A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res 1975; 12: 189-98.
21. Montgomery SA, Asberg M. A new depression scale designed to be sensitive to change. Br J Psychiatry 1979; 134: 382-9.
22. Collaborative systematic review of the randomised trials of organised inpatient (stroke unit) care after stroke. Stroke Unit Trialists' Collaboration. BMJ 1997; 314: 1151-9.
23. Stevens RS, Ambler NR, Warren MD. A randomized controlled trial of a stroke rehabilitation ward. Age Ageing 1984; 13: 65-75.
24. Kalra L. Dale P. Crome P. Improving stroke rehabilitation. A controlled study. Stroke 1993; 24: 1462-7.
25. Gladman J, Whynes D, Lincoln N. Cost comparison of domiciliary and hospital-based stroke rehabilitation. DOMINO Study Group. Age Ageing 1994; 23: 241-5.
26. Hui E, Lum CM, Woo J, Or KH, Kay RL. Outcomes of elderly stroke patients. Day hospital versus conventional medical management. Stroke 1995; 26:1616-9.
27. Kalra L, Eade J. Role of stroke rehabilitation units in managing severe disability after stroke. Stroke 1995; 26: 2031-4.
28. Juby LC, Lincoln NB, Berman P. The effeect of stroke rehabilitation unit on functional and psychological outcome. A randomized control trial. Cerebrovasc Dis 1966; 6: 106-10.
29. Graves JE, Pollock ML, Carroll JF. Exercise, age, and skeletal muscle function. South Med J 1994; 87: 17-22.
30. Löfgren B. Rehabilitation of old people with stroke. Outcome prediction and long-term follow-up. Thesis. Umeå medical dissertations No. 584, 1999.
31. Rönning OM, Guldvog B. Outcome of subacute stroke rehabilitation: a randomized controlled trial. Stroke 1998; 29: 779-84.
32. Kennie DC, Reid J, Richardson IR, Kiamari AA, Kelt C. Effectiveness of geriatric rehabilitative care after fractures of the proximal femur in elderly women: a randomized clinical trial. BMJ 1988; 297: 1083-6.
33. Gilchrist WJ, Newman RJ, Hamblen DL, Williams BO. Prospective randomized study of an orthopedic geriatric inpatient service. BMJ 1988; 297: 1116-8.
34. Hollingworth W, Todd C, Parker M, Roberts J, Williams R. Cost analysis of early discharge after hip fracture. BMJ 1993; 307: 903-6.
35. Cameron ID, Lyle DM, Quine S. Cost effectiveness of accelerated rehabilitation after proximal femoral fracture. J Clin Epidemiol 1994; 47: 1307-13.
36. Farnworth MG, Kenny P, Shiell A. The costs and effects of early discharge in the management of fractured hip. Age Ageing 1994; 23: 190-4.
37. Galvard H, Samuelsson SM. Orthopedic or geriatric rehabilitation of hip fracture patients: a prospective, randomized, clinically controlled study in Malmö, Sweden. Aging (Milano) 1995; 7: 11-6.
38. Rubenstein LZ, Josephson KR, Wieland GD, English PA, Sayre JA, Kane RL. Effectiveness of a geriatric evaluation unit: a randomized controlled trial. N Engl J Med 1984; 311: 1664-70.
39. Applegate WB, Miller ST, Graney MJ, Elam JT, Burns R, Akins DE. A randomized, controlled trial of a geriatric assessment unit in a community rehabilitation hospital. N Engl J Med 1990; 322: 1572-8.
40. Harris RD, Henschke PJ, Popplewell PY, Radford AJ, Bond MJ, Turnbull RJ, et al. A randomized study of outcomes in a defined group of acutely ill elderly patients managed in a geriatric assessment unit or a general medical unit. Aust NZ J Med 1991; 21: 230-4.
41. Powell C, Montgomery P. The age study: the admission of geriatric patients through emergency. Age Ageing 1990; 19: 21 (abstr).
42. Naughton B, Moran M, Feinglass J, Falconer J, Williams M. Reducing hospital cost for the geriatric patient admitted from the emergency department: A randomized trial. J Am Geriatr Soc 1994; 42: 1045-49.
43. Landefeld CS, Palmer RM, Kresevics DM, Fortinsky RH, Kowal J. A randomized trial of care in a hospital Medical Unit especially designed to improve the functional outcomes of acutely ill older patients. N Engl J Med 1995; 332: 1338-44.
44. Reuben DB, Borok GM, Wolde-Tsadik G, Ershoff DH, Fishman LK, Ambrosini VL, et al. A randomized trial of comprehensive geriatric assessment in the care of the elderly. N Engl J Med 1995; 332: 1345-50.
45. Rubenstein LZ, Josephson KR, Harker JO, Miller DK, Wieland D. The sepulveda GEU study revisited: Long-term outcomes, use of services, and costs. Aging Clin Exp Res 1995; 7: 212-7.
46. Stuck AE, Siu AL, Wieland GD, Adams J, Rubenstein LZ. Comprehensive geriatric assessment: a meta-analysis of controlled trials. Lancet 1993; 342: 1032-6.
47. Schuman JE, Beattie EJ, Steed DA, Gibson JE, Merry GM, Kraus AS. Rehabilitative and geriatric teaching programs: Clinical efficacy in a skilled nursing facility. Arch Phys Med Rehabil 1980; 61: 310-5.
48. Tucker MA, Davison JG, Ogle SJ. Day hospital rehabilitation - effectiveness and cost in the elderly: a randomized controlled trial. BMJ; 289: 1209-12.
49. Eagle DJ, Guyatt GH, Patterson C, Turpie I, Sackett B, Singer J. Effectiveness of a geriatric day hospital. Can Med Assoc J 1991; 144: 699-704.
50. Karppi P, Tilvis R. Effectiveness of a Finnish geriatric inpatient assessment. Two-year follow up of a randomized clinical trial on community-dwelling patients. Scand J Prim Health Care 1995; 13: 93-8.
51. Melin AL, Haakonsson S, Bygren LO. The cost-effectiveness of rehabilitation in the home: A study of Swedish elderly. Am J Pub Health 1993; 83: 356-62.
52. Reuben DB, Frank JC, Hirsch SH, McGuigan KA, Maly RC. A randomized clinical trial of outpatient comprehensive geriatric assessment coupled with an intervention to increase adherence to recommendations. J Am Geriatr Soc 1999; 47: 269-76.
53. Mann WC, Ottenbacher KJ, Fraas L, Tomita, Granger CV. Effectiveness of assistive technology and environmental interventions in maintaining independence and reducing home care costs for frail elderly. A randomized controlled trial. Arch Fam Med 1999; 8: 210-7.
54. Young J, Forster A. Day hospital and home physiotherapy for stroke patients: a comparative cost-effectiveness study. J Roy Coll Physic London 1993; 27: 252-8.